- Medikamenteninduzierte Kiefernekrosen – selten, aber schwerwiegend
Medikamenteninduzierte Nekrosen des Kieferknochens sind selten, können aber potenziell schwerwiegend verlaufen. Kiefernekrosen treten bevorzugt als bekannte Nebenwirkung von antiresorptiven und antiangiogenetischen Medikamenten auf. Zudem sind Co-Faktoren in der Entstehung von Knochennekrosen bekannt. Die Prävention sowie die frühzeitige Erkennung der Erkrankung sind für den Erhalt einer hohen Lebensqualität unserer Patientinnen und Patienten entscheidend. Der Trend geht in Richtung frühzeitiger, minimalinvasiver chirurgischer Intervention. In seltenen, ausgedehnten Fällen kommen mikrovaskuläre Rekonstruktionstechniken zum Einsatz. An der Klinik für Mund-, Kiefer-, Gesichts- und Oralchirurgie am Luzerner Kantonsspital kommen zur Diagnostik und Therapie modernste Techniken zum Einsatz.
Medication related osteonecrosis of the jaw is a rare, but potentially severe side effect of different medication groups, predominantly antiresorptive and antiangiogenetic drugs. Several known co-factors increase the risk for osteonecrosis. Prevention and early detection are crucial to ensure a high quality of life for our patients. The trend in treatment modalities is pushing towards early, minimally invasive interventions. However, in exceptional cases, extended surgical interventions up to microvascular reconstructions are required. At our clinic of oral and maxillofacial surgery at the Luzerner Kantonsspital necrosis of the jawbone are clarified and the treatment individually tailored, applying the latest, state-of-the-art technologies.
Keywords: Medication related osteonecrosis of the jaw (MRONJ); Prevention; antiresorptive drugs; risk factors; Quality of life
Einleitung
Knochennekrosen des Kiefers wurden bereits vor knapp 200 Jahren in Zusammenhang mit der Produktion phosphorhaltiger Streichhölzer bei Streichholzfabrik-Mitarbeitenden beschrieben. 2003 wurde erstmalig von Robert Marx der Zusammenhang von antiresorptiven Medikamenten mit der Entstehung von Nekrosen des Kieferknochens untersucht. Ein bereits bekanntes, aufgrund des Verbotes von weissem Phosphor kaum noch aufgetretenes Krankheitsbild, wurde erneut zu einem wichtigen Thema. Weitere Medikamentengruppen konnten im Verlauf als Risikofaktoren für die Entstehung einer Kiefernekrose identifiziert werden. Die Behandlung reicht von konservativen Massnahmen über minimalinvasive Operationen bis hin zur ausgedehnten Resektion mit technisch anspruchsvoller, mikrochirurgischer Rekonstruktion. Das Bewusstsein der verordnenden Ärztinnen und Ärzte muss geschärft und die Entstehung der Osteonekrosen verhindert werden (1).
Definition
Knochennekrosen können verschiedene Ursachen haben. Nebst der medikamenteninduzierten Kiefernekrose können auch bestrahlungsbedingte oder selten auch ischämische Nekrosen des Kiefers vorkommen. Die medikamenteninduzierte Osteonekrose des Kiefers wird durch das Vorliegen folgender Punkte definiert (2, 3):
1. Antiresorptiva in der Anamnese, allein oder in Kombination mit immunmodulierender oder antiangiogenetischer Medikation.
2. Freiliegender oder über eine Fistel sondierbarer Knochen, während > 8 Wochen.
3. Ausschluss einer stattgehabten Bestrahlung im Kopf-Hals Bereich, Ausschluss von Metastasen des Kieferknochens.
Da anfänglich ausschliesslich Bisphosphonate als Auslöser einer Osteonekrose des Kiefers bekannt waren, wurde der Begriff der bisphosphonate-related osteonecrosis of the jaw (BRONJ) eingeführt. Im weiteren Verlauf kam das ebenfalls osteoprotektiv, respektive antiresorptiv wirkende Denosumab hinzu, weshalb die Bezeichnung korrigiert wurde. Der Terminus wurde auf antiresorptive-drug-related osteonecrosis of the jaw (ARONJ) abgewandelt. Nach Einschluss weiterer Medikamentengruppen als mögliche Risikofaktoren, wurde der Begriff medication-related osteonecrosis of the jaw (MRONJ) festgelegt (2). Dieser Begriff hält sich bis heute und widerspiegelt die Vielfältigkeit der auslösenden Agentien.
Pathogenese und Risikofaktoren
Antiresorptive Medikamente wie Bisphosphonate, Denosumab und die neue Generation monoklonaler Antikörper, beispielsweise Romosozumab, sind in der Behandlung von primär ossären und ossär metastasierten Tumorerkrankungen sowie zur Behandlung einer manifesten Osteoporose indiziert. Durch die Applikation bei Patienten mit Osteoporose resultiert eine flächendeckende Verabreichung in der Bevölkerung. Antiresorptive Medikamente finden zudem ihren Einsatz bei der Behandlung des multiplen Myeloms, des Riesenzellgranuloms, des Morbus Paget, der fibrösen Dysplasie, der Osteogenesis imperfecta und bei primär chronischen, aseptischen Knochenentzündungen. Bevacizumab und Sunitinib werden zur Inhibition der Angiogenese verabreicht und finden ihren Einsatz bei verschiedenen Tumorleiden. Auch diese Medikamentengruppe kann eine MRONJ induzieren. Pathogenetische Erklärungsversuche fokussieren sich auf die Inhibition des Knochenumbaus sowie auf die Hemmung der Angiogenese. Durch Ihren antiresorptiven Effekt wird bei Osteoporose die Knochendichte verbessert und das Frakturrisiko vermindert. Bei ossär metastasierten Tumoren wird das Risiko einer Tumor-Hyperkalzämie vermindert, Knochenschmerzen können reduziert und konsekutiv die Lebensqualität der Patientinnen und Patienten verbessert werden (7).
Der genaue Pathomechanismus sowie das Zusammenspiel der verschiedenen Faktoren ist bis heute nicht gänzlich geklärt. Es ist davon auszugehen, dass bei der Pathogenese die Verminderung des Knochenumbaus, die Hemmung der Perfusion sowie immunologische Faktoren eine entscheidende Rolle spielen. Insbesondere dann, wenn diese Effekte kombiniert auftreten oder mit lokalen und weiteren Risikofaktoren zusammentreffen (6). Beim Pausieren der antiresorptiven Behandlung mit Denosumab kann es zu einem Rebound-Effekt mit erhöhtem Frakturrisiko kommen, weshalb das Pausieren oder Absetzen im Sinne eines «drug holiday» interdisziplinär besprochen werden muss. Auch hier ist der Pathomechanismus nicht geklärt.
Als Hauptrisikofaktor mit hoher Evidenz für die Entstehung einer MRONJ gelten Antiresorptiva und Angiogenesehemmer. Zudem können selten auch Immunosuppressiva (Kortison), Fusionsproteine (Aflibercept), mTOR-Inhibitoren (Everolimus), Radiopharmazeutika (Radium 223) und selektive Oestrogen Rezeptor Modulatoren (Raloxifen) eine MRONJ induzieren. Das Risiko an einer MRONJ zu erkranken ist nicht nur abhängig von der Art der Medikation, sondern auch von der applizierten Dauer und der Dosis. Dies ergibt ein deutlich höheres Risiko für die Verabreichung bei Tumorleiden (ca. 5 %) im Vergleich zur Applikation bei Osteoporose (0.02–0.3 %) (1).
In der Regel reicht die Medikation mit den oben genannten Therapeutika nicht aus, um eine MRONJ zu induzieren. Hierfür braucht es zusätzliche, lokale Faktoren wie beispielsweise Zahnextraktionen, welche in über 80 % der Fälle als auslösender Faktor gelten. Entzündliche Herde, wie Pulpitiden, eine Parodontitis, infizierte Zysten oder vorbestehende Knochenentzündungen sind dabei massgebend. Eine MRONJ tritt häufiger im Unter- als im Oberkiefer auf, dies als Folge der besseren Perfusion des Oberkiefers. Insuffizienter Zahnersatz führt zu Druckstellen und im Extremfall kann sich in diesen Bereichen eine MRONJ entwickeln. Überbeine, sogenannte Tori, können die Entwicklung von Druckstellen mit oder ohne Prothese begünstigen und Co-Faktoren in der Entstehung einer MRONJ darstellen (1).
Personen mit Immundefizienz, Diabetes mellitus, rheumatoider Arthritis, Malnutrition oder Malignomen haben ein höheres Risiko an einer MRONJ zu erkranken. Genetische Faktoren werden ebenfalls als mögliche Co-Faktoren diskutiert, dabei scheinen Single Nucleotide Polymorphisms mit einem erhöhten Risiko einherzugehen. Für den Nikotinkonsum ist die Datenlage nicht konklusiv. Das erhöhte Risiko bei Rauchern scheint aber klinisch offensichtlich zu sein (8).
Symptome, Befunde und Stadieneinteilung
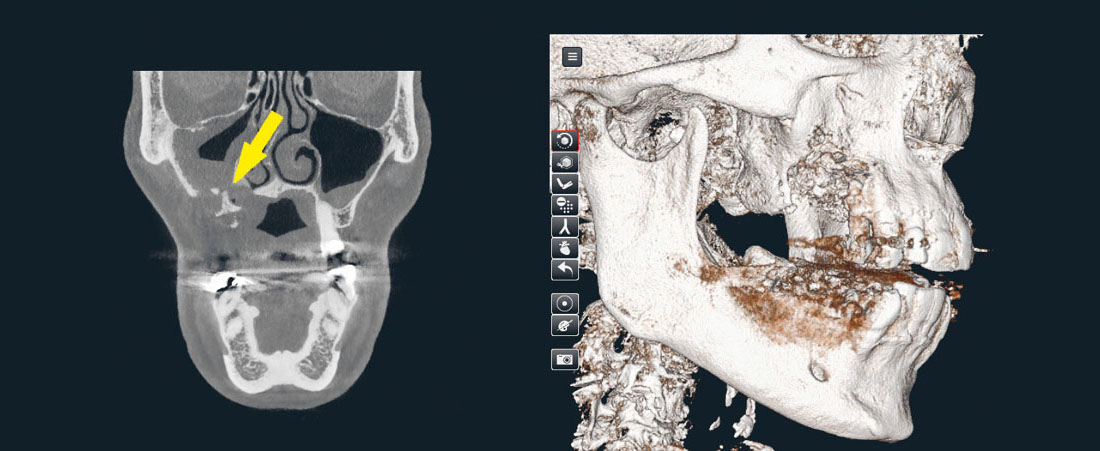
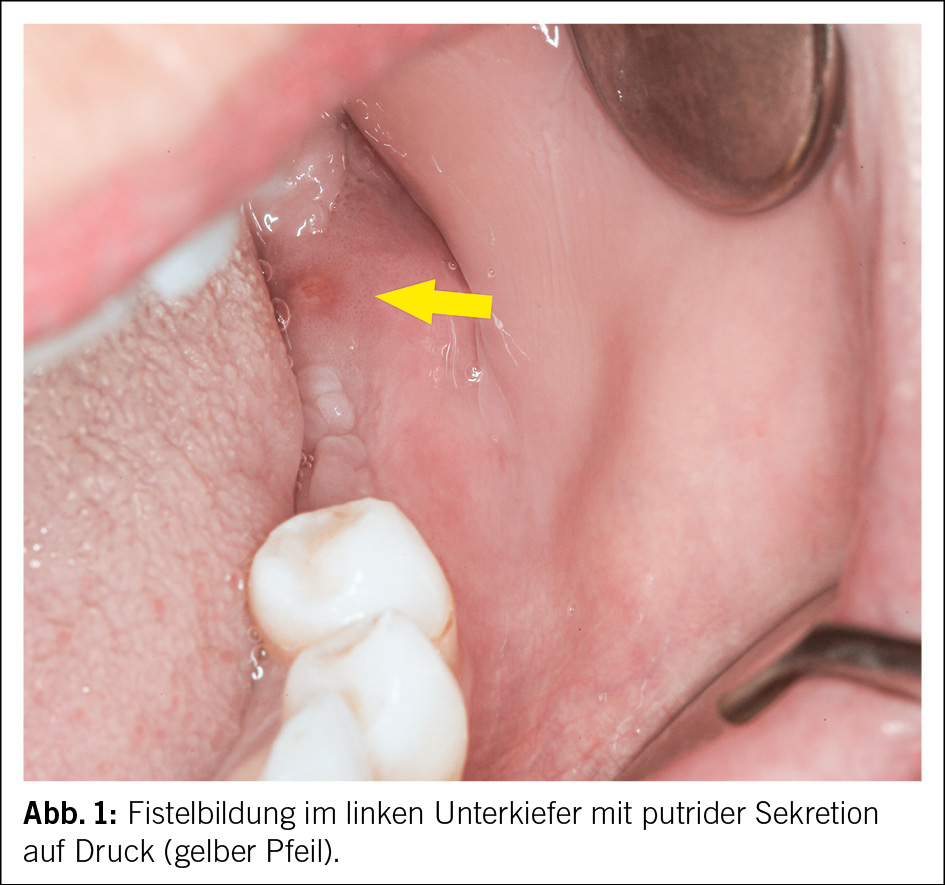
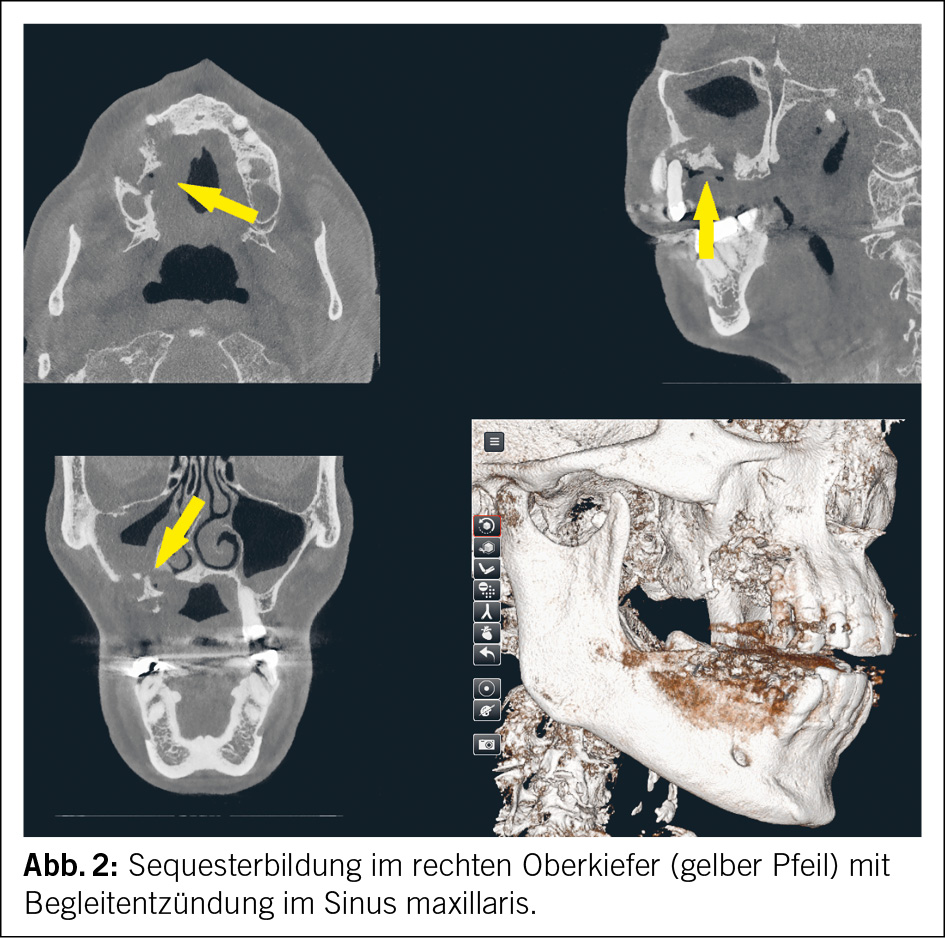
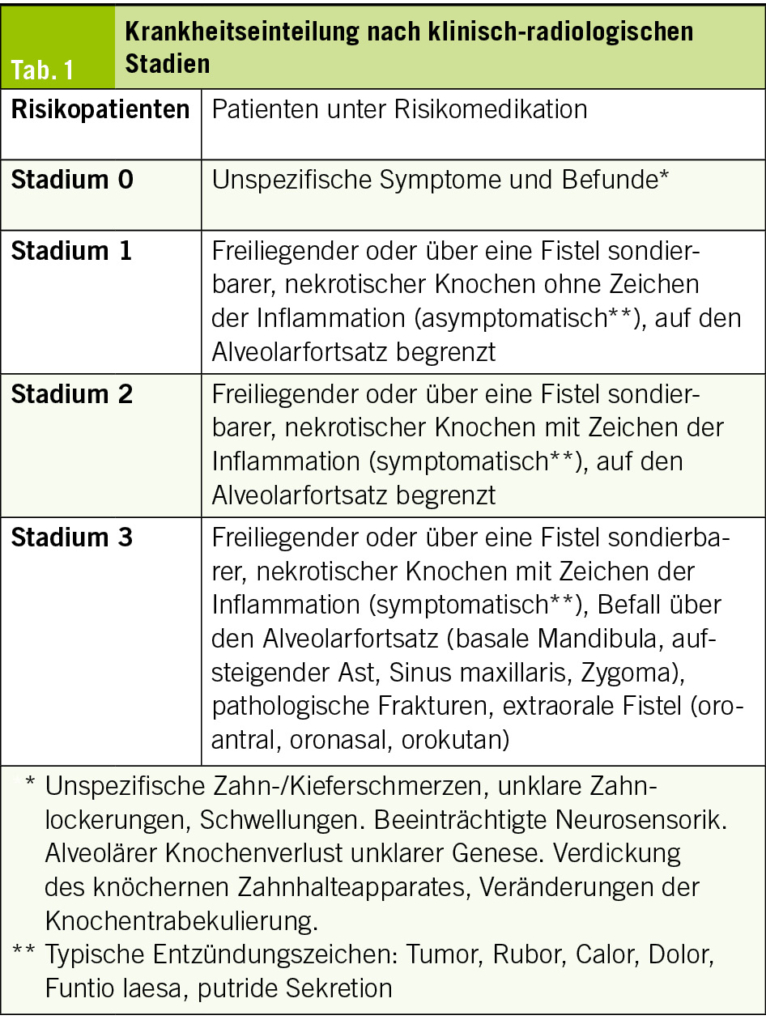
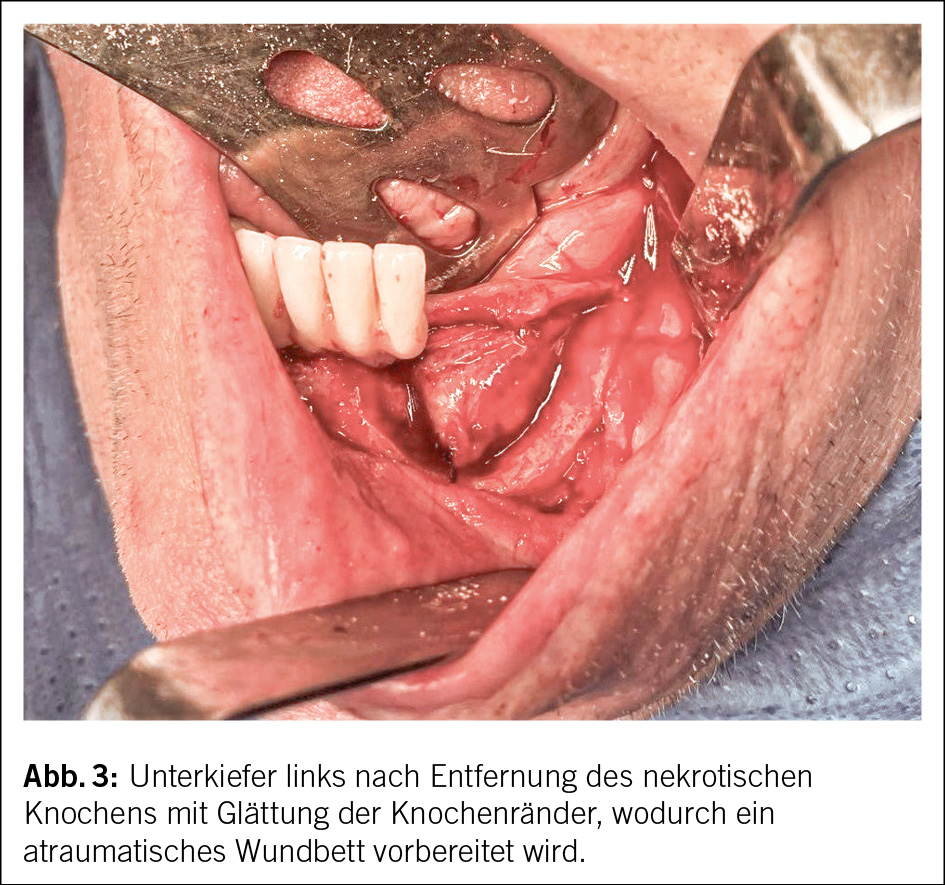
Die klinischen Symptome reichen von unspezifischen Beschwerden über Schmerzen, Schwellung, Fistelbildung und «Foetor ex ore» bis hin zu Zahnlockerungen, Nervenfunktionsstörungen, Kieferfrakturen oder Abszedierungen (Abb. 1). Radiologische Befunde können sehr diskret sein, von Veränderungen der Knochentrabekulierung über Osteosklerosen, bis hin zur ausgedehnten Knochendestruktion (4). Typisch dabei ist die Formation von abgestossenen, nekrotischen Knochenbereichen, welche als Sequester bezeichnet werden (5) (Abb. 2). Wie üblich in der Medizin wird die Krankheitseinteilung nach Schweregrad, respektive nach Stadien angestrebt, so auch bei der Beschreibung der MRONJ. Es werden 5 klinischradiologische Stadien unterschieden. Die Stadieneinteilung dient als Grundlage für Therapieentscheidungen (3, 6) (Tab. 1).
Diagnostik, Therapie und Prävention
Eine detaillierte Medikamentenanamnese ist für die Diagnose entscheidend. Häufig werden diese Medikamente von den Patientinnen und Patienten nicht aufgeführt, da das Applikationsintervall sehr hoch ist. Es gilt explizit danach zu fragen. Nebst der klinischen Untersuchung erfolgt routinemässig eine dreidimensionale radiologische Abklärung. Diese besteht üblicherweise aus einem digitalen Volumentomogramm, da zweidimensionale Bildgebungen nicht aussagekräftig genug und für eine Therapieplanung insuffizient sind. In jedem Fall muss die bakteriologische Untersuchung, inklusive der Gewinnung einer Gewebeprobe, angestrebt werden. In seltenen Fällen imponiert ein maligner Prozess ähnlich wie eine Nekrose des Kieferknochens. Da die Behandlungen gänzlich unterschiedlich sind, ist deren Unterscheidung essenziell (9). Marker, welche den Knochen-Turnover erfassen, wurden in der Literatur diskutiert, konnten sich in der Diagnostik der MRONJ bislang jedoch nicht durchsetzen (1, 3, 6). Die Behandlung folgt den klinischradiologischen Stadien und besteht üblicherweise aus engmaschiger Patientenbetreuung, Schmerzkontrolle und Infektionsprävention (Tab. 2).
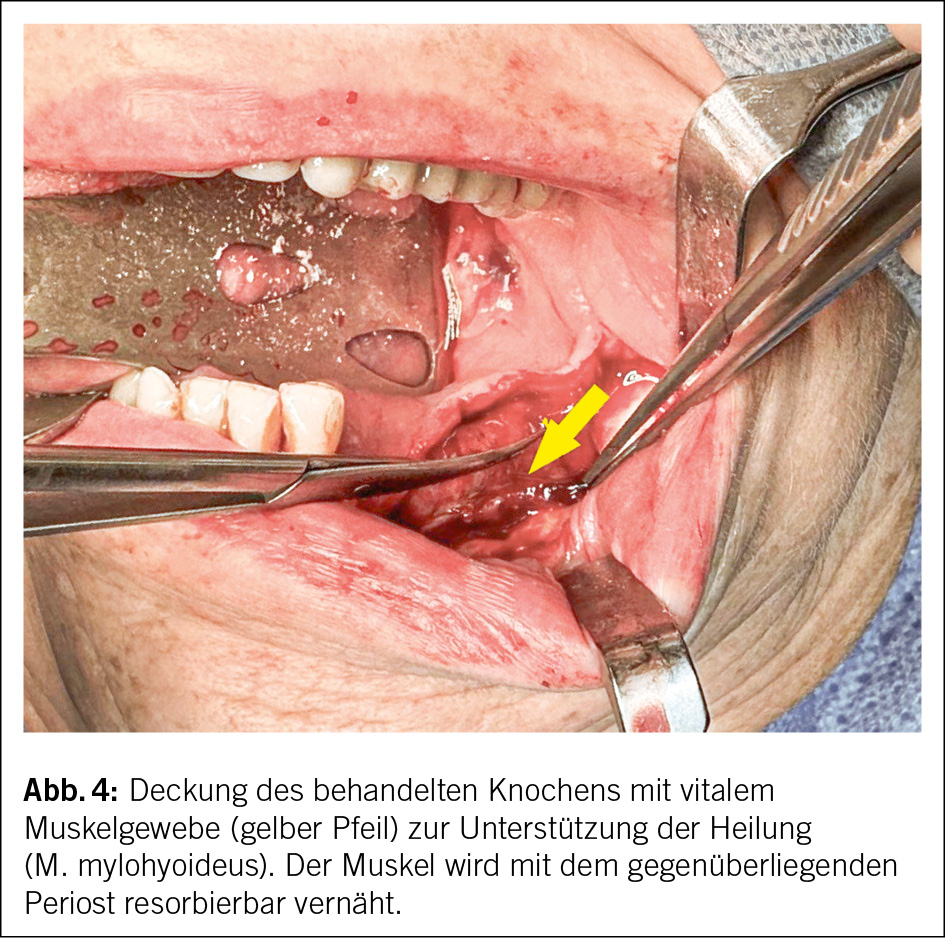
Die Lebensqualität unserer Patientinnen und Patienten steht dabei im Fokus und eine Ausbreitung muss eingedämmt werden (10). Der definitive Entscheid zur chirurgischen Therapie richtet sich einerseits nach dem Stadium der Erkrankung und andererseits nach den Komorbiditäten der Patientinnen und Patienten. Insbesondere dann, wenn der operative Eingriff in Intubationsnarkose durchgeführt werden muss, gilt es die konservativen Behandlungsoptionen, wie lokale Antiseptik, Analgesie und Antibiotikatherapie auszuschöpfen. Die chirurgische Intervention beinhaltet in jedem Fall die Entfernung des nekrotischen, infizierten Knochens. Scharfe Knochenkanten müssen geglättet und ein dichter Wundverschluss angestrebt werden, bei Bedarf durch lokale Verschiebeplastiken (Abb. 3 und Abb. 4). In der Regel können die chirurgischen Eingriffe minimalinvasiv durchgeführt werden. Die Eingriffe sollen möglichst schonend und unter antibiotischer Abschirmung erfolgen. In ausgedehnten Fällen mit Beteiligung grosser Kieferknochenabschnitte müssen diese reseziert und bei Bedarf aufwendig mit mikrovaskulären Rekonstruktionsverfahren rehabilitiert werden. Dabei können Transplantate vom Unterschenkel, dem Beckenkamm oder dem Schulterblatt zum Einsatz kommen. Hierfür setzen wir an der Klinik für Mund-, Kiefer-, Gesichts- und Oralchirurgie modernste computerassistierte Techniken ein. Ein temporäres Absetzen der Medikation während der chirurgischen Behandlungsphase wird in der Literatur kontrovers diskutiert. Insbesondere beim Absetzen von Denosumab muss das Risiko eines Rebound-Effekts mit erhöhtem Frakturrisiko, typischerweise der Wirbelkörper, in den Entscheidungsprozess einfliessen. Eine Rücksprache mit den verschreibenden Ärztinnen und Ärzten ist dabei zwingend (11).
Die Low-Level-Lasertherapie, photodynamische Therapie, hyperbare Sauerstofftherapie oder die Gabe von Antioxidantien wie Pentoxifyllin in Kombination mit Vitamin E Präparaten sowie Teriparatide werden als mögliche Behandlungsoptionen in der Literatur diskutiert. Die Evidenz ist noch sehr schwach und gut strukturierte Studien müssen deren Wirksamkeit belegen.
Die Prävention einer MRONJ hat höchste Priorität. Dabei spielt die Aufklärung der verschreibenden Ärztinnen und Ärzte sowie der Patientinnen und Patienten eine zentrale Rolle. Ähnlich wie vor Radiotherapie, Herzklappenersatz oder Organtransplantation wird auch vor Einnahme der oben genannten Medikamente dringend eine dentale Herdabklärung mit folglicher Sanierung empfohlen. Sowohl die Abklärung als auch die Herdsanierung oder die Behandlung einer manifesten MRONJ sollte durch eine erfahrene Fachärztin/Zahnärztin oder einen erfahrenen Facharzt/Zahnarzt erfolgen. Sollten trotz sorgfältiger Herdabklärung Zahnextraktionen während einer laufenden Therapie notwendig sein, werden diese unter antibiotischer Abschirmung, möglichst atraumatisch und mit dichtem Wundverschluss durchgeführt. Auch hier empfiehlt sich die Zuweisung an eine Spezialistin oder einen Spezialisten (3, 12).
Zusammenfassung
Die Aufklärung von Ärztinnen und Ärzten, welche Medikamente mit potenziellem MRONJ-Risiko verordnen, sowie der einnehmenden Patientinnen und Patienten ist von höchster Wichtigkeit. Durch die Information und durch eine professionelle Sanierung von Infektionsherden vor Einleitung einer Risikomedikation, kann eine MRONJ vermieden werden. In jedem Fall soll die Prävention wie auch die Behandlung einer manifesten Kiefernekrose durch eine erfahrene Zahnärztin, einen erfahrenen Zahnarzt oder eine dafür spezialisierte Klinik erfolgen. Wir an der Klinik für Mund-, Kiefer-, Gesichts- und Oralchirurgie pflegen den engen Austausch mit den zuweisenden Fachdisziplinen und informieren über regelmässige interne und externe Fortbildungen. Die Lebensqualität unserer Patientinnen und Patienten steht dabei im Zentrum.
Copyright
Aerzteverlag medinfo AG
Luzerner Kantonsspital
Klinik für Mund-, Kiefer-,
Gesichts- und Oralchirurgie
Spitalstrasse
6000 Luzern 16
Luzerner Kantonsspital
Klinik für Mund-, Kiefer-,
Gesichts- und Oralchirurgie
Spitalstrasse
6000 Luzern 16
Luzerner Kantonsspital
Klinik für Mund-, Kiefer-,
Gesichts- und Oralchirurgie
Spitalstrasse
6000 Luzern 16
Die Autorenschaft hat keine Interessenskonflikte im Zusammenhang mit diesem Artikel deklariert.
- Ausführliche Patienteninformation vor Medikamentenverabreichung und engmaschige Begleitung im Falle einer manifesten MRONJ
- Awareness von medikamentenverabreichenden Spezialisten muss geschärft werden
- Dentale Entzündungsherde müssen vor Beginn einer Behandlung mit Risikomedikamenten saniert werden
- Vor dentalen Eingriffen muss explizit die Einnahme potenzieller Risikomedikamente erfragt werden
- Dentale Eingriffe erfolgen unter Antibiotikatherapie und mit dichtem Wundverschluss
1. Miranda-Silva M, Montezuma MA, Benites BM et al. (2020). Current knowledge regarding medication related osteonecrosis of the jaw among different health professionals. Support Care Cancer. 28(11):5397- 5404.
2. Shibahara T (2019). Antiresorptive agent-related osteonecrosis of the jaw (ARONJ): A twist of fate in the Bone. Tohoku J Exp Med. 247(2):75-86.
3. Ruggerio SL, Dodson TB, Aghaloo T et al. (2022). American association of oral and maxillofacial su geons’ position paper on medication-related osteonecrosis of the jaws-2022 Update. J Oral Maxillofacial Surg. 80(5):920-943.
4. Choi Y, Kim J, Rhee Y et al. (2024). The assessment fo halitosis with a new screening tool in medicatio related osteonecrosis of the jaw. Clin Oral Investig. 28(1):102.
5. Alemàn Millares R, Santos Armentia E, Del Campo Estepar S et al. (2023). Medication-related osteone-crosis of the jaw: the radiologist’s role. Radiologia. 65(5):473-480.
6. Bedogni A, Mauceri R, Fusco V et al. (2024). Italian position paper (SIPMO-SICMF) on medication-related osteonecrosis of the jaw (MRONJ). Oral Dis. Doi:10.1111/odi.14887. Online ahead of print.
7. Caminha RD, Alcantara PL, Carvalho CG et al. (2020). The impact of medication-related osteonecrosis of the jaws on the quality of life in cancer patients. J Clin Exp Dent. 12(8):725-729.
8. Laimer J, Höller A, Pichler U et al. (2021). Nutritional status in patients with medication-related osteone-crosis of the jaw (MRONJ). Nutrients. 13(5):1585.
9. Gander T, Obwegeser JA, Zemann W et al. (2014). Malignancy mimicking bisphosphonate-associated osteonecrosis of the jaw: a case series and literature review. Oral Surg Oral Med Oral Pathol Oral Radiol. 117(1):32-36.
10. Winter A, Schulz SM, Schmitter M et al. (2022). Oral-health-related quality of life in patients with medi-cation-related osteonecrosis of the jaw: a prospective clinical study. Int J Environ Res Public Health. 19(18):11709.
11. Takeda D, Kurita H, Kashima Y et al. (2023). Is withdrawl of antiresorptive agents necessary before and after tooth extraction? A systematic review. Clin Oral Investig. 28(1):38.
12. Sharma S, Shankar R, Ravi Kiran BS et al. (2023). A narrative review of osteonecrosis of the jaw: what a clinician should know. Cureus. 15(12):e51183.
der informierte @rzt
- Vol. 15
- Ausgabe 8
- August 2025