- Der etwas andere Nackenschmerz
Anamnese
Ein 77-jähriger Patient präsentierte sich in der Notaufnahme aufgrund von seit mehreren Tagen bestehenden, atraumatischen Nackenschmerzen auf der linken Seite, welche bei Anhebung des linken Arms in die linke Schulter ausstrahlten. Zwei Tage vor der Vorstellung bemerkte der Patient eine leichte Schwellung im Bereich des linken M. pectoralis major und supraclavikulär links. Des Weiteren fiel ihm eine dezent prominentere Venenzeichnung am linken Arm auf. Der Patient verneinte das Vorliegen anderer Symptome (inkl. B-Symptome). In Bezug auf Risikofaktoren berichtete der Patient von einem vor 40 Jahren sistierten Nikotinkonsum (insgesamt 20 Pack Year). Weitere relevante Vorerkrankungen waren nicht bekannt.
Befunde
Die klinische Untersuchung ergab im linken Hals- und Armbereich eine dezente Schwellung des supraclavicularen Weichteilgewebes sowie eine leicht vermehrte Venenzeichnung der V. cephalica links. Laboranalytisch war einzig der CRP-Wert von 100 mg/l auffällig.
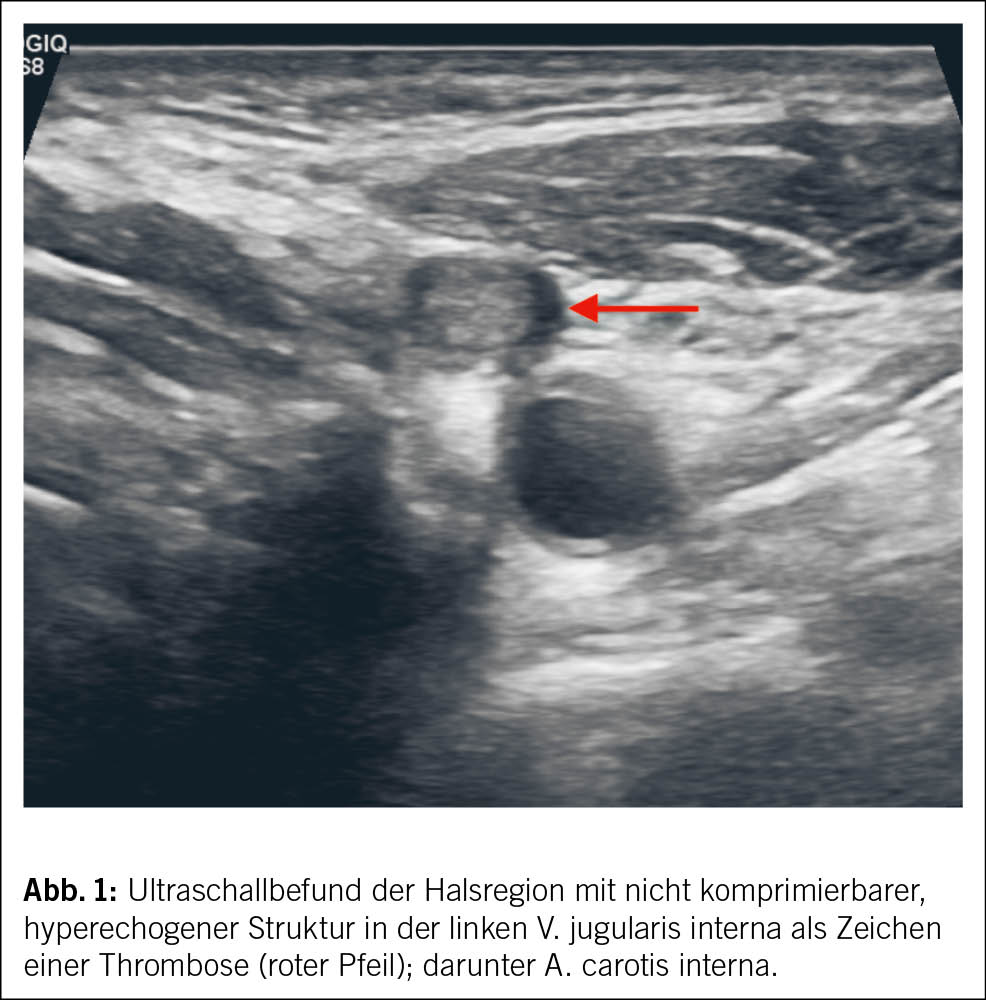
Zur weiteren Abklärung wurde eine Ultraschalluntersuchung der linken Halsregion durchgeführt. Hierbei zeigte sich im Bereich der linken Vena jugularis eine intravasale, echoreiche Struktur, die sich unter Druck des Schallkopfes nicht komprimieren liess (Abb. 1).
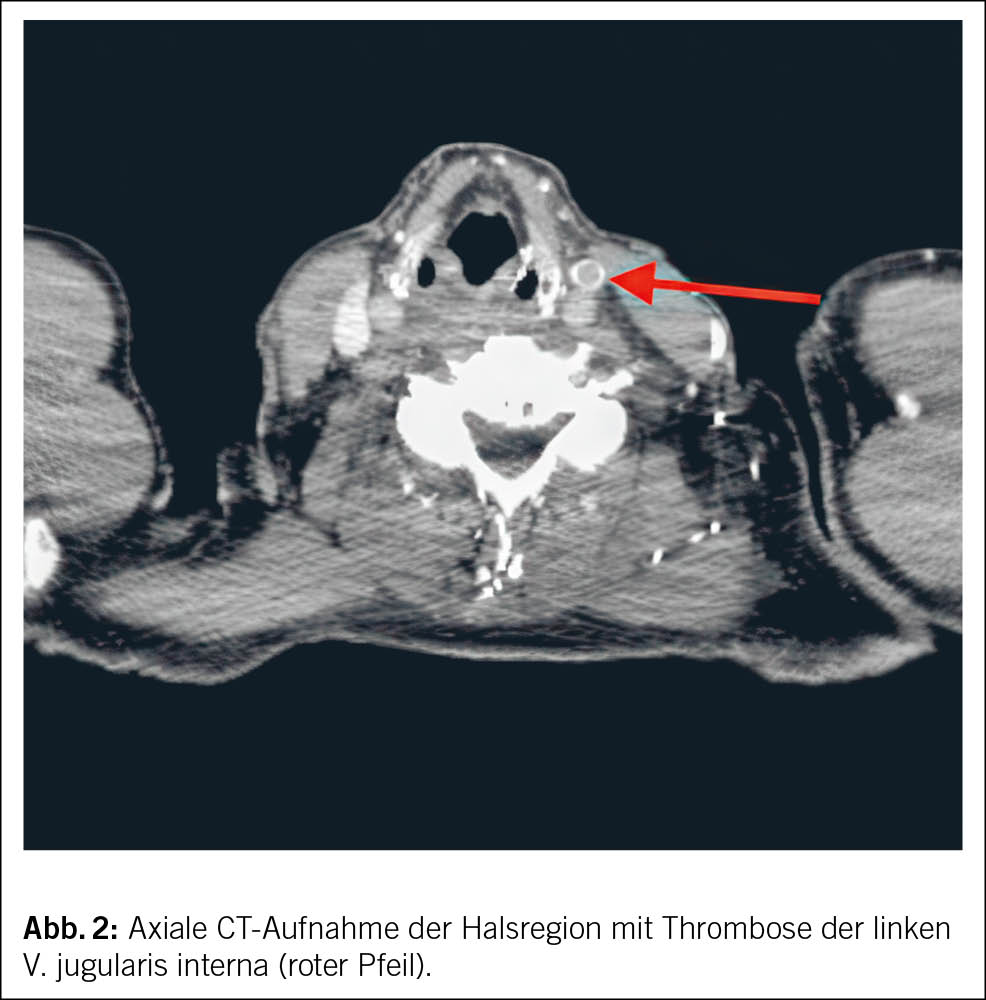
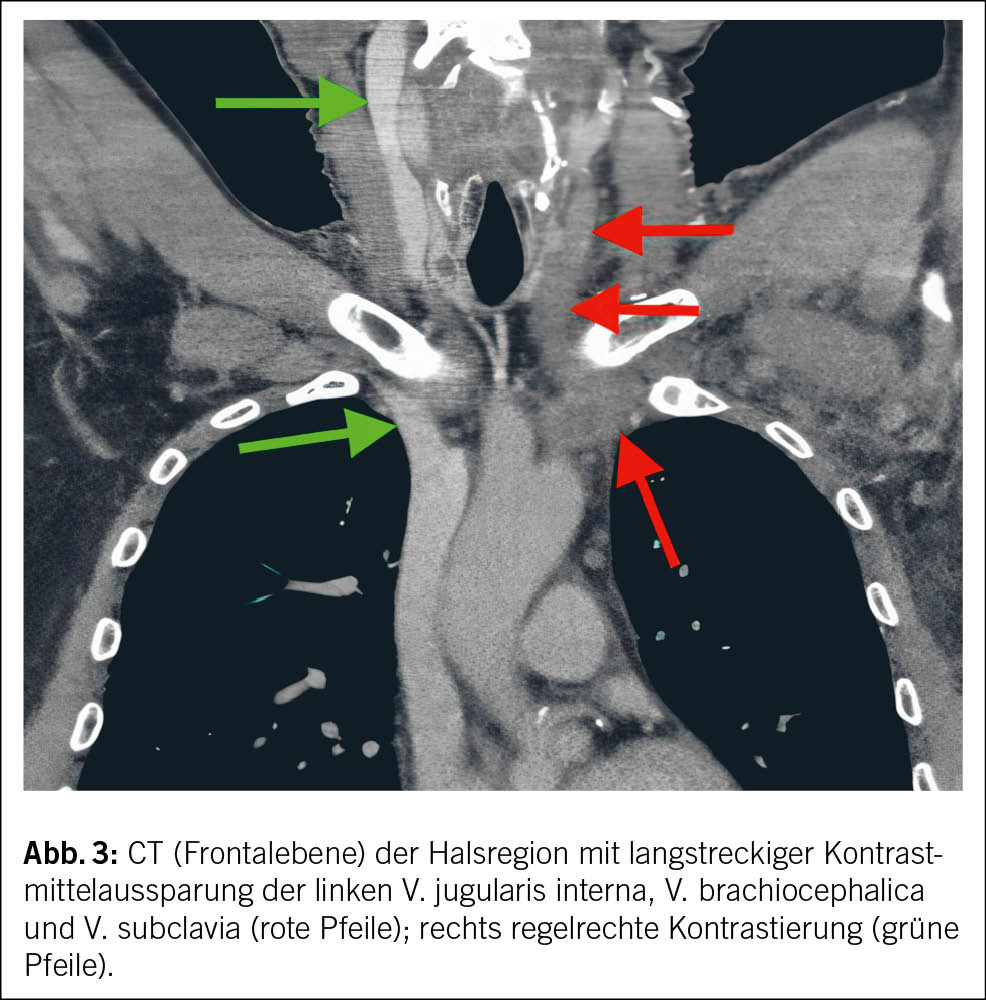
Aufgrund des Verdachts auf eine TVT der Vena jugularis erfolgte eine CT-Bildgebung der Hals- und Thoraxregion mit venöser Kontrastmittelphase. Die CT-Untersuchung bestätigte die Diagnose einer Thrombose im distalen Abschnitt der V. jugularis interna links. Zusätzlich wurde eine TVT der V. subclavia links, der V. axillaris links sowie der V. brachiocephalica links nachgewiesen, ohne Anhaltspunkte einer externen Kompression (Abb. 2 und Abb. 3).
Differenzialdiagnostische Überlegung
Die Differenzialdiagnose der Symptomatik einer einseitigen Schwellung im lateralen Halsbereich und vermehrter Venenzeichnung am Oberarm umfasst mehrere Erkrankungen, die berücksichtigt werden müssen. Eine häufige Ursache ist die Thrombose der Vena jugularis interna (VJI), bei der es zu einer lokalen Schwellung im Halsbereich kommt und die Nackenschmerzen auslösen kann. Die Schwellung kann simultan mit einer vermehrten Venenzeichnung am Oberarm auftreten, insbesondere wenn die TVT den venösen Rückfluss in die obere Hohlvene beeinträchtigt. Ebenso kann eine TVT der V. subclavia ähnliche Symptome hervorrufen, da ebenfalls der Blutrückfluss im Arm behindert wird.
Eine weitere Differenzialdiagnose stellt das obere Hohlvenensyndrom (Vena-cava-superior-Syndrom) dar, das durch die Kompression oder Obstruktion der oberen Hohlvene verursacht wird. Eine solche Kompression, beispielsweise durch einen Pancoast-Tumor, der am oberen Rand der Lunge wächst, kann ebenfalls zu einer Schwellung und verstärkten Venenzeichnung im Halsbereich führen.
Zusätzlich sollte das Thoracic-outlet-Syndrom (TOS) in Betracht gezogen werden, eine muskulär/knöchern bedingte Kompression von Nerven oder Gefässen im Bereich des Plexus brachialis. Bei der venösen Form des TIS (Thoracic-inlet-Syndrom) kann die V. subclavia oder die V. jugularis interna komprimiert werden, was sich in einer Schwellung und vermehrten Venenzeichnung im oberen Thorax und an den Armen äussern kann.
Ein weiteres Krankheitsbild, das in die Differenzialdiagnostik einbezogen werden muss, ist das Lemierre-Syndrom. Hierbei handelt es sich um eine seltene, oft durch eine Pharyngitis oder Tonsillitis ausgelöste bakterielle Infektion, die zu einer Thrombose der V. jugularis interna führt.
Weitere Abklärungsschritte und Verlauf
Zur weiteren Abklärung und Therapie wurde der Patient stationär aufgenommen. Die initiale antithrombotische Therapie erfolgte mit niedermolekularem Heparin für drei Tage. Eine Indikation für eine Thrombolyse bestand bei der nur leichten Symptomatik nicht (siehe Diskussion). Nach drei Tagen wurde die Therapie auf Rivaroxaban umgestellt (initial 2 × 15 mg/d für drei Wochen, anschliessend 1 × 20 mg/d). Geplant wurden angiologische Folgekontrollen nach sechs Wochen sowie nach drei und sechs Monaten.
Zur Ursachenabklärung wurden während des Krankenhausaufenthalts sowie in den Monaten nach der Diagnosestellung umfassende Untersuchungen zur Malignomsuche und Thrombophilieabklärung durchgeführt. Die hämatologischen Tests zeigten keine Anzeichen einer erhöhten Thromboseneigung. Ebenso wiesen die durchgeführten bildgebenden Verfahren, darunter eine ergänzende CT-Untersuchung der Hals- und Beckenregion, die Protein-elektrophorese, Immunfixation, Leichtkettenbestimmung, Gastroskopie, Koloskopie und der Schilddrüsenultraschall, keine Hinweise auf eine maligne Erkrankung auf.
Sechs Monate nach Erstvorstellung stellte sich der Patient erneut auf dem Notfall vor, jedoch aufgrund einer Makrohämaturie. Im Rahmen der weiteren urologischen Abklärungen wurde beim Patienten ein nicht muskelinvasives Urothelkarzinom (pTis/pTa) ohne Nachweis von Lymphknoten- oder Fernmetastasen gefunden. Das lokal wachsende Urothelkarzinom wurde zweimalig mittels transurethraler Resektion der Blase (TUR-B) operiert, und eine adjuvante BCG-Immuntherapie wurde eingeleitet.
Diagnosen
Thrombose im distalen Abschnitt der V. jugularis interna links.
Kommentar
Der vorliegende Fall beschreibt eine atypische Lokalisation einer venösen Thrombose, die sich initial hauptsächlich als Nackenschmerzen präsentierte. Die jährliche Inzidenz einer TVT liegt bei etwa 1–2 pro 1000 Personen (1), wobei Thrombosen der oberen Extremitäten und der Vena jugularis etwa hundertmal seltener sind als TVT der unteren Extremitäten (2). Die Symptomatik bei TVT der oberen Extremitäten und der Jugularvenenregion ist häufig unspezifisch. In der Literatur werden Nacken- und Kopf-, aber auch Armschmerzen beschrieben. Seltener treten ödematöse Veränderungen im Bereich des M. sternocleidomastoideus sowie eine verstärkte Venenzeichnung als Zeichen eines Umgehungskreislaufs auf (3).
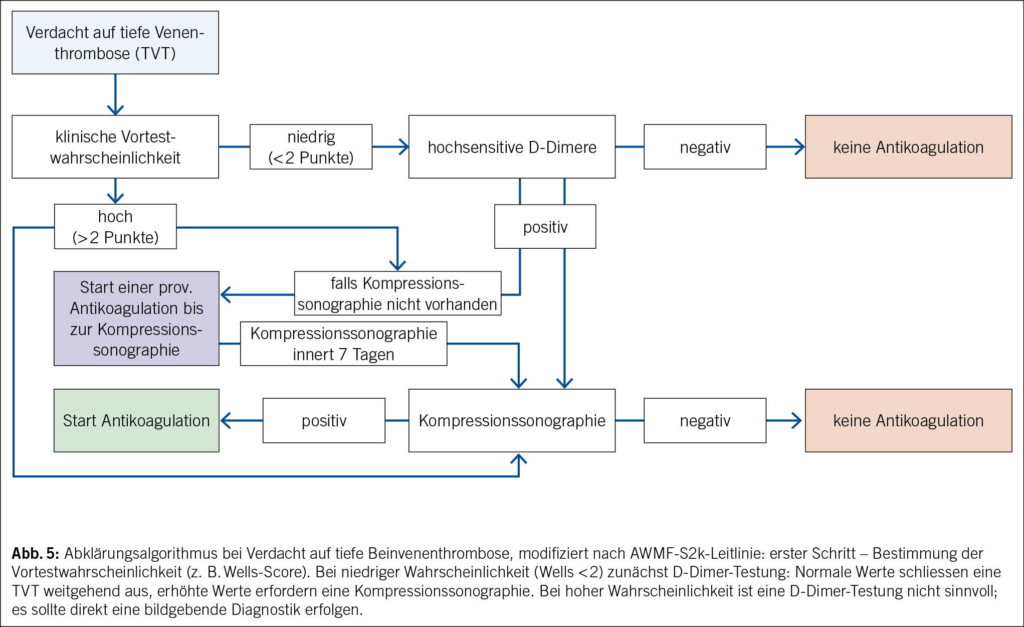
Im Abklärungsalgorithmus der TVT der unteren Extremitäten sind D-Dimere fixer Bestandteil des Abklärungsalgorithmus. Je nach Vortestwahrscheinlichkeit, die mit Scores wie dem Wells-Score berechnet werden kann, werden D-Dimere laboranalytisch bestimmt (bei tiefer/mittlerer Vortestwahrscheinlichkeit). Sind diese erhöht, wird eine Duplexsonographie durchgeführt. Bei hoher Vortestwahrscheinlichkeit wird die D-Dimere-Untersuchung weggelassen und direkt die sonographische Bildgebung durchgeführt (Abb. 5).
Bei Thrombosen der oberen Extremitäten erweisen sich D-Dimere als weniger aussagekräftig, insbesondere da Patienten mit Thrombosen der oberen Extremitäten häufig Komorbiditäten aufweisen, die mit erhöhten D-Dimeren einhergehen können. Eine Studie von 255 Probanden mit vermuteter Thrombose der oberen Extremität zeigte, dass die D-Dimer-Diagnostik eine Sensitivität von 92 % und eine Spezifität von 60 % aufwies. Die American Society of Hematology (ASH) führt in ihren Leitlinien aus, dass die Vortestwahrscheinlichkeit mithilfe des Constans-Scores berechnet werden kann. In den deutschen Leitlinien der Angiologie wird jedoch relativiert, dass der Verzicht auf bildgebende Verfahren bei niedriger klinischer Wahrscheinlichkeit (Constans-Score ≤ 1) und normwertigen D-Dimeren nur unter bestimmten Voraussetzungen sinnvoll ist. Diese betreffen nicht hospitalisierte Patienten unter 75 Jahren ohne aktive Tumorerkrankung und ohne Verdacht auf eine TVT der oberen Extremitäten, bei denen keine intravenöse Sonde oder kein intravenöser Katheter kürzlich eingelegt wurde. Da solche Konstellationen im klinischen Alltag eher selten sind, sollte bei Verfügbarkeit rasch ein Duplexultraschall durchgeführt werden.
Diagnostisches Mittel der Wahl bei Vd. auf eine Thrombose der oberen Extremität bzw. Jugularisvene ist die Duplexsonographie, identisch zur Diagnostik der TVT der unteren Extremität (4). Ergänzend kann zur Beurteilung der Thrombuslast eine venöse CT-Angiographie oder MRT durchgeführt werden.
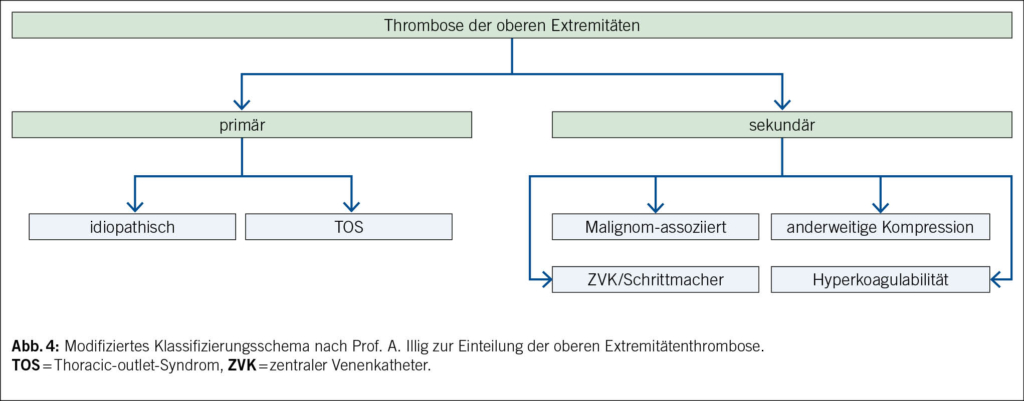
In der Literatur werden Thrombosen der Vena jugularis sowie Armthrombosen (V. subclavia, V. axillaris, V. brachialis) in primäre und sekundäre Thrombosen unterteilt, wobei diese Einteilung international nicht einheitlich definiert ist (4). Primäre Thrombosen der oberen Extremitäten entstehen entweder im Rahmen eines Thoracic-outlet-Syndroms (TOS) oder idiopathisch. Bei unserem Fall waren weder anamnestische noch radiologische Hinweise auf ein TOS zu finden. Nach aktuellen Studien wird bei etwa 25 % der Patienten mit idiopathischer Thrombose innerhalb eines Jahres eine maligne Neoplasie diagnostiziert, und bei 25–42 % wurde eine Hyperkoagulabilität festgestellt (5). Diese Zahlen unterstreichen die Notwendigkeit einer gründlichen Ursachensuche bei der Diagnostik von atypischen Thrombosen, insbesondere auch einer Thrombophilieabklärung (Tab. 1) (6).
Sekundäre Thrombosen entstehen in der Regel im Rahmen klar definierter Ursachen wie der Platzierung von zentralvenösen Kathetern oder Herzschrittmachern, vorbestehenden malignen Erkrankungen, einer Hyperkoagulabilität oder nach Trauma im Bereich des Halses oder Oberarms. Thrombosen der V. jugularis interna können auch im Zusammenhang mit dem Lemierre-Syndrom auftreten. Obwohl beim vorliegenden Patienten zu einem späteren Zeitpunkt ein malignes Tumorleiden diagnostiziert wurde, bleibt die Ätiologie der Thrombose nicht abschliessend geklärt. Da es sich beim gefundenen Urothelkarzinom um ein lokal begrenztes, nicht muskelinvasives Karzinom handelt, ist eine systemische Thrombosierung als Tumorkomplikation gemäss der Literatur unwahrscheinlich (Abb. 4).
Die Therapie von Armthrombosen wird sowohl im angelsächsischen Raum (American College of Chest Physicians, ACCP) als auch in Europa (European Society for Vascular Surgery, ESVS) durch Leitlinien geregelt, wohingegen spezifische Richtlinien zur Behandlung von Thrombosen der Vena jugularis bislang fehlen. Generell ist die Evidenz zur Therapie von Thrombosen der oberen Extremitäten nur als moderat (Level B) zu bewerten, da bisher keine randomisierten kontrollierten Studien zur Antikoagulationstherapie bei akuten Thrombosen der oberen Extremität vorliegen (6, 7). In der klinischen Praxis beruhen Therapieentscheidungen bei atypischen Thromboselokalisationen häufig auf einer individuellen Anpassung der bestehenden Leitlinien zur Therapie von Thrombosen der unteren Extremitäten. Die Eckpfeiler der Primärtherapie bei Thrombosen der unteren Extremitäten bestehen aus einer Antikoagulation für mind. 3–6 Monate wie auch aus einer Kompressionstherapie mittels Kompressionsstrümpfen.
Im Fall von primären Thrombosen der oberen Extremitäten empfehlen sowohl europäische als auch amerikanische Leitlinien eine Antikoagulation über mindestens drei Monate. Dabei werden subkutan applizierte, niedermolekulare Heparine, Therapien mit intravenös appliziertem unfraktioniertem Heparin vorgezogen (Grad 2C). Mehrere kleinere Studien, darunter eine schwedische Untersuchung, zeigten, dass ein Rezidiv einer TVT der oberen Extremitäten unter Rivaroxaban bei unter 2 % lag. Dies lässt darauf schliessen, dass DOAKs eine sichere und effektive Therapieoption darstellen, insbesondere im ambulanten Setting (8). Für sekundäre Thrombosen der oberen Extremitäten wird in den amerikanischen Leitlinien eine Dauerantikoagulation über mindestens sechs Monate empfohlen, teils auch lebenslang, je nach individueller Risikostratifizierung.
Die kathetergestützte Thrombolyse bzw. kathetergestützte Thrombektomie, die bei TVT der unteren Extremitäten in schweren, symptomatischen Fällen oder auch ausgeprägten iliofemoralen Obstruktionen eine Therapieoption darstellt, spielt in der Therapie der TVT der oberen Extremitäten und der Jugularvenen eine untergeordnete Rolle (9). Sie wird selten zur Thrombuselimination in der akuten Phase sowie zur Symptomlinderung in Erwägung gezogen. Dabei ist die Katheterlyse einer systemischen medikamentösen Lyse vorzuziehen. Die amerikanischen Leitlinien empfehlen eine Thrombolyse insbesondere in den folgenden Fällen:
• schwere Symptomatik bei hämodynamisch stabilem Patienten
• Thrombusausdehnung über weite Teile der V. subclavia und V. axillaris
• Symptomdauer von weniger als 14 Tagen
• guter Allgemeinzustand und Lebenserwartung > 1 Jahr
• geringes Blutungsrisiko
Es ist jedoch zu betonen, dass eine Thrombolyse die Antikoagulation nicht ersetzt. Europäische wie auch amerikanische Leitlinien empfehlen eine Antikoagulation nach erfolgter Lyse für mindestens drei Monate (6, 7).
Thomas Reich, Bernhard Blum, Lukas Zimmerli
Klinik für Innere Medizin, Kantonsspital Olten, Olten
Abkürzungen:
CRP C-reaktives Protein
CT Computertomographie
TOS Thoracic-outlet-Syndrom
TUR-B Transurethrale Blasenresektion
BCG Bacillus Calmette-Guérin
TVT Tiefe Venenthrombose
MRT Magnetresonanztomographie
ACCP American College of Chest Physicians
ESVS European Society for Vascular Surgery
DOAK Direkte orale Antikoagulantien
Historie
Manuskript eingegangen: 19.03.2025
Angenommen nach Revision: 16.12.2025
Chefarzt Klinik für Innere Medizin
Kantonsspital Olten
Baslerstrasse 150
4600 Olten
Die Autoren haben keine Interessenkonflikte im Zusammenhang mit diesem Artikel deklariert.
• Thrombosen der Vena jugularis und oberen Extremitäten verursachen oft unspezifische und nur dezente Symptome.
• Diagnostisches Mittel der Wahl ist die Duplexsonographie der Gefässe.
• Es besteht eine Einteilung in primäre und sekundäre Thrombosen.
• Therapeutische Antikoagulation der Wahl sind niedermolekulare Heparine.
1. Cushman M. Epidemiology and Risk Factors for Venous Thrombosis. Semin Hematol. 2007 Apr; 44(2):62–69.
2. Stavroula MK, et al. Upper extremity deep venous thrombosis prevalence in the NHS Grampian Medical Ambulatory clinic. Ir J Med Sci. 2022 Aug;191(4):1569-1575.
3. Payrard L, Iten L, Donzé J, et al. Unprovoked internal jugular vein thrombosis: a case report and literature review. Thrombosis Journal volume. 2021 Jan 6;19(1):2.
4. Kraaijpoel N, Van Es N, Porreca E, et al. The diagnostic management of upper extremity deep vein thrombosis: A review of the literature. Thromb Res 2017 Aug;156:54-59.
5. Joffe HV, Kucher N, Tapson VF, et al. Upper-extremity deep vein thrombosis: a prospective registry of 592 patients. Circulation; 2004Sep21;110(12):1605-11.
6. Middeldorp S, Nieuwlaat, Baumann Kreuziger L, et al. American Society of Hematology 2023 guidelines for management of venous thromboembolism: thrombophilia testing. Blood Adv. 2023 May 24;7(22):7101–7138
7. Kakkos SK, Gohel M, Baekgaard N, et al. European Society for Vascular Surgery (ESVS) 2021 Clinical Practice Guidelines on the Management of Venous Thrombosis. Eur J Vasc Endovasc Surg;2021 Jan;61(1):9-82
8. Schastlivtsev I, Lobastov K, Tsaplin S, et al. Rivaroxaban in the treatment of upper extremity deep vein thrombosis: A single-center experience and review of the literature. Thromb Res;2019 Sep:181:24-28.
9. Chopard R, Albertsen IE, Piazza G, et al. Diagnosis and Treatment of Lower Extremity Venous Thromboembolism: A Review. JAMA 2020;324(17):1765-1776
PRAXIS
- Vol. 115
- Ausgabe 2
- Februar 2026