- Langsam progrediente atraumatische Schwellung über dem linken Sprunggelenk
Anamnese und Befunde
Der 49-jährige Patient stellte sich aufgrund einer seit zwei Jahren bestehenden atraumatischen Schwellung am linken oberen Sprunggelenk (OSG) und über dem proximalen Fussrücken in der Hausarztpraxis vor. Die indolente Schwellung war über Monate langsam progredient und mit einem Druckgefühl beim Schuhbinden verbunden. Weder im Alltag noch in der beruflichen Tätigkeit als Sanitärinstallateur bestanden Bewegungs- oder Belastungseinschränkungen. Fieber und Nachtschweiss wurden verneint, aber ein leichter Gewichtsverlust in den Vormonaten wurde erwähnt. Die persönliche Anamnese sowie die Reise- und Sexualanamnese waren bis auf eine seit Jahren bekannte diskrete Leukozytopenie unklarer Ätiologie unauffällig.
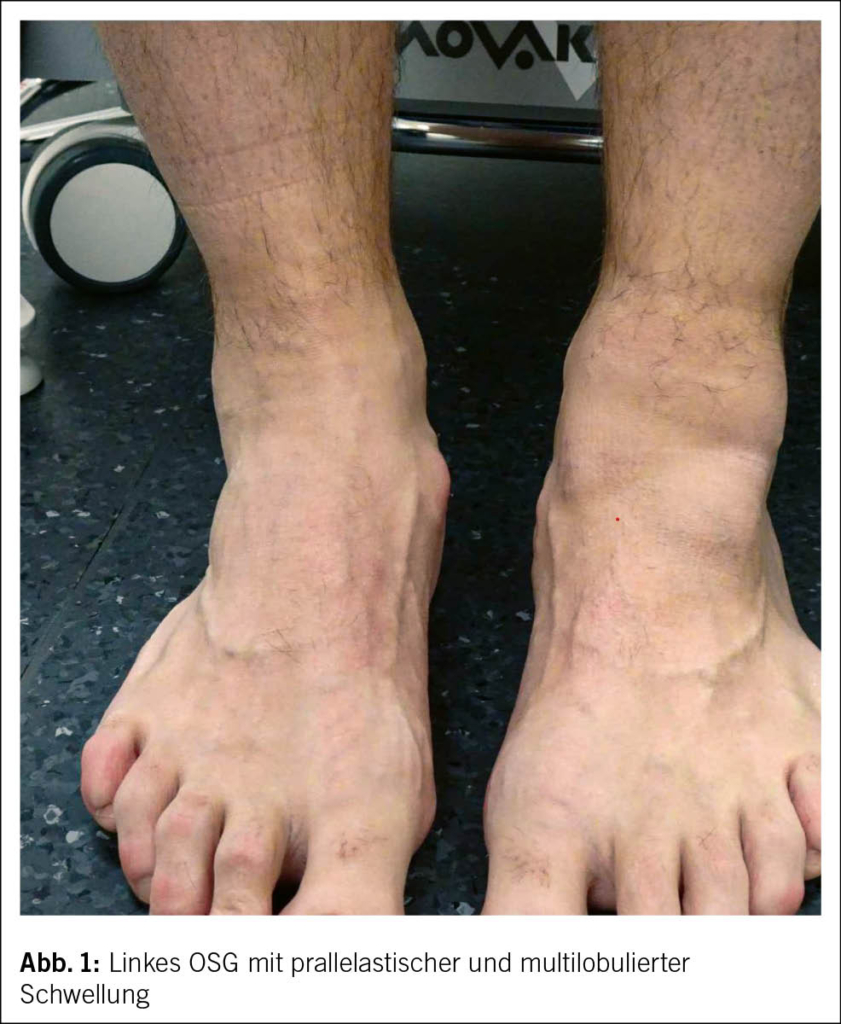
In der klinischen Untersuchung war der Patient afebril und in unauffälligem Allgemeinzustand. Am linken oberen Sprunggelenk zeigte sich eine eindrückliche, prallelastische und multilobulierte Schwellung ohne Rötung, Überwärmung, Druckdolenz, Bandinstabilität oder Funktionseinschränkung (Abb. 1). Laboranalytisch bestätigte sich die vorbekannte leichtgradige Leukozytopenie mit einer Leukozytenzahl von 2.26 10⁹/l (Norm 3.9–10.2) bei Neutrophilen von 1.05 10⁹/l (Norm 1.5–7.7). Das C-reaktive Protein war normwertig, die HIV-Serologie negativ.
Differenzialdiagnostische Überlegungen
Sprunggelenkschwellungen stellen ein häufiges Problem auf der Notfallstation und in der hausärztlichen Praxis dar, wobei die einseitige, akute und schmerzhafte Schwellung meist traumatisch bedingt ist und einem klaren Behandlungsplan unterliegt.
Im Gegensatz dazu steht die atraumatisch aufgetretene chronische oder rezidivierende Schwellung mit einer Symptomdauer von über drei Monaten und einem meist hartnäckigen Verlauf. Häufig liegen hierbei degenerative oder entzündliche Erkrankungen vor. Dabei ist es wichtig, zwischen einer Arthritis mit Gelenkerguss und einer Schwellung von gelenknahen Strukturen wie Sehnenscheiden und Bändern oder der Haut und Weichteilen zu unterscheiden.
Differenzialdiagnostisch stehen bei einer einseitigen und chronischen periartikulären Schwellung folgende Ursachen und Krankheitsbilder im Vordergrund:
Degenerative Veränderungen
Primäre und sekundäre degenerative Veränderungen können zu einer Arthrose (1, 2) oder einer Tendinose (3) führen. Abhängig von der Entzündungsaktivität spricht man von einer aktivierten Arthrose oder Tendinose, welche durch Schwellung, Überwärmung und bewegungsabhängige Schmerzen charakterisiert ist.
Bei Verdacht auf ein degeneratives Geschehen steht initial die konservative Behandlung im Vordergrund. Bei Beschwerdepersistenz oder ungewöhnlichem klinischen Verlauf sollte die Diagnostik mittels Bestimmung der Entzündungszeichen sowie Röntgenbild und Sonografie zum Ausschluss einer entzündlichen Genese ergänzt werden.
Rheumatologische Erkrankungen
Entzündungen aus dem rheumatologischen Formenkreis führen oftmals zu einer chronischen Gelenkschwellung, Tendinitis oder Synovialitis (4–6). Typischerweise berichten die Patienten über Schmerzen, Morgensteifigkeit und systemische Symptome wie Müdigkeit, subfebrile Temperaturen und Nachtschweiss. Die Lokalisation und Anzahl der betroffenen Gelenke erhärtet die rheumatologische Verdachtsdiagnose. Bei einem signifikanten Gelenkerguss ist die Gelenkpunktion zur Bestimmung der Zellzahl und der Mikrobiologie sowie zur Suche nach Kristallen (Gicht-, Pseudogicht- oder Hydroxylapatitkristalle) essenziell; dies auch zum Ausschluss einer septischen Arthritis.
Unverzichtbar für die weitere Abklärung sind nebst der Basislaboranalytik die Bestimmung der Blutsenkungsgeschwindigkeit, der Rheumafaktoren, der CCP-Antikörper und ggf. die Bestimmung des HLA-B27 (Humanes Leukozytenantigen B27) bei Verdacht auf eine Spondylarthropathie. Bildgebend stehen Sonografie und MRI im Vordergrund, in denen ein Gelenkerguss und die Entzündung der Synovialis dargestellt werden können.
Vaskuläre Ursachen
Eine Thrombose oder Schwellung bei venöser Insuffizienz kann sich mit dem typischen Bild einer unilateralen Schwellung, Überwärmung und Rötung präsentieren. Häufig beschreiben die Patienten ein Spannungsgefühl. Im Rahmen der Diagnostik sollten die D-Dimere bestimmt und eine Doppler-Sonografie bei gegebenem Verdachtsmoment durchgeführt werden (7).
Infektionen
Infektiöse Arthro- oder Tendinopathien entstehen hämatogen oder durch direktes Eindringen von Erregern. Besonders gefürchtet ist die septische Arthritis, welche zu Knorpelschäden führen kann (8). Typischerweise handelt es sich hierbei um ein akutes Krankheitsbild mit plötzlich auftretenden Gelenkschmerzen, Schwellung, Rötung, Überwärmung und deutlichen Bewegungseinschränkungen, begleitet von Fieber und erhöhten Entzündungswerten. Bei der viel selteneren chronischen Arthritis oder Tenosynovitis muss an eine Infektion mit einem langsam wachsenden Keim, an eine Borrelien-Arthritis oder an eine mykobakterielle Infektion gedacht werden (9). Letzteres gilt insbesondere bei Immunsuppression und in Hochprävalenzregionen.
Klinisch ist eine chronische Infektion von gelenknahen Strukturen kaum von entzündlichen intraartikulären Erkrankungen zu unterscheiden. Die Diagnose wird durch eine Gelenkpunktion mit Analyse der Synovialflüssigkeit, Ausschluss von Kristallen und dem Erregernachweis mittels Kultur oder PCR-Analyse gesichert. Die Therapie setzt sich aus einer raschen Keimreduktion mit Punktion und Spülung sowie einer gezielten antiinfektiven Therapie zusammen.
Komplexes regionales Schmerzsyndrom
Obwohl selten, ist das CRPS (Complex Regional Pain Syndrome) aufgrund des hohen Leidensdrucks relevant und tritt typischerweise nach einem (Bagatell-)Trauma mit anhaltender Schwellung, Haut- und Gefässveränderungen sowie starker Schmerzsymptomatik auf, wobei das klinische Bild stark variieren kann.
Die genaue Pathogenese ist nicht vollständig geklärt. Es wird davon ausgegangen, dass aufgrund einer Fehlregulation des sympathischen Nervensystems ein Überschuss an Entzündungsmediatoren entsteht, was eine Sensibilisierung der zentralen schmerzverarbeitenden Neuronen zur Folge hat und somit einen Circulus vitiosus auslöst.
Es handelt sich hierbei um eine klinische Ausschlussdiagnose (10, 11).
Tumore
Tumorerkrankungen der Gelenke und ihrer umgebenden Strukturen gehören zur seltenen Differenzialdiagnose chronischer Arthropathien und Tendinopathien. Diese umfassen sowohl Ganglione, Weichteiltumore sowie synoviale Tumore. Klinisch präsentiert sich meist eine langsam grössenprogrediente Schwellung ohne nennenswerte Schmerzsymptomatik, welche mit einer Bewegungseinschränkung vergesellschaftet sein kann. Im Rahmen der weiteren Abklärung sollten ein MRI und ggf. eine Biopsie durchgeführt werden.
Weitere Abklärungsschritte und unerwartete Befunde
Entsprechend der klinischen Präsentation ohne vorgängiges Trauma schien in unserem Fall eine rheumatologische oder infektiöse Ursache der unilateralen und chronischen OSG-Schwellung vordergründig, wobei die normwertigen Entzündungszeichen für beide Entitäten ungewöhnlich waren. Die weitere Diagnostik wurde mit serologischen Markern sowie mit dem MRI des Sprunggelenks ergänzt.
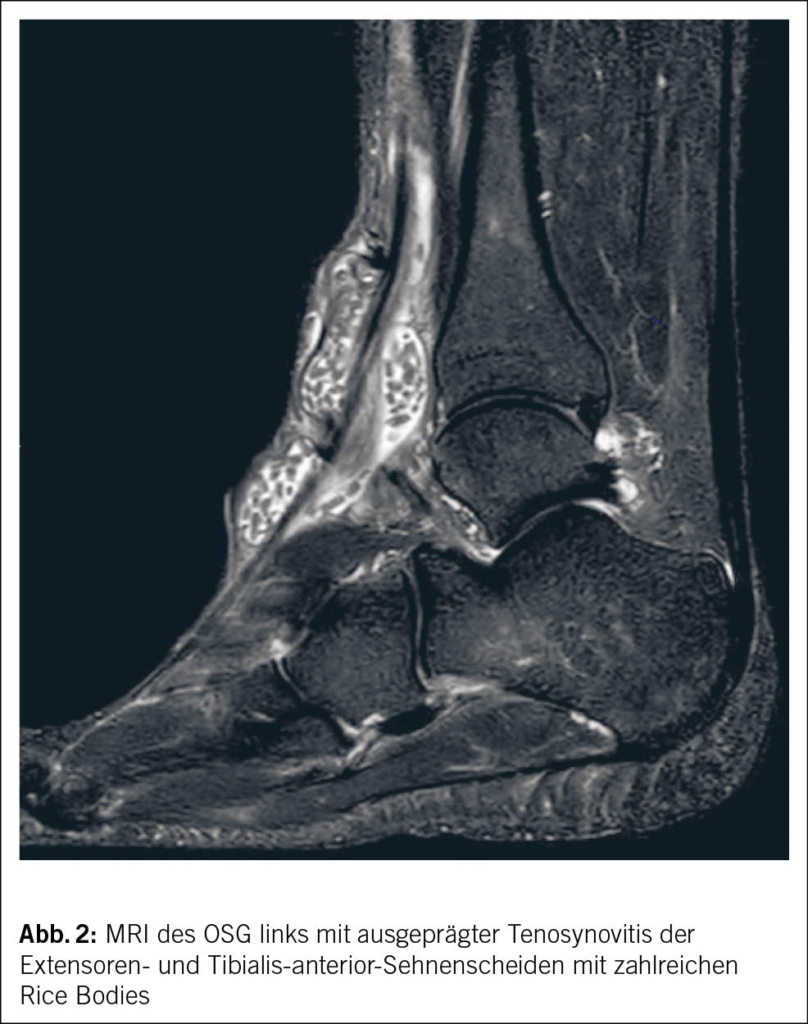
Die Diagnostik auf Autoimmunantikörper inklusive Rheumafaktor und Anti-CCP fiel negativ aus. Im MRI des OSG fand sich ein eindrücklicher Befund mit einer ausgeprägten Tenosynovitis der Extensoren- und Tibialis-anterior-Sehnenscheiden mit zahlreichen reiskornartigen Strukturen (Abb. 2).
«Rice Body»-Synovitis
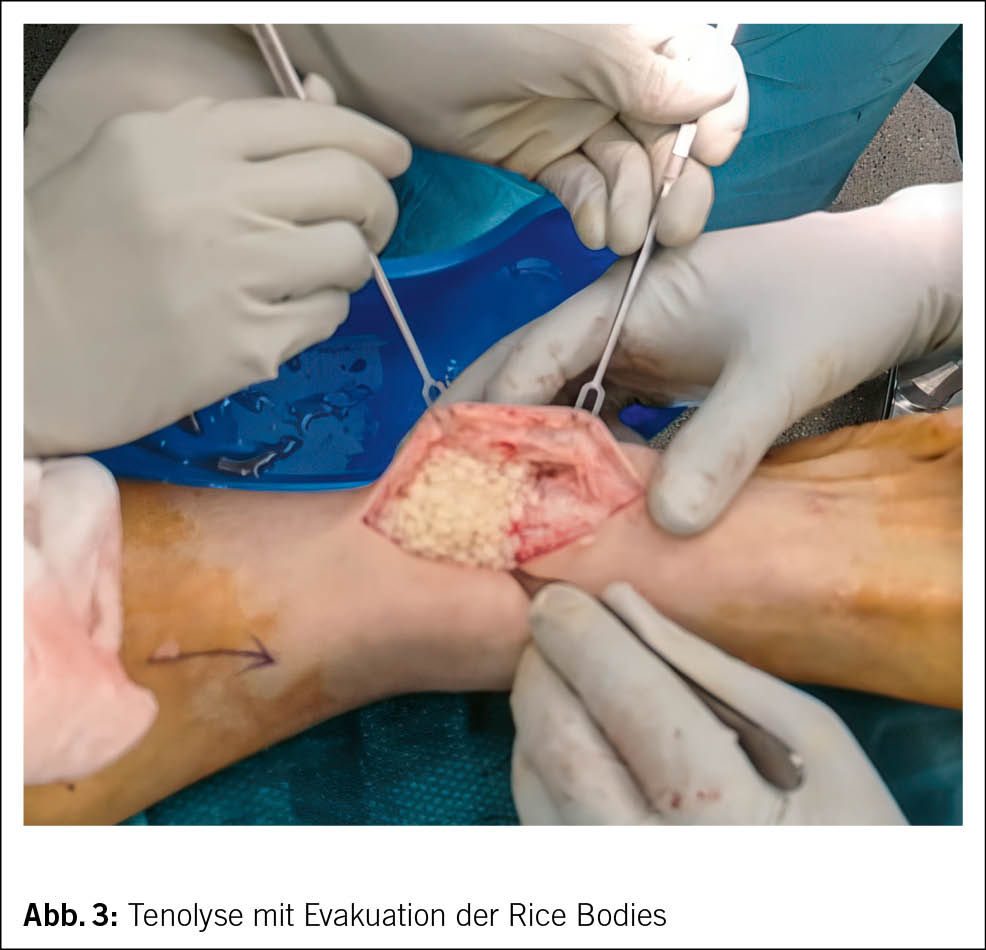
Die «Rice Body»-Synovitis oder Tenosynovitis ist ein seltenes Krankheitsbild, bei dem sich reisähnliche, fibrinöse Strukturen in der Gelenkflüssigkeit bzw. in der Sehnenscheide bilden (12). Die Pathophysiologie ist nicht vollständig geklärt. Es wird angenommen, dass sich auf dem Boden einer chronischen Entzündung mit hypertropher Synovia fibrinöse Ablagerungen bilden, die im Verlauf infarzieren und sich abkapseln (13–16) (Abb. 3).
Ursächlich für eine «Rice Body»-Arthritis oder -Synovitis sind chronische Entzündungen wie rheumatoide Arthritis (14, 17–20), seronegative Spondyloarthritis (17–19) oder ein systemischer Lupus erythematodes (18, 21). Darüber hinaus können rezidivierende Mikrotraumata (20, 22) sowie Infektionskrankheiten wie Tuberkulose (14, 19, 20, 23, 24) oder ein Pilzbefall (25–27) eine «Rice Body»-Tenosynovitis auslösen.
In der Literatur werden die rheumatoide Arthritis und in Endemiegebieten tuberkulöse Infektionen als Auslöser einer «Rice Body»-Synovitis bzw. -Arthritis beschrieben (28–31). Trotz fehlender Übersichtsarbeiten kann davon ausgegangen werden, dass aufgrund der niedrigen Tuberkulose-Inzidenz in Mitteleuropa die rheumatologischen Grunderkrankungen als zugrunde liegende Ätiologie überwiegen. Unsere Literaturrecherche zeigt, dass die Mehrzahl tuberkuloseassoziierter Fallberichte mit «Rice Body»-Synovitis aus Endemiegebieten mit hoher Tuberkuloseprävalenz stammt (14, 23, 24, 30, 32–37).
Diagnose
Eine vorgängige Risikoexposition oder ein wissentlicher Kontakt zu Mykobakterien lag bei unserem Patienten nicht vor. Aufgrund des MRI-Befunds und bei unauffälliger Klinik für rheumatologische Erkrankungen und negativer Rheumaserologie war eine chronische Infektion oder eine Tuberkulose der Sehnenscheiden weiterhin möglich. Es wurde eine Sehnenscheidenpunktion sowie ein Quantiferon®-Test durchgeführt. Dieser fiel positiv aus. Im Punktat konnten weder in der Auraminfärbung noch in der PCR-Untersuchung Mykobakterien nachgewiesen werden. Dies gelang jedoch nach mehreren Wochen Bebrütung in der Flüssigkultur mit Nachweis von Mycobacterium-tuberculosis-Komplex, womit die Diagnose einer tuberkulösen Tenosynovitis der Extensorensehnen des linken Unterschenkels gestellt werden konnte. In der Resistenzprüfung fand sich eine Empfindlichkeit auf alle Prüfsubstanzen.
Weiterer Verlauf
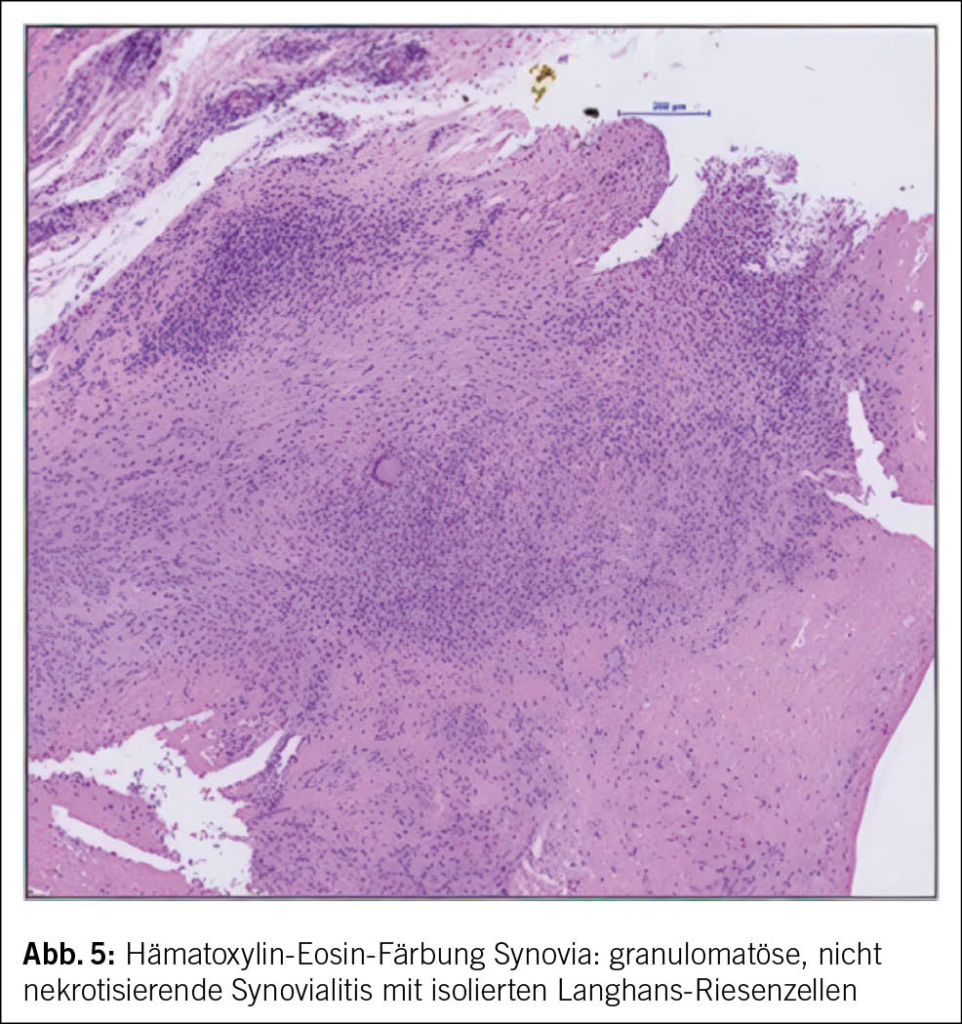
Aufgrund des ausgeprägten Befunds wurde eine Tenolyse mit Evakuation der Reiskörner durchgeführt (Abb. 3). Die intraoperativ abgenommenen Biopsien bestätigten kulturell und histologisch die Diagnose der osteoartikulären Tuberkulose (Abb. 4 und Abb. 5).
Im Anschluss an die Operation erfolgte die resistenzgerechte tuberkulostatische Therapie mit Isoniazid, Rifampicin und Pyrazinamid für die Gesamtdauer von neun Monaten (Pyrazinamid nur in der zweimonatigen Intensivphase), worunter sich bis aktuell, zwei Jahre nach Therapieende, ein rezidivfreier Verlauf zeigte.
Tuberkulose
Im Jahr 2023 fand sich eine Inzidenz der gemeldeten Tuberkulosefälle in der Schweiz und im Fürstentum Liechtenstein von 4.9 pro 100 000 Einwohner (38). Damit lag die Schweiz deutlich unter der durchschnittlichen Melderate von anderen europäischen Staaten (8.6 pro 100 000) (39) oder Hochprävalenzgebieten, wie z. B. Indien mit 187 Fällen pro 100 000 Einwohner (40), und kann epidemiologisch nicht als Endemiegebiet klassifiziert werden.
Eine offizielle Inzidenz der gemeldeten Tuberkulosefälle für das Jahr 2025 wurde vom BAG bis anhin noch nicht veröffentlicht. Zum Zeitpunkt der 46. Kalenderwoche wurden mit 468 Fällen 36 Fälle mehr gemeldet als noch im Jahr 2023 (41).
In epidemiologischen Studien machen extrapulmonale Tuberkuloseerkrankungen etwa 15–20 % aller Tuberkulosefälle aus (32, 42). Zur extrapulmonalen Tuberkulose gehören unter anderem die pleurale oder Lymphknotentuberkulose und die Tuberkulose im zentralen Nervensystem. In etwa 10–15 % der Fälle (43, 44) ist die extrapulmonale Tuberkulose osteoartikulär. Damit bleibt sie eine seltene, aber klinisch relevante Manifestationsform, insbesondere bei der Differenzialdiagnose der chronischen Arthritis und Tenosynovitis.
Unsere Literaturrecherche ergab, dass bis anhin lediglich 6 Fälle (33–35, 35–37) einer tuberkulösen Tenosynovitis der Tibialis-anterior-Sehne oder kombiniert mit der Tibialis-anterior- und -extensor-digitorum-longus-Sehne beschrieben wurden. Der hier aufgeführte Fall kann als Rarität angesehen werden, insbesondere aufgrund des Auftretens bei einem HIV-negativen, immunkompetenten Patienten ohne wissentlichen Risikokontakt zu Tbc in einem Niedrigprävalenzgebiet wie der Schweiz.
David Jutzi, Robert Escher, Gabriel Waldegg
Klinik für Allgemeine Innere Medizin, Spital Emmental, Burgdorf
Abkürzungen
Anti-CCP Antikörper gegen cyclische citrullinierte Peptide
CRPS Complex Regional Pain Syndrome
HIV Humanes Immundefizienz-Virus
OSG oberes Sprunggelenk
TB/Tbc Tuberkulose/Mycobacterium-tuberculosis-Komplex
Historie
Manuskript eingegangen: 04.02.2026
Angenommen nach Revision: 18.03.2026
Ärztezentrum Langnau
Sägestrasse 34
3550 Langnau
david.jutzi@outlook.com
Die Autoren haben keine Interessenkonflikte im Zusammenhang mit diesem Artikel deklariert.
• Chronische Sprunggelenkschwellungen erfordern eine breite Differenzialdiagnostik.
• «Rice Body»-Synovitis ist selten und entsteht meist im Rahmen chronischer Entzündungen – typischerweise rheumatisch oder tuberkulös.
• Eine tuberkulöse Tenosynovitis ist in Mitteleuropa sehr selten, muss aber bei Rice Bodies trotz fehlender Risikofaktoren berücksichtigt werden.
• Diagnose und Therapie erfolgen über Punktion, kulturellem Nachweis und tuberkulostatische Behandlung kombiniert mit chirurgischer Sanierung.
1. Chalidapong P, Vaseenon T, Chattipakorn N, Chattipakorn SC. Potential Roles of Inflammation on Post-Traumatic Osteoarthritis of the Ankle. Int J Mol Sci. 28. Mai 2024;25(11):5903.
2. Herrera-Pérez M, Valderrabano V, Godoy-Santos AL, de César Netto C, González-Martín D, Tejero S. Ankle osteoarthritis: comprehensive review and treatment algorithm proposal. EFORT Open Rev. 5. Juli 2022;7(7):448–59.
3. Deu RS, Coslick AM, Dreher G. Tendinopathies of the Foot and Ankle. Am Fam Physician. Mai 2022;105(5):479–86.
4. Kiely PDW, Lloyd ME. Ankle arthritis – an important signpost in rheumatologic practice. Rheumatology. 5. Januar 2021;60(1):23–33.
5. Jaakkola JI, Mann RA. A Review of Rheumatoid Arthritis Affecting the Foot and Ankle. Foot Ankle Int. 1. Dezember 2004;25(12):866–74.
6. Afzal M, Rednam M, Gujarathi R, Widrich J. Gout. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 [zitiert 5. Dezember 2025]. Verfügbar unter: http://www.ncbi.nlm.nih.gov/books/NBK546606/
7. Kearon C, de Wit K, Parpia S, Schulman S, Spencer FA, Sharma S, u. a. Diagnosis of deep vein thrombosis with D-dimer adjusted to clinical probability: prospective diagnostic management study. The BMJ. 15. Februar 2022;376:e067378.
8. Chan BY, Crawford AM, Kobes PH, Allen H, Leake RL, Hanrahan CJ, u. a. Septic Arthritis: An Evidence-Based Review of Diagnosis and Image-Guided Aspiration. Am J Roentgenol. September 2020;215(3):568–81.
9. Rando MM, De Matteis G, Gessi M, Bartoli M, Galli M, Gambassi G. Tuberculous Arthritis of the Ankle. Eur J Case Rep Intern Med. 26. Juni 2018;5(6):000870.
10. Bean DJ, Johnson MH, Kydd RR. The Outcome of Complex Regional Pain Syndrome Type 1: A Systematic Review. J Pain. 1. Juli 2014;15(7):677–90.
11. Zyluk A, Puchalski P. Effectiveness of complex regional pain syndrome treatment: A systematic review. Neurol Neurochir Pol. 2018;52(3):326–33.
12. Goel A. Radiopaedia. [zitiert 8. Dezember 2025]. Rice bodies (musculoskeletal) | Radiology Reference Article | Radiopaedia.org. Verfügbar unter: https://radiopaedia.org/articles/rice-bodies-musculoskeletal?utm_source=chatgpt.com
13. Pertea M, Veliceasa B, Velenciuc N, Terinte C, Mitrea M, Ciobanu P, u. a. Idiopathic tenosynovitis with rice bodies. Rom J Morphol Embryol. 2020;61(2):457–63.
14. Gupta L, Gupta V, Kumar T. Rice Bodies in Tuberculous Tenosynovitis of Wrist. Reumatol Clínica Engl Ed. 1. September 2018;14(5):314–6.
15. Guo JJ, Wu K, Xu Y, Yang H. Hundreds of rice bodies in the subacromial-subdeltoid bursa: report of two cases and literature review. BMC Musculoskelet Disord. 12. August 2020;21(1):539.
16. Asik M, Eralp L, Cetik O, Altinel L. Rice bodies of synovial origin in the knee joint. Arthrosc J Arthrosc Relat Surg Off Publ Arthrosc Assoc N Am Int Arthrosc Assoc. Mai 2001;17(5):E19.
17. Iyengar K, Manickavasagar T, Nadkarni J, Mansour P, Loh W. Bilateral recurrent wrist flexor tenosynovitis and rice body formation in a patient with sero-negative rheumatoid arthritis: A case report and review of literature. Int J Surg Case Rep. 1. Januar 2011;2(7):208–11.
18. Ergun T, Lakadamyali H, Aydin O. Multiple rice body formation accompanying the chronic nonspecific tenosynovitis of flexor tendons of the wrist. Radiat Med. 1. November 2008;26(9):545–8.
19. Amudalapalli A, Nagar S, Sahoo RR, Shukla A, Maddineni A, Panda AK, u. a. Mystery of hidden pearls: bursitis in the shoulder. Ann Rheum Dis. 1. Dezember 2024;83(12):1791–2.
20. Zhang W, Zhou W, Zhou H, Lu H, Chu W. Rice Body Formation Due to Different Etiologies in the Distal Forearm. J Vis Exp JoVE. 12. September 2025;(223).
21. Tian Y, Hu J, Xia Q, Han D. Rice body synovitis in systemic lupus erythematosus. Rheumatol Int. September 2024;44(9):1773–9.
22. Muirhead DE, Johnson EH, Luis C. A light and ultrastructural study of rice bodies recovered from a case of date thorn-induced extra-articular synovitis. Ultrastruct Pathol. 1998;22(4):341–7.
23. Bayram S, Ersen A, Altan M, Durmaz H. Tuberculosis tenosynovitis with multiple rice bodies of the flexor tendons in the wrist: A case report. Int J Surg Case Rep. 1. Januar 2016;27:129–32.
24. Friji MT, Mohapatra D, Penumadu P, Mohapatra M. Rice Bodies of Tuberculous Tenosynovitis. Indian J Surg. 1. August 2021;83(4):1063–4.
25. KJR :: Korean Journal of Radiology [Internet]. [zitiert 8. Dezember 2025]. Verfügbar unter: https://www.kjronline.org/DOIx.php?id=10.3348 %2Fkjr.2013.14.3.465&utm_source=chatgpt.com
26. Qi W, Ren Y, Wang H, Wan Y, Pan H, Yao J. Candida parapsilosis-Caused Arthritis with Rice Body Formation: A Case Presentation and Literature Review. Infect Drug Resist. 26. Juni 2023;16:4123–35.
27. Kurra C, Caldwell M, Taylor K, Nwachukwu C, Salar M, Kaye MB, u. a. Candida Parapsilosis associated rice bodies in the extensor compartment of the wrist––an emerging finding. Radiol Case Rep. 1. Dezember 2019;14(12):1539–44.
28. Jeon CH, Kim TW, Park JY, Hwang CS, Lim S. Mycobacterium intracellulare Tenosynovitis with Rice Body Formation with Literature Review. Infect Chemother. Juni 2023;55(2):299–305.
29. Wang L, Jin Y, Huang H, Yang Z, Ding F, Xu X, u. a. Rice body synovitis in pediatrics: three different case reports. Front Pediatr [Internet]. 13. Juni 2024 [zitiert 8. Dezember 2025];12. Verfügbar unter: https://www.frontiersin.org/journals/pediatrics/articles/10.3389/fped.2024.1391229/full
30. Haibo Z, Tianrui W, Wenlian S, Shenjie S, Chunpu L, Xia Z, u. a. A Case of Rice Body Synovitis of the Knee Joint. Orthop Surg. 2022;14(3):628–32.
31. Cegarra-Escolano M, Jaloux C, Camuzard O. Rice-body formation without rheumatic disease or tuberculosis in a “sausage” ring finger. Hand Surg Rehabil. 1. Juli 2018;37(4):255–8.
32. Pang Y, An J, Shu W, Huo F, Chu N, Gao M, u. a. Epidemiology of Extrapulmonary Tuberculosis among Inpatients, China, 2008–2017 – Volume 25, Number 3—March 2019 – Emerging Infectious Diseases journal – CDC. März 2019 [zitiert 8. Dezember 2025]; Verfügbar unter: https://wwwnc.cdc.gov/eid/article/25/3/18-0572_article
33. Gö A. Tibialis anterior tendonunun izole tüberküloz tenosinoviti: Olgu sunumu.
34. Hooker MS, Schaefer RA, Fishbain JT, Belnap CM. Tuberculous tenosynovitis of the tibialis anterior tendon: a case report. Foot Ankle Int. Dezember 2002;23(12):1131–4.
35. Khurana A, Kumar N, Bansal H, Saini J, Singh J, Chugh V. Minimally invasive endoscopic management of tubercular tenosynovitis of the anterior tibial tendon. J Clin Orthop Trauma. 6. Februar 2024;50:102359.
36. Memisoglu K, Anik Y, Willke A, Sarlak AY. Tuberculous tenosynovitis of the anterior tibial and extensor hallucis longus tendons: case report. Foot Ankle Int. April 2005;26(4):332–5.
37. Genç B, Solak A, Mayda A, Sen N. Isolated Tuberculous Tenosynovitis of the Anterior Tibial and Extensor Digitorum Longus Tendons. J Clin Imaging Sci. 27. September 2013;3:37.
38. Tuberkulose [Internet]. [zitiert 8. Dezember 2025]. Verfügbar unter: https://www.bag.admin.ch/de/tuberkulose?utm_source=chatgpt.com
39. Tuberculosis surveillance and monitoring in Europe 2025 – 2023 data [Internet]. 2025 [zitiert 8. Dezember 2025]. Verfügbar unter: https://www.ecdc.europa.eu/en/publications-data/tuberculosis-surveillance-and-monitoring-europe-2025-2023-data
40. 1.1 TB incidence [Internet]. [zitiert 8. Dezember 2025]. Verfügbar unter: https://www.who.int/teams/global-programme-on-tuberculosis-and-lung-health/tb-reports/global-tuberculosis-report-2025/tb-disease-burden/1-1-tb-incidence
41. Ag C. BAG-Bulletin 48/2025. November. 2025;
42. Baykan AH, Sayiner HS, Aydin E, Koc M, Inan I, Erturk SM. Extrapulmonary tuberculosıs: an old but resurgent problem. Insights Imaging. 7. März 2022;13(1):39.
43. Kumari N, Sharma I, Kumar D, Goel K, Singh V, Katoch S. Comprehensive review of osteoarticular tuberculosis: from epidemiology to emerging therapies. Int J Basic Clin Pharmacol. 22. August 2025;14(5):892–900.
44. Bouaicha W, Nouicer S, Jlidi M, Chaabane I, Bachrouch S, Tounsi H, u. a. Extraspinal Osteoarticular Tuberculosis: A Diagnostic and Therapeutic Challenge. Int J Mycobacteriology. Dezember 2023;12(4):508.
PRAXIS
- Vol. 115
- Ausgabe 4
- April 2026