- Behandlung chronischer Wunden in der Praxis
Die Behandlung chronischer Wunden in der Praxis ist ein häufiges aber oft frustrierendes Unterfangen. Entscheidend ist es, die Wunde als Symptom einer Grunderkrankung zu sehen. Diese zu behandeln, ist eine absolute Bedingung für eine erfolgreiche Wundheilung. Die lokale Wundbehandlung erfolgt meist interdisziplinär und folgt dem «TIME»-Konzept, wobei das Débridement von Nekrosen und Fibrinbelägen und die Gewährleistung einer die Wundheilung unterstützenden Umgebung mit Hilfe von Wundauflagen im Vordergrund stehen. Bei insuffizientem Ansprechen auf die konservative Lokaltherapie kommen plastisch-chirurgische Massnahmen zum Einsatz, wobei auch eindrückliche komplexe rekonstruktive Massnahmen nur funktionieren, wenn die Grundvoraussetzungen für eine Wundheilung gewährleistet sind.
Treatment of chronic wounds in outpatient practice is a common but often frustrating undertaking. It is crucial to view the wound as a symptom of an underlying disease. Identifying and treating that disease is an absolute prerequisite for successful wound healing. Local wound care is usually interdisciplinary and follows the “TIME” concept, whereby debridement of necrosis and fibrin deposits and creating a supportive environment for wound healing using appropriate dressings are key. If there is insufficient response to conservative local therapy, plastic surgical interventions are often necessary. However even the most complex reconstructive procedures will only be successful, if the basic conditions for wound healing are ensured.
Keywords: Chronische Wunden, Wundtherapie, Wundheilung, TIME-Konzept
Phasen der Wundheilung
Die physiologische Wundheilung verläuft über drei überlappende Phasen: Entzündungs-, Proliferations- und Remodellierungsphase.
Akute Wunden entstehen infolge eines zeitlich begrenzten Traumas, beispielsweise durch Schnitt-, Platz- oder Operationsverletzungen. Bei adäquater Versorgung heilen sie in der Regel innerhalb von zwei bis vier Wochen ohne weitere Intervention ab. Fehlen jedoch die Grundvoraussetzungen, dass dieser Prozess reibungslos abläuft, verbleibt die Wunde in der Entzündungsphase.
Von einer chronischen Wunde spricht man, wenn innerhalb von acht Wochen keine Heilungstendenz erkennbar ist. Sie muss vielmehr als Symptom einer Grundproblematik und nicht als eigene Erkrankung gesehen werden.
Störfaktoren der Wundheilung
Die häufigsten Störfaktoren einer physiologischen Wundheilung sind vordergründig eine unzureichende Gewebeoxygenierung, bakterielle Belastung, Biofilmbildung, sowie eine gestörte Zellmigration. Klinisch werden diese durch arterielle und venöse Durchblutungsstörungen, Druck- und Scherkräfte, Infektionen, Ödeme, Diabetes mellitus, Mangelernährung, Nikotinabusus, sowie die Einnahme immunsuppressiver oder zytotoxischer Medikamente verursacht. Ohne eine Behandlung oder zumindest Optimierung dieser Faktoren wird jede, noch so aufwändige (und teure) lokale Behandlung einer chronischen Wunde fruchtlos bleiben.
Differentialdiagnose chronischer Wunden
Im klinischen Alltag überwiegen das Ulcus cruris venosum, arterielle und gemischt-arterielle Ulzera, das diabetische Fusssyndrom, sowie der Dekubitus. Oft ist die Anamnese chronischer Wunden jedoch uneindeutig. So können einige Krankheitsbilder den Aspekt und eine suggestive Anamnese für eine chronische Wunde haben, jedoch eine komplett andere Behandlung verlangen. Zur Differentialdiagnose jeder chronischen Wunde, insbesondere bei fehlendem Therapieansprechen innerhalb von 2–4 Wochen, gehören:
• Autoimmunerkrankungen (Vaskulitiden, Lupus etc.),
• Pyoderma gangraenosum,
• maligne Entartungen (z. B. Marjolin-Ulkus),
• seltene Infektionen (z. B. Tropical ulcer),
• Drug-induced Skin Reactions (z. B. Marcoumar oder Steroide)
• faktitiöse Wunden
Diagnostik in/aus der Praxis
Die meisten Abklärungen für die Erstdiagnostik einer chronischen Wunde können gut in der Praxis durchgeführt oder veranlasst werden.
Für die klinische Wundbeurteilung ist die Dokumentation von Grösse, Tiefe, Exsudat, Wundrand, Wundumgebung und allfällig exponierte tiefere Strukturen (Knochen, Sehnen, Muskelfaszie) relevant. Hilfreich ist auch eine gute Fotodokumentation zur Verlaufsbeurteilung.
Zur weiteren Basisabklärung gehören:
– Gefässstatus (ABI, Duplex), ev. Angiographie
– Labor: Hämatogramm, Infektparameter, HbA1c,
Proteinhaushalt (Albumin/Präalbumin), Vitamine/Spurenelemente (Zink, Selen, B12, Folsäure)
– Wundabstrich (aus dem Wundgrund)
– Biopsie (immer aus dem Wundrand und nicht dem
Zentrum der Wunde)
– Röntgen/MRI (Frage nach Osteomyelitis)
– Vorliegen von Druck-/Scherkräften (schlechtes Schuhwerk, Lagerung/Sitzpolster bei Rollstuhlpatienten etc.)
Kausale Therapie als Voraussetzung der Heilung
Wurden die Grundursachen der Wunde identifiziert, ist deren Behandlung oder zumindest Optimierung vordergründig. Dazu zählen die Verbesserung der arteriellen Durchblutung (gegebenenfalls interventionell), die konsequente Druckentlastung (Spezialschuhe/Einlagen, Druckpolster), die Kompressionstherapie und die manuelle Lymphdrainage, die Optimierung der Stoffwechsellage (Einstellung des Blutzuckerspiegels, Ernährungsberatung, Substitution von Mängeln) sowie die Behandlung lokaler oder systemischer Infektionen.
Lokale Behandlung chronischer Wunden in der Praxis
Die lokale Behandlung chronischer Wunden ist oft pflegerisch sehr aufwändig und fordert sowohl vom Patienten als auch von den Fachpersonen viel Geduld. Entsprechend ist eine «Arbeitsteilung» mit einem interdisziplinären Team, bestehend aus Ärzten (Grundversorger, Chirurgen oder andere Fachspezialisten), Wundexperten/Pflegefachperson und Physiotherapeuten, unumgänglich.
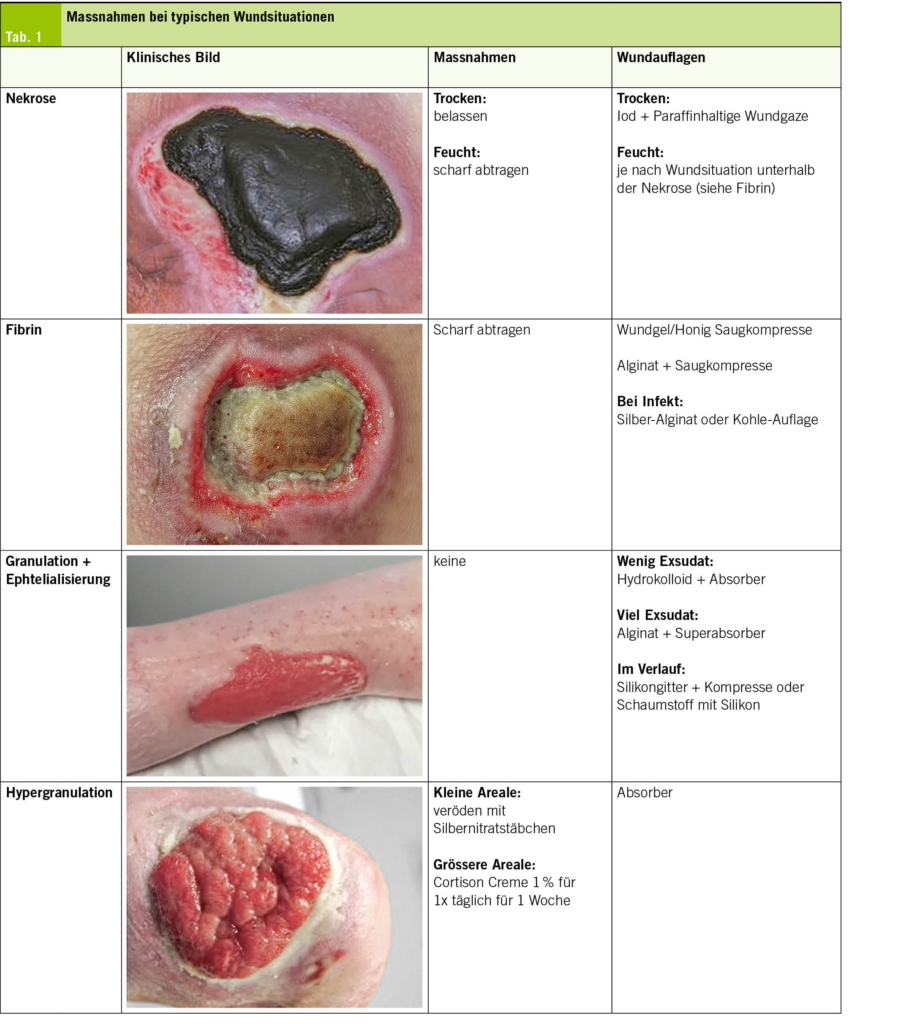
Die moderne Wundtherapie orientiert sich am TIME-Konzept: Tissue (Débridement), Infection/Inflammation (Keimkontrolle), Moisture (Exsudatmanagement) und Edge (Förderung der Epithelisierung) (1).
Insbesondere beim Débridement wird oft zu zögerlich vorgegangen. Allgemein gilt: sämtliches infiziertes und/oder nekrotisches Gewebe muss entfernt werden. Dies auch wenn es sich hierbei um eine grundsätzlich relevante anatomische Struktur handelt (z. B. Haut, Sehne oder Muskel). Wundbeläge, beispielsweise Fibrin, sowie feuchtes, nekrotisches Gewebe sind ein ausserordentlich guter Nährboden für Bakterien, weshalb ein radikales, manchmal auch wiederholtes Débridement für die Heilung entscheidend ist. Kleinere Nekrosen oder Fibrinbeläge können gut ohne Anästhesie oder nur in Lokalanästhesie in der Praxis entfernt werden.
Ablauf einer typischen Wundbehandlung: (Tab. 1)
1. Beurteilung und Dokumentation
2. Spülung/Nassphase (keine Angst vor Leitungswasser!)
3. Débridement
4. Wundrandschutz
5. Auflage
6. Fixation
Wundauflagen
Die Infektionskontrolle, das Exsudatmanagement und die Förderung der Epithelisierung können durch die korrekte Wahl von Wundauflagen wesentlich gefördert werden. Die Plethora an Wundauflagen auf dem Markt ist überwältigend, was darauf hinweist, dass es keine «beste» Wundauflage gibt. Je nach Wundsituation kommen Schaumverbände, Alginate, Hydrogele, Hydrokolloide oder antimikrobielle Auflagen (z. B. Silber, Iod) zum Einsatz. Die Auswahl richtet sich nach der Wundphase und der Exsudatmenge (Tab. 2).
«Neuere» alternative Wundauflagen
Moderne dermale Matrizes bzw. Dermisäquivalente für chronische Wunden umfassen heute vor allem Kerecis, azelluläre dermale Matrizes und kollagenbasierte, proteasemodulierende Systeme. Kerecis ist eine azelluläre Fischhautmatrix (Kabeljau) mit natürlichem Kollagen und Omega-3-Fettsäuren. Sie dient als biologisches 3-D-Gerüst zur Zellmigration und Gefässneubildung. Ähnlich funktionieren auch azelluläre dermale Matrizes aus humaner Spenderhaut wie AlloDerm® oder DermaGraft® (dezellularisierte ECM), die bei diabetischen Fussulzera und komplexen chronischen Wunden genutzt werden. Xenogene Matrizes wie Oasis® (Schweinedarm-Submukosa), Integra® oder Matriderm® (Kollagen-/ECM-Gerüste) fördern insbesondere die Granulation und spätere Epithelisierung bei venösen und arteriellen Ulzera.
Ergänzend kommen Kollagen- bzw. proteasemodulierende Matrizes wie Promogran Prisma® oder Suprasorb® C zum Einsatz, die überschüssige Proteasen binden und so das gestörte Wundmilieu chronischer, vor allem diabetischer und venöser Ulzera stabilisieren. Alle diese «Advanced Methods» sind sehr teuer und in der Schweiz streng reguliert. Sie werden deshalb erst eingesetzt, wenn die Ursachenbehandlung erfolgt ist und unter optimaler Standardtherapie über mindestens 6–8 Wochen kein ausreichender Heilungsfortschritt erzielt wurde.
Wann soll die Überweisung zum Chirurgen erfolgen?
Der Verlauf chronischer Wunden ist auch unter besten Voraussetzungen, wie der Name impliziert, langwierig. Entsprechend kann es schwierig sein, den adäquaten Zeitpunkt für einen Strategiewechsel oder eine Strategieerweiterung zu identifizieren. Generell sollte – unter der Voraussetzung, dass allfällige Grunderkrankungen behandelt sind/werden – innerhalb von 3–4 Wochen nach Einleitung einer lokalen Behandlung eine sichtbare Verbesserung zu erkennen sein. Hierzu ist, wie erwähnt, die regelmässige Fotodokumentation sehr hilfreich. Ist dies nicht der Fall, ist eine konsiliarische Beurteilung durch einen (plastischen) Chirurgen empfehlenswert.
Zu den chirurgischen Massnahmen gehört an oberster Stelle das scharfe Débridement von sämtlichem nekrotischem Gewebe und die Drainage von allfälligen Abszessen, sowie gegebenenfalls die Entnahme von Gewebe-/Knochenbiopsien. Nicht selten wird zur sogenannten Wundkonditionierung vorübergehend eine NPWT-Therapie angewendet. Diese stimuliert die Perfusion und Neovaskularisation sowie die Bildung von Granulationsgewebe. Zudem wird Exsudat direkt abtransportiert, die Keimfreiheit gefördert und tägliche Verbandswechsel vermieden, was insbesondere bei ambulanten Behandlungen von Vorteil ist. Kleinere Wunden können mit NPWT oft ohne weitere Intervention zur Heilung gebracht werden. Bei grösseren Wunden kommen bei oberflächlichen Wunden Hauttransplantate und bei tieferen Wunden, insbesondere mit exponierten tieferen Strukturen wie Knochen oder Sehnen, gestielte oder freie Lappenplastiken zum Einsatz.
Copyright
Aerzteverlag medinfo AG
Swissparc – Klinik für Plastische Chirurgie
und Dermatologie
Steinentischstrasse 5
8002 Zürich
Die Autorin hat keine Interessenskonflikte im Zusammenhang mit diesem Artikel deklariert.
- Chronische Wunden sind als Symptom einer Grunderkrankung zu verstehen
- Kausale Therapie steht vor der lokalen Wundbehandlung
- Bei ungenügendem Therapieansprechen innerhalb 4 Wochen: Differentialdiagnosen ausschliessen, ggf. Chirurgen involvieren
- Behandlung im Team (Ärzte, Wundexperten, Pflegefachpersonen, Physiotherapie)
1. AWMF S3-Leitlinie Lokaltherapie schwerheilender und/oder chronischer Wunden aufgrund von peripherer arterieller Verschlusskrankheit, Diabetes Mellitus oder chronischer venöser Insuffizienz (https://register.awmf.org/de/leitlinien/detail/091-001)
2. European Wound Management Association – The EWMA wound care resource library (https://ewma.org/resource-library)
der informierte @rzt
- Vol. 16
- Ausgabe 2
- Februar 2026