- Der Hyperventilationstest in der ambulanten Kardiologie: ein zu wenig genutzter Test?
Das Hyperventilationssyndrom (HVS) ist eine häufige, aber in der kardiologischen Praxis oft unerkannte Störung, die infolge von Hypokapnie und respiratorischer Alkalose vielfältige Symptome wie Schwindel, Brustbeschwerden, Tachykardie und Synkopen verursacht. In diesem Artikel wird eine Studie vorgestellt, deren Ziel es war, den diagnostischen und therapeutischen Nutzen des Hyperventilationstests (HVT) in der ambulanten Kardiologie zu evaluieren. Der HVT ist ein sicheres, kostengünstiges und diagnostisch wertvolles Instrument zur Identifikation des HVS. Er fördert das Verständnis der Patient/-innen für ihre Symptome, durchbricht den Panik-Hyperventilations-Zyklus und ermöglicht eine unmittelbare therapeutische Intervention durch Atemschulung. Dieses einfache, kostengünstige Diagnosewerkzeug scheint in der ambulanten kardiologischen Praxis deutlich zu wenig genutzt zu werden und verdient eine breitere Anwendung.
Hyperventilation syndrome (HVS) is a common disorder that often goes unrecognized in cardiology practice. Resulting from hypocapnia and respiratory alkalosis, it causes a wide range of symptoms such as dizziness, chest discomfort, tachycardia, and syncope. This article presents a study that aimed to evaluate the diagnostic and therapeutic value of the hyperventilation test (HVT) in outpatient cardiology. The HVT is a safe, inexpensive, and diagnostically useful tool for identifying HVS. It helps patients understand their symptoms, breaks the panic–hyperventilation cycle, and allows immediate therapeutic intervention through breathing training. This simple, low-cost diagnostic tool appears to be markedly underused in outpatient cardiology practice and deserves broader application.
Keywords: Hyperventilation syndrome, Hyperventilation test, Breathing training
Fallbericht: Hyperventilationsschulung bei Herzpatientin mit Belastungsintoleranz
Eine 72-jährige Patientin hatte eine komplexe Herzanamnese mit intermittierendem Vorhofflimmern seit 2012, einem junktionalen Ersatzrhythmus nach Amiodaron-Therapie, einer definitiven Herzschrittmacherimplantation im Mai 2023, prognostisch relevanter Karotis-Atherosklerose, arterieller Hypertonie, Hypercholesterinämie, Typ-II-Diabetes mellitus, Adipositas (BMI 32,3), obstruktivem Schlafapnoe-Syndrom, Asthma bronchiale sowie ehemaligem Nikotinkonsum (20 Packungsjahre, seit 2005 rauchfrei).
Bei der Vorstellung im August 2025 berichtete die Patientin über eine schwere Belastungsintoleranz mit Angstzuständen und rascher Erschöpfung, sodass sie bereits nach etwa 100 Metern Gehen anhalten und sich ausruhen musste. Schon bei minimaler Anstrengung verspürte sie ausgeprägte Angst und Atemnot, was sich trotz optimaler kardiologischer Behandlung progredient verschlechtert hatte. Brustschmerzen verneinte sie, beschrieb jedoch überwältigende Angst und das Gefühl, bei körperlicher Aktivität «nicht genug Luft zu bekommen».
Die körperliche Untersuchung zeigte eine Patientin in gutem Allgemeinzustand ohne akute Beschwerden in Ruhe. Die Vitalzeichen waren stabil, der Blutdruck bedurfte jedoch einer weiteren Optimierung. Kardiovaskulär zeigte sich ein regelmässiger stimulierter Herzrhythmus. In der Echokardiographie fand sich eine erhaltene linksventrikuläre Ejektionsfraktion von 65 % mit normaler regionaler Wandbewegung, eine leichte Dilatation des linken Vorhofs sowie leichte degenerative Veränderungen der Mitral- und Aortenklappe mit leichter Mitralinsuffizienz; zudem bestand eine leichte pulmonale Hypertonie. Perikardergüsse oder strukturelle Anomalien lagen nicht vor. Der Belastungstest wurde bei 78 Watt (61 % der vorhergesagten Kapazität) wegen Ermüdung ohne Angina pectoris abgebrochen; es trat lediglich eine leichte Dyspnoe ohne Hyperventilationssymptome auf. Die Herzfrequenz stieg auf 130 Schläge/min bei einer Blutdruckreaktion von 160/59 mmHg. Unter stimuliertem Rhythmus traten keine relevanten Arrhythmien auf. Die Stressechokardiographie zeigte eine hyperdynamische linksventrikuläre Funktion ohne signifikante Wandbewegungsstörungen, die auf eine Myokardischämie hingedeutet hätten. Die Pulsoxymetrie war mit 95 % normal. Es zeigte sich ein peak-systolisches transtrikuspidales Flussmuster sowie eine normale systolische Auslenkung der Trikuspidalklappenebene (TAPSE) von 30 mm, entsprechend einem normalen TAPSE-zu-systolischem Pulmonalarteriendruck-Verhältnis von 1.20. In der Karotis-Sonographie fand sich eine Gesamtplaquefläche von 160 mm² (arterielles Alter von 93 Jahren) ohne signifikante Karotisstenose.
Der entscheidende diagnostische Durchbruch gelang durch die Durchführung eines Hyperventilationstests. Dabei konnten die Symptome der Belastungsintoleranz durch freiwillige Hyperventilation in Ruhe vollständig reproduziert werden, was die Diagnose eines Hyperventilationssyndroms als primäre Ursache der Belastungslimitation bestätigte.
Nach Diagnosesicherung erhielt die Patientin eine umfassende Anleitung zu korrekten Atemtechniken während körperlicher Aktivität. Die Reaktion auf diese Hyperventilationsschulung war bemerkenswert: Bereits innerhalb einer Woche berichtete die Patientin über eine deutliche Verbesserung ihrer Belastbarkeit. Bei der Nachkontrolle nach 7 Tagen konnte sie ohne Schwierigkeiten über 2 Kilometer gehen, dies angstfrei, und auch die Sturzangst war vollständig verschwunden. Die Verbesserung von einer Gehstrecke < 100 m auf diese funktionelle Leistungsfähigkeit entsprach einer mehr als 20-fachen Steigerung der Belastungstoleranz. Die Patientin zeigte sich dankbar, endlich die Ursache ihrer Symptome verstanden zu haben und über praktische Strategien zur Bewältigung zu verfügen. Nebenwirkungen der Ateminstruktion traten nicht auf, und das Vertrauen der Patientin in körperliche Aktivität war weitgehend wiederhergestellt.
Hintergrund
Hypokapnie infolge einer respiratorischen Alkalose mit einem Blut-pH von über 7.45 hat verschiedene Auswirkungen wie Schwindel, Brustbeschwerden, Tachykardie, kribbelnde Parästhesien bis hin zu Synkopen. Entsprechend ist das Hyperventilationssyndrom vielgestaltig, variiert in seinem Schweregrad und wird von den Patientinnen und Patienten meist nicht als vermehrtes Atemvolumen wahrgenommen: Häufig leiden sie sogar unter Luftnot oder atmen unbewusst zu schnell. Der Hyperventilationstest reproduziert die für die Betroffenen typischen Hyperventilationssymptome, wodurch sich eine wichtige therapeutische Option eröffnet.
Obwohl frühe Studien die Spezifität der Hyperventilations-Provokationstests in Frage stellten (1), konzentrierten sich diese Untersuchungen vor allem auf psychiatrische Populationen und verwendeten subjektive Symptomwiedererkennung als Endpunkte. In der heutigen kardiologischen Anwendung kommen objektive physiologische Messungen und standardisierte Protokolle zum Einsatz, die die methodischen Limitationen der früheren Forschung adressieren.
Zielsetzung
Da das Hyperventilationssyndrom in der Praxis nicht ausreichend bekannt ist, wurden in einer kardiologischen Praxis alle Patientinnen und Patienten mit Hyperventilationstest und entsprechenden klinischen Merkmalen erfasst. Auf Basis dieser Daten und einer Literaturübersicht wird der Stellenwert des Hyperventilationstests in der kardiologischen Praxis eingeordnet.
Methode
Datenerhebung
Alle Krankenakten aus dem Kardiolab (N = 13 445) aus den Jahren 2010–2022 wurden mit DocFetcher (https://docfetcher.sourceforge.io/) nach dem Stichwort «Hyperventilationtest» durchsucht, und die Akten von Patientinnen und Patienten mit Hyperventilationstests wurden hinsichtlich bestimmter Merkmale ausgewertet.
Testdurchführung
Das standardisierte Hyperventilationstest-Protokoll wurde immer im Anschluss an eine diagnostische Ergometrie oder Belastungs-Echokardiographie durchgeführt, um ein sekundäres Hyperventilationssyndrom weiter auszuschliessen. Nach einer Erholungsphase von 4 Minuten nach der Belastung wurden die Patientinnen und Patienten aufgefordert, tief und schnell mit einer Frequenz von etwa 30 Atemzügen pro Minute für maximal 4 Minuten oder bis zum Auftreten von Symptomen zu hyperventilieren. War der Hyperventilationstest positiv (z. B. wenn die Betroffenen ihre Beschwerden aus dem Alltag wiedererkannten), wurden sie anschliessend angeleitet, langsam mit 4 Atemzügen pro Minute zu atmen: Beginn mit tiefer Inspiration und kurzem Plateau-Atemanhalten, langsame Exspiration mit Lippenbremse, langsame Inspiration, Atemzyklusdauer 15 Sekunden für 1–2 Minuten oder bis die hyperventilationsassoziierten Symptome verschwanden. Im Anschluss an den Test erfolgte eine Erklärung des Mechanismus der Symptomentstehung durch Hyperventilation (CO₂-Abatmung mit konsekutivem pH-Anstieg). Unser Protokoll unterscheidet sich in mehreren entscheidenden Punkten von früheren Untersuchungen: (1) kardiovaskulär fokussierte Selektionskriterien, (2) standardisierte 4-minütige Hyperventilationsdauer mit EKG- und blutdrucküberwachter Erholungsphase, (3) objektive Symptomlinderung als therapeutischer Endpunkt und (4) Integration in die Belastungs-Echokardiographie zur Ausschlussdiagnostik sekundärer Ursachen.
Ergebnisse
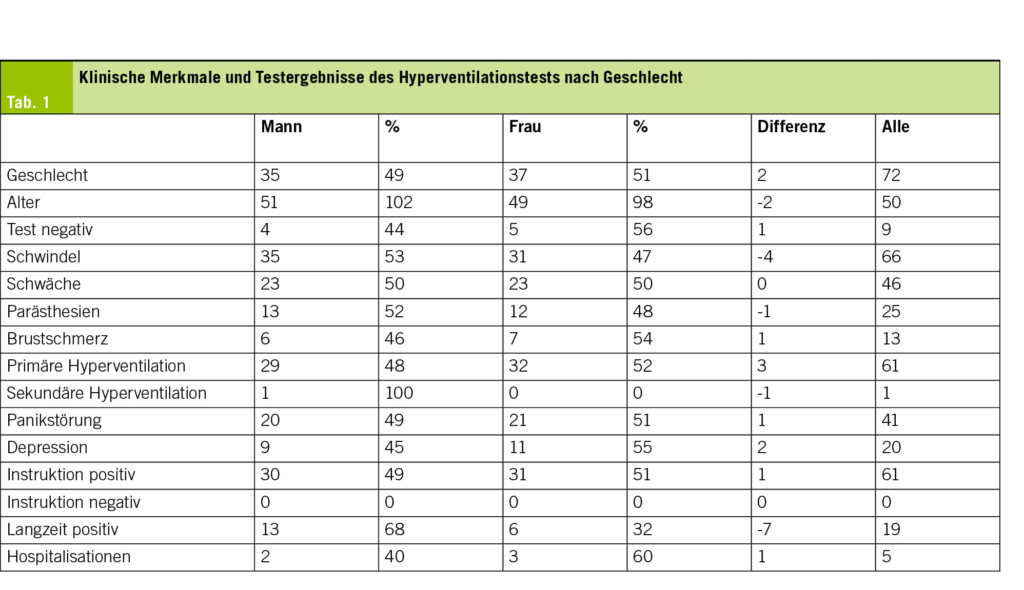
Der Hyperventilationstest wurde bei 72 Personen durchgeführt. Das mittlere Alter betrug 50.5 Jahre (30–81 Jahre; Männer 51 Jahre, Frauen 49 Jahre), 37 waren weiblich (51 %). Bei 13 % liessen sich die Alltagssymptome durch den Hyperventilationstest nicht reproduzieren. Bei den 87 % mit positivem Hyperventilationstest traten Schwindel in 92 %, ein Schwächegefühl in 64 %, Kribbeln am Körper in 35 % und Brustbeschwerden in 18 % auf. Ein primäres Hyperventilationssyndrom lag bei 85 % vor; 1 % (eine Patientin nach Myokardinfarkt) litt an einem sekundären Hyperventilationssyndrom infolge einer Linksherzinsuffizienz. Panikattacken wurden von 57 % und Depressionen von 28 % der Betroffenen angegeben. 85 % empfanden die Instruktionen als hilfreich, und bei 26 % waren sie auch langfristig hilfreich. Frühere Hospitalisationen wegen Panikattacken oder Hyperventilationssymptomen lagen bei 7 % vor. Während des Hyperventilationstests wurden bei keiner Person ischämietypische EKG-Veränderungen festgestellt. Alle Ereignisse und anamnestischen Hinweise traten bei Männern und Frauen praktisch gleich häufig auf (Tab. 1). Weitere Diagnosen bei Personen mit positivem Hyperventilationstest waren arterielle Hypertonie (N = 4), Asthma (N = 4), Atherosklerose (N = 6), anamnestisch vasovagale Ereignisse (N = 8), bekannte koronare Herzkrankheit (N = 4), Bradykardie (N = 1), nicht-ischämische Kardiomyopathie (N = 2), Aortendilatation 63 mm (N = 1) sowie COPD (N = 1). Bei 32 Personen lagen keine relevanten Begleiterkrankungen vor.
Diskussion
Reproduzierbarkeit der Symptome und unmittelbarer Nutzen des Tests
In unserer Gruppe von 72 Personen, bei denen nach dem Belastungstest aufgrund relevanter Hyperventilationssymptome im Alltag ein Hyperventilationstest durchgeführt wurde, konnten bekannte Symptome wie Schwindel (92 %), allgemeine Schwäche (64 %) und Kribbeln (35 %) reproduziert werden. Der Test wurde selbstverständlich beendet, sobald die Betroffenen angaben, dass die Hyperventilation zu den aus dem Alltag bekannten Symptomen führte. In den meisten Fällen wurde den Personen durch den Hyperventilationstest erstmals der Zusammenhang zwischen Hyperventilation und ihren Beschwerden im Alltag bewusst, und praktisch alle empfanden die Instruktionen und die anschliessende Atemübung als hilfreich und nachvollziehbar. Bei den wenigen mit Nachbeobachtung waren diese Instruktionen nachhaltig und hilfreich; aufgrund fehlender Follow-up-Daten lässt sich der Effekt jedoch nicht verlässlich quantifizieren. Der Hyperventilationstest selbst führte dank rechtzeitiger Terminierung zu keinen ischämietypischen EKG-Veränderungen oder relevanten Nebenwirkungen. Sporadisch löste der Test eine Panikattacke aus, die im kardiologischen Betreuungssetting aber stets rasch kontrolliert werden konnte.
Klinischer Kontext, Komorbiditäten und Prävalenz
Die Betroffenen hatten meist eine Vorgeschichte von Panikattacken, seltener eine Depressionsanamnese, und erlebten die hyperventilationsassoziierten Symptome teils sehr intensiv, teils begleitet von Todesangst, teils mit Hospitalisationen oder verschiedenen spezialärztlichen Abklärungen, besonders neurologischer Art.
Die Prävalenz des Hyperventilationssyndroms wird sehr unterschiedlich angegeben und liegt in internistischen Praxen zwischen 3–20 % (2). Die Prävalenz des primären Hyperventilationssyndroms ist aufgrund seiner Vielfalt sowie der Schwierigkeiten der internationalen Krankheitskodierung (ICD) schwer zu bestimmen (3).
Das Hyperventilationssyndrom ist nicht trivial, insbesondere bei ausgeprägter Hypokapnie, da es verschiedene pathophysiologische Veränderungen verursacht, z. B. eine reduzierte Myokardperfusion durch Koronarspasmen (4), periphere Gefäss- und karpopedale Spasmen sowie möglicherweise Arrhythmien und EKG-Veränderungen infolge eines Elektrolytungleichgewichts von Kalzium und Kalium (5), eine reduzierte zerebrale Perfusion bis zur Synkope (6), Durchfälle während Panikattacken, die durch Hyperventilation verstärkt werden können (7), sowie tetanieähnliche Krämpfe (Pfötchenstellung), die während eines Anfalls gefährlich sein können, z. B. beim Führen eines Fahrzeugs (8).
Evidenzlage, Limitationen und praktische Konsequenzen
Die wichtigste Herausforderung für die Hyperventilationstestung geht auf Arbeiten von Hornsveld, Garssen und Kolleginnen und Kollegen zurück. Deren doppelblinde, placebokontrollierte Studie von 1996 im Lancet stellte die Validität des Tests grundlegend in Frage (1). Mehrere methodische Aspekte schränken jedoch die Übertragbarkeit dieser Schlussfolgerungen auf die heutige kardiologische Praxis ein: In Hornsvelds Studie wurden Patientinnen und Patienten mit unspezifischen Symptomen eingeschlossen, die wegen Verdachts auf Hyperventilationssyndrom überwiesen worden waren, nicht aber Personen, die strenge klinische Kriterien für hyperventilationsassoziierte kardiovaskuläre Symptome erfüllten. Zudem ist die Verwendung isokapnischen Überatmens als «Placebo»-Kontrolle für kardiovaskuläre Anwendungen potenziell problematisch.
Aktuelle Evidenz unterstützt kardiovaskuläre Indikationen für den Hyperventilationstest, und neuere Metaanalysen widersprechen den Schlussfolgerungen früherer Kritikstudien direkt (1): Die systematische Übersichtsarbeit und Metaanalyse von Boivin-Proulx et al. aus dem Jahr 2024 zeigt eine robuste diagnostische Leistungsfähigkeit der Hyperventilationstestung bei vasospastischer Angina pectoris, mit gepoolten Spezifitäten von 78 % bis 99 % je nach verwendeter diagnostischer Modalität (9). Die Class-IIa-Empfehlung der Japanese Circulation Society für Hyperventilationstests bei vasospastischer Angina pectoris wird durch umfangreiche klinische Validierung an mehreren Institutionen gestützt (10). Die japanischen Leitlinien betonen dabei insbesondere die Rolle des Tests als nicht-invasives Screening-Instrument vor einer invasiven Acetylcholin-Provokation und adressieren damit direkt die Sicherheits- und Kosteneffektivitätsbedenken der Kritiker.
Moderne Anwendungen fokussieren auf messbare kardiovaskuläre Reaktionen statt auf subjektive Symptomwiedererkennung. Nakao et al. zeigten eine Spezifität von 100 % für die Diagnose von Koronarspasmen, wenn EKG-Veränderungen als Endpunkte verwendet wurden, bei einer Sensitivität von 62 % in einer Kohorte von 389 Patientinnen und Patienten (11). Dieses Vorgehen eliminiert den subjektiven Bias, der frühere Validitätsstudien beeinträchtigte. Somit etablieren diese Arbeiten den Platz des Hyperventilationstests in der Kardiologie, indem er die Ursache von Brustschmerzen kosteneffektiv und nicht-invasiv differenzieren hilft. Eine jüngere Anwendung bei post-COVID-assoziierter respiratorischer Dysfunktion unterstreicht die Relevanz des Tests für aktuelle klinische Herausforderungen (12). Dies widerspricht der Kritik, Hyperventilationstestung sei veraltet. Der eukapnische Hyperventilationstest wird in der Schweiz zudem bei Sportlerinnen und Sportlern eingesetzt (13).
Panikattacken und Hyperventilationsattacken stehen in einer bidirektionalen Beziehung: Eine Panikattacke löst häufig eine Hyperventilationsattacke aus, und die hyperventilationsassoziierten Symptome wiederum erhalten oder verstärken die Panikattacke im Sinn eines «Teufelskreises» (14). Das ist ein weiterer Grund, weshalb es wichtig ist, dass Betroffene durch eine kurze (!) Hyperventilation die Körperreaktion kennenlernen und die vermeintlichen Gefahren der Symptome einordnen können (15). In unserer Beobachtungsserie war dies für die meisten hilfreich.
Der Provokationstest wird jedoch nicht immer empfohlen, unter anderem wegen der als gering eingeschätzten Spezifität (16) und weil Panikattacken ausgelöst werden können. Auch deshalb sollte der Hyperventilationstest nur kurz dauern und beim ersten Auftreten von Symptomen beendet werden.
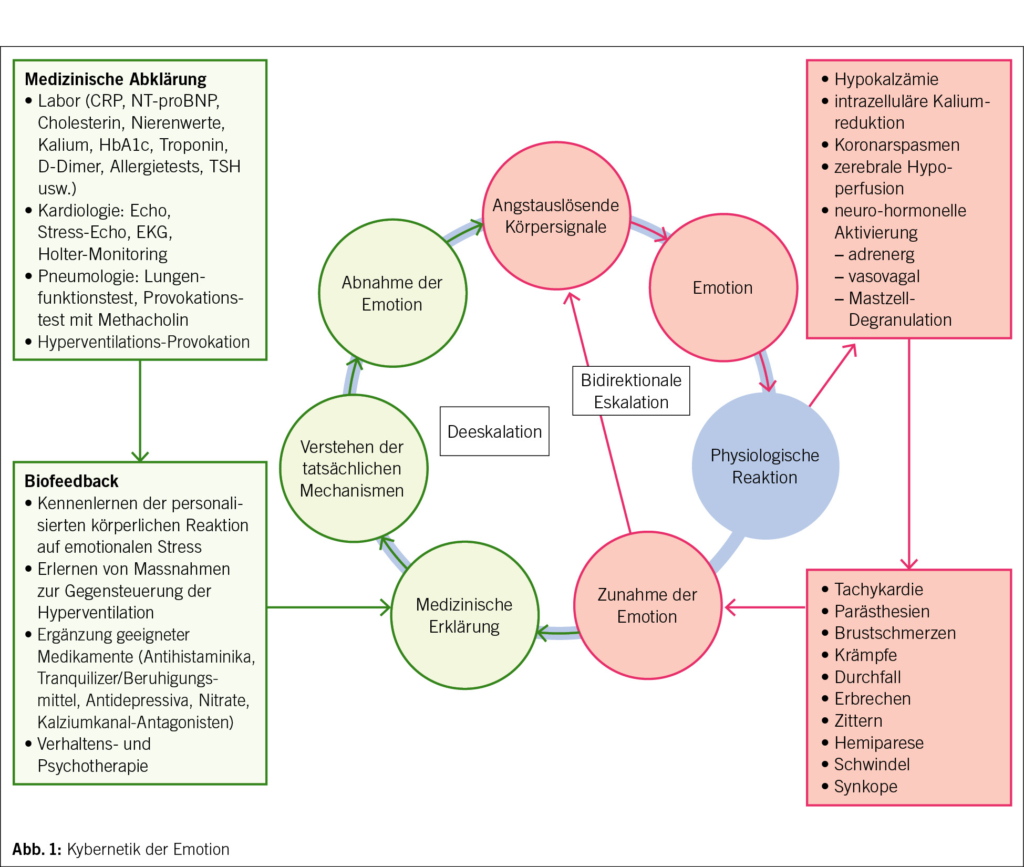
Ein ernsthafteres Problem besteht, wenn unter der Annahme eines primären Hyperventilationssyndroms tatsächlich eine sekundäre Hyperventilation vorliegt, also eine organische Ursache. Natürlich müssen alle organischen Ursachen einer Hyperventilation klinisch, laborchemisch oder bildgebend ausgeschlossen sein (Abb. 1).
Der Hyperventilationstest sollte zudem nur bei Personen durchgeführt werden, deren Anamnese aufgrund von Schwindel und insbesondere kribbelnden Parästhesien auf Hyperventilation als Ursache hindeutet, also wenn eine hohe Prä-Test-Wahrscheinlichkeit für hyperventilationsassoziierte Symptome besteht. Zu klären bleibt, in welchem Ausmass der Test standardisiert werden sollte und wie sein Stellenwert in der alltäglichen medizinischen Praxis besser eingeführt und validiert werden kann (17).
Schlussfolgerungen
Der Hyperventilationstest hat sich im kardiologischen Setting als hilfreich erwiesen für das Management von Personen mit Hyperventilationssymptomen, nachdem sekundäre Formen der Hyperventilation ausgeschlossen wurden. Er hilft, den bidirektionalen Effekt von Panik und Hyperventilation zu durchbrechen, indem die Betroffenen lernen, welche Symptome auf Hyperventilation zurückzuführen sind, und diese anschliessend innerhalb weniger Minuten durch korrekte Atemübungen vollständig zum Abklingen bringen können. Hyperventilation ist eine ernstzunehmende Störung mit wichtigen physiologischen Reaktionen und potenziell schweren Komplikationen. Für die meisten Betroffenen war die Erfahrung der hyperventilationsassoziierten Symptome lehrreich und wurde dankbar angenommen. Auf Grundlage der hier dargestellten Beobachtungen wird der Hyperventilationstest in der täglichen ambulanten kardiologischen Praxis vermutlich zu wenig eingesetzt. In der Schweiz sind weitere Studien und Leitlinien zur Beurteilung einer hyperventilationsassoziierten myokardialen Hypoperfusion angezeigt, um die Wirksamkeit des Hyperventilationstests bei Personen mit Panikattacken und begleitenden Hyperventilationssymptomen besser zu definieren und zu standardisieren.
Copyright
Aerzteverlag medinfo AG
Spitalstrasse 9
4600 Olten
Der Autor hat keine Interessenskonflikte im Zusammenhang mit diesem Artikel deklariert.
- Der Hyperventilationstest ist ein sicheres, kostengünstiges Verfahren, das in 87 % der Fälle typische Beschwerden zuverlässig reproduziert.
- Ein primäres Hyperventilationssyndrom ist häufig und geht oft mit Panikattacken (57 %) und Depressionen (28 %) einher.
- Therapeutischer Nutzen durch Atemschulung: 85 % der Patient/-innen empfanden die Übungen als hilfreich, bei 26 % hielt die Wirkung langfristig an.
- Unterdiagnostiziert in der Kardiologie: Trotz hoher klinischer Relevanz wird der Hyperventilationstest bislang zu selten genutzt – er sollte breiter in der Praxis etabliert werden.
1. Hornsveld HK., Garssen B., Fiedeldij Dop MJC., Van Spiegel PI., De Haes JCJM. Double-blind placebo-controlled study of the hyperventilation provocation test and the validity of the hyperventilation syndrome. Lancet 1996;348(9021):154–8. Doi: 10.1016/S0140-6736(96)02024-7.
2. Tavel ME. Hyperventilation Syndrome: A Diagnosis Usually Unrecognized. Internal Medicine & Primary Healthcare 2017;2(1):1–4. Doi: 10.24966/IMPH-2493/100006.
3. ICD-10-GM-2025: R06.- Störungen der Atmung – icd-code.de. Available at: https://www.icd-code.de/icd/code/R06.-.html. Accessed July 24, 2025.
4. Nakao K., Ohgushi M., Yoshimura M., et al. Hyperventilation as a specific test for diagnosis of coronary artery spasm. American Journal of Cardiology 1997;80(5):545–9. Doi: 10.1016/S0002-9149(97)00419-0.
5. McGillicuddy C., Molins C., McGillicuddy C., Molins C. The Effect of Hyperventilation Syndrome on Ionized and Serum Calcium: A Case Presentation in the Emergency Department. Cureus 2023;15(7). Doi: 10.7759/CUREUS.42310.
6. Immink R V., Pott FC., Secher NH., Van Lieshout JJ. Hyperventilation, cerebral perfusion, and syncope. J Appl Physiol 2014;116(7):844–51. Doi: 10.1152/JAPPLPHYSIOL.00637.2013,.
7. Ford MJ., Camilleri MJ., Hanson RB., Wiste JA., Joyner MJ. Hyperventilation, central autonomic control, and colonic tone in humans. Gut 1995;37(4):499. Doi: 10.1136/GUT.37.4.499.
8. Pincus JH. Hyperventilation. Contemporary Neurology 1984:44–6. Doi: 10.1016/B978-0-407-00308-8.50009-4.
9. Boivin-Proulx LA., Marquis-Gravel G., Rousseau-Saine N., Harel F., Jolicoeur EM., Pelletier-Galarneau M. Hyperventilation testing in the diagnosis of vasospastic angina: A clinical review and meta-analysis. Eur J Clin Invest 2024;54(6). Doi: 10.1111/ECI.14178,.
10. Zaya M., Mehta PK., Bairey Merz CN. Provocative Testing for Coronary Reactivity and Spasm. J Am Coll Cardiol 2013;63(2):103. Doi: 10.1016/J.JACC.2013.10.038.
11. Nakao K., Ohgushi M., Yoshimura M., et al. Hyperventilation as a specific test for diagnosis of coronary artery spasm. American Journal of Cardiology 1997;80(5):545–9. Doi: 10.1016/S0002-9149(97)00419-0.
12. Ritter O., Noureddine S., Laurent L., Roux P., Westeel V., Barnig C. Unraveling persistent dyspnea after mild COVID: insights from a case series on hyperventilation provocation tests. Front Physiol 2024;15. Doi: 10.3389/fphys.2024.1394642.
13. Asthma und Bronchokonstriktion bei Sportlern – Rosenfluh.ch. Available at: https://www.rosenfluh.ch/arsmedici-2015-24/asthma-und-bronchokonstriktion-bei-sportlern. Accessed July 22, 2025.
14. Cowley DS., Roy-Byrne PP. Hyperventilation and panic disorder. Am J Med 1987;83(5):929–37. Doi: 10.1016/0002-9343(87)90654-1.
15. Sardinha A., Freire RC da R., Zin WA., Nardi AE. Respiratory manifestations of panic disorder: causes, consequences and therapeutic implications. Jornal Brasileiro de Pneumologia 2009;35(7):698–708. Doi: 10.1590/S1806-37132009000700012.
16. Meuret AE., Ritz T. Hyperventilation in Panic Disorder and Asthma: Empirical Evidence and Clinical Strategies. Int J Psychophysiol 2010;78(1):68. Doi: 10.1016/J.IJPSYCHO.2010.05.006.
17. Vaudan S. Le syndrome d’hyperventilation : synthèse des connaissances actuelles. Mains Libres 2023;40(2):90–8. Doi: 10.55498/mainslibres.2023.11.2.90.
der informierte @rzt
- Vol. 15
- Ausgabe 12
- Dezember 2025