- Die Katarakt – Der graue Star
Die Katarakt ist weltweit der häufigste verhinderbare Erblindungsgrund. Ein Mensch gilt gemäss der Weltgesundheitsorganisation (WHO) als blind bei einer bestkorrigierten Sehleistung von < 0.05 (1). Ausgelöst wird die Sehverschlechterung durch eine Trübung der Linse im Auge. Die Linse befindet sich im Auge direkt hinter der Iris (der Regenbogenhaut) und wird im Verlauf des Lebens zunehmend dicker und dichter. Dadurch nimmt die Durchlässigkeit von Licht von Zeit zu Zeit ab und der Seheindruck ist nicht mehr klar. Dies wird häufig als Verschlechterung des Seheindrucks bemerkt. Anders können Ablagerungen in der Linse die Streuung von Licht erhöhen, wodurch ein vermehrtes Blendeempfinden entsteht. Als therapeutische Massnahme gibt es nur die Möglichkeit die trübe Linse in einer operativen Kataraktextraktion zu entfernen und eine klare Kunstlinse zu implantieren. Die Kataraktoperation ist die am häufigsten durchgeführte Operation weltweit und ermöglicht mit speziellen Linsentechnologien durchaus auch eine anschliessende Brillenfreiheit. In erfahrenen Händen dauert die Operation rund 15 Minuten und gilt als sehr risikoarm.
Cataract is the most common preventable cause of blindness worldwide. According to the World Health Organization (WHO), a person is considered blind if their visual acuity is < 0.05 (1). The deterioration in vision is caused by a clouding of the lens in the eye. The lens is located in the eye directly behind the iris and becomes increasingly thicker and denser over the course of a person’s life. As a result, the transmission of light decreases from time to time and the visual impression is no longer clear. This is often noticed as a decrease in visual acuity. In addition, deposits in the lens can increase the scattering of light, resulting in an increased sensation of glare. The only therapeutic option available is to remove the cloudy lens in a surgical cataract extraction and implantation of a clear artificial lens. This surgery is one of the most frequently performed surgeries in the world. In experienced hands, the surgery takes around 15 minutes and is considered to be very low risk.
Key Words: Cataract, vision loss, blind, phakoemulsification
Aufbau des Auges – Was hat das Auge mit einer Kamera zu tun?
Der Aufbau des Auges wird in zwei Abschnitte, den vorderen und hinteren Abschnitt, unterteilt. Zu den vorderen Abschnitten gehören die Augenlider, die Bindehaut, die Hornhaut, die Iris sowie die Linse. Zu den hinteren Abschnitten gehören die Netzhaut, Aderhaut, der Sehnerv sowie der Glaskörper (2). Der Aufbau des Auges kann mit einem Kamerasystem verglichen werden. Dabei sind die vorderen Augenabschnitte als das Objektiv der Kamera zu werten und die hinteren Abschnitte mit dem Sensor der Kamera. Eine schlechte Fotoaufnahme mit einer Kamera kann einerseits an einem schmutzigen Objektiv liegen oder an einem defekten Sensor. Liegt das Problem am Objektiv, kann dies rasch ausgewechselt werden. Liegt das Problem allerdings am Sensor der Kamera ist die Verbesserung der Aufnahme nur bedingt möglich. So verhält es sich ebenfalls mit dem Auge. Liegt das Problem in den vorderen Abschnitten, beispielsweise der Linse im Rahmen einer Katarakt, kann diese operativ problemlos ausgetauscht werden. Liegt das Problem allerdings im hinteren Abschnitt, beispielsweise der Netzhaut im Rahmen einer Makuladegeneration, kann diese nicht ausgetauscht werden, sondern im besten Falle stabilisiert werden. Auch eine Kataraktoperation erreicht dann nicht die gewünschte Sehleistungsverbesserung.

Die klare Linse
Bei der Linse des Menschen handelt es sich um eine transparente Struktur im vorderen Augenabschnitt. Dort ist die Linse an den sogenannten Zonulafasern aufgehängt. Die Linse besteht grob aus drei Strukturen: der Linsenkapsel, einer Epithelschicht und den Linsenfasern. Die Linsenkapsel ist dabei die äusserste Struktur, gefolgt von der Epithelschicht. Die Linsenfasern bilden den Cortex (Rinde) und Nucleus (Kern) der Linse aus. Der gesamte Aufbau der Linse ist völlig frei von Blutgefässen (3). Aufgrund der Verformbarkeit der Linse in den jungen Jahren haben wir die Möglichkeit, gewisse Objekte auf mehrere Distanzen scharf sehen zu können. Dieser Vorgang nennt sich Akkommodation und beruht darauf, dass durch Zug an den Zonulafasern eine Verformung der Linse erreicht wird (4). Im Verlauf des Lebens nimmt die Akkommodationsbreite ab. Ein 10-jähriger Mensch kann bis zu 15 Dioptrien akkommodieren. Wohingegen ein 50-jähriger Mensch nur noch rund 3 Dioptrien akkommodieren kann (5). Aufgrund dieser verringerten Akkommodation benötigen normal- oder weitsichtige Personen im Alter von rund 50 Jahren häufig eine Lesebrille. Wird die Linse im Verlauf zunehmend trüber und dadurch der Seheindruck unklarer, spricht man von einer Katarakt.
Die trübe Linse – auch Katarakt
Typische Symptome einer Katarakt sind eine Abnahme der Sehleistung, verschwommener Seheindruck, reduzierter Farb- und Kontrastsinn. Die Symptomatik kann bei Dämmerlicht oder in der Nacht verstärkt auftreten (6). Der Grund für die Beschwerden liegt im Rahmen einer Trübung der Linse, die Katarakt. Der grösste Risikofaktor für die Entstehung einer Katarakt ist das Alter. Weltweit ist die altersbedingte Katarakt für rund 80 % aller verhinderbaren Erblindungen von Menschen verantwortlich. Ausgenommen sind dabei Refraktionsfehler, welche mit einer Brille korrigierbar wären (1). Eine Katarakt kann jedoch auch im Rahmen eines Traumas, chronischer Entzündungen, Diabetes oder kongenital auftreten.
Operationsindikationen – wann soll operiert werden?
Bei der altersbedingen Katarakt besteht in der Regel kein Zeitdruck. Berichtet ein älterer Mensch in der allgemeinmedizinischen Sprechstunde von einer Abnahme des Seheindrucks oder vermehrtem Blendeempfinden, ist eine augenärztliche Beurteilung indiziert. Dabei kann die Diagnose einer Katarakt oder andere Ursachen für die Beschwerden festgestellt werden. Findet sich eine Abnahme der Sehleistung im Rahmen einer Katarakt, ist eine Kataraktoperation medizinisch indiziert. Eine verringerte Sehleistung ist ein modifizierbarer Risikofaktor in Bezug auf das Auftreten einer kognitiven Beeinträchtigung oder demenziellen Entwicklung, sodass eine Kataraktoperation möglicherweise das Risiko, daran zu erkranken, reduziert (7).
Im Gegenzug zur altersbedingten Katarakt steht die kongenitale Katarakt. Bei einer kongenitalen Katarakt besteht eine Trübung der Linse seit der Geburt oder dem Kleinkindesalter. Hierbei sollte eine Kataraktextraktion frühzeitig erfolgen, damit im Auge des Kleinkindes optisch klare Medien vorherrschen, da es im Kindesalter unabdingbar ist, optisch klare Medien zu haben. Dies um eine Schwachsichtigkeit (Amblyopie) zu verhindern, da Kinder das Sehen nur unter optimalen Bedingungen erlernen. Wächst ein Kind mit einer Katarakt auf, wird der bestkorrigierte Seheindruck des Kindes nie das volle Potential erreichen.
Eine andere Indikation für eine Linsenextraktion ist ein Engwinkelglaukom. Dabei handelt es sich in der Regel um hyperope (weitsichtige) Augen. Ein hyperopes Auge ist im Vergleich zum myopen oder normalsichtigen Auge zu kurz. Im Alter können aufgrund einer Volumenzunahme der Linse die Platzverhältnisse im Auge nicht mehr ausreichen. Die Linse nimmt zu viel Platz ein und der Abfluss des Augenwassers wird blockiert. Dies kann zu einem akuten Glaukomanfall führen, wobei die Patienten/innen über starke Übelkeit, einen verschwommenen Seheindruck und Kopf- und Augenschmerzen klagen. Besteht aufgrund des blockierten Abflusssystems ein kontinuierlich erhöhter Augendruck, kann dies zu einem Engwinkelglaukom führen. Wenn der Augendruck mit einer topischen Drucktherapie nicht ausreichend gesenkt werden kann, ist eine Linsenexktraktion medizinisch indiziert, selbst wenn noch keine klinisch relevanten Trübungen der Linse vorhanden sind (8).
Eine weitere Indikation zur verfrühten Linsenextraktion ist der Wunsch nach Brillenfreiheit. Mittels eines refraktiven Linsenaustausch (Extraktion einer klaren Linse) können praktisch sämtliche Fehlsichtigkeiten korrigiert werden. Da es sich dabei jedoch um eine Extraktion der eigenen Linse handelt und damit ein Verlust der Akkommodation entsteht, wird dies frühestens im Alter von 55 Jahren empfohlen.
Präoperative Beratung – ein relevanter Baustein zum Erfolg
Bevor eine Kataraktoperation durchgeführt werden kann, ist eine Anamnese und genaue Klärung der Wunschvorstellungen des/r Patienten/in essenziell. Dank modernster Technik und Speziallinsen können heutzutage auf diverse Bedürfnisse und Wünsche eingegangen werden. Besteht der Wunsch nach Brillenfreiheit, erweiterte Schärfedistanzen, scharf Sehen in die Ferne oder Nähe, muss präoperativ geklärt werden.
Erster Schritt – Vorinformation der Patienten/innen bezüglich Kataraktoperation
Wird ein/e Patient/in zur Kataraktoperation zugewiesen, erhält er/sie ein Aufgebot mit einem Termin sowie ein Informationsheft, wobei die Kataraktoperation sowie die unterschiedlichen Linsentypen beschrieben werden. Dies hat das Ziel, dass die Patienten/innen bereits vor dem Sprechstundentermin Informationen haben und sich somit in Ruhe Gedanken in Bezug auf die Operationstechnik und Linsenwahl machen können (9).
Zweiter Schritt – die Ausmessung des Auges
In einem ersten Schritt erfolgen die technischen Messungen des Auges. Um die korrekte Linse auszuwählen, wird das Auge mittels einer Biometrie ausgemessen. Die simpelste Form der Biometrie berücksichtigt zwei Variablen: die Keratometrie und die Achsenlänge. Bei der Keratometrie handelt es sich um die Krümmung der Hornhautoberfläche, die Achsenlänge ist die Länge des Auges. Anhand dieser Messwerte kann mittels Formeln die Dioptrienstärke der Intraokularlinse berechnet werden. Heutzutage verwendete Formeln und Geräte berücksichtigen mehrere Parameter, als nur die Keratometrie und Achsenlänge. Häufig verwendete Biometriegeräte messen zusätzlich die Tiefe der Vorderkammer, als auch den Hornhautdurchmesser. Diese Parameter werden in anderen Formeln zusätzlich zur Berechnung der Linsenstärke implementiert, um eine genauere Vorhersage treffen zu können (10). Besteht allerdings eine ausgeprägte Katarakt, sodass der Einblick auf die Netzhaut nicht mehr gegeben ist, muss die Achsenlänge des Auges auf eine andere Weise gemessen werden. In diesem Falle ist eine Messung der Augenlänge mittels Ultraschall notwendig.
Dritter Schritt – die klinische Untersuchung und Operationsbesprechung
Während des klinischen Untersuchs werden die Augen auf weitere Erkrankungen untersucht. Besteht beispielsweise eine altersbedingte Makuladegeneration, kann selbst mit der besten Linse keine volle Sehschärfe erreicht werden. Besteht ein Verlust von Endothelzellen der Hornhaut im Rahmen einer Erkrankung oder eines Traumas, ist eine Dekompensation der Hornhaut postoperativ denkbar. Durch eine genaue klinische Untersuchung kann in einem ersten Blick die Komplexität der bevorstehenden Operation abgeschätzt werden. Werden die Pupillen beispielsweise nicht weit, wird die Operation schwieriger. Liegt eine sehr weit fortgeschrittene Katarakt vor, dann sind intraoperativ zusätzliche Schritte notwendig. All diese Informationen sind wichtig, um den/die Patienten/in ausführlich über die bevorstehende Operation aufzuklären und unrealistische Vorstellungen abzufangen. Nach Abschluss der klinischen Untersuchung und Beurteilung der technischen Messungen kann die Operation besprochen werden. Dabei ist es ausserordentlich wichtig, auf die Bedürfnisse, Wünsche und Vorstellungen der Patienten/innen einzugehen, um eine geeignete Empfehlung einer Intraokularlinse abgeben zu können (11).
Intraokularlinsen
Im Aufbau sind sämtliche Intraokularlinsen ähnlich und bestehen aus einer Haptik und Optik. Die Haptik dient dabei als Apparat um die Linse im Auge an die gewünschte Stelle zu implantieren und die Optik stellt das Zentrum der Linse dar. Materialien wie Silikon oder Acryl ermöglichen die Faltung der Linse, sodass die Linse in das Auge mittels einer Injektion eingebracht werden kann. Der grosse Vorteil der Injektion besteht darin, dass nur eine kleine Inzision von 2.2 mm nötig ist und somit das Infektionsrisiko deutlich geringer ausfällt. Deutlich günstiger in der Herstellung sind harte Intraokularlinsen, welche aus Polymethylmethacrylat (PMMA) bestehen. Dieses Material ist nicht faltbar, sodass eine grössere Inzision nötig ist, um die Linse in das Auge einzubringen. Dies geht mit einem erhöhten Infektionsrisiko einher und wird aus ökonomischen Gründen in ärmeren Ländern verwendet. In Industrieländer werden heutzutage praktisch stets faltbare Intraokularlinsen eingesetzt (11).
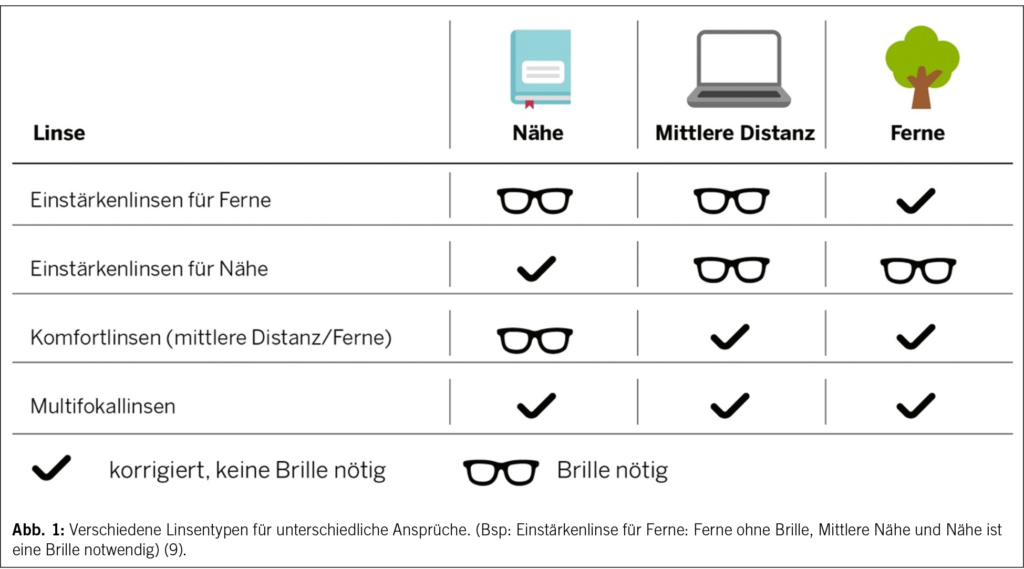
Mittels moderner Speziallinsen ist es heutzutage möglich, diverse Wünsche von Patienten/innen zu ermöglichen. Zu Beginn der modernen Kataraktchirurgie gab es jeweils eine Einstärkenlinse mit einem einzelnen Brennpunkt. Das bedeutet, der/die Patient/in konnte entscheiden, ob das Sehen ohne Brille in die Ferne oder in die Nähe gewünscht wird. In der Regel empfiehlt man bei der Verwendung von Einstärkenlinsen kurzsichtige Menschen kurzsichtig (z. B. Lesemyopie), weitsichtige Menschen normalsichtig (Emmetropie) zu belassen und die Linse dementsprechend zu wählen. Heutzutage gibt es allerdings dank moderner Speziallinsen mehrere weitere Korrekturmöglichkeiten:
Die Komfortlinse, EDOF (Extended Depth Of Focus) Linse, ermöglicht eine gute Sehleistung ohne Brille in die Ferne sowie Intermediärdistanz. Damit ist beispielsweise das Autofahren ohne Brille möglich. Die Ferne als auch das Tachometer in intermediärer Distanz sind damit scharf abgebildet. Zum Lesen auf einen Abstand von 30 cm wird allerdings eine Lesebrille benötigt.
Multifokallinsen bieten aufgrund einer Ringstruktur mehrere unterschiedliche Brennpunkte und ermöglichen somit den Alltag ganz ohne Brille zu bewältigen. Dieser Linsentyp wird empfohlen, wenn der/die Patient/in den Wunsch nach Brillenfreiheit äussert. Als Nebenwirkung treten häufig sogenannte Halo-Phänomene (Lichtkreise um Lichtquellen) sowie eine Kontrastempfindlichkeitseinschränkung von ca. 20 % auf.
Sämtliche Linsentypen können mit einer Korrektur für die Hornhautverkrümmung (torische Linse) kombiniert werden, ohne welche die gewünschten Distanzen allenfalls nicht brillenfrei gesehen werden können.
Die Indikation zur Verwendung einer Speziallinse beruht immer auf den persönlichen Bedürfnissen des/der Patienten/in sowie den medizinischen Grundvoraussetzungen, so sollte z. B. keine Multifokallinse bei einer Person mit altersbedingter Makuladegeneration oder Glaukom eingesetzt werden.
Einstärkenlinsen werden von der Krankenkasse übernommen wohingegen Speziallinsen (torische, Komfort- und Multifokallinsen) eine Selbstzahlerleistung darstellen.
Kataraktoperation – eine grossartige Evolution
Vor rund 200 Jahren wurde eine Kataraktoperation mittels Hinabstechen der Linse, dem sogenannten Starstich, in den Glaskörperraum durchgeführt. Das Auge beliess man postoperativ Aphak. Das bedeutet, dass am anatomischen Ort der Linse, keine Linse mehr vorhanden war. Der Seheindruck wurde dadurch zwar klarer. Dies war allerdings mit einer deutlichen Weitsichtigkeit von rund + 19 Dioptrien verbunden (12). In der heutigen Zeit erfolgt eine Kataraktoperation deutlich schonender und weniger invasiv. 1967 wurde die Kataraktchirurgie durch die Entwicklung der Phakoemulsifikation durch Charles Kelman revolutioniert (13). In den folgenden Jahren wurde diese Technik stets beliebter. Dabei wird die Linse mittels Ultraschallenergie zerkleinert und anschliessend abgesaugt. Nachteil an dieser Technik sind die mit sehr hohen Anschaffungskosten verbundenen Geräte. Modernste Kataraktchirurgie erfolgt Femto-Sekunden-Laser-assistiert. Mittels eines Femto-Sekunden-Laser ist es möglich, eine perfekte Kapsulorhexis sowie eine Fragmentierung der Linse durchzuführen. Dank der Femto-Sekunden-Laser-assistierten Methode ist eine noch schonendere Operation möglich, da anschliessend weniger Ultraschallenergie zur Absaugung der Linse notwendig ist. Da die Kapsulorhexis durch den Femto-Sekunden-Laser perfekt zentriert erfolgt, ist die Zentrierung der Intraokularlinse noch genauer möglich im Vergleich mit der konventionellen Operationsmethode. Somit bietet die Femto-Sekunden-Laser-assistierte Kataraktoperation eine schonende und präzise Alternative zur konventionellen (14). Dabei ist z. B. die perfekte Zentrierung der Intraokularlinse bei der Verwendung von Premiumlinsen essentiell für das Outcome (15).
Die Kataraktoperation wird heutzutage sehr häufig in Tropfanästhesie durchgeführt. In diesem Falle erfolgt die Operation in einem ersten Schritt an einem Auge. Rund eine Woche später erfolgt die Operation am anderen Auge. Gelegentlich erfolgt die Operation auch in Allgemeinanästhesie oder Retrobulbäranästhesie. Bei sämtlichen Anästhesieverfahren sowie zur Kataraktoperation kann die Antikoagulation oder Antiaggregation unverändert weitergeführt werden (16). In einem ersten Schritt wird das Auge steril abgedeckt. Dann erfolgen zwei bis drei Inzisionen (bis maximal 2.2 mm) in der klaren Hornhaut. Anschliessend erfolgt die kreisrunde Eröffnung der vorderen Linsenkapsel, der sogenannten Kapsulorhexis. Bei dem modernen Femto-Sekunden-Laser-assistierten Operationsverfahren entfällt dieser Schritt, da dies bereits durch den Femto-Sekunden-Laser erfolgte. Mittels dem Phakostift wird die Ultaschallenergie appliziert und die Linse somit zerkleinert und gleichzeitig abgesaugt. Bei der Femto-Sekunden-Laser-assistierten Methode wurde die Linse bereits durch den Laser zerkleinert, wodurch in diesem Schritt weniger Ultraschallenergie benötigt wird und die Linse nur noch aspiriert wird. Anschliessend wird die zuvor genau berechnete Intraokularlinse in den leeren Kapselsack eingesetzt. Die Inzisionen werden mittels Wasser verquillt, eine Naht ist nur in sehr seltenen Fällen notwendig (11, 17).
Intra- und postoperative Komplikationen
Die Kataraktoperation ist die weltweit am häufigsten durchgeführte Operation (18). Komplikationen treten glücklicherweise nur sehr selten auf. Die am häufigsten auftretende intraoperative Komplikation liegt in der Ruptur der hinteren Kapsel und liegt bei rund 0.36 % aller Eingriffe (19). Eine Ruptur der hinteren Kapsel hat zur Folge, dass Linsenfragmente durch den Riss in den posterioren Pol dislozieren können und somit die Intraokularlinse nicht wie geplant in den Kapselsack implantiert werden kann. Andererseits kann durch den Riss Glaskörper in die vorderen Augenabschnitte gelangen, was postoperativ mit einem höheren Infektionsrisiko assoziiert ist. Besteht ein solitärer Kapselriss, kann die Intraokularlinse in den sogenannte Sulcus, dem Raum zwischen der Linsenkapsel und der Iris, implantiert werden (11).
Die gefürchtetste Komplikation ist eine intraokuläre Infektion mit Bakterien, die sogenannte akute Endophthalmitis. Die Rate liegt gemäss Literatur bei circa 0.03 % und ist somit sehr selten (20). Bei einer Endophthalmitis handelt es sich in 90 % der Fälle um eine intraokuläre Infektion mit grampositiven Bakterien (Staphylokokken) und in 10 % der Fälle um gramnegative Bakterien (Pseudomonaden). Um die Infektrate so tief zu halten, wird das Auge präoperativ mittels 5 % Povidon-Iod desinfiziert und postoperativ erfolgt die Eingabe von Cefuroxim in die Vorderkammer (11).
Eine häufige harmlose postoperative Komplikation ist eine Trübung des Kapselsackes, der sogenannte Nachstar. Dies kann mittels eines YAG-Lasers in einer Sitzung schmerzfrei behoben werden, wobei eine Eröffnung der trüben Kapsel erfolgt (21). Der Seheindruck wird durch die klaren optischen Medien wieder gebessert.
Eine Kataraktoperation dauert in geübten Händen rund 15 Minuten. Eine fachärztliche Nachsorge nach der Operation ist unabdingbar zur Überprüfung der Sehleistung sowie der Besprechung der Therapie. Postoperativ berichten die Patienten/innen häufig bereits am ersten Tag nach der Operation über eine Verbesserung des Seheindrucks sowie über eine enorme Steigerung der Lebensqualität (11, 17).
Copyright Aerzteverlag medinfo AG
Assistenzarzt
Augenklinik Kantonsspital Winterthur
Brauerstrasse 15
8400 Winterthur
augenklinik@ksw.ch
Chefarzt und Klinikleiter
Augenklinik Kantonsspital Winterthur
Brauerstrasse 15
8400 Winterthur
Die Autoren haben keine Interessenkonflikte im Zusammenhang mit diesem Artikel deklariert.
- Bei schmerzloser langsamer Sehleistungsabnahme oder Zunahme des Blendeempfindens an eine Katarakt denken und eine augenärztliche Vorstellung empfehlen.
- Eine Kataraktoperation wird ambulant und am häufigsten in Tropfanästhesie durchgeführt.
- Insgesamt ist eine Kataraktoperation sehr selten mit Komplikationen assoziiert.
- Heutzutage stehen verschiedenste Intraokularlinsen zur Verfügung, sodass auf personalisierte Sehbedürfnisse der Patienten/innen eingegangen werden kann.
- Modernste Kataraktchirurgie erfolgt Femto-Sekunden-Laser-assistiert.
1. World Health Organization. Blindness and vision impairment [Internet]. 2023 [zitiert 28. Juli 2024]. Verfügbar unter: https://www.who.int/news-room/fact-sheets/detail/blindness-and-visual-impairment
2. Qi J, He W, Meng J, Wei L, Qian D, Lu Y, u. a. Distribution of Ocular Anterior and Posterior Segment Lengths Among a Cataract Surgical Population in Shanghai. Front Med (Lausanne). 2021;8:688805.
3. Forrester JV. The Eye: Basic Sciences in Practice. 4. Edition. Elsevier;
4. Fisher RF. The force of contraction of the human ciliary muscle during accommodation. The Journal of Physiology. 1. August 1977;270(1):51–74.
5. Duane A. Studies in monocular and binocular accommodation with their clinical applications. American Journal of Ophthalmology. 1. November 1922;5(11):865–77.
6. Cataracts [Internet]. Verfügbar unter: https://www.nei.nih.gov/learn-about-eye-health/eye-conditions-and-diseases/cataracts
7. Yeo BSY, Ong RYX, Ganasekar P, Tan BKJ, Seow DCC, Tsai ASH. Cataract Surgery and Cognitive Benefits in the Older Person: A Systematic Review and Meta-analysis. Ophthalmology. 1. August 2024;131(8):975–84.
8. Azuara-Blanco A, Burr J, Ramsay C, Cooper D, Foster PJ, Friedman DS, u. a. Effectiveness of early lens extraction for the treatment of primary angle-closure glaucoma (EAGLE): a randomised controlled trial. Lancet. 1. Oktober 2016;388(10052):1389–97.
9. Baenninger P. Grauer Star – Informationen zur Augenoperation. Kantonsspital Winterthur, KSW, www.ksw.ch/grauer-star; 2023.
10. Shi J, Zhu Z, Hu B, Qian S, Wang Y, Chang P, u. a. Accuracy of Ten Intraocular Lens Formulas in Spherical Equivalent of Toric Intraocular Lens Power Calculation. Ophthalmol Ther. Mai 2024;13(5):1321–42.
11. Bowling B. Kanski’s Klinische Ophthalmologie – Ein systematischer Ansatz. 8. Auflage. London, England: Elsevier; 2017.
12. Isawumi MA, Kolawole OU, Hassan MB. Couching techniques for cataract treatment in Osogbo, South west Nigeria. Ghana Med J. Juni 2013;47(2):64–9.
13. Davis G. The Evolution of Cataract Surgery. Mo Med. Februar 2016;113(1):58–62.
14. Song X, Li L, Zhang X, Ma J. Comparing the efficacy and safety between femtosecond laser-assisted cataract surgery and conventional phacoemulsification cataract surgery: systematic review and meta-analysis. Can J Ophthalmol. 20. Juli 2024;S0008-4182(24)00172-8.
15. Darian-Smith E, Versace P. Visual performance and positional stability of a capsulorhexis-fixated extended depth-of-focus intraocular lens. J Cataract Refract Surg. Februar 2020;46(2):179–87.
16. Lodhi O, Tripathy K. Anesthesia for Eye Surgery. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2024.
17. Gurnani B, Kaur K. Phacoemulsification. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2024.
18. Chen X, Xu J, Chen X, Yao K. Cataract: Advances in surgery and whether surgery remains the only treatment in future. Advances in Ophthalmology Practice and Research. 1. November 2021;1(1):100008.
19. Aaronson A, Viljanen A, Kanclerz P, Grzybowski A, Tuuminen R. Cataract complications study: an analysis of adverse effects among 14,520 eyes in relation to surgical experience. Ann Transl Med. November 2020;8(22):1541.
20. Day AC, Donachie PHJ, Sparrow JM, Johnston RL, on behalf of all surgeons contributing towards The Royal College of Ophthalmologists’ National Ophthalmology Database. The Royal College of Ophthalmologists’ National Ophthalmology Database study of cataract surgery: report 1, visual outcomes and complications. Eye. 1. April 2015;29(4):552–60.
21. Apple DJ, Solomon KD, Tetz MR, Assia EI, Holland EY, Legler UF, u. a. Posterior capsule opacification. Surv Ophthalmol. Oktober 1992;37(2):73–116.
der informierte @rzt
- Vol. 14
- Ausgabe 10
- Oktober 2024









