- Gewichtszunahme während der Menopause – endokrinologische und metabolische Fakten
Wie üblich fand die Jahrestagung des Kollegiums für Hausarztmedizin (KHM) im Kultur- und Kongresszentrum Luzern (KKL) statt, diesmal unter dem Motto «Einfach komplex». Prof. Dr. med. et phil. Lia Bally widmete sich in ihrem Vortrag den vielschichtigen Zusammenhängen zwischen Menopause, Stoffwechsel, Körpergewicht und Knochengesundheit – und zeigte auf, welche Chancen und Herausforderungen sich für die hausärztliche Betreuung ergeben.
Mit der steigenden Lebenserwartung verbringen Frauen heute bis zu 50 % ihres Lebens in der Postmenopause. Etwa 30 % der erwachsenen Frauen sind postmenopausal. Frauen leben zwar länger, aber nicht unbedingt gesünder. Sie verbringen einen grösseren Teil ihres Lebens mit Krankheit oder Einschränkungen als Männer, wie Frau Prof. Dr. med. et phil. Lia Bally, Leiterin des Bereichs Ernährungsmedizin, Metabolismus und Adipositas der Universität Bern am Inselspital, zu Beginn ihrer Ausführungen festhielt.
Biologische Korrelate der Menopause
Die biologischen Korrelate der Menopause umfassen ovarielle Veränderungen, endokrine Veränderungen und das Sistieren der Menstruation. Das Alter beim Eintritt der natürlichen Menopause ist individuell unterschiedlich. Von einer vorzeitigen ovariellen Insuffizienz (POI) spricht man, wenn die Menopause vor dem 40. Lebensjahr eintritt; dies betrifft etwa ein Prozent der Frauen. Erfolgt der Eintritt vor dem 45. Lebensjahr, liegt die Prävalenz bei rund zehn Prozent, verbunden mit einem erhöhten Risiko für kardiovaskuläre Erkrankungen, Typ-2-Diabetes und Osteoporose. Am häufigsten tritt die Menopause im Alter zwischen 49 und 51 Jahren ein. Kommt es erst nach dem 55. Lebensjahr zu einer späten Menopause, was bei etwa fünf Prozent der Frauen vorkommt, steigt das Risiko für Brust-, Eierstock- und Gebärmutterkrebs.
Die Referentin schilderte den Fall einer 60-jährigen Patientin, die in den letzten Jahren eine stetige Gewichtszunahme verzeichnete, beginnend etwa zwei Jahre vor der Menopause, die bei ihr im Alter von 51 Jahren einsetzte. Begleiterkrankungen waren eine Colitis ulcerosa und eine enteropathische Arthritis; seit zwei Jahren verzichtete die Patientin auf Glukokortikoide. Zusätzlich litt sie unter klimakterischen Beschwerden wie Hitzewallungen, die mit Cimicifuga behandelt wurden.
Faktoren, die das Menopause-Alter beeinflussen
Das Alter beim Eintritt in die Menopause wird durch verschiedene Faktoren beeinflusst. Neben genetischen Einflüssen – das Menopause-Alter der Mutter gilt als bedeutender Prädiktor – spielt auch die ethnische Herkunft eine Rolle: Schwarze und hispanische Frauen erreichen die Menopause im Durchschnitt früher, asiatische Frauen dagegen später. Rauchen beschleunigt den Eintritt um etwa ein bis zwei Jahre, während Alkoholkonsum ihn um denselben Zeitraum verzögern kann. Auch der Body-Mass-Index wirkt sich aus: Bei adipösen Frauen tritt die Menopause tendenziell später ein.
Estradiol und follikelstimulierendes Hormon
Während des menopausalen Übergangs verändern sich die Serumspiegel von Estradiol (E2) und follikelstimulierendem Hormon (FSH) nicht einheitlich, sondern folgen unterschiedlichen Mustern. In einer Studie von Tepper et al. (J Clin Endocrinol Metab, 2012) wurden vier verschiedene E2-Verläufe und drei unterschiedliche FSH-Verläufe identifiziert. Die E2-Verläufe umfassten eine langsame Abnahme (26.9 % der Frauen), einen flachen Verlauf (28.6 %), einen Anstieg mit anschliessender langsamer Abnahme (13.1 %) sowie einen Anstieg mit anschliessender starker Abnahme (31.5 %). Die FSH-Verläufe liessen sich in niedrig ansteigend (10.6 %), mittel ansteigend (48.7 %) und hoch ansteigend (41.7 %) einteilen.
Übergewicht erhöhte in allen ethnischen Gruppen die Wahrscheinlichkeit eines flachen E2-Verlaufs und eines niedrigen FSH-Anstiegs. Diese Ergebnisse verdeutlichen, dass die hormonellen Veränderungen während der menopausalen Transition stark variieren und sowohl von der ethnischen Zugehörigkeit als auch vom Body-Mass-Index beeinflusst werden.
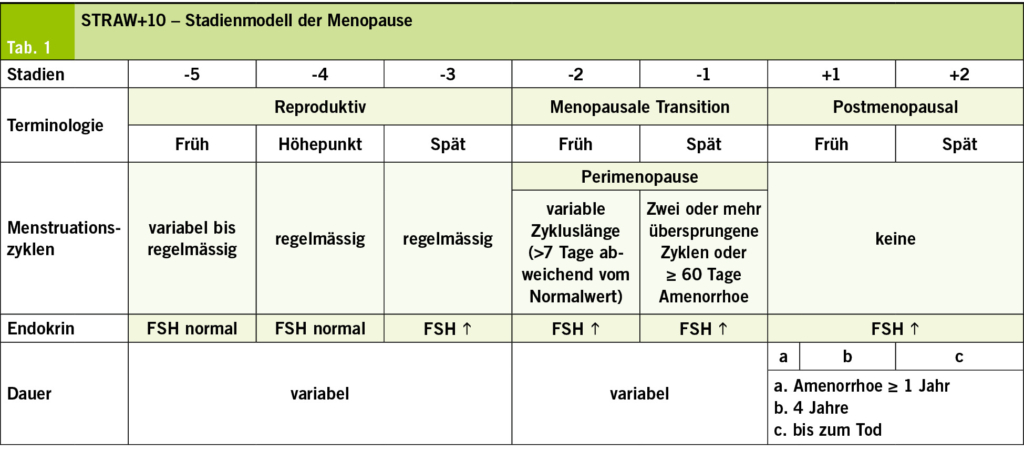
STRAW+10 – Standardmodell der Menopause
Das STRAW+10-System gilt international als Goldstandard zur Definition der Phasen der reproduktiven Alterung bei Frauen. Es beschreibt den Übergang von der reproduktiven Phase über die menopausale Transition bis hin zur Postmenopause und berücksichtigt dabei charakteristische hormonelle Veränderungen, insbesondere Schwankungen der Estradiol- und FSH-Spiegel. Diese dienen als Indikatoren für den Eintritt in die verschiedenen Stadien der Menopause (Tab. 1).
Prämenopausal wird Oestrogen hauptsächlich in den Ovarien produziert. Nach der Menopause ist die periphere Umwandlung von adrenalem Androstendion zu Estron im Fettgewebe die wichtigste Quelle für Oestrogene. Der Oestrogenspiegel steigt bis etwa zum 30. Lebensjahr an, sinkt dann langsam und fällt um das 50. Lebensjahr herum stark ab, bis er nahezu gegen Null tendiert.
Menopausale Symptome
Die Menopause ist häufig mit einer Vielzahl von Symptomen verbunden, die sowohl körperliche als auch psychische Bereiche betreffen. Zu den häufigsten Beschwerden zählen vasomotorische Symptome wie Hitzewallungen, Schweissausbrüche und Palpitationen. Daneben treten oft Schlafstörungen, Stimmungsschwankungen, Konzentrationsstörungen («Brain Fog») sowie urogenitale und sexuelle Symptome auf. Auch Gelenk- und Muskelschmerzen, Kopfschmerzen, Schwindel, Haut- und Haarveränderungen sowie Wassereinlagerungen werden regelmässig berichtet.
Vasomotorische Symptome (VMS)
Bis zu 80 % der Frauen erleben VMS, doch nur 20–30 % suchen deswegen ärztliche Hilfe. Typische «Hot Flashes» beginnen meist im Brust- oder Gesichtsbereich und breiten sich dann generalisiert aus, oft begleitet von starkem Schwitzen. Sie dauern in der Regel zwei bis vier Minuten. Die maximale Ausprägung tritt ein bis zwei Jahre nach der letzten Menstruation auf, die Beschwerden können jedoch bis zu 20 Jahre anhalten (im Mittel 7.4 Jahre). Frauen mit einem BMI über 30 und afroamerikanische Frauen berichten häufiger und intensiver über VMS; zudem ist bei ihnen oft ein ungünstigeres kardiovaskuläres Risikoprofil zu beobachten.
Kardiovaskuläre Erkrankungen
Die kardiovaskulären Auswirkungen der Menopause wurden unter anderem in der gross angelegten SWAN-Studie (Study of Women’s Health Across the Nation, n > 2500) untersucht. Dabei zeigte sich ein progressiver Anstieg kardiometabolischer Risikofaktoren, der unabhängig vom chronologischen Alterungsprozess verläuft. Frauen mit einer frühen Menopause (unter 45 Jahren) oder einer vorzeitigen ovariellen Insuffizienz weisen ein um 30–55 % höheres Risiko für Herz-Kreislauf-Erkrankungen auf als Frauen, deren Menopause zwischen dem 50. und 54. Lebensjahr eintritt.
Östrogenmangel und Knochenverlust
Bis zum 30. Lebensjahr findet ein Knochenwachstum statt, danach und insbesondere in den Wechseljahren kommt es zu einem schnellen und anschliessend graduellen Knochenverlust. Auch die Körperzusammensetzung (Veränderungen der viszeralen/abdominalen Fettmasse) verändert sich in den Wechseljahren.
Auch die Lipide verändern sich im Laufe des Lebens, sowohl bei Männern als auch bei Frauen. Im frühen Erwachsenenalter bis zum mittleren Lebensalter haben Frauen niedrigere LDL-C- und höhere HDL-C-Werte, während bei Männern die LDL-C-Werte steigen und die HDL-C-Werte sinken. Im Alter sinken alle Lipidwerte – Gesamtcholesterin, LDL-C, HDL-C und Triglyceride –, wobei dieser Rückgang bei Männern ausgeprägter ist. Die Lipidwerte werden auch durch bestimmte Übergangsphasen bei Mädchen/Frauen beeinflusst, z. B. durch den Menstruationszyklus, die Schwangerschaft, die Stillzeit und die Menopause. In den Wechseljahren entwickeln Frauen ein ungünstigeres Lipidprofil. Daher ist es wichtig, bei der Beurteilung eines Lipidprofils sowohl das Geschlecht als auch den Lebensverlauf zu berücksichtigen.
Estradiol als zentrales Stoffwechselhormon.
E2 spielt eine zentrale Rolle im Stoffwechsel und beeinflusst eine Vielzahl physiologischer Prozesse. Es steigert die Insulinsekretion und schützt die Pankreas-β-Zellen vor Apoptose. Zudem verbessert es die Insulinsensitivität sowie die Glukoseverwertung und verlangsamt die Magenentleerung. Durch die Verringerung des viszeralen Fettgewebes und die Verstärkung der Wirkung von Sättigungshormonen wie Cholecystokinin trägt E2 zur Gewichtsstabilität bei. Darüber hinaus erhöht es den Energieverbrauch und reduziert die Expression von Lipoprotein(a), einem bekannten kardiovaskulären Risikofaktor. Diese vielfältigen Effekte unterstreichen die Bedeutung von E2 nicht nur für die reproduktive Gesundheit, sondern auch für die kardiometabolische Balance.
Wirkung der menopausalen Hormontherapie (MHT) auf Körpergewicht und Diabetes
Die menopausale Hormontherapie kann die durch den Oestrogenmangel bedingten Stoffwechselveränderungen teilweise ausgleichen. In der PEPI-Studie (Postmenopausal Estrogen/Progestin Interventions) nahmen Frauen, die eine postmenopausale Hormontherapie mit konjugierten equinen Oestrogenen (CEE) – mit oder ohne Gestagen – erhielten, nach drei Jahren im Durchschnitt rund ein Kilogramm weniger zu als Frauen in der Placebogruppe (p = 0.006).
Auch auf die Diabetes-Inzidenz hat MHT einen positiven Einfluss. Daten aus der Women’s Health Initiative zeigen, dass nach 5.6 Jahren nur 3.5 % der Teilnehmerinnen unter MHT neu an Diabetes erkrankten, verglichen mit 4.2 % in der Placebogruppe (p = 0.004). Dies entspricht einer Reduktion des Erkrankungsrisikos um 21 % und einer signifikanten Verbesserung der Insulinsensitivität. Bemerkenswert ist, dass dieser Effekt auch nach Anpassung für Veränderungen von BMI und Taillenumfang weitgehend bestehen blieb.
Eine Metaanalyse von 19 Studien mit Frauen, die bereits an Typ-2-Diabetes litten, ergab zudem, dass MHT den HbA1c-Wert im Mittel um 0.56 Prozentpunkte und den Nüchternblutzucker um etwa 1.15 mmol/l senkte. Trotz dieser positiven Effekte rät die US Preventive Services Task Force (USPSTF) von der Anwendung einer kombinierten Oestrogen-Gestagen-Therapie zur Primärprävention chronischer Erkrankungen ab (D-Empfehlung) und spricht sich auch gegen die alleinige Gabe von Oestrogen zur Prävention bei Frauen nach Hysterektomie aus (ebenfalls D-Empfehlung).
Cimicifuga racemosa (Traubensilberkerze) und Mönchspfeffer
Produkte mit Cimicifuga racemosa (Traubensilberkerze) oder Mönchspfeffer werden häufig zur Linderung klimakterischer Beschwerden eingesetzt. Es handelt sich dabei nicht um Nahrungsergänzungsmittel, sondern um traditionelle pflanzliche Arzneimittel. Die DACH-Expertenkommission für Stofflisten empfiehlt, Cimicifuga in Lebensmitteln, einschliesslich Nahrungsergänzungsmitteln, gänzlich zu verbieten und den Einsatz von Mönchspfeffer deutlich einzuschränken. Für Cimicifuga fehlen belastbare Daten zur Langzeitsicherheit, weshalb eine Einnahme auf maximal sechs Monate begrenzt werden sollte. Zudem sind in Einzelfällen während der Anwendung teils schwere Leberschäden beschrieben worden. Auch Mönchspfeffer ist nicht frei von Risiken: Er kann allergische Reaktionen, Hautausschläge, Kopfschmerzen, Schwindel, Übelkeit und Bauchschmerzen hervorrufen und steht mit einer Reihe von Arzneimittelwechselwirkungen in Verbindung. Beide Präparate sollten daher nicht ohne ärztliche Rücksprache verwendet werden. Die Europäische Behörde für Lebensmittelsicherheit (EFSA) stuft Cimicifuga als gesundheitsschädlich ein und empfiehlt, ihren Einsatz in Nahrungsergänzungsmitteln gesetzlich zu regeln.
Ernährungsempfehlungen
Eine gezielte Ernährung kann in der Peri- und Postmenopause helfen, kardiometabolische Risiken zu senken und die Knochengesundheit zu unterstützen. Ein Beispiel ist die sogenannte Portfolio-Diät, deren Kernelemente aus vier Lebensmittelgruppen bestehen: Sojaprotein (z.B. Tofu, Sojamilch, Edamame), Nüssen wie Mandeln oder Walnüssen, löslichen Ballaststoffen aus Hafer, Gerste, Flohsamen, Beeren oder Äpfeln sowie Pflanzensterinen, die beispielsweise in mit Pflanzensterinen angereicherter Margarine oder bestimmten Joghurts enthalten sind. Ergänzend können einfach ungesättigte sowie langkettige mehrfach ungesättigte Fettsäuren aufgenommen werden, etwa aus Olivenöl oder fettreichem Fisch.
Beim Einsatz von Supplementen ist jedoch Vorsicht geboten. Die EFSA empfiehlt für Soja-Isoflavone eine maximale Tagesdosis von 100 mg über einen Zeitraum von höchstens zehn Monaten. Ein Marktcheck aus dem Jahr 2024 zeigte jedoch, dass 82 % der angebotenen Nahrungsergänzungsmittel keine Höchstdosis angeben und 48 % sogar mehr als 150 mg pro Tag in Einzelprodukten enthalten. Für gesundheitsbezogene Angaben («Health Claims») besteht derzeit keine Zulassung.
MHT in Kombination mit GLP-1-Rezeptoragonisten
Ein neuer therapeutischer Ansatz in der Behandlung von Übergewicht oder Adipositas bei postmenopausalen Frauen ist die Kombination einer menopausalen Hormontherapie (MHT) mit GLP-1-Rezeptoragonisten. Eine retrospektive Analyse aus dem Mayo Clinic Health System mit 106 postmenopausalen Frauen (BMI >27 kg/m²) zeigte, dass jene Patientinnen, die neben einem GLP-1-Rezeptoragonisten auch MHT erhielten, über einen Beobachtungszeitraum von zwölf Monaten eine signifikant stärkere Gewichtsabnahme erzielten als Frauen, die nur mit GLP-1-Rezeptoragonisten behandelt wurden. Zu allen Zeitpunkten war das Ansprechen in der Kombinationsgruppe um etwa 30 % besser.
Die DECLARED-Studie, deren Principal Investigator die Referentin ist, untersucht aktuell, ob eine MHT die Wirkung von GLP-1-basierten Therapien auf den Blutzucker und die Energiehomöostase bei übergewichtigen Frauen mit (Prä-)Diabetes in der Menopause verbessern kann. Zudem wird erforscht, wie sich die MHT auf die endogene GLP-1-Achse auswirkt.
Neue Therapien
Tirzepatid, ein dualer Agonist an den Rezeptoren der Inkretine GLP-1 und GIP (glukoseabhängiges insulinotropes Peptid), führt zu einer deutlichen Reduktion der Fettmasse bei gleichzeitig proportionaler Abnahme der fettfreien Körpermasse. In Studien konnte gezeigt werden, dass eine rein kalorienreduzierte Gewichtsabnahme – im Gegensatz zu einer durch gezieltes körperliches Training (Exercise, EX) erreichten Gewichtsabnahme – mit einem Rückgang der Knochenmineraldichte (BMD) an klinisch relevanten Frakturstätten einhergeht. Bewegung erwies sich hingegen als wichtiger Bestandteil eines Gewichtsreduktionsprogramms, um diesen negativen Effekt auf die Knochen zu verhindern.
In einer Untersuchung führte eine Kalorienrestriktion zu einem Gewichtsverlust von 10 %, verbunden mit einer signifikanten Abnahme der BMD an der Lendenwirbelsäule um durchschnittlich 2.2 % ± 3.3 % (p = 0.009) sowie einer Reduktion der Hüftknochendichte um 2.2 % (Kontrollgruppe: −1.2 %). Die alleinige Durchführung eines Bewegungsprogramms führte dagegen zu einem Gewichtsverlust von 8.4 %, ohne dass signifikante Veränderungen der Knochendichte festgestellt wurden. Auch die einmal wöchentliche Gabe von Semaglutid bei Erwachsenen mit erhöhtem Frakturrisiko konnte die Knochenbildung – gemessen am Marker P-PINP – nicht steigern. Der beobachtete Anstieg der Knochenresorption in der Semaglutid-Gruppe lässt sich vermutlich auf den mit der Behandlung einhergehenden Gewichtsverlust zurückführen.
Calcium, Eiweiss und Prävention
Die ausreichende Versorgung mit Calcium und Eiweiss spielt eine zentrale Rolle für die Knochengesundheit in der Peri- und Postmenopause. Eine Analyse von 324 Frakturen in 27 Interventions- und 29 Kontrolleinrichtungen zeigte, dass eine erhöhte Aufnahme von Calcium und Protein durch den regelmässigen Verzehr von Milchprodukten das Risiko für alle Frakturen um 33 % und das Risiko für Hüftfrakturen sogar um 46 % senkte. Zusätzlich verringerte sich die Sturzrate um 11 %. Diese Ergebnisse unterstreichen, dass eine gezielte Ernährungsstrategie einen wirksamen Beitrag zur Sturz- und Frakturprävention leisten kann.
Fazit
Die Menopause ist ein wichtiges Lebensereignis, das systematisch erfasst und medizinisch begleitet werden sollte. Neben der Behandlung akuter Beschwerden ist es wichtig, kardiometabolische Parameter wie BMI, Taillenumfang, Blutdruck, HbA1c, HOMA-IR, Leberwerte und Lipidprofil regelmässig zu kontrollieren. Eine aktive Aufklärung und das Empowerment der Patientinnen sind entscheidend, um präventive und therapeutische Optionen frühzeitig zu besprechen und einzuleiten. Muskel- und Knochengesundheit sollte in dieser Lebensphase gefördert werden.
riesen@medinfo-verlag.ch