- Ovarialkarzinom – Erhaltungstherapie mit PARP-Inhibitoren
Die oralen PARP-Inhibitoren setzen neue Standards für Malignome, bei denen die DNA-Reparatur genetisch gestört ist, wie zum Beispiel bei allen BRCA-mutierten Entitäten. Das wenig differenzierte seröse Ovarialkarzinom erfüllt bei den BRCA-mutierten Patientinnen genau diese Bedingung. Die Erhaltungstherapie nach einer erfolgreichen platinhaltigen Ersttherapie (SOLO1-Studie) ist nun für Lynparza® (Olaparib), einer oralen Therapie, mit einer sehr eindrücklichen Reduktion des Rezidivrisikos von 70% nach 41 Monaten Follow-up dokumentiert. Ganz aktuelle Daten der SOLO2-Studie (mindestens 2-fach vorbehandelte platinsensitive Patientinnen) zeigen nun erstmals einen eindrücklichen Überlebensvorteil von + 12.9 Monaten. Auch Niraparib (Zejula) ist bei platinsensitivem Rezidiv zugelassen, ohne die Einschränkung des BRCA-Mutationsnachweises.
Patientinnen mit einem Stadium FIGO III und IV serösen high grade Karzinom des Ovars haben eine sehr unbefriedigende Prognose und die 5-Jahres-Überlebensrate ist nur ca. 20% fürs FIGO III bez. 5% für FIGO IV. Hier ist nun nach Jahren der Stagnation ein Anfang gemacht für eine eindrückliche Prognoseverbesserung durch die Erhaltungstherapie mit einem PARP-Inhibitor. Heute sind bereits drei PARP-Inhibitoren auf dem Markt (Olaparib, Niraparib and Rucaparib) und mindestens zwei weitere, Talazoparib und Veliparib, sind in der klinischen Pipeline mit bisher positiven Resultaten und dürften bald die verbleibenden Indikations-Lücken anpeilen.
Lynparza® (Olaparib), der erste zugelassene PARP-Inhibitor weltweit, ist ein starker Inhibitor der humanen Poly-(ADP-Ribose)-Polymerasen (PARP-1, PARP-2 und PARP-3) und hemmt als Monotherapie oder in Kombination mit Chemotherapie das Wachstum diverser Tumorzelllinien in vitro und das Tumorwachstum in vivo. PARP Enzyme werden für die effiziente Reparatur von Einzelstrangbrüchen in der DNA benötigt. In normalen Zellen werden die DNA-Doppelstrangbrüche über homologe Rekombinationsreparatur (HRR) repariert, für welche unter anderem funktionsfähige BRCA1- und BRCA2-Proteine erforderlich sind. Ist die HRR defekt, z.B. durch pathogene Mutationen in BRCA1/2 oder anderen Genen im HRR Signalweg, spricht man von einer HRD (Homologous recombination deficiency). So können DNA-Doppelstrangbrüche nicht mehr über HRR repariert werden und die Zellen sterben ab.
SOLO1-Studie mit Olaparib als 1. Linien –Erhaltungstherapie
Diese wegweisende internationale, auf mehreren Kontinenten durchgeführte Studie wurde 2018 im NEJM publiziert, obwohl die mediane Beobachtungsdauer mit 41 Monaten noch zu kurz war, um definitive Überlebensdaten zu dokumentieren. Es wurden in dieser randomisierten Placebo-kontrollierten doppelblinden Phase 3 SOLO1-Studie total 1084 Patientinnen gescreent und schliesslich 391 BRCA-mutierte Frauen mit Stadium FIGO III und IV, Ovarial-, Tuben- oder Endometriumkarzinom mit einer partiellen oder kompletten Remission nach einer platinhaltigen Primärtherapie in einer 2:1 Randomisierung mit oral Olaparib (n:260) oder Placebo (n:131) während 2 Jahren behandelt. Olaparib war nicht Teil der kombinierten Primärtherapie. Die Dosis betrug 300mg Olaparib 2 x täglich für 2 Jahre. Zu beachten ist, dass Olaparib mindestens eine Stunde nach einer Mahlzeit eingenommen werden muss und danach sollte die Patientin möglichst 2 Stunden lang nichts essen. Der Nachweis der BRCA-Mutation erfolgte entweder durch eine zentral oder lokal durchgeführte Keimbahnuntersuchung anhand einer Blutprobe oder mittels Untersuchung einer Tumorgewebeprobe. Der BRCA-Status aller Patientinnen wurde soweit möglich mithilfe des Myriad Integrated BRACAnalysis® Tests, des Myriad BRACAnalysis CDx® oder des FoundationOne CDxTM Clinical Trial Assay der Foundation Medicine überprüft.
Der primäre Endpunkt war das vom Untersucher dokumentierte Progressionsfreie Überleben (PFS) gemessen ab Randomisierung. Die sekundären Endpunkte umfassten das PFS2 (Zeit ab Randomisierung bis zur 2. Progression), die Lebensqualität und das Gesamtüberleben. In SOLO1 zeigte sich für Olaparib mit einer Hazard Ratio (HR) von 0,30 eine klinisch relevante und statistisch signifikante Verbesserung des vom Investigator beurteilten PFS gegenüber Placebo (95%-KI 0,23 – 0,41; p < 0,0001; median nicht erreicht für Olaparib versus 13,8 Monate für Placebo). Basierend auf Kaplan-Meier-Berechnung betrug der Anteil der Patientinnen, die nach 12, 24 und 36 Monaten progressionsfrei waren, 88%, 74% bzw. 60% für Olaparib versus 51%, 35% bzw. 27% für Placebo. Die finalen Überlebensdaten der SOLO1 Studie werden noch etwas auf sich warten lassen, was nach einer erfolgreichen Erstlinientherapie letztlich ein hoffnungsvolles Zeichen ist.
Beobachtet (≥ 10%) wurden die bereits bekannten Nebenwirkungen wie Übelkeit, Erbrechen, Diarrhoe, Dyspepsie, Erschöpfung, Kopfschmerzen, Dysgeusie, verminderter Appetit, Schwindel. Die häufigsten Grade ≥ 3 Nebenwirkungen waren Anämie (22%) und Neutropenie (8%). Eine AML wurde bei 3 in der Verumgruppe und bei keiner Patientin der Placebogruppe dokumentiert. Langzeit Resultate sind nun notwendig, um diese Beobachtung einordnen zu können. Die erhobenen Lebensqualitätsdaten zeigten keinen Unterschied in den beiden Armen.
SOLO2-Studie mit Olaparib als Erhaltungstherapie nach Rezidiv
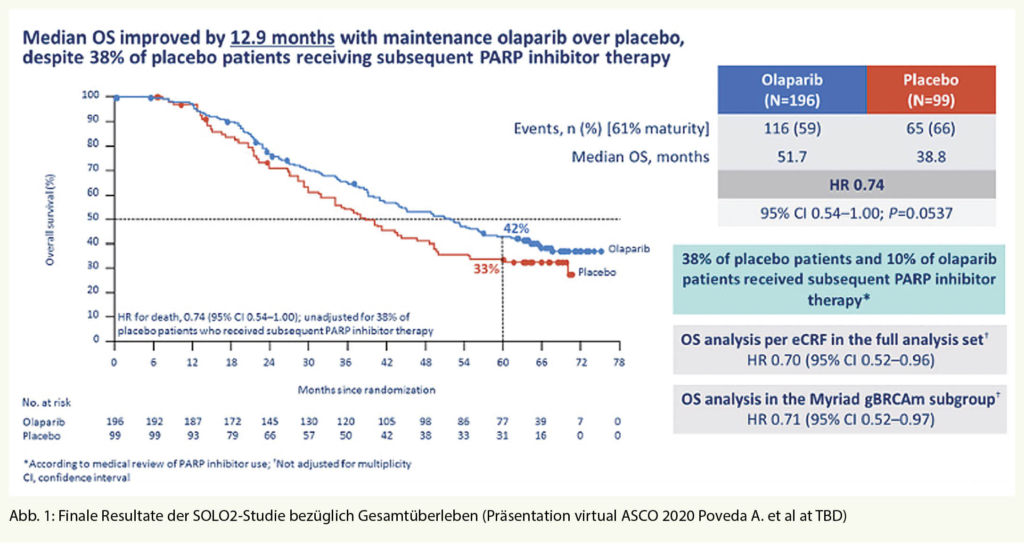
Beim virtuellen ASCO Chicago im Juni 2020 wurden die finalen Da-ten der SOLO2-Studie zum Gesamtüberleben veröffentlicht (Abb. 1).
In dieser grossen randomisierten und placebo-kontrolierten Phase-3-Studie wurde der Effekt der Erhaltungstherapie mit Olaparib bei Patientinnen mit rezidiviertem (mindestens 2 Vortherapien), platinsensitivem und BRCA-mutiertem Ovarialkarzinom untersucht. Im Verhältnis 2:1 randomisiert erhielten 196 Patientinnen Olaparib (150 mg zweimal täglich oral) und 99 Placebo. Die Studienmedikation wurde bis zum Progress oder Tod fortgesetzt.
In der SOLO2-Studie wurde der primäre Endpunkt, eine Verlängerung des PFS erreicht mit 19,1 vs. 5,5 Monate (HR 0,30). Zudem konnte der Nachweis einer Verlängerung des medianen OS durch die Erhaltung mit Olaparib um 12,9 Monate, von 38,8 auf 51,7 Monate, erbracht werden (HR: 0,74; 95% CI: 0,54–1,00; p = 0,0537), obwohl 38% der Patientinnen im Placebo-Arm in der Folge einen PARP-Inhibitor erhielten. Nach 5 Jahren waren im Verum-Arm 42% versus 33% der Placebo Patientinnen noch am Leben, was einer Reduktion der Sterbewahrscheinlichkeit um 26% entspricht (HR 0,74; 95% KI 0,54–1,00; p = 0,52). Nach 5 Jahren erhielten noch 22% der Patientinnen die Therapie im Verum-Arm. Die Zeit bis zur ersten nachfolgenden Therapie wurde signifikant und klinisch relevant verlängert. Über den ganzen Beobachtungszeitraum von median 65 Monaten wurden nur wenige zusätzliche Nebenwirkungen, Dosismodifikationen oder Therapieabbrüche aufgrund von Nebenwirkungen gesehen (Abb. 1).
Patientinnen mit BRCA-Keimbahnmutation wurden noch gesondert analysiert: 190 Patientinnen der Olaparib- und 96 Patientinnen der Placebog-Gruppe wiesen eine Keimbahn-BRCA-Mutation auf. Hier ergab sich ein leicht grösserer Unterschied. Das mediane OS lag unter Olaparib-Erhaltungstherapie bei 52,4 Monaten und bei Placebo-Einnahme bei 37,4 Monaten (HR 0,74; 95% KI 0,52–0,97; p = 0,0306).
Aufgrund dieses markanten Überlebensvorteils wird Olaparib die Standard-Erhaltungstherapie bei Patientinnen mit einem BRCA-bedingten rezidivierten Ovarialkarzinom, das auf platinbasierte Chemotherapie anspricht.
PARP-Inhibitoren beim Ovarialkarzinom ohne BRCA-Mutation
In der Zwischenzeit wissen wir aber, dass auch Patientinnen ohne BRCA-Mutation von den PARP-Inhibitoren signifikant profitieren können. Für Zejula (Niraparib) in der Dosis von zwei Kapseln zu 100 mg einmal täglich, entsprechend einer täglichen Gesamtdosis von 200 mg, wurde in einer grossen Placebo-kontrollierten Phase 3 Studie mit 553 Patientinnen (davon 203 gBRCA mutiert) gezeigt, dass auch Patientinnen ohne BRCA-Mutation bei platin-sensitivem Rezidiv signifikant profitieren. So verlängerte die Erhaltungstherapie mit Niraparib das mediane PFS bei den Patientinnen mit BRCA-Keimbahnmutation um 15,5 Monate – von 5,5 Monaten unter Placebo auf 21,0 Monate unter Niraparib (HR = 0,27; p < 0,001). Aber auch bei den Patientinnen ohne BRCA-Keimbahnmutation betrug der Unterschied noch +5,4 Monate. Im Niraparib-Arm lebten die Frauen im Median 9,3 Monate progressionsfrei gegenüber 3,9 Monate unter Placebo (HR = 0,45; p<0,001).
Die BRCA-Mutation ist hier also keine Voraussetzung!
Die noch laufende randomisierte, Placebo-kontrollierte, doppelblinde Phase-III-Studie ENGOT-OV26/PRIMA untersucht die Erhaltungstherapie mit Zejula (Niraparib) nun in der Erstlinientherapie, nämlich bei Frauen mit fortgeschrittenem Ovarialkarzinom (FIGO-Stadium III oder IV), die auf die platinbasierte Erstlinien-Chemotherapie mit einer partiellen oder kompletten Remission angesprochen haben. Sie erhalten, analog der SOLO1-Studie mit Lynparza, in einer 2:1 Randomisierung täglich 300 mg Niraparib als Dauertherapie in 28-tägigen Zyklen oder Placebo. Alle Patientinnen werden auf eine Homologe Rekombinations-
defizienz (HRD) des Tumors getestet. Primärer Endpunkt ist das PFS bei HRD-positiven Patientinnen. Eine erste Präsentation in Abstract form liegt nun vor und bestätigt die Erwartung, dass auch in der 1.Linien Erhaltungstherapie mit Niraparib das PFS signifikant verbessert wird. Das mediane PFS für die mit Niraparib behandelten Patienten betrug 13,8 Monate versus 8,2 Monate im Placebo-Arm (Hazard Ratio (95% CI): 0,62 (0,5–0,75) p < 0,0001) und für die HRD + Gruppe 21,9 Monate versus 10,4 Monate für den Placebo-Arm (HR (95% CI) 0.43 (0,31–0,59) p < 0,0001). Hier müssen wir noch die definitive Publikation der reifen Daten abwarten.
Die Firmen AstraZeneca und MSD führen derzeit weitere Studien beim Ovarialkarzinom durch, einschliesslich der laufenden Phase-III-Studie PAOLA-1. Diese Studie untersucht die Erhaltungstherapie von Olaparib in Kombination mit Bevacizumab vs. Bevacizumab mit Placebo nach einer primär platinbasierten Chemotherapie bei Patientinnen mit neu diagnostiziertem fortgeschrittenem Ovarialkarzinom, unabhängig von ihrem BRCA-Status. Erste Ergebnisse wurden am ESMO 2019 vorgestellt und zeigen ein PFS von 16,6. Monaten für den Bevacizumab-Arm und 22,1 Monaten für den Kombinationsarm Bevacizumab und Olaparib (HR 0,59 (95%- KI: 0,49–0,72) p < 0,0001). Ein Kontrollarm mit nur Placebo fehlt allerdings. Die Publikation nach median 22,9 Monaten Follow-up liegt vor, ist aber noch nicht reif für die finalen Überlebensdaten.
Copyright bei Aerzteverlag medinfo AG
Rosengartenstrasse 1d
9000 St. Gallen
thomas.cerny@kssg.ch
Der Autor hat in Zusammenhang mit diesem Artikel keine Interessenskonflikte deklariert.
- Sowohl in der Erstlinien- wie auch in der Folgetherapie besteht ein neuer Standard mit der Behandlungsoption einer Erhaltungstherapie mit einem PARP-Inhibitor bei platinsensitiven Patientinnen de novo und mit Rezidiv bei einem high-grade Ovarial-, Tuben- oder Endo-
metriumkarzinom. - Sie verbessert die Prognose dieser Patientinnen in einem bedeutsamen Ausmass. Kombinationen mit neueren Angiogenese Inhibitoren wie Cediranib oder der Einsatz von Checkpointinhibitoren in dieser Situation sind weitere hoffnungsvolle Herausforderungen.
1. Moore K, et al. Maintenance Olaparib in Patients with Newly Diagnosed Advanced Ovarian Cancer. NEJM 2018
2. Mirza MR et al, Latest clinical evidence and further development of PARP inhibitors in ovarian cancer. Ann Oncol 2018
3. Mirza MR et al. Niraparib maintenance therapy in platinum-sensitive, recurrent ovarian cancer. NEJM 2016
4. Spriggs DR and Longo DL. PARP Inhibitors in Ovarian Cancer Treatment. Editioral. NEJM 2016
5. Poveda A et al. Final overall survival (OS) results from SOLO2/ENGOT-ov21: A phase III trial assessing maintenance olaparib in patients (pts) with platinum-sensitive, relapsed ovarian cancer and a BRCA mutation. ASCO2020, Abstract #6002
6. Ray‑Coquard, et al. Olaparib plus Bevacizumab as First-Line Maintenance in Ovarian Cancer. NEJM 2019, updated 2.2020
der informierte @rzt
- Vol. 10
- Ausgabe 8
- August 2020