- Situationen, in denen Natrium essentiell ist
Zur Vorbeugung von Bluthochdruck und seinen Komplikationen wird die Einnahme von 5-6 g NaCl pro Tag empfohlen. Es gibt jedoch klinische Situationen, in denen eine höhere tägliche Salzzufuhr erforderlich ist. Dies ist z.B. der Fall bei Patienten, die ohne antihypertensive Medikation unter einer orthostatischen Hypotonie leiden oder bei Personen, die sich körperlich anstrengen oder Hochleistungssport betreiben. Es wird empfohlen, die perkutanen Wasser- und Salzverluste nach dem Training auszugleichen, aber es stellt sich die Frage, ob die Kompensation vollständig erfolgen soll.
In der Schweiz wird im Rahmen der Prävention von Jodmangel und dessen klinischen Folgen dem Kochsalz Jod zugesetzt. Die Jodaufnahme der Bevölkerung steht daher in engem Zusammenhang mit dem Salzkonsum. Jüngste Daten haben gezeigt, dass bei rund 14% der Schweizer Frauen ein Jodmangel besteht. Diese Situation könnte sich im Falle einer salzarmen Ernährung (<5 g NaCl/Tag) potenziell verschlechtern. Junge Frauen im gebärfähigen Alter und ihre Kinder sind besonders gefährdet, Komplikationen durch Jodmangel zu entwickeln.
Natrium ist ein wesentlicher Elektrolyt für die Zellfunktionen, für die Regulierung der Körperflüssigkeitskompartimente und für die Regulierung des Blutdrucks (BD). Heute empfehlen praktisch alle medizinischen Fachgesellschaften eine massvolle tägliche Einnahme von Natrium resp. Speisesalz in erster Linie zur Vorbeugung der Entwicklung einer altersbedingten Hypertonie und der mit der Hypertonie verbundenen kardiovaskulären und renalen Komplikationen (1). Die tägliche Salzzufuhr (NaCl) sollte 5-6 g pro Tag betragen. Tatsächlich liegt der durchschnittliche Salzkonsum in der Schweiz (2), wie in Europa und den Vereinigten Staaten, bei etwa 9-11 g/Tag, wobei die Einnahme bei Männern (10,5 g/Tag) etwas höher ist als bei Frauen (7,5 g/Tag). In allen Bevölkerungsstudien gibt es eine signifikante lineare Beziehung zwischen der täglichen Salzaufnahme und dem Blutdruck, wobei die Auswirkungen auf Personen mit Bluthochdruck stärker ausgeprägt sind als bei Normotonikern.
In der Debatte über die empfohlene Salzzufuhr stellt sich immer wieder die Frage: Ist eine salzarme Ernährung für alle Menschen gut oder ist sie für bestimmte Personen oder Personengruppen mit Risiken verbunden? Diese Frage wurde durch mehrere Publikationen neu aufgeworfen, die darauf hindeuten, dass eine zu geringe Salzzufuhr mit einer erhöhten Gesamtmortalität verbunden ist, ohne dass die Mechanismen dieser erhöhten Mortalität wirklich gut verstanden sind. Über diese spezifische Debatte hinaus ist es offensichtlich, dass es klinische Situationen gibt, in denen eine höhere tägliche Salzzufuhr notwendig ist. Zweck dieses Artikels ist es, die häufigsten klinischen Situationen zu erörtern, in denen der Salzbedarf höher ist als der empfohlene Bedarf für die Allgemeinbevölkerung und insbesondere für Bluthochdruckpatienten.
Orthostatische Hypotonie
Nach den neuesten Empfehlungen der Europäischen Gesellschaft für Kardiologie ist die orthostatische Hypotonie (OH) definiert als ein abnormaler Abfall des Blutdrucks vom Sitzen zum Stehen um ≥ 20 mmHg systolisch oder ≥ 10 mmHg diastolisch oder auf weniger als systolisch 90 mmHg (3). Die Prävalenz der OH nimmt mit dem Alter zu. Hypovolämie und nächtlicher renaler Salzverlust sind zwei Merkmale der Pathophysiologie der orthostatischen Hypotonie bei oft jungen Personen ohne Therapie gegen Bluthochdruck. In diesen Fällen wird dringend empfohlen, das zirkulierende Volumen zu erhöhen, um hypotonen Zuständen vorzubeugen. Dies kann auf zwei Arten geschehen: zum einen durch eine erhöhte Wasseraufnahme und zum anderen durch eine erhöhte Salzzufuhr, was den Durst erhöht und die Wasser- und Natriumretention fördert und das zirkulierende Volumen erhöht. Daher wird den Patienten in dieser Situation empfohlen, mehr als 2 Liter Flüssigkeit pro Tag zu trinken und 10 Gramm Salz pro Tag einzunehmen, also das Doppelte der Empfehlungen. Dieser nicht-pharmakologische Ansatz bei der OH vermag häufig die Symptome des Druckabfalls zu reduzieren. Sie kann jedoch bei Patienten mit Herzinsuffizienz wegen des Risikos einer Überlastung und eines akuten Lungenödems nicht angewendet werden.
Bei akuter Hypotonie besteht eine einfache Möglichkeit, den Blutdruck zu erhöhen, darin, ein Glas (ca. 250-500 ml) kaltes Wasser zu trinken, welches das sympathische Nervensystem aktiviert und den Blutdruck erhöht.
Salzarme Ernährung und Jodmangel
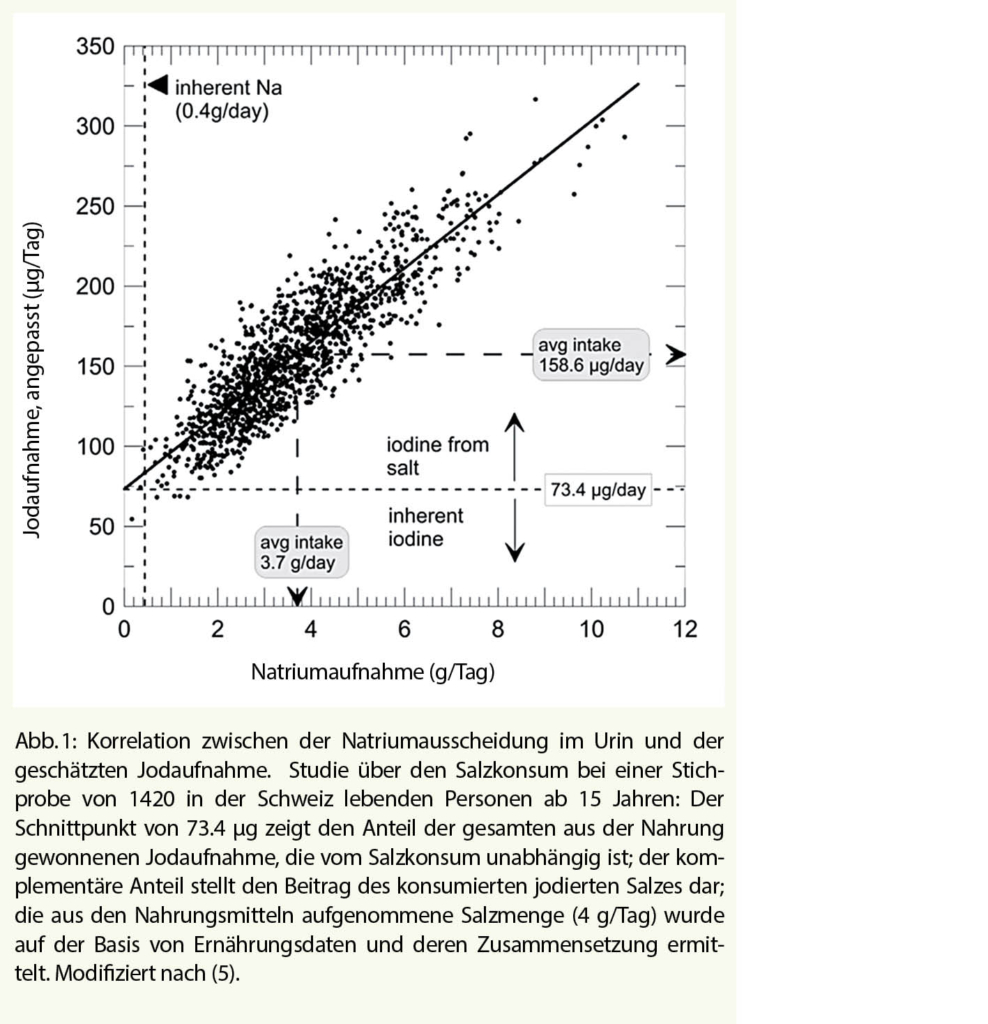
Jod ist ein wesentliches Element für alle lebenden Organismen. Jodmangel ist seit Beginn des 20. Jahrhunderts als eine der Hauptursachen für Kropf und Kretinismus anerkannt (4). Selbst mässiger Jodmangel wird heute meist mit Hirnentwicklungsstörungen und kognitiven Problemen bei Kindern in Verbindung gebracht. In der Schweiz ist der Konsum von Jod untrennbar mit dem von Salz verbunden. Seit 1922, als eine eidgenössische Kommission für die Kropfprophylaxe (4) beschlossen hatte, der Bevölkerung Jod zu verabreichen, wird Salz mit Jod in ständig steigenden Konzentrationen angereichert: 3,75 mg/kg im Jahr 1922, 15 mg/kg im Jahr 1980 und 25 mg/kg im Jahr 2014. Um die von der WHO empfohlenen Jodwerte im Urin (100 µg/Tag) zu erreichen, ist es notwendig, mehr als 5 g Salz pro Tag zu sich zu nehmen. In der zwischen 2010 und 2012 durchgeführten Schweizer Studie zum Salzkonsum, wurde die Jodausscheidung im Urin gemessen (5). Es wurde festgestellt, dass 14% der Frauen und 2% der Männer Jodmangel hatten (Abb. 1). Der Mangel war bei Frauen stärker ausgeprägt, da sie insgesamt weniger essen als Männer und daher eine geringere Natrium- und Jodzufuhr haben. Diese Daten führten dazu, dass der Jodgehalt des Salzes 2014 weiter angehoben wurde. Aufgrund dieser Beobachtung stellt sich daher die Frage, ob eine allgemeine Senkung des Salzkonsums in der Bevölkerung zur Vorbeugung von Bluthochdruck relevant ist, insbesondere bei jungen Frauen, die zumindest bis zu den Wechseljahren ein eher geringes Risiko für Bluthochdruck und Herz-Kreislauf-Erkrankungen haben.
Körperliche Betätigung und Salzkonsum
Moderate, regelmässige körperliche Bewegung wird durch die internationalen Empfehlungen zur Prävention von Herz-Kreislauf-Erkrankungen stark gefördert und ist Teil der nicht-medikamentösen Ansätze zur Behandlung von Bluthochdruck (1). Körperliche Aktivität, selbst mässige, führt zu Dehydrierung und vermehrtem Schwitzen, was je nach Intensität und Dauer der Anstrengung und je nach Umgebungsbedingungen (Umgebungstemperatur, Luftfeuchtigkeit usw.) zu einem relevanten Salzverlust führen kann. So kann eine Person nach leichter körperlicher Anstrengung (45% der VO2max) etwa 600 mg Natrium und ebenso viel Chlor über die Haut verlieren, und bei mässiger Intensität (65% der VO2max) kann der Verlust 1,5 g Natrium und 3 g Chlor betragen. Ebenso variiert der Flüssigkeitsverlust von Mensch zu Mensch stark und beträgt 0,5 bis 1,5 Liter. Heutzutage lautet die Ernährungsempfehlung für Personen, die sich körperlich fit halten oder Sport treiben wollen, dass sie ihre Salzzufuhr vor, während und nach der körperlichen Aktivität etwas erhöhen sollten, um ihr hydro-elektrolytisches Gleichgewicht zu erhalten. Bei leichten Anstrengungen reicht die übliche Ernährung aus, um dieses Gleichgewicht beizubehalten. Bei mässigen bis intensiven Anstrengungen ist es vorzuziehen, die Wasser- und Natriumverluste mit leicht gesalzenen Getränken auszugleichen, um das Risiko einer Hyponatriämie und ihre neurologischen Folgen zu vermeiden.
Es stellt sich jedoch die Frage, ob es langfristig wirklich vorteilhaft ist, das Salz zu ersetzen, das während des Trainings durch die Haut verloren geht, zum Beispiel bei Bluthochdruckpatienten. In der Tat ist inzwischen klar erwiesen, dass eine salzreiche Ernährung bei Patienten mit Bluthochdruck, Diabetes und Niereninsuffizienz Natrium in der Haut anreichert. Körperliche Bewegung erhöht den kutanen Natriumverlust und hilft dadurch, die Salzspeicherung in Geweben wie Muskeln und Haut zu verringern. Es ist zum Teil auf diesen Mechanismus zurückzuführen, dass Bewegung positive Auswirkungen auf den Blutdruck hat. Daher kann eine vollständige oder übermässige Kompensation der kutanen Natriumverluste nach dem Training sowohl die Vorteile des Trainings als auch den Nutzen einer reduzierten täglichen Salzzufuhr einschränken. Diese Frage wurde kürzlich in einem interessanten Review diskutiert, der die Vorteile eines vollständigen Natriumersatzes nach körperlicher Betätigung in Frage stellt (6). Bei körperlicher Aktivität von geringer Intensität ist es, wie die internationalen Hypertoniegesellschaften empfehlen, voraussichtlich vorzuziehen, den Natriumverlust nicht auszugleichen, wohl aber bei intensiver sportlicher Betätigung.
Andere klinische Situationen, die eine hohe Natriumzufuhr erfordern
In den vorhergehenden Abschnitten haben wir die häufigsten klinischen Situationen diskutiert, in denen eine Beschränkung der Salzzufuhr auf 5-6 g/Tag sich als problematisch erweisen könnte. Es gibt mehrere andere Nieren- und endokrine Pathologien, bei denen eine hohe Salzzufuhr notwendig ist, unter anderem zur Aufrechterhaltung des Blutdrucks. Dies ist der Fall bei Kindern und Erwachsenen mit Gitelman- oder Bartter-Syndrom, die aufgrund von Salzverlust über die Nieren einen zu tiefen Blutdruck haben. Beide dieser genetisch bedingten Nierenerkrankungen sind durch renalen Natriumverlust aufgrund von Mutationen in bestimmten tubulären Natriumtransportern gekennzeichnet. Eine weitere seltene klinische Situation ist die Nebenniereninsuffizienz. In diesem Zusammenhang führt eine Nebennierenrinden-Insuffizienz zu einem Salzverlust aufgrund von Aldosteronmangel, mit der klinischen Folge einer Hypotonie und Symptomen wie Heisshunger auf Salz (salt craving). In Ermangelung einer adäquaten Mineralokortikoid-Kompensation ist eine salzreiche Ernährung zur Aufrechterhaltung des Blutdrucks notwendig. Die Salzzufuhr sollte jedoch reduziert werden, wenn eine Medikation zur Kompensation der Nebennierenunterfunktion wirksam ist.
Schlussfolgerungen
Die Reduktion des Salzkonsums in der Bevölkerung auf 5-6 g pro Tag, wie von den Gesellschaften für Kardiologie und Bluthochdruck empfohlen wird, ist ein wichtiger Schritt in der Prävention von Herz-Kreislauf-Erkrankungen. Aus diesem Grund wird diese Empfehlung auch von grossen Gesundheitsorganisationen wie der WHO unterstützt, die ebenfalls darauf hinweist, dass die Jodzufuhr in vielen Ländern nicht vergessen werden sollte. Der Verzehr von weniger Salz hat jedoch auch ausserhalb des kardiovaskulären Bereichs positive Auswirkungen, zum Beispiel auf das Auftreten von Nierensteinen, den Knochenstoffwechsel, die Inzidenz von Magenkrebs und möglicherweise auch auf Asthma und die Entwicklung von Grauem Star (7). Tatsächlich gibt es klinische Situationen, in denen eine Salzzufuhr erforderlich ist, welche über die Vorgaben in den Empfehlungen hinausgeht, wie in diesem kurzen Überblick erörtert wurde. Diese Situationen sind jedoch relativ selten und haben einen eher geringen Einfluss auf die Gesamtmortalität im Vergleich zu den kardiovaskulären Komplikationen, die durch übermässige Salzzufuhr hervorgerufen werden.
Copyright bei Aerzteverlag medinfo AG
Abteilung für Nephrologie und Hypertonie, CHUV
Rue du Bugnon 17
1011 Lausanne
Abteilung für Nephrologie und Hypertonie, CHUV
Rue du Bugnon 17
1011 Lausanne
michel.burnier@chuv.ch
Die Autoren haben keine Interessenskonflikte im Zusammenhang mit diesem Beitrag deklariert.
- Eine Salzzufuhr (NaCl) von 5 bis 6 Gramm pro Tag wird für die gesamte Bevölkerung empfohlen.
- Im Falle einer orthostatischen Hypotonie wird empfohlen, nach Absetzen der blutdrucksenkenden Medikamente pro Tag 10 g Salz einzunehmen und mindestens 2 Liter zu trinken, bevor man Mittel verschreibt, die den Blutdruck erhöhen.
- In der Schweiz wird jungen Frauen im gebärfähigen Alter empfohlen, mindestens 6 Gramm Salz pro Tag einzunehmen, um einem Jodmangel vorzubeugen.
- Bei Personen mit mittlerer bis hoher körperlicher Aktivität oder im Leistungssport müssen Natriumverluste durch eine höhere Salzzufuhr ausgeglichen werden. Die Kompensation sollte jedoch nicht vollständig sein.
1. Williams, B., et al., 2018 ESC/ESH Guidelines for the management of arterial hypertension: The Task Force for the management of arterial hypertension of the European Society of Cardiology and the European Society of Hypertension: The Task Force for the management of arterial hypertension of the European Society of Cardiology and the European Society of Hypertension. J Hypertens, 2018. 36(10): p. 1953-2041.
2. Glatz, N., et al., Associations of sodium, potassium and protein intake with blood pressure and hypertension in Switzerland. Swiss Med Wkly, 2017. 147: p. w14411.
3. Brignole, M., et al., 2018 ESC Guidelines for the diagnosis and management of syncope. Eur Heart J, 2018. 39(21): p. 1883-1948.
4. M.F., V.B., Variole et goitre: deux conceptions de la santé publique. Revue Médicale de la Suisse Romande, 2000. 120(12): p. 945-952.
5. Haldimann, M., et al., Prevalence of iodine inadequacy in Switzerland assessed by the estimated average requirement cut-point method in relation to the impact of iodized salt. Public Health Nutr, 2015. 18(8): p. 1333-42.
6. Turner, M.J. and A.P. Avolio, Does Replacing Sodium Excreted in Sweat Attenuate the Health Benefits of Physical Activity? Int J Sport Nutr Exerc Metab, 2016. 26(4): p. 377-89.
7. Cappuccio, F.P., Cardiovascular and other effects of salt consumption. Kidney Int Suppl (2011), 2013. 3(4): p. 312-315.
der informierte @rzt
- Vol. 10
- Ausgabe 8
- August 2020