- Komplikationsmanagement bei urogynäkologischen Operationen
Das Management postoperativer Komplikationen nach urogynäkologischen Operationen stellt eine bedeutende Herausforderung dar, da Komplikationen die funktionellen Ergebnisse und die Lebensqualität der Patientinnen erheblich beeinträchtigen können. Dieser Artikel fokussiert sich insbesondere auf Komplikationen nach der Behandlung der Belastungsurininkontinenz sowie nach Deszensusoperationen. Trotz hoher Heilungsraten sind Organverletzungen, Miktionsstörungen, Banderosionen und Netzkomplikationen häufige Herausforderungen. Eine frühzeitige Diagnostik und ein individualisiertes Management sind essenziell. Sowohl konservative als auch chirurgische Therapieansätze werden erläutert, zudem wird die Bedeutung einer multidisziplinären Betreuung bei komplexen Fällen betont.
The management of postoperative complications following urogynecological procedures represents a considerable challenge, as such complications can significantly impair patients’ functional outcomes and quality of life. This article specifically addresses complications arising from the treatment of stress urinary incontinence and pelvic organ prolapse surgeries. Despite high success rates, organ injuries, voiding dysfunction, tape erosions and mesh-related complications remain prevalent concerns. Early diagnosis and individualized management strategies are paramount. Both conservative and surgical treatment modalities are discussed, alongside the critical role of multidisciplinary care in the management of complex cases.
Keywords: Belastungsurininkontinenz, Genitaldeszensus, Komplikationen, Erosion, Dyspareunie
Inkontinenz – Eingriffe
Zu den etablierten chirurgischen Verfahren zur Behandlung der Belastungsharninkontinenz bei Frauen zählen Suburethralschlingen (retropubisch – TVT-exact und transobturatorisch – TVT-O), die Injektion von Bulking Agents sowie die Kolposuspension (z. B. nach Burch oder MMK). Letztere wird in der Schweiz heutzutage jedoch nur noch selten angewendet, da das TVT – bei vergleichbaren Kontinenzraten – mit einer geringeren Inzidenz von Harnretention sowie Entero- und Rektozelen verbunden ist. Zudem erfolgt die TVT-Einlage minimal-invasiv und meist in Lokalanästhesie. Suburethralschlingen gelten somit mit Heilungsraten von bis zu 97 % über einen Beobachtungszeitraum von 5 bis 10 Jahren als sehr effektiv und stellen in Ländern, in denen der Einsatz von Netzmaterial zugelassen ist – darunter auch die Schweiz – den Goldstandard in der Therapie der Belastungsharninkontinenz dar. Vor diesem Hintergrund liegt der Fokus dieses Artikels auf den mit der TVT-Band-Einlage assoziierten Komplikationen.
Komplikationen nach TVT-Einlage lassen sich wie folgt klassifizieren:
• Intraoperativ: Verletzungen der Blase, Urethra, Vagina, innerer Organe oder Blutgefässe (1).
• Früh postoperativ: Blutungen/Hämatome, Miktionsstörungen (einschliesslich Harnverhalt), Schmerzen sowie Infektionen.
• Spät postoperativ: chronische Miktionsstörungen, de-novo Urge-Inkontinenz (OAB), chronische Schmerzen, Dyspareunie sowie Erosionen des Bandmaterials in Vagina, Blase oder Harnröhre (2, 3).
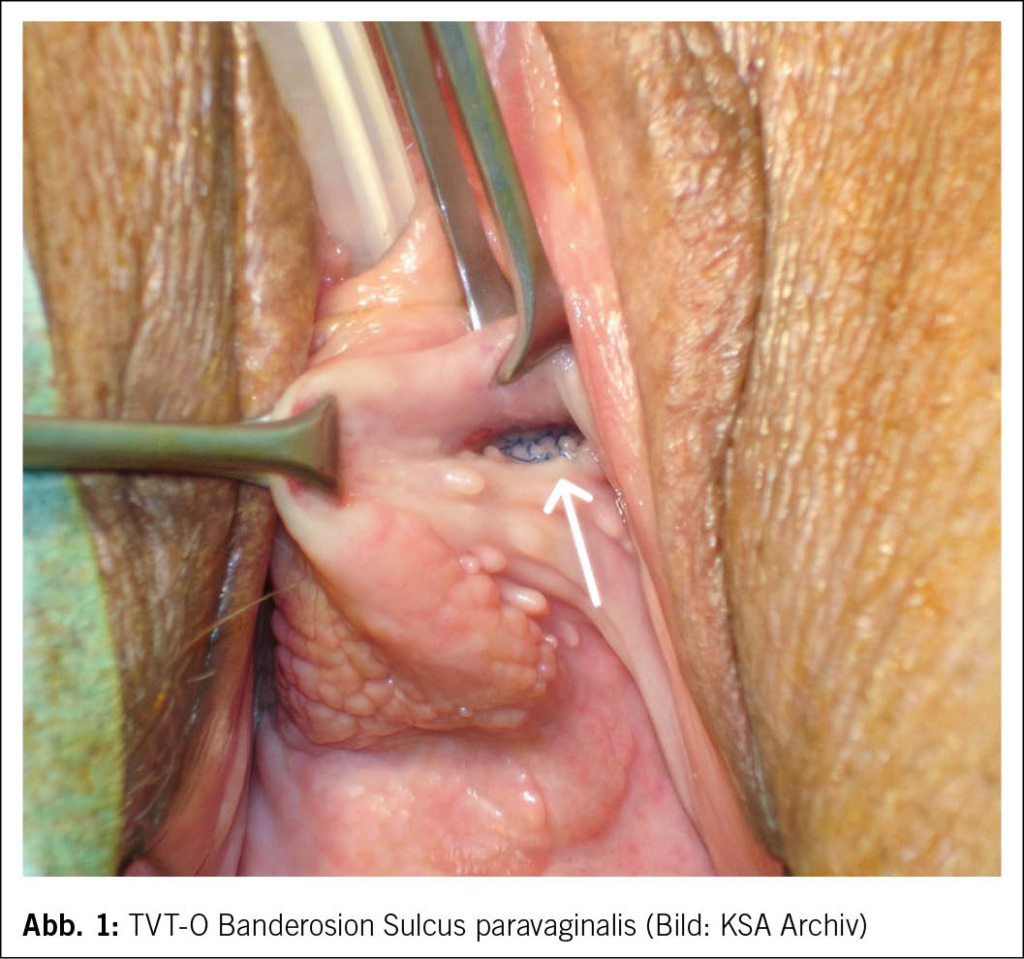
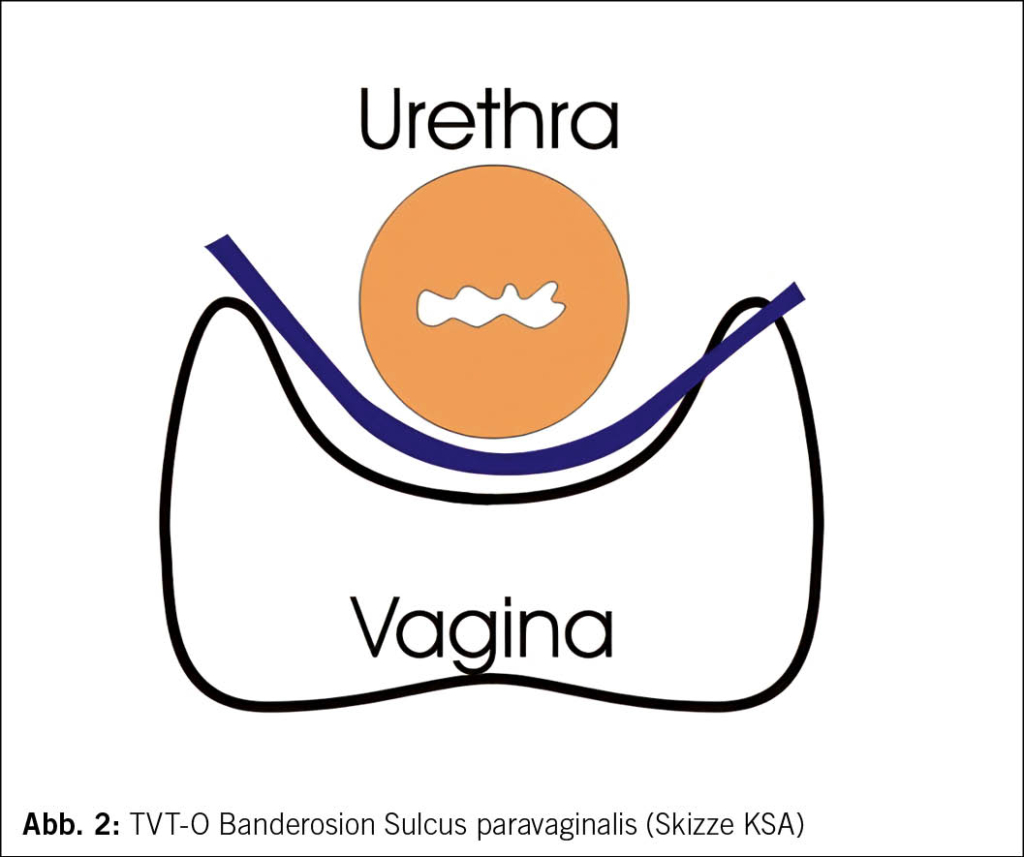
Die Gesamtkomplikationsraten sind gering, spezifische Risiken variieren jedoch je nach Verfahren. So zeigte sich bei der retropubischen Schlinge mit zunehmender Verbreitung der Technik eine Zunahme der Komplikationen aufgrund der Passage der Nadel durch das kleine Becken, allen voran Blasenperforationen in etwa 3 % der Fälle (1, 2). Allerdings variiert die Komplikationsrate von Operateur zu Operateur und ist seltener bei Chirurgen mit einer Mindesteinlagezahl von 40 Schlingenoperationen pro Jahr (4). Zur Vermeidung von Blasenverletzungen wurde der transobturatorische Zugang entwickelt, der – ähnlich wie das TVT – eine midurethrale Stabilisierung bezweckt. Hier zeigte sich jedoch eine erhöhte Rate an Banderosionen in den lateralen Sulci, bedingt durch den operativen Zugang, insbesondere bei Frauen mit hohen lateralen vaginalen Sulci. Zudem ist die Machbarkeit einer operativen Revision zu berücksichtigen (Abb. 1 und Abb. 2).
Da sich retropubische und transobturatorische Schlingen hinsichtlich der Kontinenz praktisch nicht unterscheiden, ist das Augenmerk auf die Komplikationen zu richten. Stehen beim TVT die perioperativen Komplikationen im Vordergrund, so sind beim transobturatorischen Zugang die mittel- und langfristigen Beschwerden, wie Dyspareunie wegen lateraler Banderosionen, relevant.
Intraoperative Blasenverletzungen nach retropubischer Bandeinlage lassen sich unkompliziert beheben, sofern sie intraoperativ erkannt werden. Hierfür ist die intraoperative Zystoskopie essenziell. Bei Nachweis einer Blasenperforation sind das Zurückziehen des Bandes und die erneute Einlage im gleichen Eingriff möglich. Da die Blasenverletzung meist nur wenige Millimeter gross ist, genügt in der Regel eine Dauerkathetereinlage bis zum ersten postoperativen Tag.
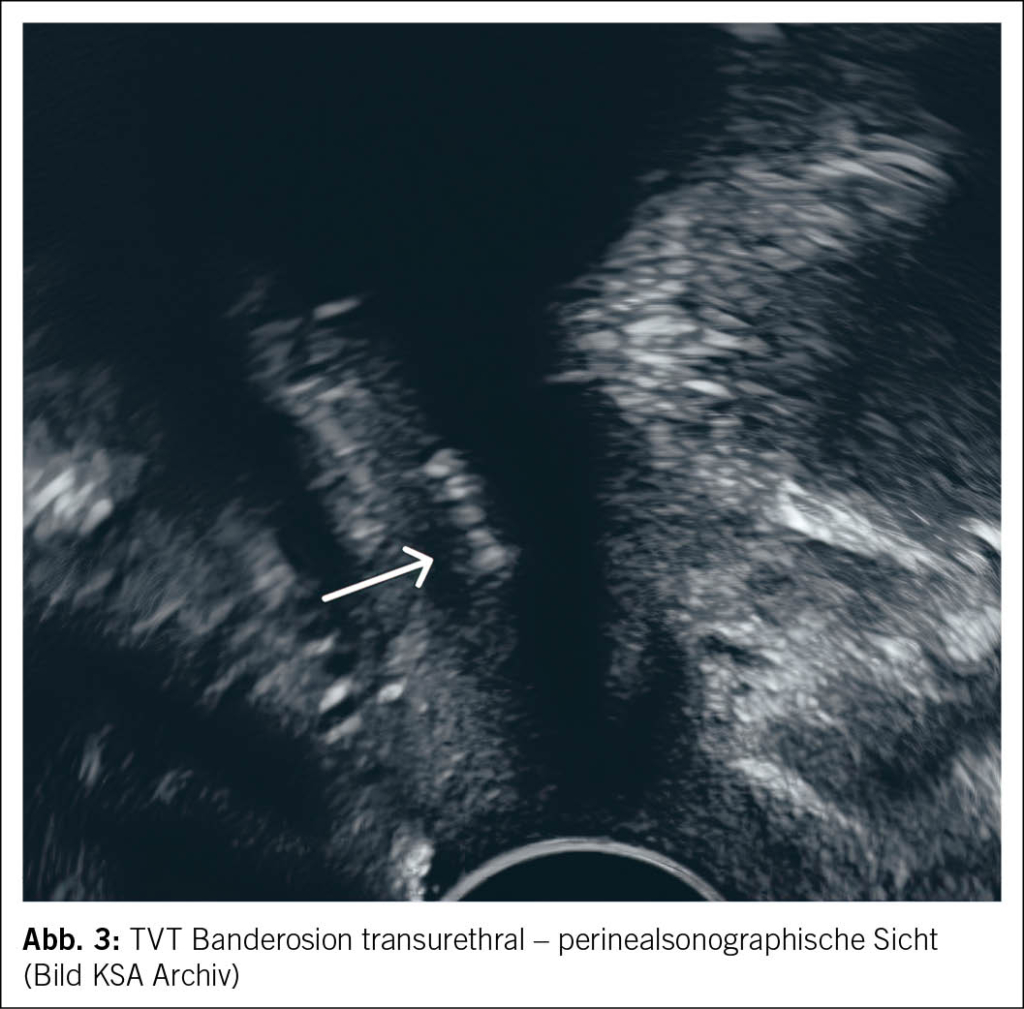
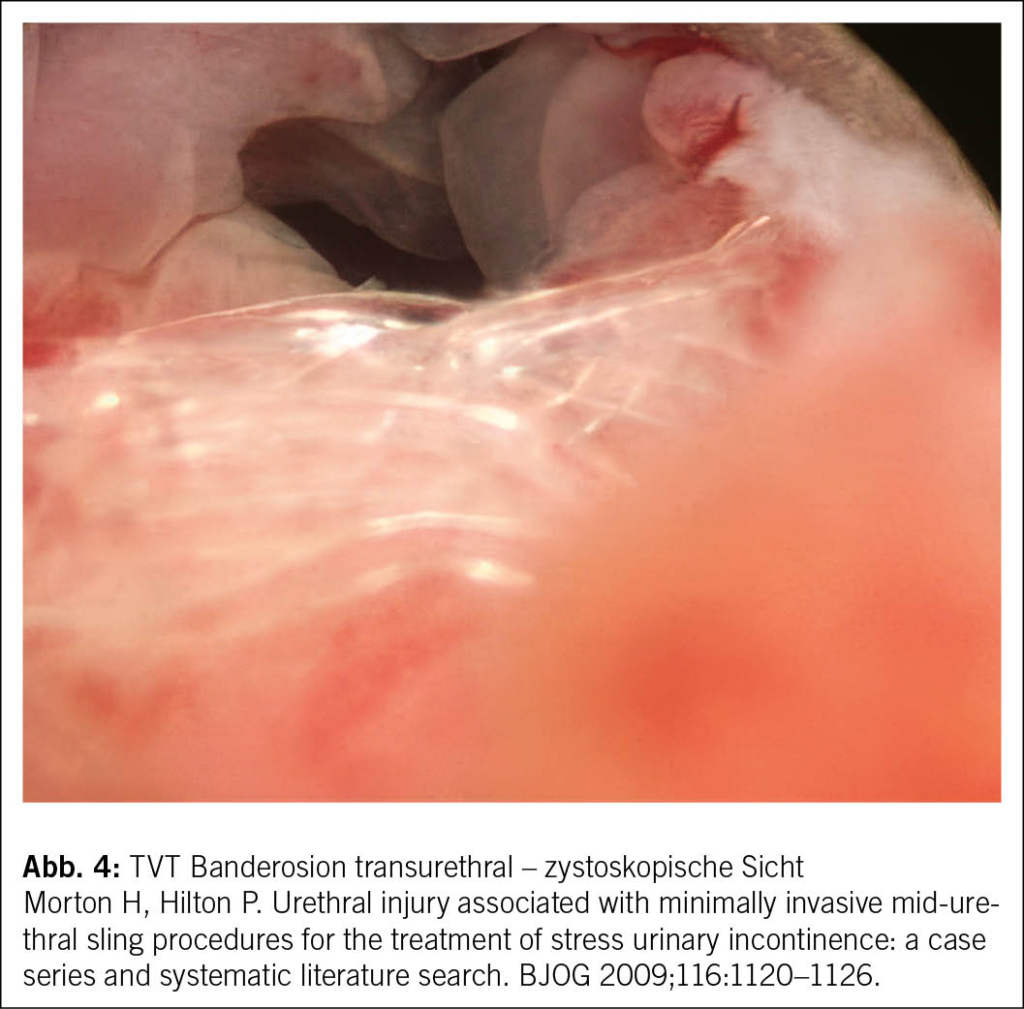
Bei vermuteter postoperativer Komplikation sind eine gründliche Anamnese und körperliche Untersuchung essenziell. Die Perinealsonographie gilt als Goldstandard der Bildgebung zur Diagnostik postoperativer Komplikationen. Besteht der Verdacht auf eine Erosion in Blase oder Harnröhre, sollte eine Zystoskopie durchgeführt werden. In unklaren Fällen kann zusätzlich eine Magnetresonanztomographie (MRT) des Beckenbodens zur weiteren Abklärung eingesetzt werden. Ein präzises Verständnis des ursprünglichen Eingriffs sowie der Lage des Bandes ist entscheidend für die Therapieplanung (3, 4) (Abb. 3 und Abb. 4).
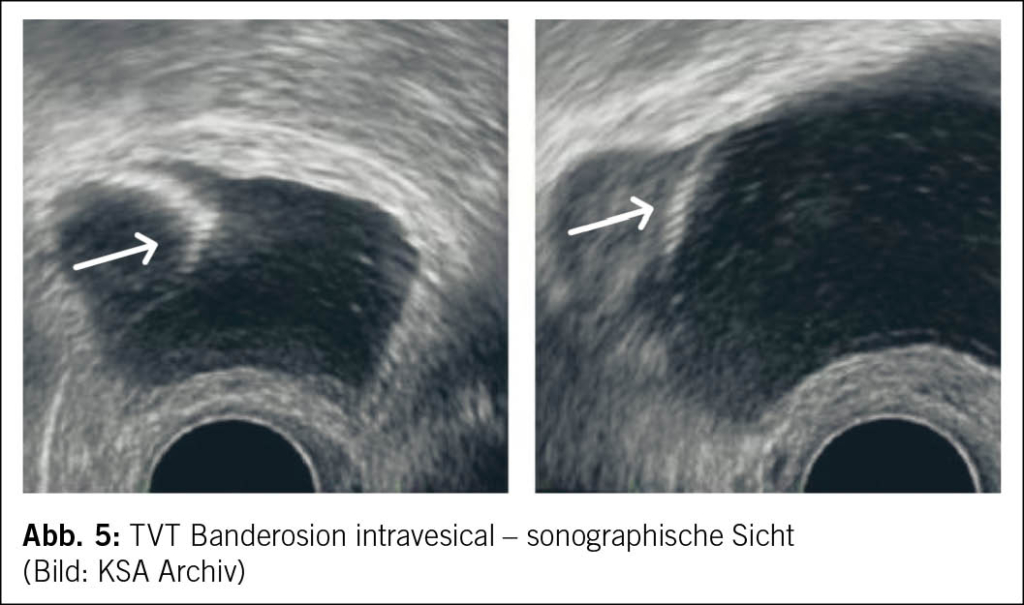
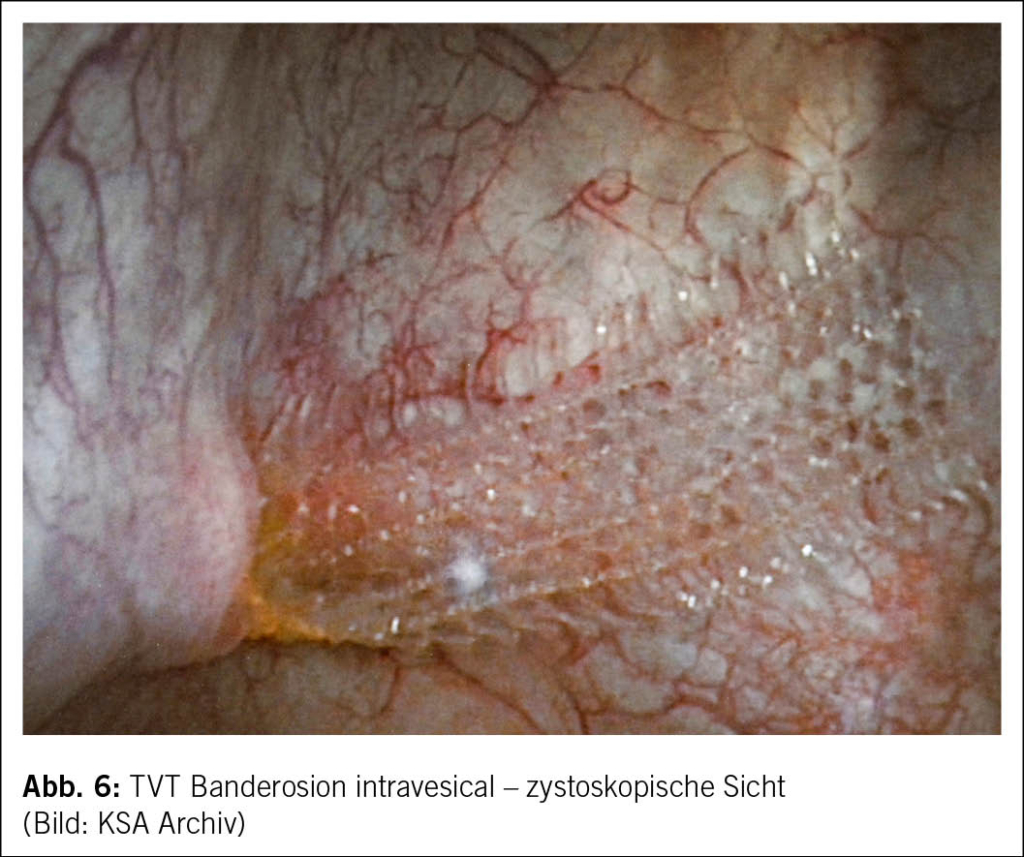
Eine innovative Behandlungsoption für eine nicht erkannte intravesikale TVT-Banderosion stellt der minimalinvasive kombinierte transurethrale und suprapubische Zugang dar. Hierbei werden zwei 3 mm Trokare suprapubisch in die gefüllte Blase eingeführt, um das Band unter Spannung zu halten, während die Resektion des Bands transurethral mittels Zystoskop erfolgt (5) (Abb. 5 und Abb. 6).
Sollte eine Miktionsstörung bzw. Harnverhalt postoperativ vorliegen, so erfolgt die Erstbehandlung in der Regel mittels intermittierendem Selbstkatheterismus (ISC). Alternativ kann zur Durchführung eines Blasentrainings ein suprapubischer Katheter gelegt werden. Führt diese konservative Massnahme nicht zum Erfolg, wird eine Mobilisierung der Schlinge bevorzugt, da sie den Harnverhalt bei gleichzeitig geringerem Risiko eines Rezidivs der Belastungsharninkontinenz beheben kann. Eine Mobilisierung ist jedoch nur innerhalb der ersten sieben Tage nach Implantation möglich.
Die Bandspaltung bleibt therapieresistenten Fällen vorbehalten, ist jedoch mit einem erheblichen Rezidivrisiko der Belastungsharninkontinenz von bis zu 80 % verbunden (6, 7). Schmerzen und Dyspareunie bessern sich nur bei etwa 50 % der Patientinnen vollständig, ein erheblicher Anteil berichtet weiterhin über persistierende oder neu aufgetretene Schmerzen bzw. sexuelle Funktionsstörungen (7, 8, 9).
Autologe Faszienschlingen (AFS) werden zunehmend als alternative Behandlungsmethode nach Entfernung von Netzmaterial eingesetzt. Bei Patientinnen mit vorangegangenen Netzkomplikationen liegen die subjektiven und objektiven Heilungsraten zwischen 67 % und 91 %, mit einer nachgewiesenen Haltbarkeit von bis zu 17 Jahren. Durch den Verzicht auf synthetisches Material vermeiden AFS netzspezifische Komplikationen wie Erosionen und chronische Schmerzen (10). Auch offene oder laparoskopische Kolposuspensionsverfahren Modus Marshall-Marchetti-Krantz oder Burch werden durchgeführt, um die Rezidivinkontinenz nach Bandentfernung zu beheben (11).
Für Patientinnen, die weitere operative Eingriffe vermeiden möchten, können Bulking Agents in Betracht gezogen werden. Die kombinierten Heilungs- und Verbesserungsraten liegen zwischen 75 und 85 %, allerdings sind die Versagens- und Reoperationsraten mit 25 bis 32 % hoch, und häufig sind wiederholte Injektionen erforderlich (12). Die Langzeiteffektivität ist im Vergleich zu autologen Faszienschlingen oder synthetischem Netzmaterial geringer. Dennoch bieten Bulking Agents ein günstiges Sicherheitsprofil und vermeiden Komplikationen, die mit Fremdmaterial assoziiert sind (12).
Bei de-novo Urge-Inkontinenz stellt die Verhaltenstherapie, bestehend aus Blasen- und Beckenbodentraining, die Therapie der ersten Wahl dar. Führt diese nicht zu einer Besserung, können neuromodulative Verfahren wie tibiale Nervenstimulation oder sakrale Neuromodulation sowie medikamentöse Therapien mit Anticholinergika, Mirabegron oder Botulinumtoxin in Erwägung gezogen werden. Immer vorausgesetzt, dass die Diagnostik eine normale midurethrale Bandlage und Restharnfreiheit ergeben hat.
Deszensus – Eingriffe
Die häufigsten Komplikationen nach einer Operation zur Behebung eines Genitaldeszensus bei Frauen sind postoperative Infektionen, Blutungen oder Hämatome, Harnwegsinfektionen, Schmerzen (einschliesslich Beckenschmerzen und Dyspareunie), Miktionsstörungen sowie netzbedingte Komplikationen (falls ein Netz verwendet wird). Die häufigste einzelne Komplikation ist die Harnwegsinfektion, insbesondere nach vaginalen Eingriffen, mit Raten von bis zu 15 % in einigen Kohorten (6). Blutungen oder Hämatome treten in etwa 2–3 % der Fälle auf. Auch Schmerzen und Dyspareunie sind häufig, wobei schwere Dyspareunie je nach Operationstechnik und Einsatz von Netzmaterial in 3–13 % der Fälle berichtet wird. Netzbedingte Komplikationen wie Erosion oder Exposition treten in bis zu 12 % der Fälle auf und erfordern in manchen Fällen einen chirurgischen Eingriff (13, 14). Organverletzungen (Blase, Darm, Harnleiter) sind zwar selten, kommen jedoch häufiger bei netzunterstützten oder abdominalen Verfahren vor. Ein Rezidiv des Prolapses, das eine erneute Operation erforderlich macht, tritt je nach angewendeter Technik bei 1–7 % der Frauen auf. Die Gesamtinzidenz schwerwiegender Komplikationen (Clavien-Dindo-Grad III oder höher) ist niedrig und liegt typischerweise unter 5 % in grossen Kohorten- und Registerstudien.
Patientengruppen mit einem höheren Risiko für schwere postoperative Komplikationen sind insbesondere ältere Frauen. Auch Patientinnen mit relevanten Begleiterkrankungen (wie Herzinsuffizienz, chronischer Nierenerkrankung, chronisch obstruktiver Lungenerkrankung und Vorhofflimmern), eingeschränktem funktionellen Status und mehreren vorangegangenen abdominalen Operationen weisen ein erhöhtes Risiko auf.
Intraoperative Komplikationen
Relevante intraoperative Blutungen (> 300 ml) werden in der Literatur mit etwa 1 % angegeben (13). Arterielle Blutungen können in der Regel koaguliert werden. Venöse Blutungen lassen sich oft besser durch Umstechung beheben. Bei stärkeren Sickerblutungen im paravesikalem bzw. pararektalem Raum können blutstillende Gazen eingesetzt oder die Einlage einer Drainage in Erwägung gezogen werden (14).
Verletzungen von Hohlorganen (Harnblase oder Rektum) treten bei netzunterstützten Verfahren häufiger auf (15) und sollen zweischichtig übernäht werden. Während eine Netzimplantation bei intraoperativen Blasenverletzungen als unkritisch angesehen wird, sollte die Netzeinlage bei Darmverletzungen aus forensischer Sicht vermieden werden.
Direkt postoperative Komplikationen
Harnblasen- und Darmentleerungsstörungen können auch im postoperativen Verlauf nach Deszensuskorrekturen auftreten. Eine transurethrale Blasenkatheterisierung wird sowohl bei laparoskopischen als auch vaginalen Operationsverfahren für die ersten 24 Stunden postoperativ empfohlen, insbesondere bei Anwendung von Scheidentamponaden. Die Messung des Restharns nach Entfernung des Dauerkatheters ermöglicht eine frühzeitige Diagnostik von Blasenentleerungsstörungen. Analog zum Management nach Inkontinenzoperationen kann in diesem Kontext ein intermittierender Selbstkatheterismus oder eine suprapubische Blasenentleerung initiiert werden (3, 4). Zusätzlich können Cholinergika zur Tonisierung des Detrusormuskels eingesetzt werden.
Bis zu 17 % der Patientinnen nach Sakrokolpopexie leiden unter obstipationsassoziierten Beschwerden, die bis zu drei Monate postoperativ persistieren können. Eine postoperative Unterstützung der Darmmotilität ist in diesen Fällen dringend zu empfehlen. Darüber hinaus sollte intraoperativ auf die Schonung der Fasern des Plexus hypogastricus geachtet werden. (nerve-sparing bzw. nerve-respecting surgery).
Nachblutungen und Hämatome treten selten auf und können meistens konservativ behandelt werden, insbesondere bei einer Hämatomgrösse < 5 cm, sofern die klinische Symptomatik dies zulässt. Bei der laparoskopischen Sakrokolpopexie werden Hämatome meist durch die Peritonealisierung eingeschlossen, während sie bei vaginalen Eingriffen durch die endopelvine Faszie umschlossen werden. Daher sind Resorptionszeiten von bis zu 8 Wochen nicht ungewöhnlich (13, 14).
Späte postoperative Komplikationen
Nach wie vor ungelöst sind Defektheilungen, welche je nach Netztyp und Operationsmethode in etwa 12 % der Fälle auftreten, wobei Netzexpositionen oder -erosionen mit Raten von bis zu 10 % und Reoperationsraten von circa 2–3 % in tertiären Zentren beschrieben werden (15, 16, 17). Diese Komplikationen führen häufig zu Becken- oder Dammschmerzen, Dyspareunie, Miktionsstörungen oder Infektionen (16, 17, 18). Transvaginale Netze sind dabei mit höheren Raten vaginaler Erosionen und Schmerzen verbunden als netzgestützte Sakrokolpopexien (17, 18). Die niedrige Erosionsrate bei der laparoskopischen bzw. roboter-assistierten Sakrokolpopexie ist darauf zurückzuführen, dass die Netzeinlage meist mit einer subtotalen (suprazervikalen) Hysterektomie kombiniert wird, womit die Vaginalhaut intakt bleibt.
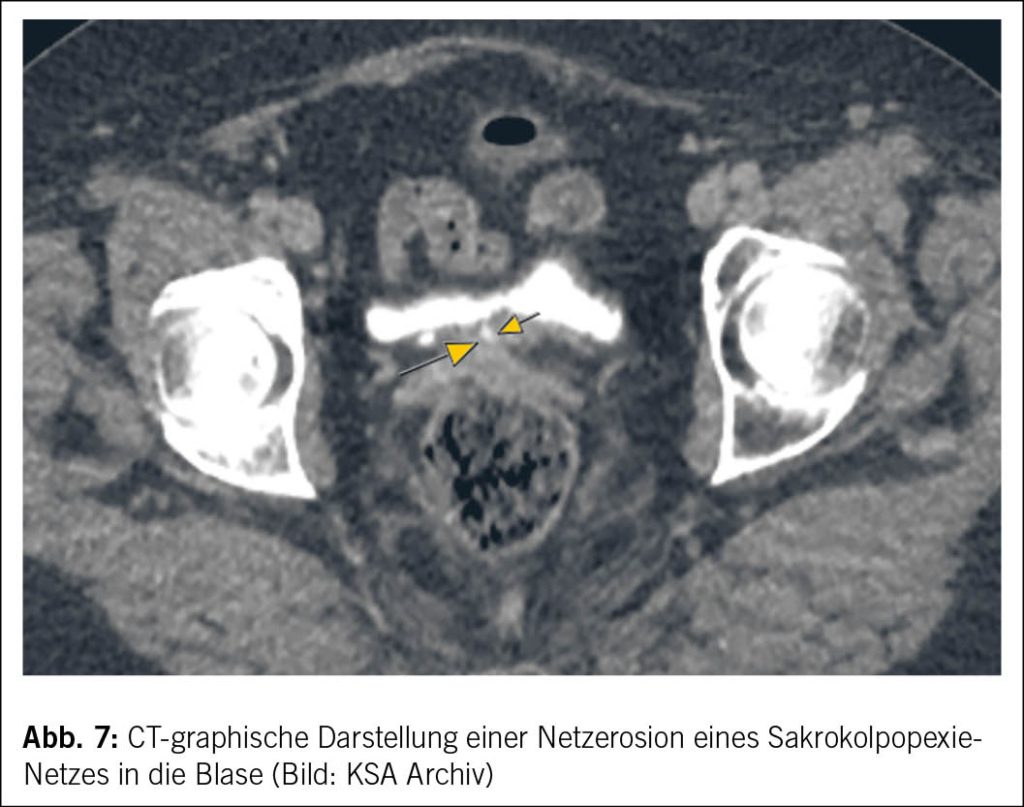
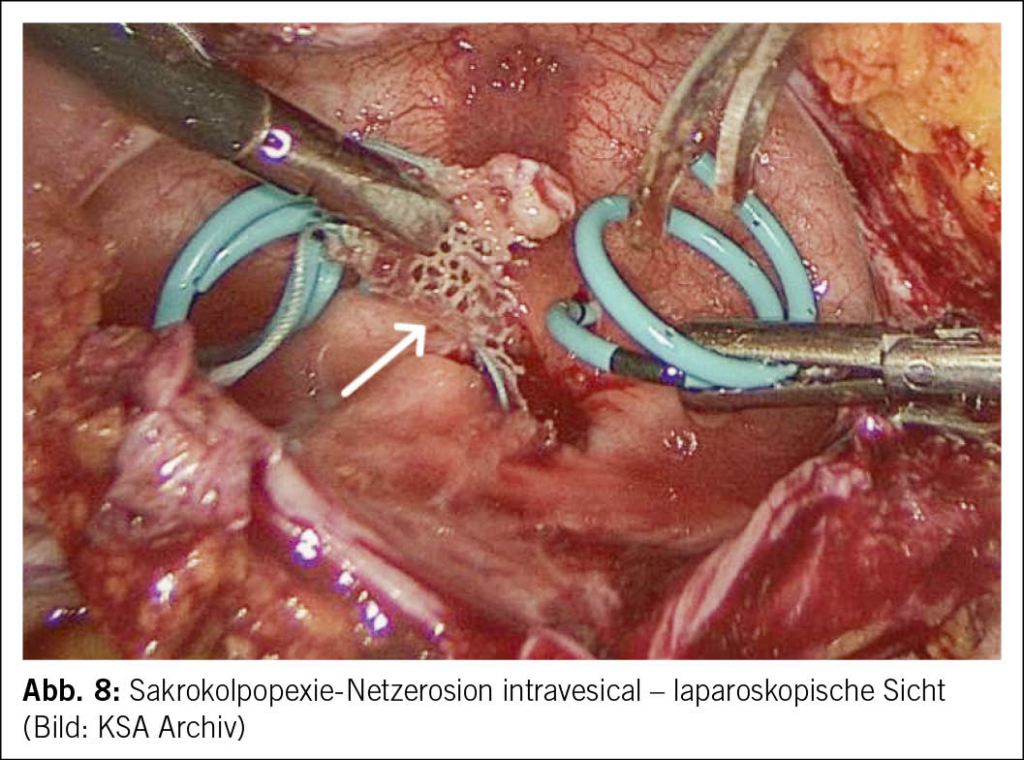
Bei Verdacht auf eine Netzerosion ist eine ausführliche Anamnese essenziell, die den ursprünglichen Eingriff, die Symptome sowie die Ziele der Patientin berücksichtigt (19, 20). Die klinische Untersuchung sollte eine Spekulum- und bimanuelle Untersuchung sowie eine Beckenbodensonographie zur Beurteilung von Lage und Ausdehnung des Netzes umfassen. Ergänzende diagnostische Verfahren wie Zystoskopie, Proktoskopie, Koloskopie oder MRT sind angezeigt, wenn der Verdacht auf Netzerosion in Blase oder Darm besteht oder die Symptomatik unklar ist (19, 20). (Abb. 7 und Abb. 8)
Das Management von Netzkomplikationen sollte individualisiert erfolgen und kann konservative Massnahmen wie Beobachtung, Physiotherapie und medikamentöse Therapie sowie chirurgische Interventionen umfassen (20). Asymptomatische vaginale Netzexpositionen können in der Regel abwartend behandelt werden. Bei kleinen, symptomatischen vaginalen Expositionen kann eine lokale Behandlung mit vaginalem Östrogen die Schleimhautheilung fördern; die empfohlene Dosierung beträgt typischerweise 0.5 g vaginal, zwei- bis dreimal pro Woche (20).
Ein chirurgischer Eingriff ist bei symptomatischen oder ausgedehnten Erosionen, Schmerzen, Infektionen oder Netzkontrakturen indiziert (17, 21). Je nach Symptomschwere, Netzlokalisation und Rezidivrisiko kommen partielle oder vollständige Netzentfernungen in Betracht. Während partielle Entfernungen bei lokal begrenzten Erosionen ausreichen können, ist eine vollständige Entfernung bei therapierefraktären Beschwerden oder ausgedehnten Komplikationen erforderlich (16, 21). Die Symptomlinderung ist in beiden Fällen hoch, jedoch zeigen sich nach vollständiger Entfernung höhere Rezidivraten eines Beckenorganprolapses (29–31 %) im Vergleich zur partiellen Entfernung (5–15 %) (21).
Es fehlen belastbare, langfristige Vergleichsdaten zur partiellen versus vollständigen Entfernung, und die Ergebnisse hinsichtlich Schmerz, sexueller Funktion und Prolapsrezidiv bleiben unvorhersehbar (6). Eine individualisierte Beratung ist essenziell, wobei der Ausgleich zwischen Symptomlinderung und Rezidivrisiko im Vordergrund stehen sollte. Für komplexe Fälle wird eine Überweisung an erfahrene Zentren empfohlen (6, 16, 21).
Rekto- und vesikovaginale Fisteln nach Deszensus-Chirurgie werden in der Literatur nur kasuistisch beschrieben und können in der Regel einseitig operativ, teilweise mittels Martius-Plastik, korrigiert werden (24).
Postoperative Schmerzen und de-novo-Dyspareunie nach Netzeingriffen stellen komplexe klinische Herausforderungen dar und können in manchen Fällen trotz vollständiger Netzentfernung persistieren (18, 20, 22). Ein multidisziplinäres Therapiemanagement wird dringend empfohlen und sollte idealerweise physikalische Massnahmen wie Beckenbodenphysiotherapie, interventionelle Schmerztherapie mittels Triggerpunkttherapie sowie eine individuell angepasste medikamentöse Schmerztherapie umfassen (20). Hierzu zählen auch gezielte Lokalanästhetika-Infiltrationen zur gezielten Schmerzreduktion. Obwohl eine chirurgische Entfernung des implantierten Materials eine Besserung der Schmerzen und der Dyspareunie bewirken kann, sind die klini
schen Ergebnisse heterogen, und eine vollständige Remission der Beschwerden wird häufig nicht erreicht (22). Patientinnen mit isolierter Netzexposition zeigen bessere Outcomes als solche mit Schmerzen als Hauptindikation für die Netzentfernung (23).
Ein Prolapsrezidiv kann eine Reoperation erforderlich machen, wobei frühere Beckenbodenoperationen zu den Risikofaktoren für peri- und postoperative Komplikationen zählen. Rekonstruktionen mit körpereigenem Gewebe gehen mit geringeren schweren Komplikationen, jedoch höheren Rezidivraten einher, während netzgestützte Verfahren niedrigere Rezidivraten, aber höhere Komplikationsraten aufweisen (15).
Copyright
Aerzteverlag medinfo AG
Frauenklinik Kantonsspital Aarau
Tellstrasse 25
5000 Aarau
Aarau
gabriel.schaer@usz.ch
Die Autorenschaft hat keine Interessenskonflikte in Zusammenhang mit diesem Artikel deklariert.
- Zusammenfassend ist zur Vermeidung von Komplikationen eine sorgfältige und individualisierte Auswahl des operativen Eingriffs essenziell, bei der sowohl die anatomischen als auch die funktionellen Besonderheiten der Patientin berücksichtigt werden müssen.
- Die Entscheidung für das jeweilige Verfahren sollte auf einer ausführlichen Abwägung der individuellen Erwartungen, Beschwerden und Lebensqualitätsaspekte der betroffenen Frauen basieren. Hierfür ist ein differenziertes Verständnis der jeweiligen Operationsmethoden und deren kurz- sowie langfristigen Ergebnisse unerlässlich.
- Zudem setzt eine optimale Patientenversorgung die Beherrschung verschiedener Operationstechniken sowie die Fähigkeit voraus,
diese situationsgerecht anzuwenden, um bestmögliche funktionelle Resultate bei minimalen Komplikationsraten zu erzielen.
1. Urinary Incontinence in Women: A Review. Lukacz ES, Santiago-Lastra Y, Albo ME, Brubaker L. JAMA. 2017;318(16):1592-1604. doi:10.1001/jama.2017.12137.
2. Stress Incontinence in Women. Wu JM. The New England Journal of Medicine. 2021;384(25):2428-2436. doi:10.1056/NEJMcp1914037.
3. Management of Complications of Prosthetic Mid-Urethral Tape Surgery for Stress Urinary Incontinence in Women. Stivalet-Schoentgen N, Perrouin Verbe MA, Campagne-Loiseau S, et al. Urology. 2024;194:43-51. doi:10.1016/j.urology.2024.08.064.
4. Committee Opinion No. 694: Management of Mesh and Graft Complications in Gynecologic Surgery. Obstetrics and Gynecology. 2017;129(4):e102-e108. doi:10.1097/AOG.0000000000002022.
5. A novel combined transurethral and suprapubic approach for excision of mesh at the bladder neck. Schaer GN et al. International Urogynecology Journal (2020) 31:663–665. doi:10.1007/s00192-019-04110-9
6. Management of Mesh Complications Following Surgery for Stress Urinary Incontinence or Pelvic Organ Prolapse: A Systematic Review. Carter P, Fou L, Whiter F, et al. BJOG : An International Journal of Obstetrics and Gynaecology. 2020;127(1):28-35. doi:10.1111/1471-0528.15958.
7. Efficacy of Surgical Revision of Mesh Complications in Prolapse and Urinary Incontinence Surgery. Kowalik CR, Lakeman MME, Zwolsman SE, Roovers JWR. International Urogynecology Journal. 2021;32(8):2257-2264. doi:10.1007/s00192-020-04543-7.
8. Long-Term Outcomes and Complications of Trans-Vaginal Mesh Removal: A 14-Year Experience. Souders CP, Miranda AF, Sahor F, et al. Urology. 2022;169:70-75. doi:10.1016/j.urology.2022.07.039.
9. Incontinence Rates After Midurethral Sling Revision For vaginal exposure or pain.Jambusaria LH, Heft J, Reynolds WS, Dmochowski R, Biller DH.American Journal of Obstetrics and Gynecology. 2016;215(6):764.e1-764.e5. doi:10.1016/j.ajog.2016.07.031.
10. Autologous Fascial Slings for Stress Urinary Incontinence: A 17-Year Follow-Up of a Randomised Controlled Study. Nair DB, Khan Z, Mishra T, et al. International Urogynecology Journal. 2024;35(3):649-659. doi:10.1007/s00192-023-05702-2.
11. Interventions for treating recurrent stress urinary incontinence after failed minimally invasive synthetic midurethral tape surgery in women. .Bakali E. et al. Cochrane Database Syst Rev. 2019 Sep 4;9(9):CD009407. doi: 10.1002/14651858.CD009407.pub3.
12. Urethral Bulking Agents for the Treatment of Recurrent Stress Urinary Incontinence: A Systematic Review and Meta-Analysis. Braga A, Caccia G, Papadia A, et al. Maturitas. 2022;163:28-37. doi:10.1016/j.maturitas.2022.05.007.
13. Complications of Pelvic Organ Prolapse Surgery in the 2015 Finnish Pelvic Organ Prolapse Surgery Survey Study. Wihersaari O, Karjalainen P, Tolppanen AM, et al. Obstetrics and Gynecology. 2020;136(6):1135-1144. doi:10.1097/AOG.0000000000004159
14. Complications and Reoperation After Pelvic Organ Prolapse, Impact of Hysterectomy, Surgical Approach and Surgeon Experience. Mairesse S, Chazard E, Giraudet G, Cosson M, Bartolo S.International Urogynecology Journal. 2020;31(9):1755-1761. doi:10.1007/s00192-019-04210-6.
15. Serious Complications and Recurrences After Pelvic Organ Prolapse Surgery for 2309 Women in the VIGI-MESH Registry. Fritel X, de Tayrac R, de Keizer J, et al. BJOG : An International Journal of Obstetrics and Gynaecology. 2022;129(4):656-663. doi:10.1111/1471-0528.16892.
16. Management of Mesh Complications After SUI and POP Repair: Review and Analysis of the Current Literature. Barski D, Deng DY. BioMed Research International. 2015;2015:831285. doi:10.1155/2015/831285.
17. Reoperations for Mesh-Related Complications After Pelvic Organ Prolapse Repair: 8-Year Experience at a Tertiary Referral Center. Warembourg S, Labaki M, de Tayrac R, Costa P, Fatton B. International Urogynecology Journal. 2017;28(8):1139-1151. doi:10.1007/s00192-016-3256-5.
18. How Common Are Complications Following Polypropylene Mesh, Biological Xenograft and Native Tissue Surgery for Pelvic Organ Prolapse? A Secondary Analysis From the PROSPECT Trial. Reid FM, Elders A, Breeman S, Freeman RM. BJOG : An International Journal of Obstetrics and Gynaecology. 2021;128(13):2180-2189. doi:10.1111/1471-0528.16897.
19. Committee Opinion No. 694: Management of Mesh and Graft Complications in Gynecologic Surgery. Obstetrics and Gynecology. 2017;129(4):e102-e108. doi:10.1097/AOG.0000000000002022.
20. Management of Mesh and Graft Complications in Gynecologic Surgery. American College of Obstetricians and Gynecologists (2025)
21. Surgical Management of Mesh-Related Complications After Prior Pelvic Floor Reconstructive Surgery With Mesh. Tijdink MM, Vierhout ME, Heesakkers JP, Withagen MI. International Urogynecology Journal. 2011;22(11):1395-404. doi:10.1007/s00192-011-1476-2.
22. Symptom Resolution After Operative Management of Complications From Transvaginal Mesh. Crosby EC, Abernethy M, Berger MB, et al. Obstetrics and Gynecology. 2014;123(1):134-139. doi:10.1097/AOG.0000000000000042.
23. Symptomatic Improvement After Mesh Removal: A Prospective Longitudinal Study of Women With Urogynaecological Mesh Complications. Pace N, Artsen A, Baranski L, et al. BJOG : An International Journal of Obstetrics and Gynaecology. 2021;128(12):2034-2043. doi:10.1111/1471-0528.16778.
24. The American Society of Colon and Rectal Surgeons Clinical Practice Guidelines for the Management of Anorectal Abscess, Fistula-in-Ano, and Rectovaginal Fistula. Gaertner WB, Burgess PL, Davids JS, et al. Diseases of the Colon and Rectum. 2022;65(8):964-985. doi:10.1097/DCR.0000000000002473.
info@gynäkologie
- Vol. 16
- Ausgabe 1
- Februar 2026