- Traitement des plaies chroniques au cabinet médical
Le traitement des plaies chroniques au cabinet médical est une tâche fréquente mais souvent frustrante. Il est essentiel de considérer la plaie comme le symptôme d’une maladie sous-jacente. Le traitement de cette dernière est la condition sine qua non pour une cicatrisation réussie. Le traitement local des plaies est généralement interdisciplinaire et suit le concept «TIME», qui met l’accent sur le débridement des nécroses et des dépôts de fibrine et sur la création d’un environnement propice à la cicatrisation à l’aide de pansements. En cas de réponse insuffisante au traitement local conservateur, des mesures de chirurgie plastique sont mises en œuvre. Mais même les mesures reconstructives complexes les plus impressionnantes ne fonctionnent que si les conditions de base pour la cicatrisation de la plaie sont réunies.
The treatment of chronic wounds in outpatient practice is a common but often frustrating undertaking. It is crucial to consider the wound as a symptom of an underlying disease. Identifying and treating that disease is an absolute prerequisite for successful wound healing. Local wound care is usually interdisciplinary and follows the “TIME” concept. Its keys are the debridement of necrosis and fibrin deposits and the creation of a supportive environment for wound healing using appropriate dressings. If there is insufficient response to conservative local therapy, plastic surgical interventions are often necessary. However even the most complex reconstructive procedures will only be successful, if the basic conditions for wound healing are ensured.
Keywords: Chronic wounds, wound therapy, wound healing, TIME concept
Les plaies chroniques font partie des pathologies fréquentes et exigeantes dans l’activité du médecin de premier recours et en médecine interne. Elles sont rarement un phénomène purement local, mais généralement le signe d’une maladie systémique sous-jacente. Un traitement efficace nécessite donc une approche structurée et causale accompagnée d’une réévaluation régulière.
Phases de la cicatrisation
La cicatrisation physiologique des plaies se déroule en trois phases qui se chevauchent: la phase inflammatoire, la phase de prolifération et la phase de remodelage.
Les plaies aiguës sont le résultat d’un traumatisme ponctuel, par exemple une coupure, une lacération ou une blessure chirurgicale. Avec des soins adéquats, elles guérissent généralement en deux à quatre semaines sans autre intervention. Cependant, si les conditions de base nécessaires au bon déroulement de ce processus ne sont pas réunies, la plaie reste en phase inflammatoire.
On parle de plaie chronique lorsqu’aucune tendance à la cicatrisation n’est visible dans un délai de huit semaines. Celle-ci doit être considérée comme le symptôme d’un problème sous-jacent et non comme une maladie propre.
Facteurs perturbateurs de la cicatrisation
Les facteurs perturbateurs les plus fréquents d’une cicatrisation physiologique sont en premier lieu une oxygénation insuffisante des tissus, une charge bactérienne, la formation d’un biofilm et une migration cellulaire perturbée. Sur le plan clinique, ils sont causés par des troubles circulatoires artériels et veineux, des forces de pression et de cisaillement, des infections, des œdèmes, le diabète sucré, la malnutrition, l’abus de nicotine et la prise de médicaments immunosuppresseurs ou cytotoxiques. Sans traitement ou au moins l’optimisation de ces facteurs, tout traitement local d’une plaie chronique, aussi complexe (et coûteux) soit-il, restera sans effet.
Diagnostic différentiel des plaies chroniques
Dans la pratique clinique quotidienne, les ulcères veineux, artériels et mixtes, le syndrome du pied diabétique et les escarres prédominent. Cependant, l’anamnèse des plaies chroniques est souvent ambiguë. Ainsi, certains tableaux cliniques peuvent présenter les caractéristiques et une anamnèse suggestive d’une plaie chronique, tout en nécessitant un traitement complètement différent. Le diagnostic différentiel de toute plaie chronique, en particulier en l’absence de réponse au traitement dans un délai de 2 à 4 semaines, comprend:
• les maladies auto-immunes (vasculites, lupus, etc.),
• pyoderma gangraenosum,
• les dégénérescences malignes (p. ex. ulcère de Marjolin),
• des infections rares (p. ex. ulcère tropical),
• des réactions cutanées induites par des médicaments (p. ex. Marcoumar ou stéroïdes)
• des plaies factices
Diagnostic au cabinet médical
La plupart des examens nécessaires au diagnostic initial d’une plaie chronique peuvent être réalisés ou prescrits au cabinet médical.
Pour l’évaluation clinique de la plaie, il est important de documenter la taille, la profondeur, l’exsudat, les bords de la plaie, la zone environnante et les structures profondes éventuellement exposées (os, tendons, fascia musculaire). Une bonne documentation photographique est également utile pour évaluer l’évolution.
L’examen de base comprend également:
– Status vasculaire (ICB: Indice cheville-bras, écho Doppler), éventuellement angiographie
– Laboratoire: hémogramme, paramètres infectieux, HbA1c, équilibre protéique (albumine/préalbumine), vitamines/oligo-éléments (zinc, sélénium, B12, acide folique)
– Frottis de la plaie (au fond de la plaie)
– Biopsie (toujours prélevée sur le bord de la plaie et non au centre de celle-ci)
– Radiographie/IRM (recherche d’ostéomyélite)
– Présence de forces de pression/cisaillement (mauvaises chaussures, positionnement/coussin d’assise chez les patients en fauteuil roulant, etc.)
Thérapie causale comme condition préalable à la guérison
Une fois les causes fondamentales de la plaie identifiées, leur traitement (ou au moins leur optimisation) est primordial. Cela comprend l’amélioration de la circulation artérielle (le cas échéant par intervention), l’allègement systématique de la pression (chaussures/semelles spéciales, coussins de pression), la thérapie par compression et le drainage lymphatique manuel, l’optimisation du métabolisme (ajustement du taux de glycémie, conseils nutritionnels, substitution des carences) ainsi que le traitement des infections locales ou systémiques.
Traitement local des plaies chroniques au cabinet
Le traitement local des plaies chroniques est souvent très fastidieux et exige beaucoup de patience tant de la part du patient que des professionnels. La «répartition des tâches» au sein d’une équipe interdisciplinaire composée de médecins (médecins généralistes, chirurgiens ou autres spécialistes), d’experts en plaies/infirmiers et de physiothérapeutes est donc indispensable.
La thérapie moderne des plaies s’appuie sur le concept TIME: Tissue (débridement), Infection/Inflammation (contrôle des germes), Moisture (gestion de l’exsudat) et Edge (favorisation de l’épithélialisation) (1).
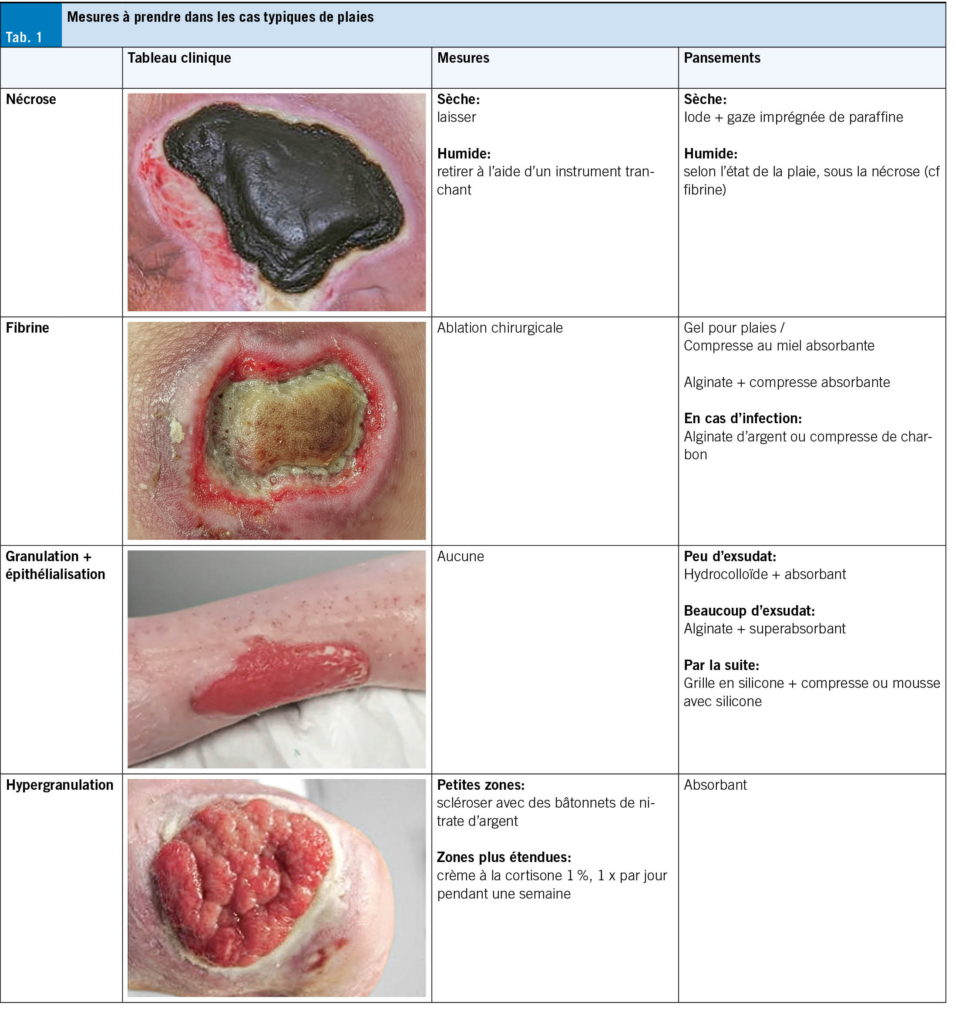
Le débridement, en particulier, est souvent effectué avec trop d’hésitation. En règle générale, tous les tissus infectés et/ou nécrosés doivent être retirés. Cela vaut également lorsqu’il s’agit d’une structure anatomique fondamentalement importante (p. ex. la peau, des tendons ou des muscles). Les dépôts sur la plaie, p. ex. la fibrine, ainsi que les tissus nécrosés humides constituent un terrain extrêmement favorable à la prolifération bactérienne. C’est pourquoi un débridement radical, parfois répété, est déterminant pour la cicatrisation. Les nécroses mineures ou les dépôts de fibrine peuvent être facilement retirés sans anesthésie ou en anesthésie locale au cabinet.
Déroulement d’un traitement typique de plaie: (Tab. 1)
1. Évaluation et documentation
2. Rinçage/phase humide (n’ayez pas peur de l’eau du robinet!)
3. Débridement
4. Protection des bords de la plaie
5. Pansement
6. Fixation
Pansements
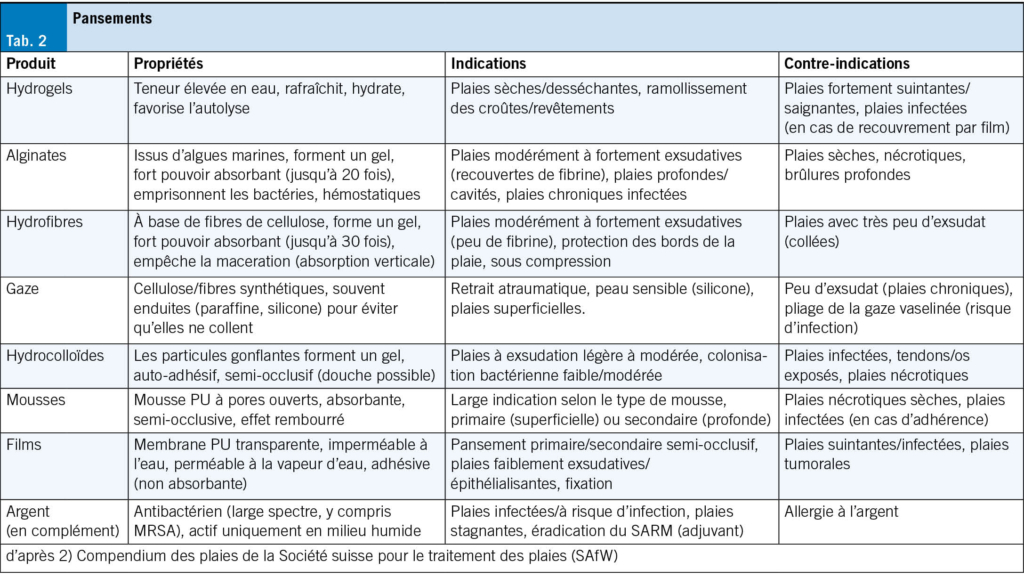
Le contrôle de l’infection, la gestion des exsudats et la promotion de l’épithélialisation peuvent être considérablement facilités par le choix approprié d’un pansement. La multitude de pansements disponibles sur le marché est impressionnante, ce qui indique qu’il n’existe pas de «meilleur» pansement. Selon la situation de la plaie, on utilise des pansements en mousse, des alginates, des hydrogels, des hydrocolloïdes ou des pansements antimicrobiens (p. ex. à base d’argent ou d’iode). Le choix dépend du stade de la plaie et de la quantité d’exsudat (Tab. 2).
Pansements «nouveaux»
Les matrices dermiques modernes ou équivalents au derme pour les plaies chroniques comprennent aujourd’hui principalement le Kerecis, des matrices dermiques acellulaires et des systèmes à base de collagène modulant les protéases. Kerecis est une matrice acellulaire à base de peau de poisson (morue) contenant du collagène naturel et des acides gras oméga-3. Elle sert de structure biologique en 3D pour la migration cellulaire et la néovascularisation. Les matrices dermiques acellulaires issues de peau humaine de donneurs, telles que AlloDerm® ou DermaGraft® (MEC), utilisées pour les ulcères du pied diabétique et les plaies chroniques complexes, fonctionnent de manière similaire. Les matrices xénogéniques telles que Oasis® (sous-muqueuse intestinale porcine), Integra® ou Matriderm® (échafaudages de collagène/MEC) favorisent en particulier la granulation et l’épithélialisation ultérieure dans les ulcères veineux et artériels.
En complément, on utilise des matrices modulant le collagène ou les protéases, telles que Promogran Prisma® ou Suprasorb® C, qui fixent les protéases en excès, stabilisant ainsi le milieu perturbé des plaies chroniques, en particulier les ulcères diabétiques et veineux. Toutes ces «méthodes avancées» sont très coûteuses et strictement réglementées en Suisse. Elles seront donc utilisées seulement après la fin du traitement causal et lorsqu’aucun progrès thérapeutique suffisant n’a été obtenu après au moins 6 à 8 semaines de traitement standard optimal.
Quand faut-il adresser le patient au chirurgien?
Comme leur nom l’indique, les plaies chroniques évoluent lentement, même dans les meilleures conditions. Il peut donc être difficile de déterminer le moment opportun pour changer ou élargir la stratégie thérapeutique. En règle générale, et pourvu que les éventuelles maladies sous-jacentes aient été/ soient traitées, une amélioration visible devrait être constatée dans les 3 à 4 semaines suivant le début d’un traitement local. Comme mentionné plus haut, la photo-documentation régulière est très utile à cet effet. Si aucune amélioration n’est constatée, il est recommandé de consulter un chirurgien (plastique) pour évaluation.
Les mesures chirurgicales comprennent en premier lieu le débridement chirurgical de tous les tissus nécrosés et le drainage des abcès éventuels, ainsi que, le cas échéant, des biopsies tissulaires/osseuses. Il n’est pas rare qu’un traitement par pression négative (TPN) soit temporairement utilisé pour le «conditionnement de la plaie». Celui-ci stimule la perfusion et la néovascularisation ainsi que la formation de tissu de granulation. De plus, l’exsudat est directement évacué, la stérilité est favorisée et les changements quotidiens de pansements sont évités, ce qui est particulièrement avantageux dans le cas de traitements ambulatoires. Les plaies mineures peuvent souvent être guéries par un TPN sans autre intervention. Pour les plaies plus importantes, on utilise des greffes de peau pour les plaies superficielles et des lambeaux pédiculés ou libres pour les plaies profondes, en particulier celles qui exposent des structures profondes telles que les os ou les tendons.
Copyright
Aerzteverlag medinfo AG
Cet article est une traduction de «der informierte arzt – die informierte ärztin» 2/2026
Swissparc – Clinique de chirurgie
plastique et dermatologie
Steinentischstrasse 5
8002 Zurich
Les auteurs n’ont pas déclaré de conflit d’intérêts en rapport avec cet article.
- Les plaies chroniques doivent être considérées comme le symptôme d’une maladie sous-jacente.
- Le traitement causal prime sur le traitement local de la plaie
- En cas de réponse insuffisante au traitement dans un délai de 4 semaines: exclure les diagnostics différentiels, impliquer un chirurgien si nécessaire
- Traitement en équipe (médecins, experts en plaies, infirmiers, physiothérapeutes)
1. Schultz GS, Barillo DJ, Mozingo DW, Chin GA; Wound Bed Advisory Board Members. Wound bed preparation and a brief history of TIME. Int Wound J. 2004 Apr;1(1):19 32. doi:10.1111/j.1742-481X.2004.00008.x.
2. Wundkompendium der Schweizerischen Gesellschaft für Wundbehandlung (SAfW) https://www.safw.ch/images/pdf/Wundkompendium.pdf
Bibliographie complémentaire/Sources d’information
1. AWMF S3-Leitlinie Lokaltherapie schwerheilender und/oder chronischer Wunden aufgrund von peripherer arterieller Verschlusskrankheit, Diabetes Mellitus oder chronischer venöser Insuffizienz (https://register.awmf.org/de/leitlinien/detail/091-001)
2. European Wound Management Association – The EWMA wound care resource library (https://ewma.org/resource-library)
la gazette médicale
- Vol. 14
- Ausgabe 2
- März 2026