- Troubles neurologiques de la marche chez les personnes âgées
Les troubles de la marche sont une pathologie à haute prévalence chez les personnes âgées, affectant environ 725 000 personnes en Suisse en 2024. Les étiologies neurologiques sont les plus fréquentes et occasionnent des coûts importants pour le système de santé suisse. Au niveau individuel, les troubles de la marche réduisent la qualité de vie. L’approche diagnostique nécessite une anamnèse détaillée et un examen clinique approfondi car les polypathologies liées à l’âge amènent généralement plusieurs causes pour un trouble de la marche. La prise en charge thérapeutique varie selon les pathologies sous-jacentes; la physiothérapie et une évaluation ergothérapeutique du domicile restant des mesures essentielles.
Gait disorders are highly prevalent among older adults, affecting approximately 725 000 people in Switzerland in 2024. Neurological etiologies are the most frequent and generate substantial costs for the Swiss healthcare system. At the individual level, gait disorders significantly reduce quality of life. The diagnostic approach requires a thorough medical history and comprehensive clinical examination, as age-related multimorbidity typically leads to multiple contributing causes of gait impairment. Therapeutic management varies according to the underlying conditions; however, physiotherapy and an occupational therapy–based home assessment remain essential components of care.
Keywords: gait disorders; normal pressure hydrocephalus; Alzheimer; parkinsonism; ageing
Les troubles de la marche –
un enjeu de santé publique
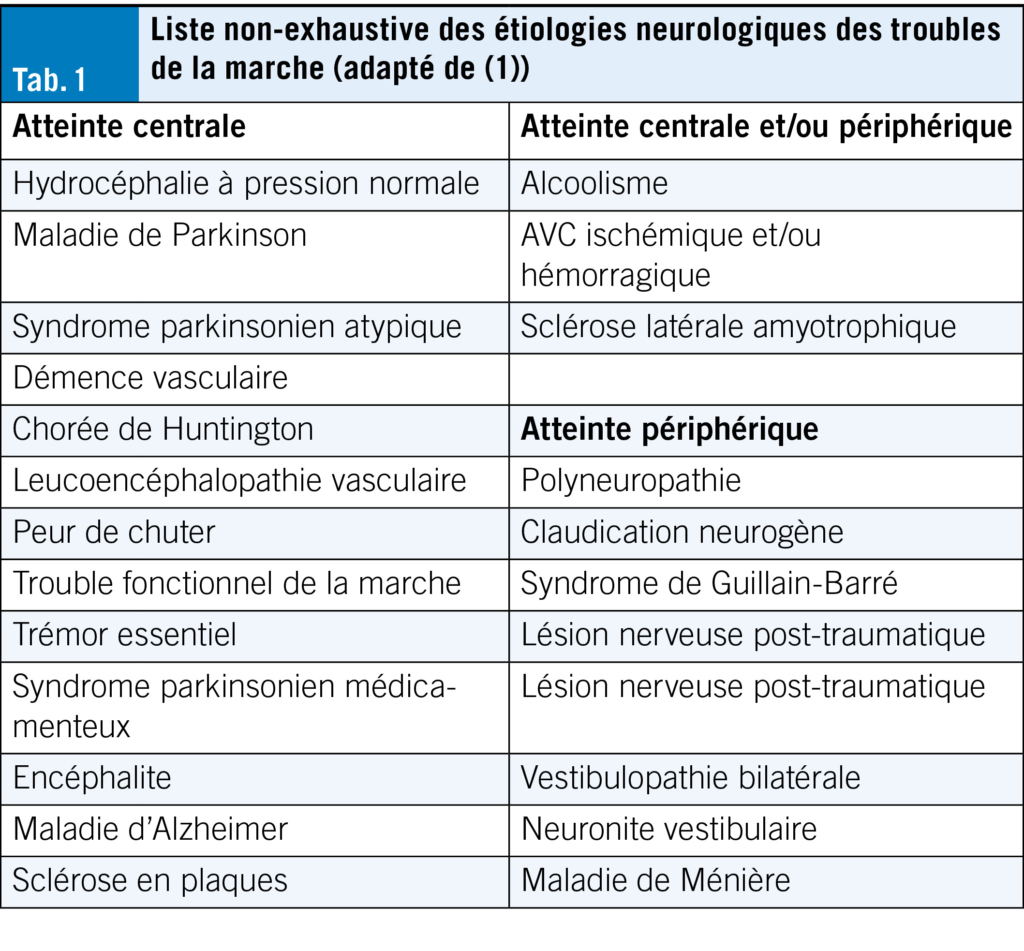
Les troubles de la marche sont fréquemment rencontrés chez les personnes âgées, affectant environ 10 % des personnes dès l’âge de 60 ans et plus de 60 % à partir de 80 ans (1). En Suisse, ces prévalences correspondent à environ 725 000 personnes en 2024 (2). Les pathologies neurologiques comptent parmi les étiologies principales et de multiples pathologies peuvent être incriminées. Bien que trop souvent l’enquête étiologique soit limitée, les troubles de la marche chez les personnes âgées doivent être investigués précautionneusement au vu de leur morbidité. En effet, les troubles de la marche -toutes causes confondues- sont associés à la dépression, aux troubles cognitifs et à la baisse de la qualité de vie (1). De plus, les troubles neurologiques de la marche sont aussi associés aux chutes, lesquelles peuvent avoir des conséquences bien plus importantes en termes de santé (fractures, traumatismes, hospitalisation, institutionnalisation).
En Suisse, il n’y a pas d’étude directe sur l’impact des troubles de la marche sur le système de santé, cependant certains éléments indirects laissent percevoir le coût élevé que ces troubles représentent. Par exemple, la Ligue suisse contre le rhumatisme avait estimé en 2021 que le coût moyen d’une chute avec hospitalisation et réadaptation était d’environ 4500 CHF au bout de deux mois (3). En 2022, l’Office fédéral de la santé publique conclut que les pathologies neurologiques ont occasionné 10.8 % des coûts de la santé et les pathologies de l’appareil locomoteur également 10 % (4). Certes, ces dernières pathologies n’ont pas forcément affecté la marche, néanmoins ces chiffres soulignent l’enjeu de la prise en charge des troubles de la marche pour la santé publique suisse.
La marche – une physiologie délicate
La marche est une fonction qui repose sur le bon fonctionnement de multiples systèmes et structures. Le système ostéo-musculaire effectue le mouvement, dont la commande cérébrale est véhiculée par la moelle épinière puis le système nerveux périphérique moteur. Le système nerveux périphérique et le système vestibulaire s’occupent de la perception dans l’espace tandis que le système visuel permet la perception de l’environnement. Le cerveau intègre l’ensemble des signaux pour effectuer la marche. Ainsi, toute atteinte de l’un ou l’autre des systèmes peut amener à des troubles de la marche. Chez les personnes âgées, les polypathologies et la polymédication ont pour conséquences que plusieurs systèmes peuvent être atteints, ce qui complexifie leur évaluation.
Comment évaluer neurologiquement la marche?
La première étape pour l’évaluation de la marche est l’anamnèse. Celle-ci doit caractériser l’origine des plaintes, en particulier il faut évaluer si le problème vient de douleurs, d’un manque de force, de problèmes d’équilibre, de troubles visuels, etc. Il est aussi nécessaire d’évaluer les facteurs déclenchants et le décours, en particulier pour déterminer s’il y a une aggravation. Le retentissement des troubles de la marche sur le fonctionnement au quotidien fait partie de l’évaluation et guide la prise en charge. Investiguer systématiquement l’existence d’une peur de chuter – fréquente chez le patient âgé – peut orienter la rééducation.
Sur le plan clinique, le phénotype de marche est un élément qui contribue à l’établissement du diagnostic et différents phénotypes ont été décrits (frontal, ataxique, parkinsonien, etc.) (5). Cependant, il est essentiel de rappeler qu’aucun phénotype de marche n’est pathognomonique d’une seule pathologie et que selon les comorbidités, des phénotypes mixtes peuvent apparaître. Sur le plan pratique, la vitesse de marche est le marqueur objectif le plus simple et le plus pratique à utiliser dans la pratique quotidienne, et peut facilement être contrôlé d’une consultation à une autre. Une vitesse de marche entre 1.0 et 1.5 m/s est normale dans toutes les tranches d’âge, mais varie en fonction de l’âge et du sexe du patient (6). Le Timed Up and Go est un autre test facile à utiliser et à répéter dans le temps (7).
En cas de suspicion d’une origine neurologique, une IRM pour les causes médullo-cérébrales ou un ENMG pour les causes périphériques sont à considérer. Nous recommandons de demander rapidement une évaluation neurologique pour ces situations, en particulier car certaines pathologies peuvent être améliorées avant une atteinte trop sévère. La liste des pathologies neurologiques impactant la marche est longue (Tab. 1) et nous présentons ici certaines des étiologies les plus fréquentes.
Étiologies neurologiques des troubles
de la marche
Hydrocéphalie à pression normale –
mal-aimée mais réversible
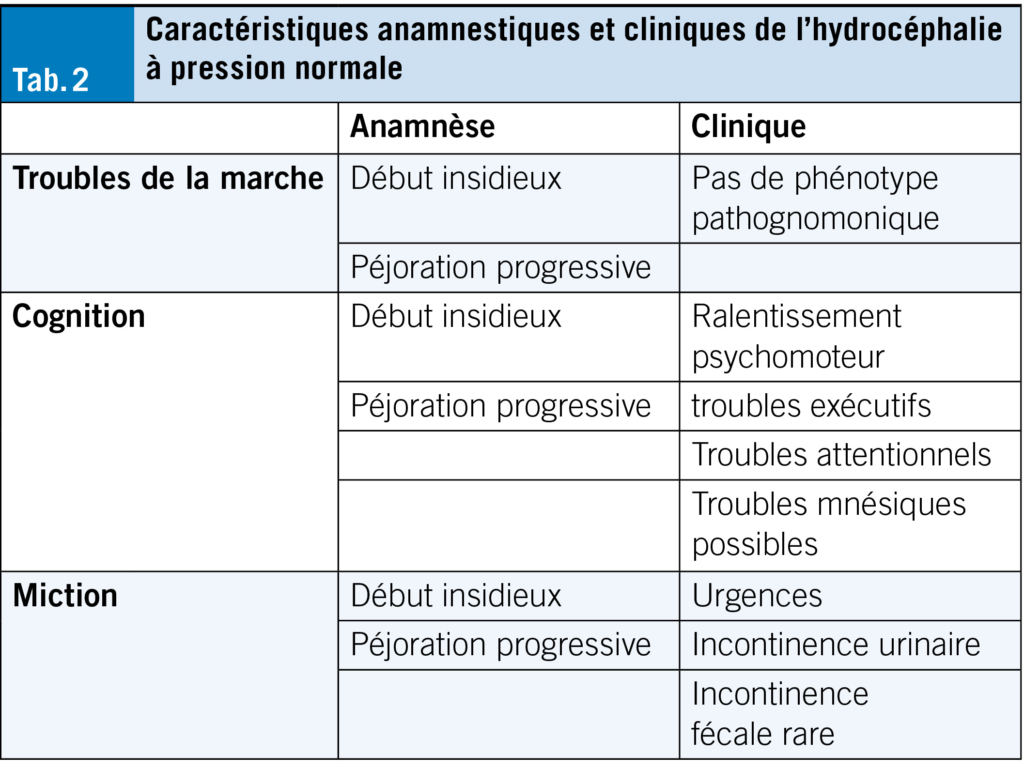
L’hydrocéphalie à pression normale (HPN) est une pathologie neurologique centrale caractérisée à l’imagerie par une dilatation du système ventriculaire et sur le plan clinique par des troubles de la marche souvent accompagnés de troubles cognitifs et/ou urinaires. L’HPN fait partie des démences réversibles et se prend en charge chirurgicalement par une dérivation ventriculo-péritonéale. Le phénotype de marche est variable dans l’HPN et peut être notamment frontal, parkinsonien voire même normal lors de l’évaluation (8). L’évolution typique est une péjoration insidieuse et progressive de la marche sur plusieurs mois. Les symptômes cognitifs qui accompagnent l’HPN sont souvent un ralentissement général, de l’apathie et des troubles exécutifs mais des troubles mnésiques sans lien avec une maladie d’Alzheimer sont aussi possibles (9). Un test diagnostique par ponction lombaire avec retrait de 30–50ml de liquide céphalo-rachidien est nécessaire pour évaluer la réversibilité des symptômes avant de procéder à la dérivation ventriculo-péritonéale. Plus une HPN est opérée tôt, plus le déclin de la marche peut être évité. Inversement, une HPN non-opérée se péjore inexorablement et à partir d’un certain stade, les symptômes deviennent irréversibles.
Syndromes parkinsoniens – pas seulement Parkinson …
Un syndrome parkinsonien se définit par un ralentissement moteur associé à une rigidité musculaire, un trémor de repos et/ou des troubles du contrôle postural. Le phénotype de marche parkinsonien est une marche à petit pas, avec une diminution du polygone de sustentation, une posture voutée (camptocor-mie) et une réduction du ballant des bras. En sus peut s’observer un phénomène de freezing, qui peut se manifester dans une forme plus légère à des mouvements rapides des jambes tandis que les pieds collent au sol et peinent à avancer (festination) jusqu’à des formes plus sévères lors desquelles la marche est soudainement bloquée, ce qui est à haut risque de chutes.
Parmi les étiologies des syndromes parkinsonien, la plus connue est la maladie de Parkinson, qui se manifeste dans sa forme typique par une atteinte initialement unilatérale et appendiculaire, et qui répond à la substitution par lévodopa. Cependant, les syndromes parkinsoniens peuvent aussi être atypiques et englobent l’encéphalopathie vasculaire, la maladie à corps de Lewy, la paralysie supranucléaire progressive, l’atrophie multisystémique ainsi que le syndrome corticobasal. Il ne faut pas négliger les causes iatrogènes de syndrome parkinsonien, très fréquentes chez les patients âgés et ne se limitant pas exclusivement aux neuroleptiques. Les symptômes parkinsoniens atypiques sont généralement symétriques, axiaux, répondent moins à la lévodopa et se péjorent plus rapidement que dans la maladie de Parkinson.
En présence d’un syndrome parkinsonien, un test d’épreuve à la lévodopa est recommandé (sauf en cas d’origine médicamenteuse). En pratique courante, nous débutons du Madopar à 31.25 mg/d à augmenter de 31.25 mg/d tous les 5–7 jours jusqu’à une dose de 3×125 mg/d. L’effet clinique est mesurable avec l’échelle MDS-UPRDS partie III, dont une amélioration de 30 % est considérée comme significative.
Encéphalopathie vasculaire –
parfois brutale, souvent insidieuse
L’encéphalopathie vasculaire est une pathologie définie par une atteinte du parenchyme cérébrale consécutive aux atteintes de la vascularisation cérébrale d’origine ischémique et/ou hémorragique. Les atteintes aigües sur un AVC sont bien connues mais les ischémies silencieuses et récurrentes ne sont pas moins délétères à long-terme.
Les atteintes de la voie pyramidale à la suite d’un AVC résultent en une parésie avec spasticité musculaire et hyperréflexie controlatérales pour les atteintes au-dessus du bulbe et ipsilatérale en-dessous. La prise en charge des troubles aigus de la marche dus à un AVC nécessite une hospitalisation en urgence puis des mesures de réhabilitation stationnaire ou ambulatoire selon la sévérité de l’atteinte. En cas de spasticité entravant la marche, une évaluation neurologique est nécessaire avant l’administration d’un myorelaxant systémique et/ou de toxine botulinique, selon le contexte.
Une encéphalopathie vasculaire due à une leucoencéphalopathie avancée peut se manifester cliniquement par un syndrome parkinsonien avec atteinte de la marche. Une amélioration de la marche peut se voir avec un traitement de lévodopa (souvent à dose élevée). Dans tous les cas, le contrôle des facteurs de risque cardiovasculaire est nécessaire (tension artérielle, dyslipidémie, diabète, tabac, apnées du sommeil).
Polyneuropathies – marcher sans sentir ses pieds
La polyneuropathie désigne une atteinte progressive des nerfs périphériques qui résulte en une perte de sensation dans les jambes et dans les stades avancés, une atteinte motrice est également possible. Les personnes atteintes auront typiquement tendance à augmenter leur polygone de sustentation et auront plus de difficultés à marcher dans les situations sans repères visuels (par exemple, dans l’obscurité). La polyneuropathie se manifeste à l’examen clinique par une diminution de la proprioception testée au diapason et une abolition des réflexes. Parmi les étiologies couramment évoquées se trouvent le diabète, la surconsommation d’alcool, l’hypovitaminose B12, l’hypothyroïdie et certains traitements anticancéreux (10).
Maladie d’Alzheimer – une étiologie inattendue
Aussi surprenant que cela puisse sembler, une atteinte de la marche s’observe dans le contexte de la maladie d’Alzheimer et même dans sa phase prodromale (11). Bien que peu fréquente, l’atteinte se fait tant en raison de l’atteinte cognitive (dysfonction exécutive, troubles attentionnels, difficulté d’orientation) que neuropsychiatrique (apathie). Le phénotype de marche consiste essentiellement en ralentissement de la vitesse de marche, ce qui est prédicteur du déclin cognitif. Rappelons que le manque d’activité physique est aussi un facteur modifiable dans la prévention des démences (12).
Prise en charge –
à mettre en marche précocement
En cas de suspicion d’un trouble de la marche d’origine neurologique, une évaluation neurologique est recommandée (Tab. 2), en particulier en cas d’une situation complexe (par exemple, contexte polypathologique) et particulièrement si la prise en charge inclut des interventions chirurgicales (par exemple, opération pour hydrocéphalie à pression normale ou pour maladie de Parkinson). Outre les aspects thérapeutiques propres à chaque maladie, le maintien d’une activité physique régulière doit être initié dès que possible pour maintenir la condition physique générale. La physiothérapie est une excellente aide en ce but, particulièrement pour entrainer les situations à risque afin de prévenir la chute. Il ne faut pas non plus sous-estimer l’importance des autres activités physiques régulières (sport, natation) qui doivent s’inscrire dans un style de vie sain et durable. À titre préventif, nous recommandons de proposer tôt dans la prise en charge une évaluation ergothérapeutique à domicile pour réduire le risque de chute.
Copyright
Aerzteverlag medinfo AG
Centre Leenaards de la Mémoire
Département des Neurosciences Cliniques
Centre Hospitalier Universitaire Vaudois
Chemin de Mont-Paisible 16
1011 Lausanne
Centre Leenaards de la mémoire
Département des neurosciences cliniques,
CHUV et UNIL
Chemin de Mont-Paisible 16
1011 Lausanne
Les auteurs n’ont pas déclaré de conflit d’intérêts en rapport avec cet article.
Les troubles de la marche d’origine neurologique sont fréquents chez les personnes âgées et ont un impact important tant au niveau individuel que collectif.
Un trouble de la marche chez une personne âgée doit être investigué rapidement.
En cas d’origine neurologique, une évaluation neurologique est recommandée.
Certains troubles de la marche neurologiques sont réversibles (hydrocéphalie à pression normale).
L’amélioration d’un trouble de la marche nécessite un style de vie sain avec une activité physique régulière pour maintenir la condition physique.
1. Mahlknecht P, Kiechl S, Bloem BR, Willeit J, Scherfler C, Gasperi A, et al. Prevalence and burden of gait disorders in elderly men and women aged 60-97 years: a population-based study. PLoS ONE. 2013;8(7):e69627.
2. Age [Internet]. [cited 2026 Jan 29]. Available from: https://www.bfs.admin.ch/content/bfs/fr/home/statistiques/population/effectif-evolution/age.html
3. Ligue suisse contre le rhumatisme [Internet]. [cited 2026 Jan 12]. Le programme de prévention des chutes de la Ligue contre le rhumatisme affiche des succès mesurables. Available from: https://www.ligues-rhumatisme.ch/blog/2021/le-programme-de-prévention-des-chutes-de-la-ligue-contre-le-rhumatisme-affiche-des-succès-mesurables
4. Étude sur les coûts des maladies non transmissibles [Internet]. [cited 2026 Jan 12]. Available from: https://www.bag.admin.ch/fr/etude-sur-les-couts-des-maladies-non-transmissibles
5. Baker JM. Gait Disorders. Am J Med. 2017 Dec 27;
6. Jahn K, Zwergal A, Schniepp R. Gait Disturbances in Old Age. Dtsch Arztebl Int. 2010 Apr;107(17):306–16.
7. Podsiadlo D, Richardson S. The timed “Up & Go”: a test of basic functional mobility for frail elderly persons. J Am Geriatr Soc. 1991 Feb;39(2):142–8.
8. Morel E, Armand S, Assal F, Allali G. Is frontal gait a myth in normal pressure hydrocephalus? J Neurol Sci. 2019 Jul 15;402:175–9.
9. Lingenberg A, Herrmann FR, Armand S, Péron J, Assal F, Allali G. Forget About Memory: Disentangling the Amnestic Syndrome in Idiopathic Normal Pressure Hydrocephalus. J Alzheimers Dis. 2024;101(4):1205–16.
10. DGN One | Leitlinie Details [Internet]. [cited 2026 Jan 13]. Available from: https://www.dgn.org/leitlinie/diagnostik-bei-polyneuropathien
11. Cohen JA, Verghese J. Gait and dementia. Handb Clin Neurol. 2019;167:419–27.
12. Livingston G, Huntley J, Liu KY, Costafreda SG, Selbæk G, Alladi S, et al. Dementia prevention, intervention, and care: 2024 report of the Lancet standing Commission. Lancet. 2024 Aug 10;404(10452):572–628.
la gazette médicale
- Vol. 15
- Ausgabe 3
- Mai 2026