La sexualité est un facteur positif important de la qualité de vie jusqu’ à un âge avancé. Les personnes âgées pratiquent aussi régulièrement le sexe et sont majoritairement satisfaites de leur vie sexuelle. Les changements biologiques, les comorbidités existantes, les limitations fonctionnelles et les effets secondaires des médicaments sont des facteurs qui influencent négativement la satisfaction sexuelle. L’ optimisation de ces facteurs, comme les pertes fonctionnelles ou la réduction des médicaments, sont des mesures simples. Le passage d’ une forme d’ habitat autonome à une forme d’ habitat assisté peut modifier dramatiquement l’ expérience sexuelle. La qualité de vie dans de telles formes d’ habitat peut être améliorée de manière significative grâce à la détabouisation de la sexualité, à des conseils compétents et à l’ ouverture des institutions aux besoins sexuels des résidents.
Sexuality is an important contributor to quality of life even in advanced age. Older persons are regularly engaged in sexual activities and report a high level of satisfaction. Age associated biological changes, functional decline, comorbidities and medication side effects are common factors with negative impact upon sex life. Optimizing such factors and a thorough medication review are simple measures in daily practice.
Moving into a logterm care facility has the risk of a significant influence on sexual life in older persons. Thus, an open minded approach respecting privacy and sexual desire of older persons in such institution may improve quality of life.
Key Words: sexuality, older persons, geriatric patients
Les consultations « régulières » dans les cabinets médicaux se concentrent souvent sur des thèmes somatiques. Certains sujets tabous sont alors volontiers occultés. Même chez les jeunes patients, il est difficile d’ aborder le thème de la sexualité. Qui aime poser volontairement des questions sur la vie sexuelle d’ autrui, et qui plus est chez des personnes âgées ? Peut-on et doit-on aborder le thème de la sexualité des personnes âgées en consultation ? Nous pensons que oui et donnons dans l’ article suivant un bref aperçu des travaux récents sur ce thème souvent tabou.
Que signifie la sexualité dans le contexte du vieillissement en bonne santé ?
Le vieillissement en bonne santé a été défini en 2015 dans un document détaillé du Rapport mondial de l’ OMS sur le vieillissement et la santé (1). Il s’ agit d’ un processus qui, malgré la présence éventuelle de maladies chroniques, permet de développer ou de maintenir des capacités fonctionnelles qui vont de pair avec le bien-être. Dans cet ouvrage de plus de 200 pages, une page est consacrée à la sexualité des personnes âgées et regrette en premier lieu le peu de données disponibles, mais formule clairement que la fonction sexuelle représente un critère important de la qualité de vie des personnes âgées. Le même rapport présente des données qui montrent que jusqu’ à l’ âge de 64 ans, près des trois quarts des personnes ont encore des rapports sexuels au moins une fois par semaine et que la moitié des 65-74 ans sont également encore sexuellement actifs. Même un quart des 75-85 ans ont des relations sexuelles (avec pénétration) au moins une fois par semaine (1). Une étude récente décrit même des fréquences de 70 % chez les personnes de 75 ans et plus (2).
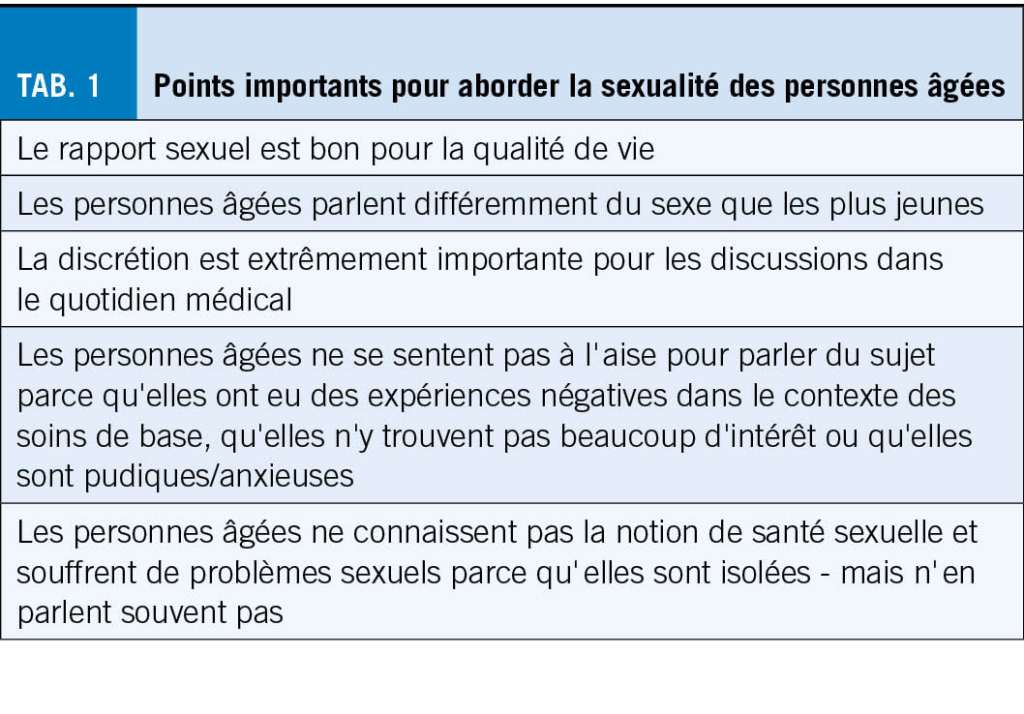
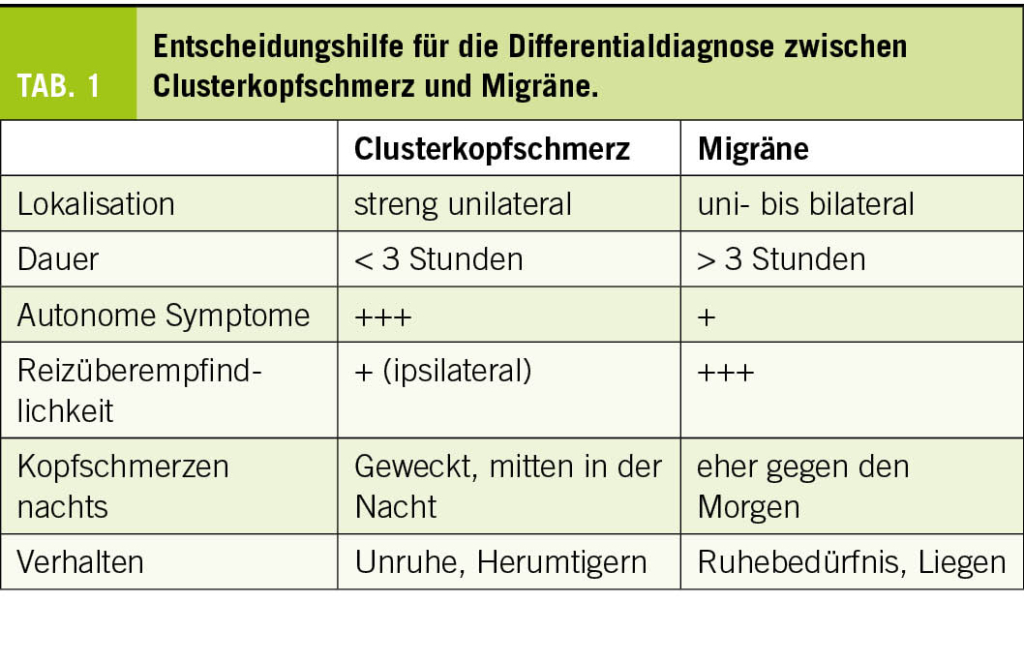
La société ne comprend souvent pas la vie sexuelle des personnes âgées, bien qu’ elles considèrent elles-mêmes que le sexe fait partie de leur qualité de vie personnelle. Dans une analyse récente sur le thème du sexe chez les personnes âgées, le groupe de recherche a pu identifier au total 5 thèmes importants pour l’ encadrement et le conseil des personnes âgées (3) (tab. 1).
Le fait que les personnes en Suisse aient aujourd’ hui des rapports sexuels plus tôt qu’ il y a 60 ans a été mis en évidence en 2009 par la Commission fédérale pour l’ enfance et la jeunesse. Alors qu’ en 1972, environ 20 % des hommes et 30 % des femmes avaient déjà eu des rapports sexuels à 17 ans, ces chiffres sont passés à 56 % et 66 % en 2007. A notre connaissance, il n’ existe pas d’ enquête sur la question de savoir si l’ activité sexuelle a également augmenté avec l’ âge. Une tendance dans ce sens est toutefois envisageable. Le statut de la relation (seul(e) ou avec un(e) partenaire) est un critère décisif. Une enquête de 2017 a examiné la fréquence de l’ activité sexuelle et des caresses en fonction de l’ âge, du sexe et du statut de la relation (2). Les personnes en couple étaient sexuellement actives dans plus de 80 % des cas, quel que soit leur sexe, alors que la fréquence tombait à environ 5 % pour les femmes et 18 % pour les hommes lorsqu’ ils n’ avaient pas de partenaire. L’ âge croissant est en outre corrélé positivement au dysfonctionnement sexuel et négativement au désir sexuel (4). Même avec l’ âge, la sexualité ne se réduit pas à l’ aspect physique. D’ autres facteurs au moins aussi importants sont l’ attitude personnelle et les expériences antérieures en matière de sexe, leur importance subjective pour la qualité des relations ainsi que les déterminants culturels (5). La sexualité des personnes âgées est souvent considérée comme une intimité vécue de la même manière par les deux sexes. En revanche, les hommes âgés font plus souvent état de pensées et d’ activités sexuelles que les femmes. 27 % des personnes âgées de 60 à 82 ans expriment plus souvent des pensées sexuelles que la moyenne d’ une population de référence de 22 à 36 ans (6). Cela montre que le sujet est tout à fait pertinent pour la pratique quotidienne.
Qu’ est-ce qui influence notre vie sexuelle avec l’ âge ?
Le plus grand «organe sexuel» est le système nerveux central (SNC). Les impulsions provenant de différentes zones du cerveau, des nerfs crâniens et du tronc cérébral régulent et contrôlent la libido, l’ excitation et, surtout, les processus physiologiques qui mènent finalement à l’ orgasme et à la satisfaction qui en découle (7). Des zones plus ou moins similaires sont impliquées chez les deux sexes. Seul le noyau sexuellement dimorphe du thalamus contrôle la sexualité de manière différente chez les femmes et les hommes (8). De nombreux neurotransmetteurs jouent un rôle dans ce processus ; la dopamine et la sérotonine, par exemple, sont des neurotransmetteurs de la sexualité.
Les médiateurs de la satisfaction sexuelle semblent être particulièrement importants (7). Mais d’ autres formes de sexualité, telles que les câlins, les caresses ou les embrassades, sont également appréciées jusqu’ à un âge avancé comme faisant partie d’ une bonne qualité de vie. Avec l’ âge, elles deviennent plus importantes que la sexualité associée au coït. Parallèlement, les organes sexuels de la femme et de l’ homme se modifient. Chez la femme, de nombreux changements sont déclenchés dans le cadre de la ménopause. Souvent, les femmes ménopausées souffrent d’ une diminution de la production de sécrétions vaginales, ce qui peut entraîner une pénétration douloureuse. L’ introïtus se rétrécit, la paroi vaginale s’ épaissit et se raccourcit. Les femmes subissent en outre une diminution de l’ excitabilité sexuelle (arousal). La diminution de la production endogène de testostérone chez les hommes, liée à l’ âge, est beaucoup plus lente que celle de la ménopause, mais elle est également liée à des modifications de la sexualité. Outre la diminution de l’ éveil et de la quantité de sécrétion de prostate, c’ est la dysfonction érectile avec ses effets sur la tumescence, la vidange du corps caverneux et le retard de la régénérescence qui est au premier plan.
Comorbidités et médicaments
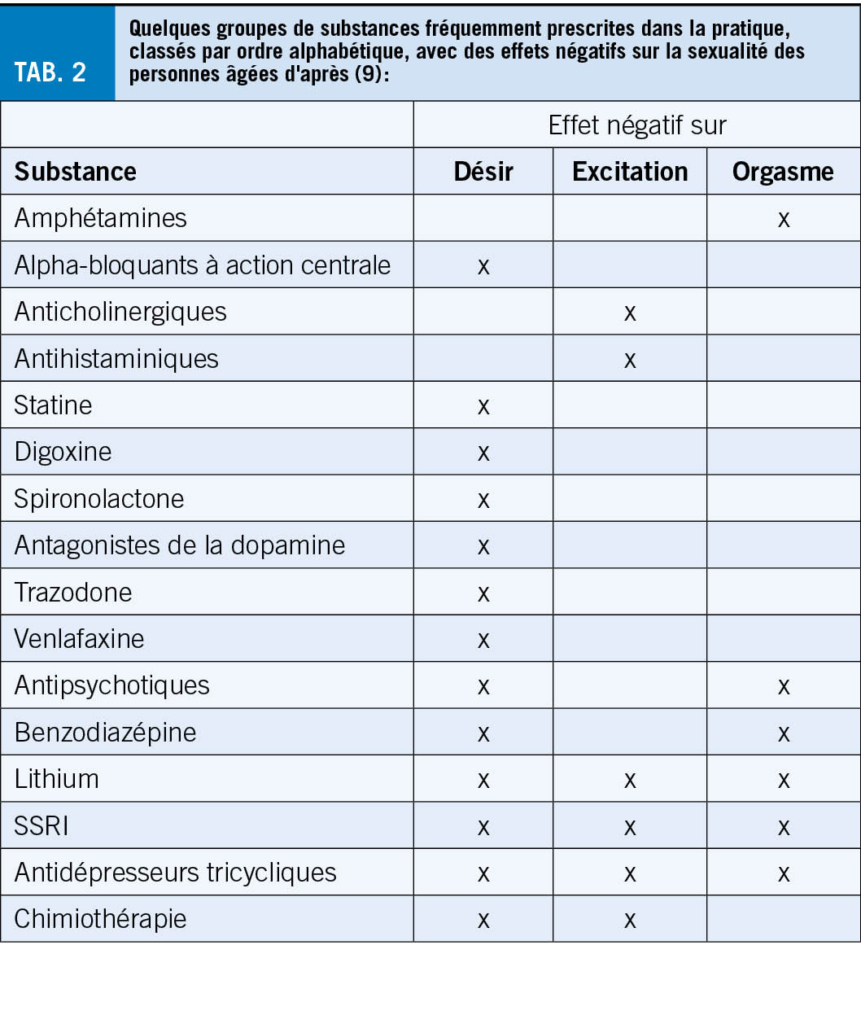
Les comorbidités existantes ont un effet négatif sur les changements physiologiques mentionnés précédemment. Elles vont de l’ arthrose aux polyneuropathies, des douleurs chroniques aux troubles psychiques ou cognitifs (dépression, démence). A cela s’ ajoutent les effets des stimulants et des addictions comme l’ alcool, la nicotine et autres drogues. Un grand nombre de médicaments agissant sur le SNC (y compris la moelle épinière) influencent par leurs effets les deux neurotransmetteurs la dopamine et la sérotonine. C’ est pourquoi l’ indication de ces substances doit toujours être vérifiée de manière critique en cas de troubles. Une réduction de la dose peut déjà entraîner une amélioration des symptômes (tab. 2).
La sexualité dans les soins de base, un tabou ?
Dans la pratique, le thème de la sexualité semble tabou. Seuls un peu plus de 20 % des femmes et près de 40 % des hommes de plus de 50 ans en parlent. Plus la personne est âgée, plus souvent « les deux parties » se taisent. Les femmes semblent particulièrement désavantagées. Une grande enquête britannique a montré que seules 68 % des femmes de plus de 65 ans ont parlé de la sexualité des personnes âgées, alors que 97 % des personnes interrogées auraient aimé en parler et qu’ une grande partie (80 %) aurait même été prête à fixer un deuxième rendez-vous sur ce thème (10). Le résultat de la même enquête montre que tant les médecins que les femmes ont certains préjugés, connaissent peu la sexualité des personnes âgées, sont pressés par le temps et réduisent souvent la sexualité aux troubles de l’ érection. D’ autre part, les patients ont honte et espèrent que le sujet sera abordé par leur « vis-à-vis » (10).
Et dans le domaine du long terme ?
En Suisse, environ 90’ 000 personnes âgées vivent dans des institutions de long séjour, dont les trois quarts ont 80 ans et plus (11). Malheureusement, la pratique de la sexualité dans ces institutions est souvent perturbée, par exemple par une intimité insuffisante, le manque de partenaire, l’ attitude (négative) des propres membres de la famille, des soignants, mais aussi des médecins de famille, ainsi que des connaissances insuffisantes sur la sexualité des personnes âgées (12).
Conseils pour la vie quotidienne
Nous n’ apprenons certaines choses que si nous les demandons activement. Cela signifie toutefois que nous devons surmonter notre propre pudeur, saisir le « bon moment » et apprendre à lire entre les lignes. Il n’ est pas rare que le thème de la sexualité soit abordé à la fin d’ une conversation. Idéalement, il devrait faire partie d’ une anamnèse « typique », même chez les personnes âgées. Il est en outre décisif de savoir qui est la personne idéale pour aborder le sujet. Il faut être conscient de sa propre attitude et de ses propres valeurs (13). Une bonne option est également de « s’ entourer d’ une personne idéale » pour aborder le sujet. Les questions directes, claires et ouvertes constituent une bonne entrée en matière : « Comment va votre vie sexuelle » ? Êtes-vous encore sexuellement actif ? » Dans le contexte des troubles psychiques et de leur médication, on peut par exemple mentionner en introduction la maladie de base ou les effets secondaires potentiels des médicaments sur la sexualité. Chez les femmes en péri-ménopause, les questions sur les troubles de la ménopause sont une bonne introduction à la thématique (13). Des questions sur l’ orientation sexuelle (si elle n’ est pas déjà connue) ou des contacts avec des travailleuses du sexe (en particulier chez les hommes) peuvent en outre aider à comprendre le problème.
Comment continuer ?
En levant le tabou sur la sexualité lors d’ un entretien personnel et en réaffirmant que le sexe est un facteur important de la satisfaction de la vie, même à un âge avancé, on a déjà fait beaucoup sur le plan thérapeutique. Il est tout à fait possible que les femmes reçoivent des conseils sur l’ œstrogénisation de la muqueuse vaginale ou sur les lubrifiants. Selon les troubles, un suivi gynécologique est indiqué. Chez les hommes, la dysfonction érectile peut être au premier plan des plaintes, mais la sexualité des personnes âgées ne se résume pas au Viagra. La prudence est de mise avec les substances destinées à augmenter la libido, car les effets sont anecdotiques. Dans les cas d’ hyperactivité sexuelle, on utilise parfois des anti-androgènes chez les hommes souffrant de troubles cognitifs, dont les effets sur les taux de testostérone déjà physiologiquement bas sont très discutables.
Existe-t-il des centres de consultation ou des établissements modèles ?
Malgré des recherches intensives sur Internet, nous n’ avons pas trouvé de recueil spécifique à la thématique de la sexualité des personnes âgées. La page d’ accueil Santé sexuelle Suisse (www.sante-sexuelle.ch) contient toutefois une liste de centres de conseil régionaux et de thérapeutes actifs dans le domaine de la sexualité. Pour les personnes homosexuelles, le site de l’ association www.queerAltern.ch est tout indiqué. Tant Pro Senectute Suisse que l’ association suisse des homes Curaviva traitent de cette thématique en ligne. Les institutions modèles, qui sont considérées comme un exemple de concept sexuel vécu, ne sont toutefois pas répertoriées. Les facteurs suivants peuvent toutefois contribuer à la qualité de vie « sexuelle » dans les maisons de retraite et les établissements médico-sociaux (tab. 3).
Cet article est une traduction de « der informierte arzt » 02_2023
Copyright Aerzteverlag medinfo AG
Clinique gériatrique de Saint-Gall
Rorschacher Str. 94
9000 St. Gallen
Age Medical – Zentrum Gesundheit im Alter
Hardturmstrasse 131
8005 Zürich
L’ auteur n’ a pas déclaré de conflits d’ intérêts en rapport avec cet article.
1. World Health O. World report on ageing and health. Geneva: World Health Organization; 2015 2015.
2. Freak-Poli R, Kirkman M, De Castro Lima G, Direk N, Franco OH, Tiemeier H. Sexual Activity and Physical Tenderness in Older Adults: Cross-Sectional Prevalence and Associated Characteristics. J Sex Med. 2017;14(7):918-27.
3. Bauer M, Haesler E, Fetherstonhaugh D. Let’s talk about sex: older people’s views on the recognition of sexuality and sexual health in the health-care setting. Health Expectations. 2016;19(6):1237-50.
4. Wang V, Depp CA, Ceglowski J, Thompson WK, Rock D, Jeste DV. Sexual health and function in later life: a population-based study of 606 older adults with a partner. Am J Geriatr Psychiatry. 2015;23(3):227-33.
5. Srinivasan S, Glover J, Tampi RR, Tampi DJ, Sewell DD. Sexuality and the Older Adult. Curr Psychiatry Rep. 2019;21(10):97.
6. Kolodziejczak K, Rosada A, Drewelies J, Duzel S, Eibich P, Tegeler C, et al. Sexual activity, sexual thoughts, and intimacy among older adults: Links with physical health and psychosocial resources for successful aging. Psychol Aging. 2019;34(3):389-404.
7. Calabrò RS, Cacciola A, Bruschetta D, Milardi D, Quattrini F, Sciarrone F, et al. Neuroanatomy and function of human sexual behavior: A neglected or unknown issue? Brain Behav. 2019;9(12):e01389.
8. He Z, Ferguson SA, Cui L, Greenfield LJ, Paule MG. Development of the sexually dimorphic nucleus of the preoptic area and the influence of estrogen-like compounds. Neural Regen Res. 2013;8(29):2763-74.
9. Faubion SS, Rullo JE. Sexual Dysfunction in Women: A Practical Approach. Am Fam Physician. 2015;92(4):281-8.
10. Morton L. Sexuality in the Older Adult. Prim Care. 2017;44(3):429-38.
11. (BAG) BfG. Sozialmedizinische Betreuung in Institutionen und zu Hause 2019 [Medienmitteilung]. 2019 https://www.bfs.admin.ch/bfs/de/home/statistiken/gesundheit/gesundheitswesen.assetdetail.14817268.html.
12. Richardson JP, Lazur A. Sexuality in the nursing home patient. Am Fam Physician. 1995;51(1):121-4.
13. Taylor A, Gosney MA. Sexuality in older age: essential considerations for healthcare professionals. Age Ageing. 2011;40(5):538-43.