L’ imagerie non-invasive du cœur joue un rôle clé dans la détection de la maladie coronarienne obstructive chez le patient symptomatique. La probabilité pré-test et des modificateurs de risque dirigent l’ algorithme diagnostic. La majorité des patients ayant une probabilité pré-test intermédiaire, le choix de la modalité non-invasive optimale revient au cardiologue et sera individualisé en fonction de certaines caractéristiques du patient ainsi que de la disponibilité et expertise locales.
Non-invasive cardiac imaging plays a crucial role to diagnose chronic coronary syndrom in symptomatic patients. Pre-test probability combined with risk modificators guide the algorithm. The majority of patients fall in the range of intermediate pre-test probability and need non-invasive imaging. The optimal modality needs to be chosen by the cardiologists taking into account patient’ s characteristics as well as local disponibility and expertise.
Key Words: Pre-test probability, risk modificators, functional cardiac imaging, myocardial ischemic burden
Introduction
La maladie coronarienne est une des causes majeures de morbidité-mortalité dans le monde et engendre des « coûts socio-économiques » importants. Afin de pouvoir détecter et traiter la maladie, on se sert de l’ imagerie cardiaque non-invasive, outil diagnostique puissant qui permet de diminuer de façon significative le nombre d’ examens invasifs. Suite à une mise à jour des recommandations de la société européenne de cardiologie (ESC) sur le syndrome coronarien chronique (1) et l’ imagerie non-invasive dans la maladie coronarienne (2), cet article a pour but d’ offrir au cardiologue un rappel de l’ algorithme diagnostique chez le patient symptomatique et de l’ aider à choisir la modalité optimale.
Quand une imagerie fonctionnelle est-elle indiquée ?
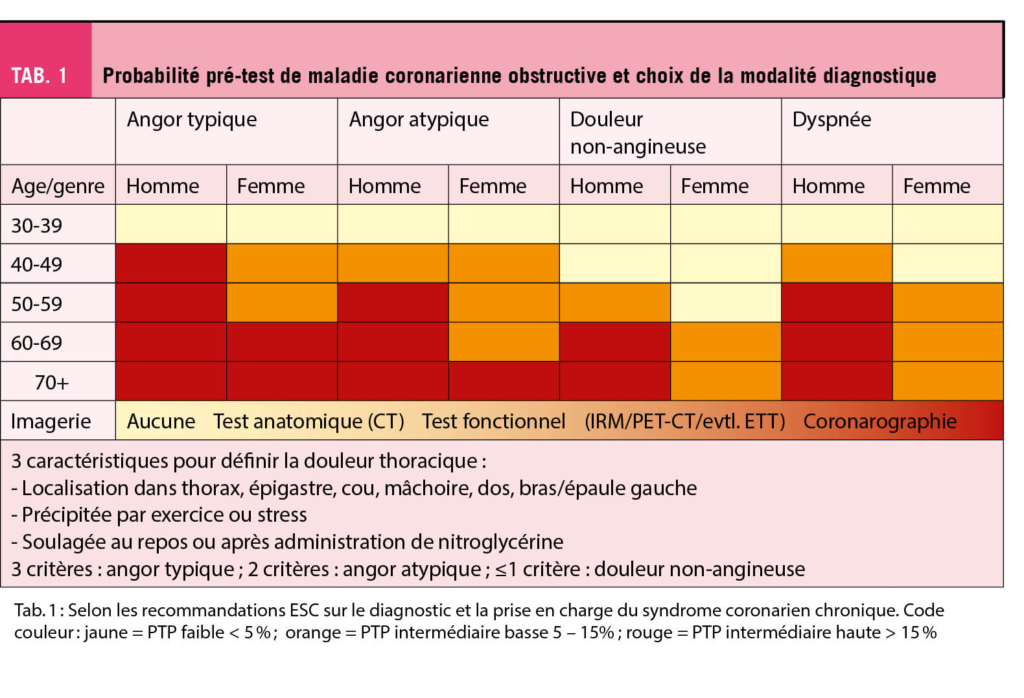
Les modèles de prédiction de la maladie coronarienne stable (MCS) obstructive ont été développés chez des personnes avec des douleurs thoraciques ou une dyspnée à l’ effort. De ce fait il est important d’ appliquer les outils de calcul de la probabilité pré-test (PPT) à ce groupe de patients. Malgré son ancienneté le diagramme de Diamond-Forrester (3) garde un rôle primordial dans l’ évaluation du risque et permet d’ orienter la prise en charge selon l’ âge, le sexe et le type de symptômes. Par contre, plusieurs études ont suggéré que la prévalence de la MCS obstructive était nettement plus basse qu’ initialement rapportée (4), raison pour laquelle les chiffres de la PPT ont été corrigés et le diagramme adapté (Diamond-Forrester modifié) (5). Le tableau 1 illustre la PPT et le choix de la modalité diagnostique proposée selon les recommandations de l’ ESC (1).
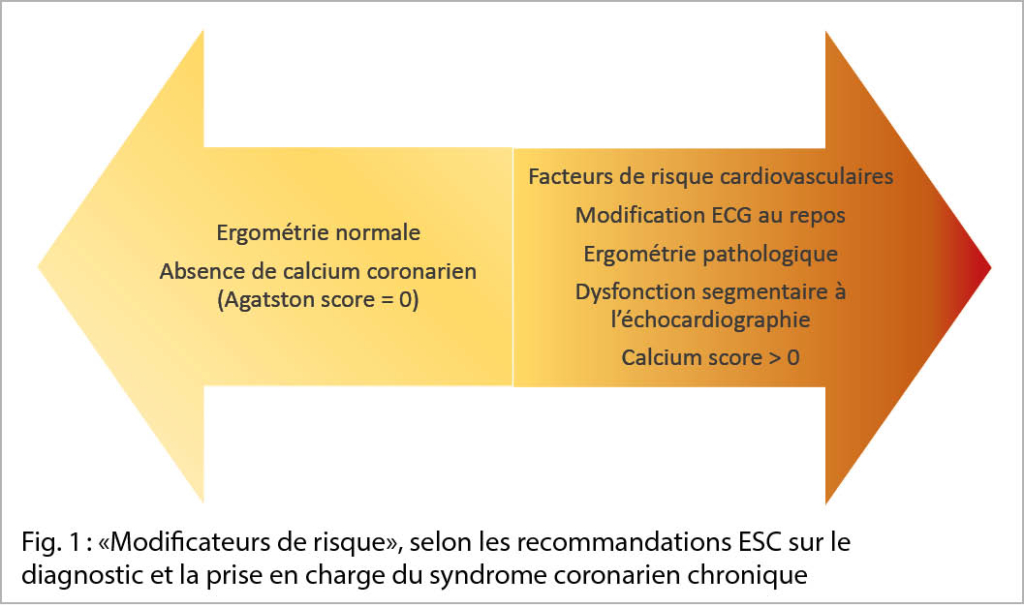
C’ est principalement dans le groupe de patients avec une PPT intermédiaire que le test fonctionnel permet de restratifier le risque et d’ en tirer une conclusion fiable. Pour une analyse plus fine, un nouveau concept dans les recommandations européennes de 2019 (1) consiste à évaluer des modificateurs de risque (MR) chez des patients avec une PPT intermédiaire basse (5 – 15 %). En présence d’ un des paramètres suivants, il est conseillé d’ aller à l’ imagerie non-invasive : présence de facteurs de risque cardiovasculaires (FRCV), ECG de repos ou d’ effort pathologique, ventricule gauche avec fonction systolique globale ou régionale anormale ou calcium score coronarien > 0 (cf. figure 1). Si aucun modificateur de risque n’ est présent ou que la PPT est très faible (< 5 %) une cause alternative aux symptômes doit être considérée. A l’ opposé devant une haute suspicion (angor typique au moindre effort ou rapidement évolutif), il est recommandé de procéder directement à une coronarographie. Dans ces deux extrêmes, les tests fonctionnels non-invasifs n’ ont pas de valeur ajoutée par rapport à l’ évaluation purement clinique. De toute manière, un ECG ainsi qu’ une échocardiographie transthoracique (ETT) au repos sont indiqués chez tout patient se présentant avec des symptômes à l’ effort et permettent soit d’ obtenir des arguments en faveur d’ une origine ischémique soit d’ orienter vers un diagnostic différentiel (bradycardie, dysfonction VG, péricardite, etc.).
Quel test choisir ?
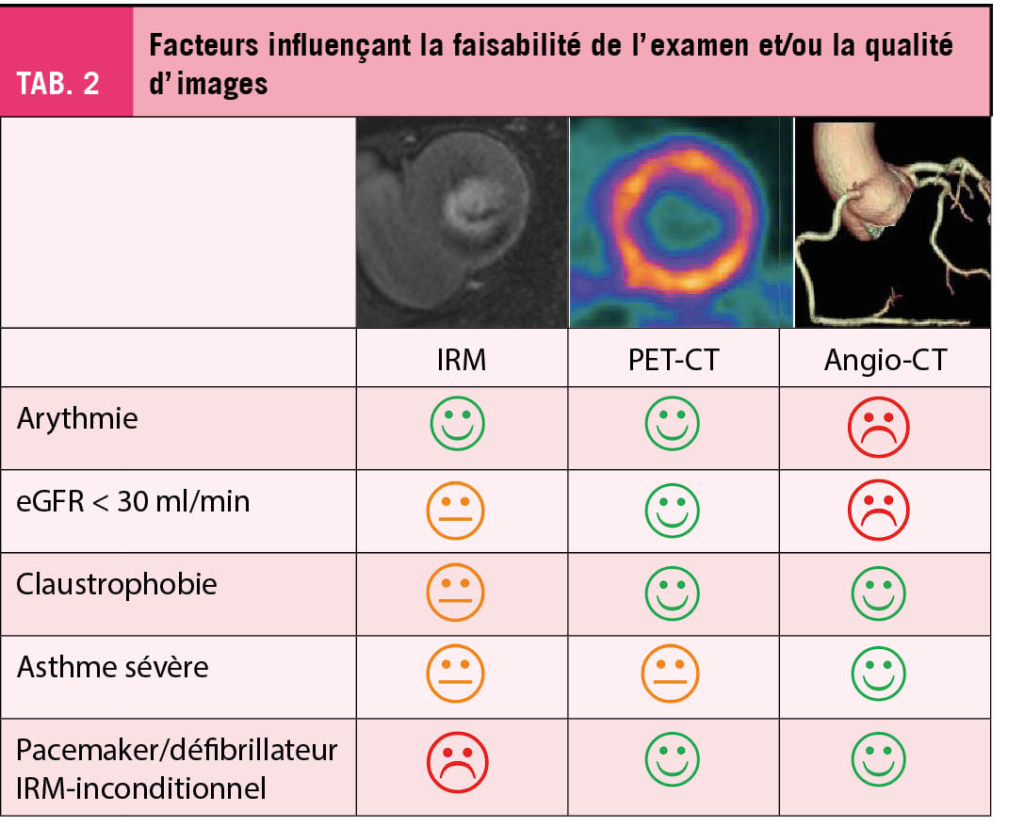
Afin de pouvoir choisir la modalité la plus adaptée à un patient, il est important de comprendre les caractéristiques des tests disponibles détaillées ci-dessous. Ces tests sont repartis en imagerie anatomique et fonctionnelle. Pour chaque examen il existe certaines contre-indications ou des situations qui risquent de diminuer la qualité de l’ examen et donc sa valeur diagnostique.
Imagerie anatomique
CT cardiaque natif (score calcique coronarien selon Agatston) et angio-CT coronarien :
Le score calcique consiste en une mesure de la charge de calcium, reflétant l’ étendue de l’ athérosclérose de l’ arbre coronarien. L’ examen sert en premier lieu à exclure soit la présence d’ une maladie coronarienne (score calcique selon Agatston = 0) chez le patient asymptomatique avec des FRCV soit de MR chez le patient symptomatique avec une PPT intermédiaire basse. Vu l’ absence de visualisation des vaisseaux, le CT cardiaque est aujourd’ hui rarement effectué sans être couplé à un angio-CT coronarien.
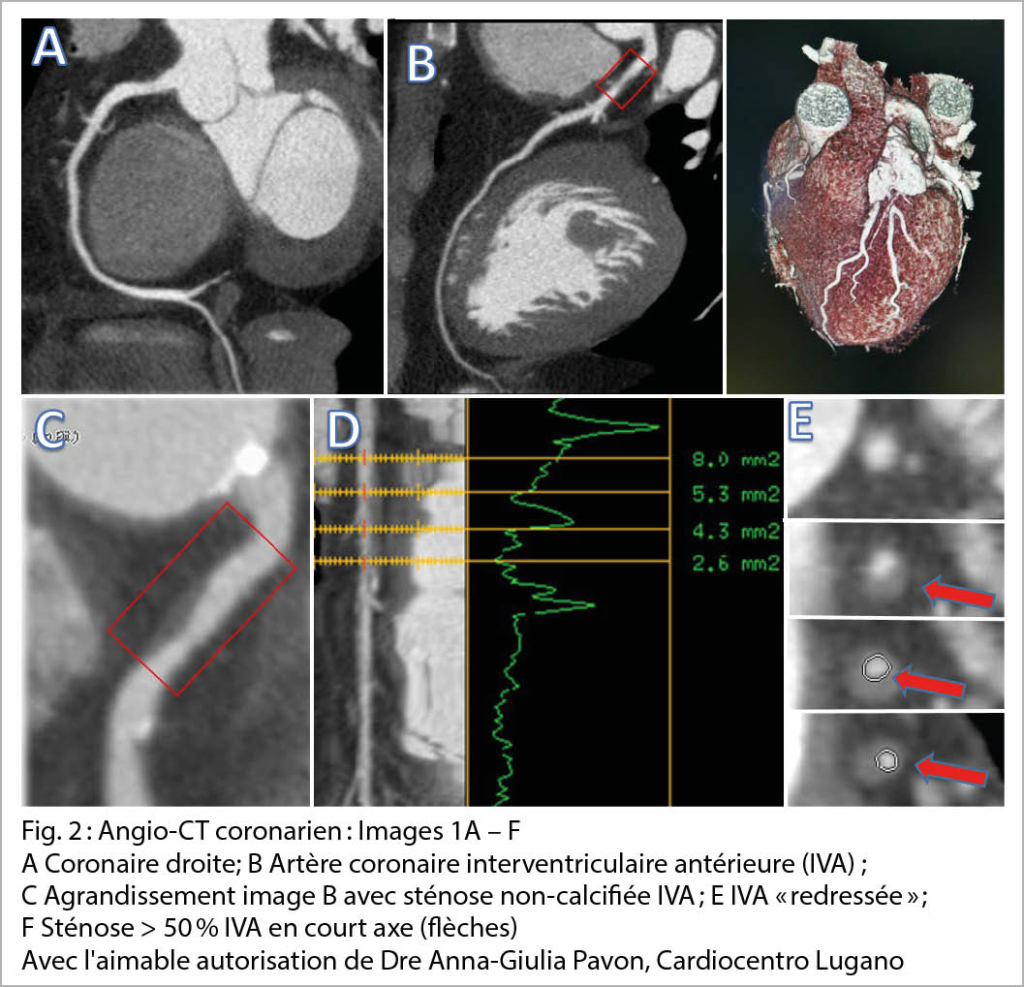
L’ angio-CT coronarien est un examen synchronisé au rythme cardiaque et met en évidence les artères coronariennes épicardiques par l’ injection de produit de contraste iodé sous réserve d’ une fréquence cardiaque contrôlée et régulière (< 70bpm). L’ absence de sténose >50 % dans une artère épicardique est corrélée à une excellente sensibilité pour exclure une sténose hémodynamiquement significative (6-8). Avec le but d’ améliorer la spécificité de l’ angio-CT coronarien, des études cliniques avec mesures du flux coronarien (FFR) sont en cours et s’ annoncent prometteuses et fiables en comparaison avec la FFR invasive. Le CT coronarien est également recommandé dans une situation de syndrome coronarien aigu à bas risque (dosage de troponines HS dans la norme, ECG normal ou modification aspécifique et non-dynamique) pour en exclure l’ origine coronarienne. L’ irradiation liée à cet examen est entre 1 et 10 mSv, ce qui est considérable surtout en cas d’ imagerie répétée.
Imagerie fonctionnelle
L’ imagerie fonctionnelle proprement dite a pour but de démontrer l’ ischémie myocardique en situation de stress pharmacologique ou physiologique. L’ IRM cardiaque et le PET-CT ont démontré la meilleure valeur prédictive en comparaison au gold standard de la coronarographie avec mesure par FFR. Ce n’ est pas surprenant puisque dans la cascade ischémique le défaut de perfusion survient avant l’ apparition de troubles de la cinétique segmentaire ou d’ anomalies à l’ ECG. Ces deux modalités prennent peu à peu la place des tests plus anciens (ergométrie, scintigraphie myocardique, échocardiographie de stress). Néanmoins l’ échocardiographie de stress garde une place importante parmi les cardiologues en raison de sa disponibilité et l’ apport diagnostique global sur la fonction et la structure du cœur de même que sur la capacité fonctionnelle du patient dans le cas d’ un effort physique. Pour permettre une valeur diagnostique suffisante dans la détection de la maladie coronarienne, l’ expertise de l’ opérateur et la sélection adéquate du patient sont indispensables. Toutefois, il n’ existe pas d’ étude comparant l’ ETT de stress à la mesure invasive de la FFR. La scintigraphie myocardique est à choisir seulement dans des cas où les autres modalités sont inaccessibles ou contre-indiquées car sa performance diagnostique est moindre, essentiellement due à la mauvaise résolution spatiale des images. Le choix de la modalité se fait premièrement en fonction de la PPT, mais aussi en prenant en compte les caractéristiques du patient donné (cf. figure 3), la disponibilité régionale et l’ expertise de chaque centre.
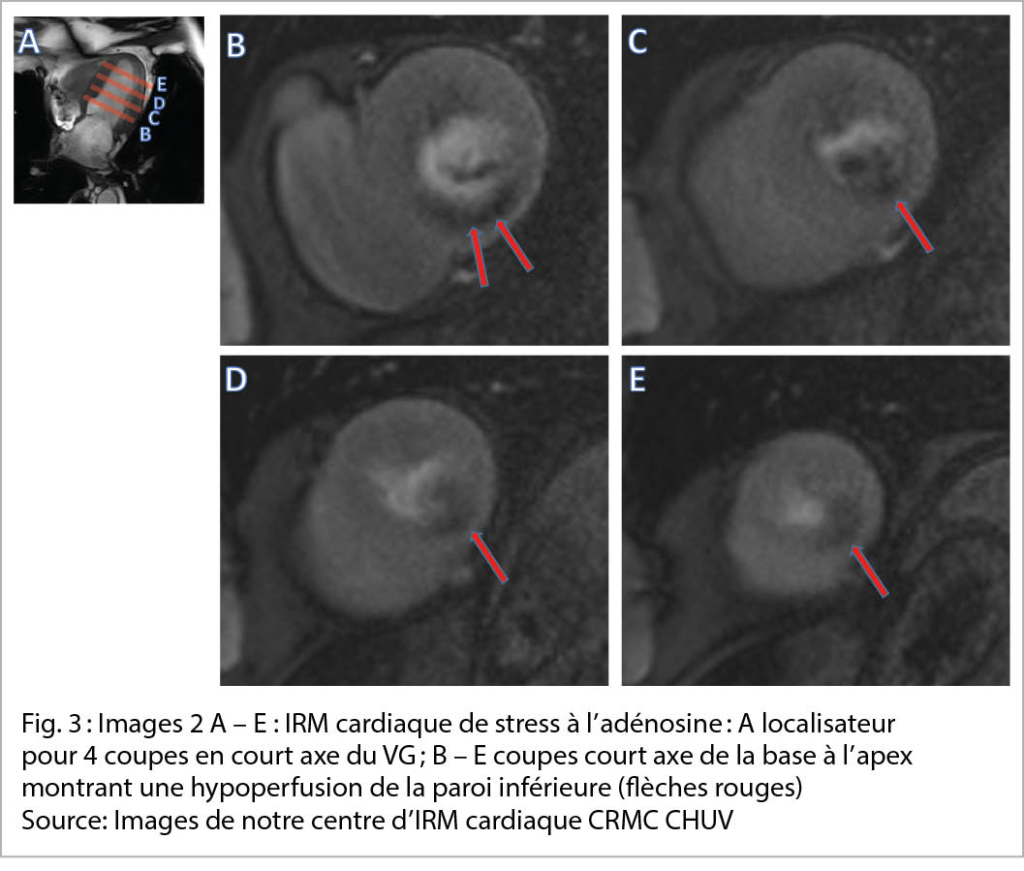
L’ IRM cardiaque de stress permet soit l’ évaluation de la cinétique segmentaire (et parfois la perfusion) sous dobutamine, soit l’ étude de la perfusion sous vasodilatateur (adénosine), cette dernière étant la plus fréquemment utilisée. De multiples études valident la valeur diagnostique et pronostique de l’ IRM cardiaque de stress (9-11). Sous dobutamine la cinétique segmentaire est évaluée de la même façon que pendant une échocardiographie de stress. Sous vasodilatation par adénosine on cherche à révéler les résistances au flux dans les coronaires épicardiques en faisant chuter et en équilibrant les résistances microvasculaires dans les différents territoires coronariens. En effet, 90 % des résistances globales se situent dans les petits vaisseaux et ces résistances baissent de manière physiologique en aval d’ une sténose significative afin d’ équilibrer la perfusion au repos. L’ analyse de la perfusion se fait la plupart de temps de manière qualitative sur 3 – 4 coupes du ventricule gauche en court axe. Des outils d’ intelligence artificielle s’ installent peu à peu et permettront une analyse quantitative systématique dans un future proche. Un avantage conséquent de l’ IRM est la détection d’ autres atteintes cardiaques (et extracardiaques) à l’ origine des symptômes du patient (péricardite, cardiomyopathie inflammatoire ou infiltrative, effets de masse, hernie hiatale, etc.). De plus, l’ examen permet d’ évaluer la viabilité d’ un territoire myocardique hypoperfusé et de guider la revascularisation. Par contre l’ acquisition des images est relativement longue avec une durée d’ examen entre 40 et 50 minutes et peut s’ avérer difficile chez des patients ayant des difficultés à rester couchés (douleurs, dyspnée, claustrophobie). Une autre modalité est également à choisir en cas de pacemaker/défibrillateur non-conditionnel, notamment avec sondes de pacemaker abandonnées ou épicardiques ou encore en cas d’ insuffisance rénale terminale. Dans certains centres, le patient asthmatique peut aujourd’ hui bénéficier d’ une vasodilatation par regadenoson (agoniste sélectif de l’ adénosine), qui a longtemps été considérée comme contre-indiquée chez les asthmatiques.
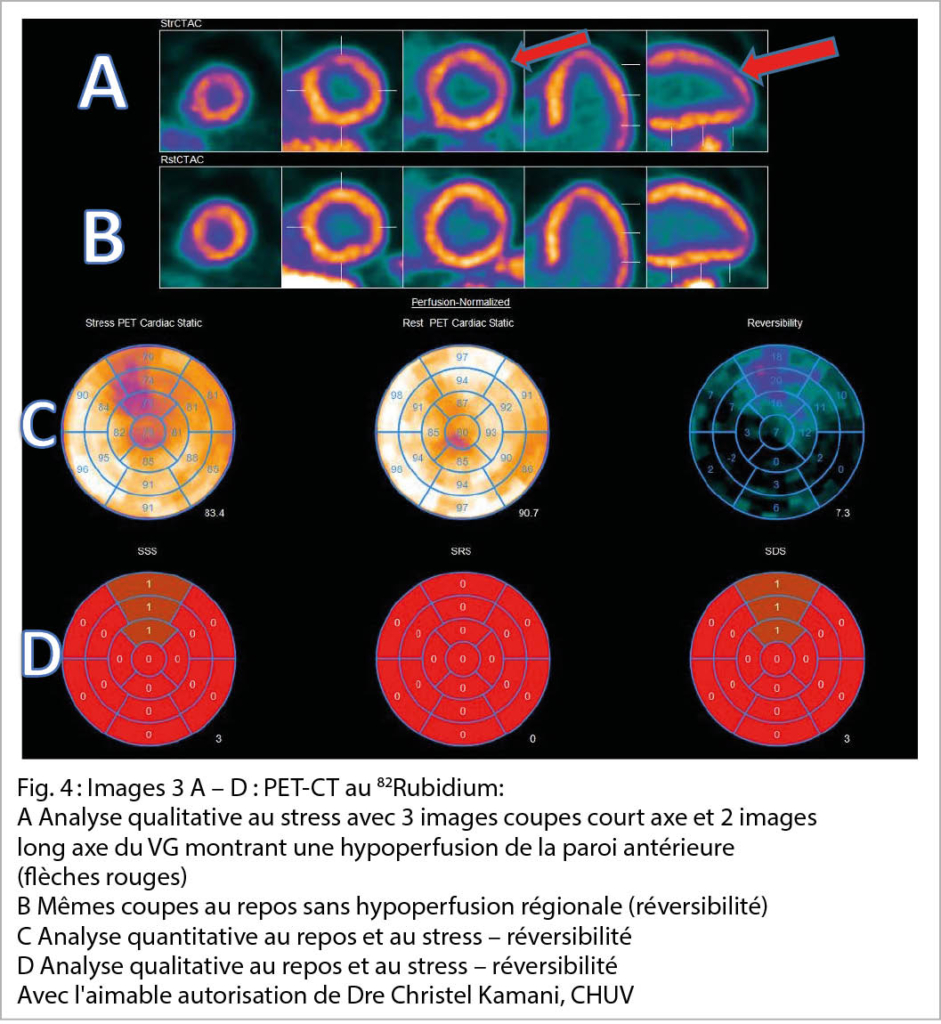
Le PET-CT cardiaque de perfusion est une modalité onéreuse et moins disponible que les autres, mais extrêmement sensible et spécifique dans le diagnostic de la MCS notamment grâce à l’ analyse quantitative de la perfusion myocardique (12, 13). Il est effectué sous vasodilatation (adénosine ou regadenoson) à l’ aide d’ un isotope (souvent 82Rubidium) avec des propriétés comparables au potassium. Son transport à l’ intérieur de la cellule requiert de l’ ATP et corrèle au flux coronarien. L’ analyse quantitative du flux permet un calcul de la réserve du flux et de la perfusion de chaque territoire coronarien et peut démontrer une hypoperfusion globale dans le contexte d’ une maladie tri-tronculaire ou d’ une atteinte micro-vasculaire. L’ irradiation reste un désavantage, notamment chez des gens jeunes qui doivent potentiellement subir de multiples examens radiologiques à venir. Une autre faiblesse de cette modalité est l’ impossibilité de rechercher une atteinte cardiaque structurelle ou une pathologie tissulaire (inflammation, cicatrice, fibrose). La différenciation entre nécrose myocardique et myocarde hibernant nécessite par ailleurs un examen supplémentaire avec un autre traceur (FDG). Une approche émergente très intéressante est l’ imagerie hybride angio-CT coronarien/PET-CT de perfusion, car elle permet de démontrer la maladie athérosclérotique ainsi que l’ ischémie et de guider la prévention primaire et secondaire.
Il a pu être démontré pour toutes les modalités présentées ci-dessus que l’ étendue de l’ ischémie corrèle avec le pronostic et identifie les patients qui bénéficient d’ une revascularisation précoce plutôt que d’ un traitement médicamenteux seul. Les seuils suivants ont été proposés :
Pour le PET-CT une ischémie de ≥ 10 % du myocarde du VG, pour l’ IRM cardiaque un défaut de perfusion touchant ≥ 2 sur 16 segments ou un trouble de la cinétique de ≥ 3 segments au stress sous dobutamine. Pour le CT coronarien, une maladie tritronculaire avec sténoses proximales ou une sténose significative de l’ IVA proximale ou du tronc commun.
Y a-t-il encore une place pour l’ imagerie fonctionnelle après l’ étude ISCHEMIA ?
L’ étude randomisée ISCHEMIA (14) publiée en 2020 a comparé une stratégie de revascularisation invasive à un traitement médicamenteux optimal chez 5179 patients avec une ischémie significative au test fonctionnel. Elle n’ a pas montré de bénéfice pour le traitement invasif après un suivi de 3.2 ans en termes de mortalité ou d’ événements cardio-vasculaires majeurs. Ce résultat a suscité des interrogations quant à l’ utilité des tests fonctionnels, mais il est important de relever, premièrement, qu’ il ne s’ agit pas d’ une étude qui était conçue pour étudier la valeur du test fonctionnel car il n’ y avait pas de groupe contrôle (sans test ou avec test négatif), deuxièmement que la majorité des patients n’ avaient pas de symptômes ou des symptômes légers. Par ailleurs, le test fonctionnel choisi était dans 49.6 % des cas la scintigraphie. Pour finir, tous les patients avec sténose de l’ IVA proximale ou du tronc commun étaient exclus de l’ étude, ce qui diminue la probabilité de mettre en évidence au test fonctionnel une ischémie sévère. Ces résultats sont donc à interpréter de façon prudente et ne devraient pas remettre en question l’ utilité des modalités d’ imagerie fonctionnelle modernes.
Toutes les images utilisées dans cet article sont des examens ayant été effectués au CHUV par l’ auteure ou ses collègues.
CHUV, Service de Cardiologie
Rue du Bugnon 46
1011 Lausanne
Sarah.Hugelshofer@chuv.ch
L’ auteure a déclaré n’ avoir aucun conflit d’ intérêts en rapport avec cet article.
1. Maeder MT, Schoch OD, Kleiner R, Joerg L, Weilenmann D, Swiss Society For Knuuti J et al. : 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes : The Task Force for the diagnosis and management of chronic coronary syndromes of the European Society of Cardiology (ESC). Eur Heart J 2019; 41:407-77
2. Edvardsen T et al. : Non-invasive imaging in coronary syndromes : recommendations of the European Association of Cardiovascular Imaging and the American Society of Echocardiography, in collaboration with the American Society of Nuclear Cardiology, Society of Cardiovascular Computed Tomography, and Society for Cardiovascular Magnetic Resonance. Eur Heart J 2021 ; 00 :1-28
3. Diamond GA, Forrester JS. Analysis of probability as an aid in the clinical diagnosis of coronary-artery disease. N Engl J Med 1979; 300:1350-58.
4. Genders TS et al. : Prediction model to estimate presence of coronary artery
disease : retrospective pooled analysis of existing cohorts. BMJ 2012 ; 344. e3485
5. Juarez-Orozco LE et al. : Impact of a decreasing pre-test probability on the performance of diagnostic tests for coronary artery disease. Eur Heart J Cardiovasc
Imaging 2019; 20:1998-207
6. Gueret P, Deux JF et al. Diagnostic performance of computed tomography coronary
angiography (from the prospective national multicenter multivendor EVASCAN study). Am J Cardiol 2013; 111:471-478.
7. Douglas PS, Hoffmann U, et a.. ; PROMISE Investigators. Outcomes of anatomical versus functional testing for coronary artery disease. N Engl J Med 2015; 372:1291-1300.
8. SCOT-HEART investigators. CT coronary angiography in patients with suspected angina due to coronary heart disease (SCOT-HEART): an open-label, parallelgroup, multicentre trial. Lancet 2015; 385:2383-2391.
9. Schwitter J, Wacker CM, et al. MRIMPACT II: magnetic resonance imaging for myocardial perfusion assessment in coronary artery disease trial: perfusion-cardiac magnetic resonance vs. single-photon emission computed tomography for the detection of coronary artery disease: a comparative multicentre, multivendor trial. Eur Heart J.(2013) 34:775–81.
10. Greenwood JP, Maredia N, et al. Cardiovascular magnetic resonance and singlephoton emission computed tomography for diagnosis of coronary heart disease (CE-MARC): a prospective trial. Lancet. (2012) 379:453–60.
11. Greenwood JP, Motwani M, et al. Comparison of cardiovascular magnetic resonance and single-photon emission computed tomography in women with suspected coronary artery disease from the Clinical Evaluation of Magnetic Resonance Imaging in Coronary Heart Disease (CE-MARC) trial. Circulation. (2014) 129: 1129–38.
12. Gewirtz H, Dilsizian V. Integration of quantitative positron emission tomography absolute myocardial blood flow measurements in the clinical management of
coronary artery disease. Circulation 2016;133:2180–96.
13. Schindler TH, Dilsizian V. PET-determined hyperemic myocardial blood flow: further progress to clinical application. J Am Coll Cardiol 2014;64:1476–8.
14. Maron DJ, Hochman JS, et al. Initial invasive or conservative strategy for stable coronary disease. N Engl J Med. (2020) 382:1395–407.