Dieser Artikel dient als kurze Zusammenfassung und zur Auffrischung der Kenntnisse zur Schizophrenie, ihrer Diagnostik und Behandlung. Besonders soll der Leser dafür sensibilisiert werden, wie er im Gespräch Hinweise auf eine Erkrankung des schizophrenen Formenkreises findet und mit diesen umgeht.
This article is a short refresher and summary of the diagnosis and treatment of schizophrenia. The article is supposed to help the reader identify indicators of specific symptoms of schizophrenia in an interview with a potential patient as well as convey how to approach these indicators in a therapeutic setting.
Key Words: schizophrenia, ICD-11, mania, hallucination, treatment
Die Schizophrenie ist ein Störungssbild, welches primär durch eine Bewusstseinsspaltung definiert wird. Seit 1911 wird dieses Krankheitsbild nach Eugen Bleuler als solches bezeichnet und löste damit den Begriff der «Dementia Praecox» von Emil Kraepelin ab. Die Lebenszeitprävalenz der Schizophrenie liegt bei etwa 1%, wobei beide Geschlechter in etwa gleich häufig betroffen sind.
Männer erkranken in der Regel etwas früher als Frauen, das Haupterkrankungsalter liegt dabei zwischen der Pubertät und dem 30. Lebensjahr (1). Die Schizophrenie wird grob in drei Verlaufsformen aufgeteilt. Ein Drittel der Erkrankten remittieren nach der Ersterkrankung vollständig. Beim zweiten Drittel findet ein episodischer Verlauf statt, der zwischen Remission, Teilremission und psychotischer Exazerbation wechselt. Das letzte Drittel erfährt einen chronisch progredienten Verlauf. Prognostisch hat ein schizophrener Patient eine ca. 15 Jahre geringere Lebenserwartung.
Nach heutigem Wissenstand gehen wir weiterhin von einer multifaktoriellen Ätiopathogenese aus, bei der die genetisch bedingte Vulnerabilität einer der Risikofaktoren ist. So steigt das Risiko selbst an einer Schizophrenie zu erkranken um 10%, wenn man einen an Schizophrenie erkrankten Verwandten ersten Grades in der Familie hat. Umweltfaktoren wie Infektionen in der Schwangerschaft, Drogenkonsum, Traumata, Hypoxie bei der Geburt, Depressionen bei der Mutter während der Schwangerschaft, Leben in der Stadt etc. verdoppeln ausserdem das Risiko und stellen gesamthaft für die Vulnerabilität eine grosse Bedeutung dar. Schizophrene Patienten können zwar manchmal unheimlich oder gar bedrohlich wirken, allerdings ist das Risiko für eine Fremdgefährdung nicht höher als das der Allgemeinbevölkerung. Die Suizidrate unter schizophrenen Menschen hingegen liegt bei 10% und ist deutlich höher (1).
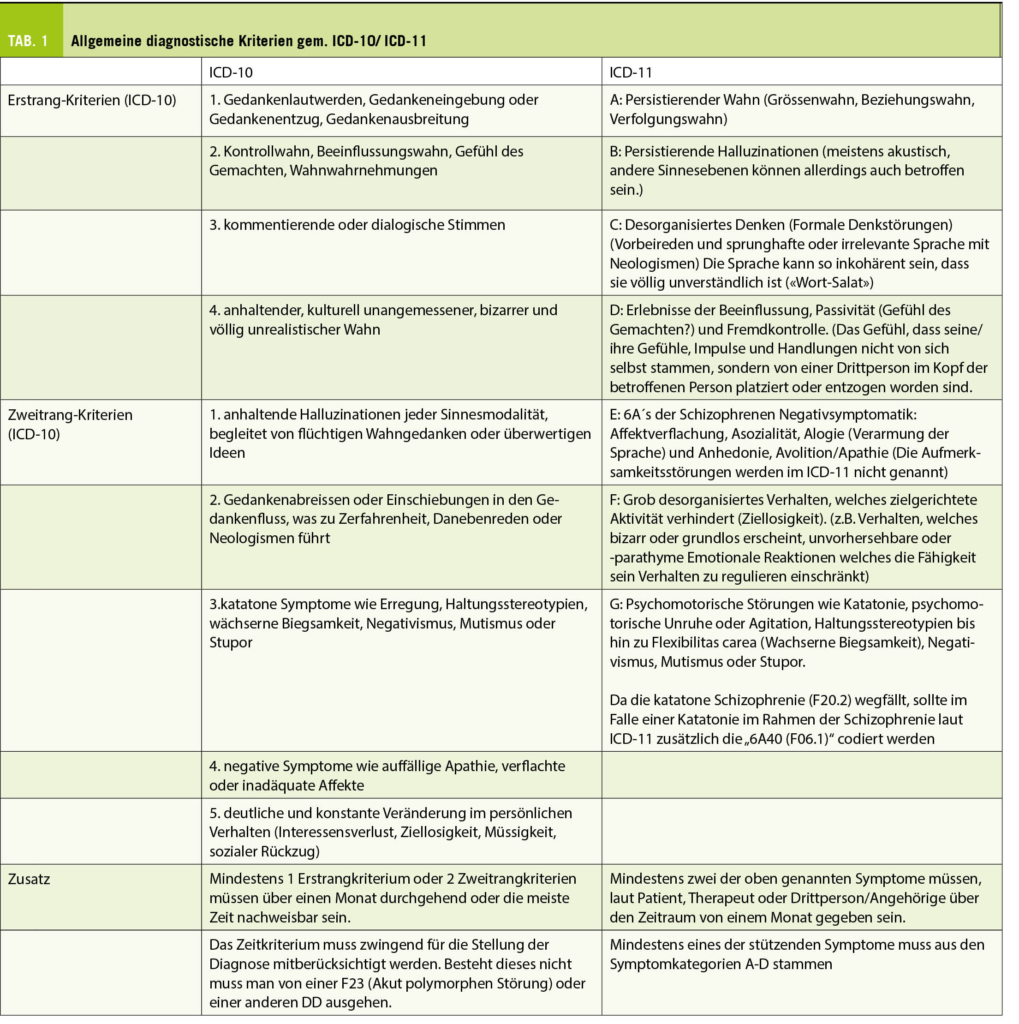
Allgemeine diagnostische Kriterien gem. ICD-10/ICD-11
Für die Diagnose einer Schizophrenie sind die diagnostischen Kriterien des ICD-10 (2) bzw. neuerdings des ICD-11 (3) grundlegend. Insgesamt lassen sich die Symptome einer Schizophrenie in eine Positiv- und eine Negativsymptomatik aufteilen. Positivsymptomatik geht häufig einher mit einer Überstimulation, die sich in Wahn oder Halluzinationen äussern kann (1). Die Negativsymptomatik wird durch psychosoziale Unterstimulation wahrscheinlicher und ist durch die in Punkt E des ICD-11s beschriebenen 6As zusammengefasst (Tab. 1).
Änderungen im ICD-11
Die Schizophrenie wird nun im Abschnitt 6A2 unter anderem mit der schizoaffektiven-, der schizotypen- und der wahnhaften Störung sowie anderen primären Psychosen zusammengefasst. Der ICD-11 verabschiedet die klinischen Subtypen (paranoid, hebephren, kataton und simplex) der Schizophrenie (F20). Zudem wird der besondere Stellenwert der Schneiderschen Erstrangsymptome abgeschafft und diese stattdessen mit anderen psychotischen Symptomen gleichgestellt (4). Es kann kodiert werden, ob es sich um die erste Episode, multiple Episoden oder ein kontinuierliches Auftreten der Störung handelt. Zusätzlich kann mit einer zweiten Kodierung die vorherrschende Symptomatik beschrieben werden. So würde die Kodierung 6A20.10 eine Schizophrenie mit multiplen Episoden, gegenwärtig symptomatisch beschreiben. Um die Symptome zu spezifizieren, könnte man zusätzlich zum Beispiel eine 6A25.0 «positiv Symptomatik in einer primär psychotischen Störung» vergeben. Demnach ist es nach ICD-11 nun möglich, innerhalb der Schizophrenie genauere Angaben zur Symptomatik, dem Verlauf und der Prognose des Patienten anhand der Diagnose zu machen (2, 3).
Natürlich ist es zwingend notwendig, vor der Diagnosestellung eine organische oder substanzinduzierte Genese für die vorliegende Symptomatik auszuschliessen. Blutuntersuchungen (z.B. Neuro-Lues, Morbus Wilson) ein MRI und ein EEG sollten unauffällig sein (2, 5).
Symptome erkennen
Wie erkennt man nun ob die oben genannten Kriterien vorliegen? Zunächst werden Hinweise auf ein psychotisches Syndrom benötigt. Der Therapeut exploriert im Rahmen des psychopathologischen Befundes Wahn, Halluzinationen, formale Denkstörungen, Ich-Störungen und den Affekt des Patienten. Dabei sind Wahn und Halluzinationen die Kernsymptome des psychotischen Syndroms (5).
Wahn
Wahn entsteht durch eine Veränderung im Erleben, einhergehend mit einer Fehlbeurteilung der Realität. An dieser Fehlbeurteilung wird mit subjektiver Gewissheit festgehalten, selbst wenn sie der Wirklichkeit und den Erfahrungen aller anderen Menschen widerspricht. Sie ist nicht objektivierbar und während der aktiven Psychose auch nicht korrigierbar. Ein Wahn kann zudem nicht als solcher vom Patienten kommuniziert werden, weshalb es besonders wichtig ist diesen gut zu explorieren (5, 6).
Der Patient wird seine persönliche Realität präsentieren. Es ist wichtig diese «Wahnrealität» anzunehmen und mit dem Patienten gemeinsam zu versuchen, aus seiner Realität heraus einen Lösungsansatz zu erarbeiten. Dem Patienten zu erklären, dass seine Wahrnehmung falsch sei, wird nur dazu führen, dass der Patient dem Therapeuten nicht vertraut. Es ist überaus wichtig, dass der Patient spürt, dass der Therapeut versucht, seine Problematik zu erkennen. Die Schwierigkeit besteht darin, den Wahn weder zu bestätigen noch dem Patienten seine Realität abzusprechen (6).
Als Beispiel kann ein Patient davon überzeugt sein, dass sein gesamtes wohnliches Umfeld Teil der Mafia sei. Auch wenn die Polizei dem Therapeuten bereits bestätigt hat, dass die Aussagen des Patienten keinen Realitätsbezug haben, sollte man den Patienten nicht damit konfrontieren. Stattdessen sollte man eher daran arbeiten, wie er mit der «allgegenwärtigen Kriminalität» umgehen kann, ohne seine Nachbarschaft, sein direktes Umfeld und sich selbst zu belasten. Das Ziel der Behandlung sollte folglich nicht die Korrektur des Wahns, sondern die Linderung des Leidensdrucks für den Patienten und sein Umfeld sein (6). Also kann zum Beispiel das Vorgehen gegen Schlafstörungen, um die Stressresilienz zu festigen, ein gemeinsamer Nenner sein, das dann durch ein Neuroleptikum anvisiert wird (und damit gleichzeitig den Wahn behandelt).
Es sei darauf hingewiesen, dass man sich besonders bei nicht bizarren Wahnideen bemühen sollte, diese zusätzlich fremdanamnestisch zu eruieren. Gerade die Idee verfolgt zu werden, kann sich zuweilen tatsächlich als real herausstellen.
Halluzinationen
Natürlich ist ein Wahn allein für eine Diagnose nicht ausreichend. Wie oben beschrieben, können auch Halluzinationen in allen Sinnesebenen vorkommen. Es handelt sich um eine Täuschung eines Sinnes ohne einen reellen Reiz. Sie sind von den Illusionen zu unterscheiden, bei denen ein reeller Reiz vom Patienten verkannt wird (5). Es können optische Halluzinationen, Akoasmen (Geräusche wie Schmatzen oder das Rauschen eines vorbeifliegenden Flugzeuges) oder Zönästhesien (Leibeshalluzinationen) vorkommen. Die häufigsten Sinnestäuschungen der Schizophrenie sind aber akustische Halluzinationen, in Form von dialogisierenden oder kommentierenden Stimmen. Hinweise dafür wären, dass der Patient im Gespräch innehält, sich mit jemand anderem unterhält, sich plötzlich abwendet oder abgelenkt erscheint. Im Gespräch kann an dieser Stelle sofort interveniert werden, zum Beispiel durch die Fragen: «Mit wem sprechen Sie?» oder «Ist ausser uns noch jemand im Raum?».
Hinweise auf akustische Halluzinationen müssen gut exploriert werden. Wenn ein Patient zum Beispiel behauptet, jemand spreche zu ihm während er Musik höre, kann dies eine Halluzination sein. Eine illusionäre Verkennung oder ein Beziehungserleben («die Musik spricht zu mir») seitens des Patienten sind aber ebenso möglich. Hier wäre es wichtig zu fragen, ob der Patient die Stimmen auch hört, wenn keine Musik spielt oder ob die Stimme zum Beispiel ganz konkret sein Handeln kommentiert.
Affekt
Der Affekt des Patienten zeichnet sich durch Gefühlsarmut, Parathymie und Ambivalenz aus. Der Patient wird auf äusserst gute so wie deutlich schlechte Nachrichten affektiv kaum reagieren. Es kann sogar sein, dass er selbst eine für ihn schlimme Erkenntnis oder eine Drohung völlig kalt oder gar mit einem Lächeln entgegennimmt. In der Gegenübertragung kann der Patient dem Gegenüber «unheimlich» und unnahbar vorkommen. Durch den reduzierten emotionalen Kontakt zu anderen kommt es beim Patienten häufig zu einem sozialen Rückzug, der mit einem Leistungsknick einhergehen kann.
Ich-Störungen und formale Denkstörungen
Wenn der Patient angespannt und formalgedanklich beschleunigt wirkt, ist dies eine gute Gelegenheit, Ich-Störungen zu explorieren. Formalgedankliche Beschleunigung äussert sich in einer übermässig schnellen (Logorrhö) sowie inkohärenten, sprunghaften Sprechweise. Diesen Patienten könnte man zum Beispiel fragen, ob er viele Gedanken gleichzeitig im Kopf habe (Gedankendrängen). Wird diese Frage bejaht, könnte man weiter fragen, ob es so viele Gedanken seien, dass diese den Kopf verlassen und für Aussenstehende wahrnehmbar würden (Gedankenausbreitung).
Umgekehrt kann man bei formalgedanklicher Blockade/Hemmung fragen, ob sich der Kopf leer oder die Gedanken blockiert anfühlen. Wird dies bejaht, könnte man dann damit folgen, ob die Gedanken von aussen entzogen würden (Gedankenentzug). Der Therapeut sollte versuchen die Fragen nach Ich-Störungen möglichst natürlich ins Gespräch einzubinden. Eine direkte Frage, wie zum Beispiel «Hatten Sie schon einmal ein Derealisationserleben?» könnte seitens des Patienten eher zu Verwirrung führen.
Medikation
Wird die Diagnose der Schizophrenie gestellt, sollte die Behandlung mit einem atypischen Neuroleptikum angeboten werden. Diese sind im Vergleich zu den Typika besser verträglich (7, 8). Empfohlen wird Risperidon 2-3 mg/d als Initialdosis oder Olanzapin 5-10 mg/d.
Die häufigste Nebenwirkung, welche alle Neuroleptika mit einander teilen, sind die extrapyramidalmotorischen Störungen (EPMS) (7,8). Erkennbar sind diese durch das besonders in den Arm- und Handgelenken hervorrufbare Zahnradphänomen. Werden diese Muskelgruppen passiv vom Therapeuten bewegt, zeigt sich ein erhöhter Widerstand, welcher abrupt nachgibt und die Bewegung zulässt, dann aber kurz darauf wieder besteht.
Besonders zu Beginn der antipsychotischen Therapie können Frühdyskinesien auftreten wie: Akathisie, Blickkrämpfe, Torticollis und Hyperkinesien der mimischen Muskulatur. Das Antidot für Neuroleptika, welches zur Behandlung der oben genannten Nebenwirkungen verwendet werden sollte, ist Biperiden. Die Nebenwirkungen sind nicht nur dosisabhängig, sondern auch abhängig davon wie schnell die Dosis erhöht wird (7,8).
Bei Schwangerschaft und Stillzeit ist Vorsicht geboten. Fast alle Neuroleptika sind Teil der «Pregnancy Risk Category»– und sollten nach Möglichkeit vermieden werden. Das beste Sicherheitsprofil, sowohl in der Schwangerschaft als auch beim Stillen, haben Olanzapin und Quetiapin. Es wird lediglich ein leicht erhöhtes Risiko für Gestationsdiabetes diskutiert (9).
Die gravierendste Nebenwirkung, die bei der neuroleptischen Behandlung mit einer Häufigkeit von 0,01-3% auftreten kann, ist das Maligne Neuroleptische Syndrom (MNS) (10). Um ein MNS zu erkennen, hilft das Acronym «FALTER»:
- Fieber
- Autonome Instabilität (Tachykardie, Hyperhidrose)
- Leukozytose
- Tremor
- Erhöhte Enzyme (Transaminasen und Kreatinkinase)
- Rigor
Wird ein MNS vermutet, sollte als erstes das Antipsychotikum abgesetzt werden. Dann kann dem Patienten Biperiden (initial 2-4 mg, Erhaltung 4-12 mg über den Tag verteilt) gegeben werden. Tritt keine Besserung ein, ist der nächste Schritt eine Therapie mit Lorazepam (in max. 7,5 mg/d) samt engmaschiger Kontrolle der Vitalparameter (cave: Atemdepression) (10). Zusätzlich hilft es, Flüssigkeit zu substituieren und den Patienten kühl zu halten. An diesem Punkt sollte man den Patienten zudem auf eine somatische Notfallstation verlegen, damit er dort unter engmaschiger Überwachung mit Bromocriptin, Amantadin oder Dantrolen behandelt werden kann. Bei weiterhin bestehendem Bedarf sollte ein erneutes Aufdosieren eines neuen Neuroleptikums auf eine minimal effektive Zieldosis langsam und kontrolliert ablaufen.
Copyright bei Aerzteverlag medinfo AG
Universitäre Psychiatrische Kliniken Basel und Universität Basel
Wilhelm Klein Strasse 27
4002 Basel
alexander.gehrmann@upk.ch
Universitäre Psychiatrische Kliniken Basel und Universität Basel
Wilhelm Klein Strasse 27
4002 Basel
Die Autoren haben keine Interessenskonflikte im Zusammenhang mit diesem Artikel deklariert.
1. Möller, Hans-Jürgen, Laux, Gerd, Deister, Arno. Duale Reihe Psychiatrie und
Psychotherapie. Stuttgart: Georg Thieme Verlag, 2005.
2 Dilling, Horst, Freyberger, Harald, ed. Taschenführer zur ICD-10-Klassifikation
psychischer Störungen. 9th ed. Bern: World Health Organisation und Hogrefe Verlag, 2019.
3 World Health Organization. ICD-11: International classification of diseases.
11th ed. 2019. Verfügbar unter: https://icd.who.int/
4 Schultze-Lutter, Meisenzahl, & Michel. Psychotische Störungen in der ICD-11: Die Revisionen. Zeitschrift für Kinder- und Jugendpsychiatrie und Psychotherapie. 2021; 49:453–462. doi: 10.1024/1422-4917/a000777
5 Rolf-Dieter, Stieglitz, Achim, Haug, Bernhard, Kis, Silke, Kleinschmidt, Andreas, Thiel. Praxisbuch AMDP: Psychopathologische Befunderhebung – Grundlagen und Anwendungsbeispiele. Göttingen: Hogrefe Verlag, 2016.
6 Walter, Lang. Psychiatrische Notfälle. Erstmaßnahmen – Einweisungsrichtlinien – Fallbeispiele. Ecomed Storck Verlag 2022, 3. Auflage 2022
7 Benkert, Otto, Hippius, Hanns. Kompendium der Psychiatrischen Pharmakotherapie. Wiesbaden: Springer Berlin Heidelberg, 2020.
8 Gaebel, Wolfgang, Hasan, Alkomiet, Falkai, Peter. S3-Leitlinie Schizophrenie.
Berlin Heidelberg New York: Springer-Verlag, 2019.
9 Boden R et al.: Antipsychotics during pregnancy: relation to fetal and maternal metabolic effects. Arch Gen Psychiatry. 2012;69(7):715-721.
10 Pajonk, Frank-Gerald, Messer, Thomas, Berzewski, Horst. S2k-Leitlinie Notfallpsychiatrie. Wiesbaden: Springer Berlin Heidelberg, 2020.