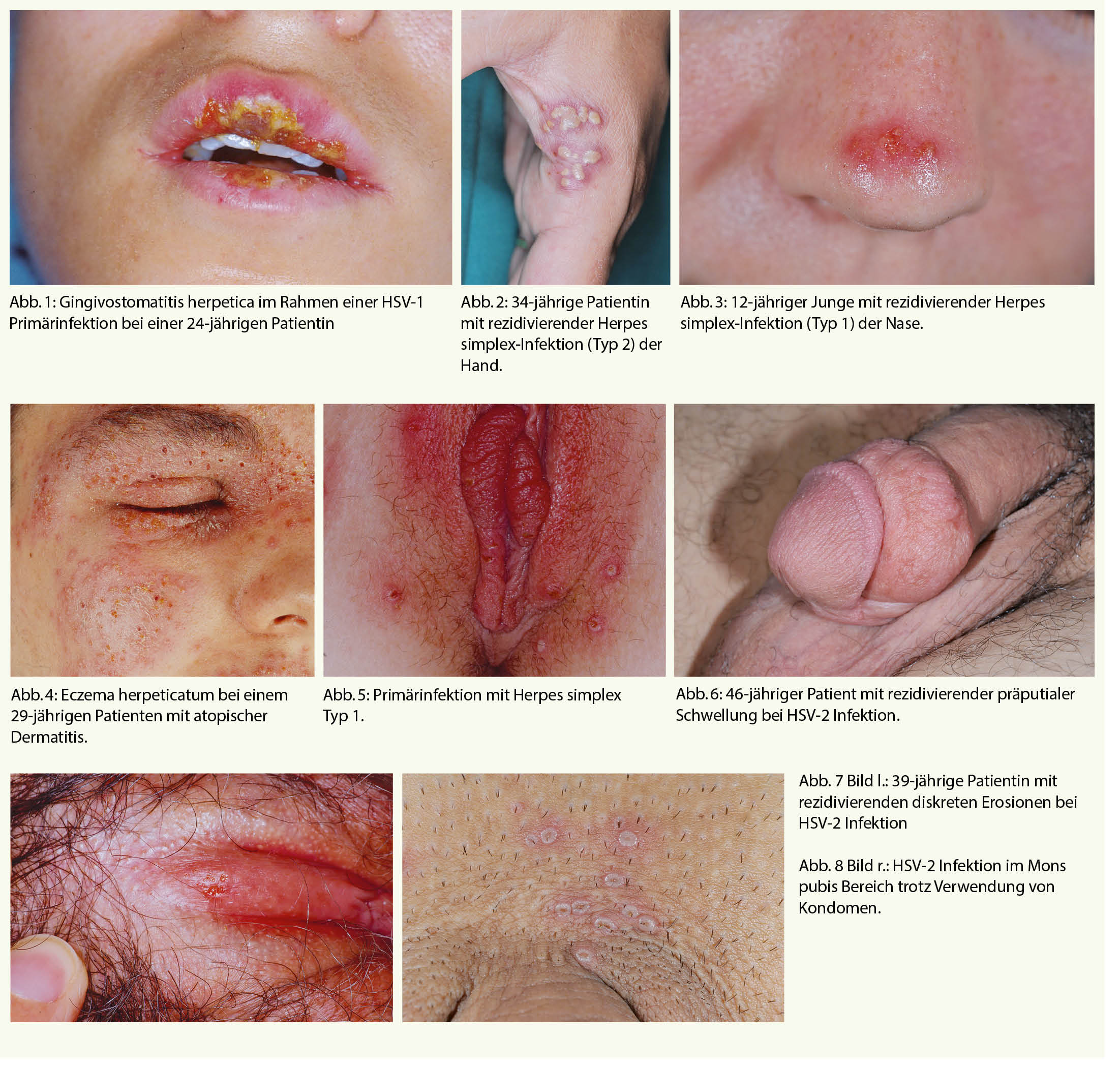
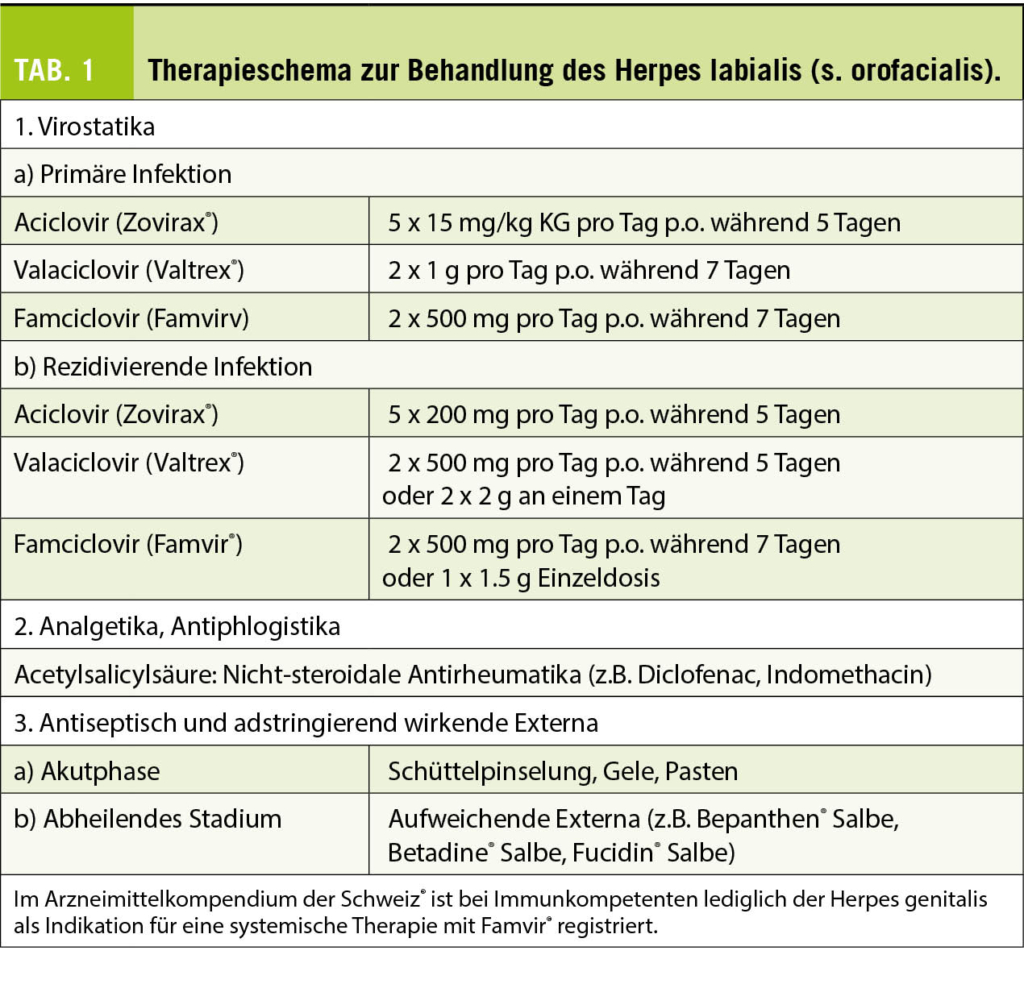
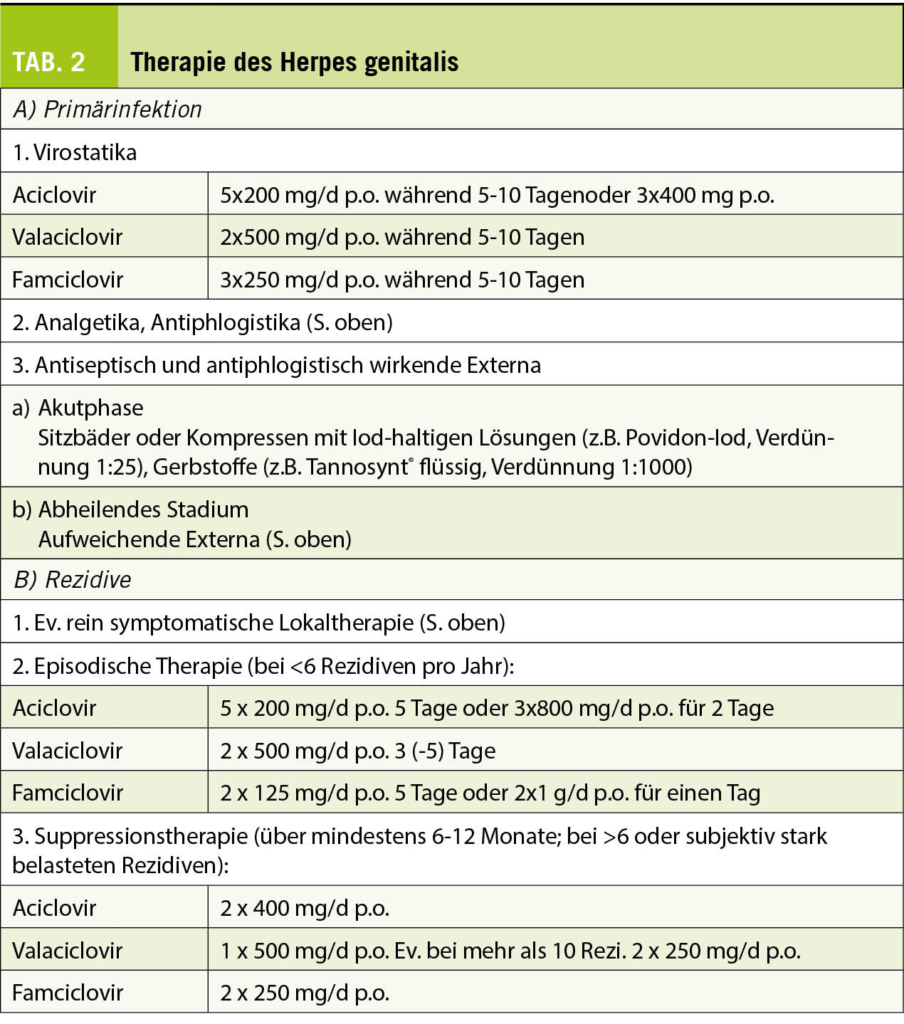
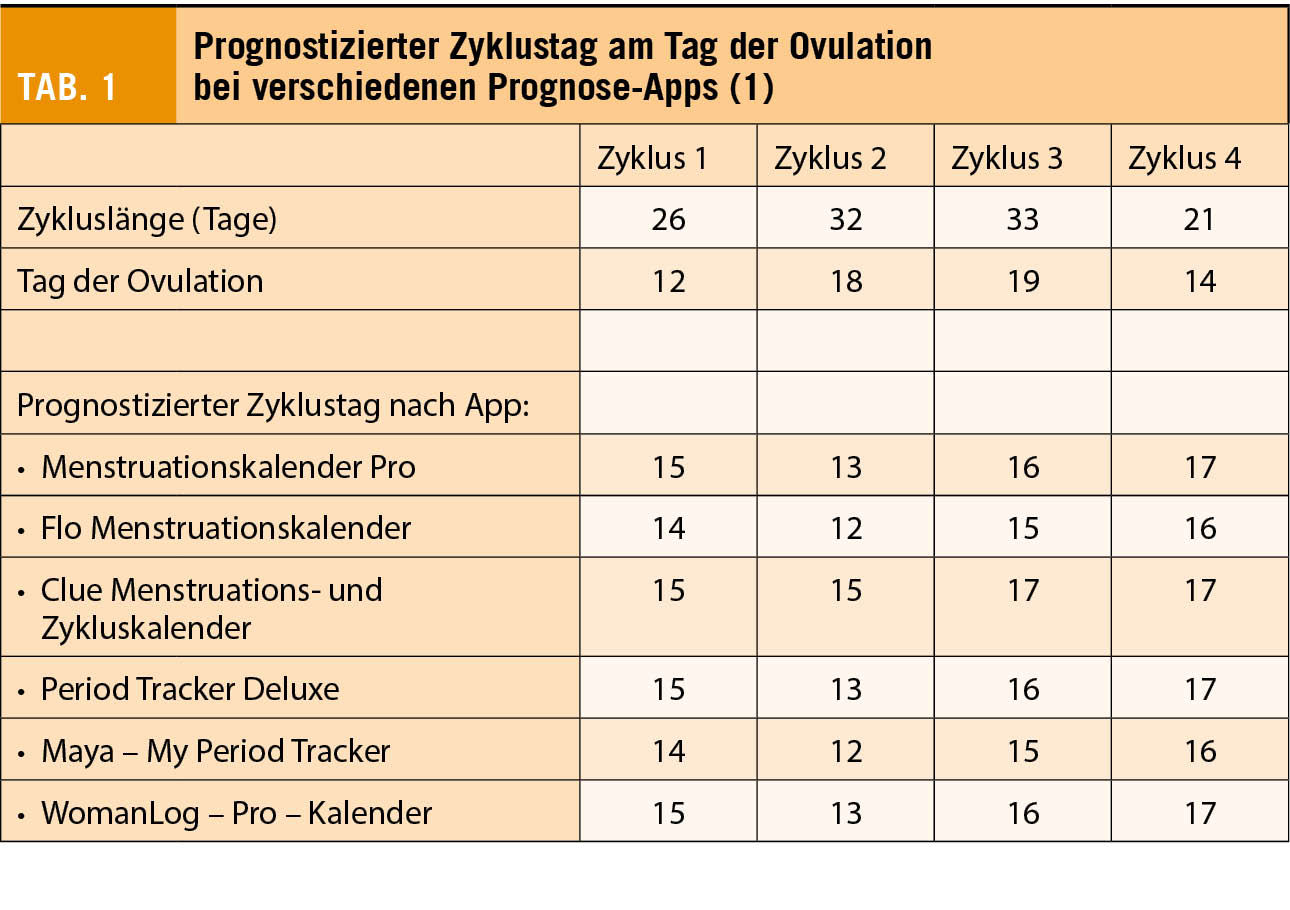
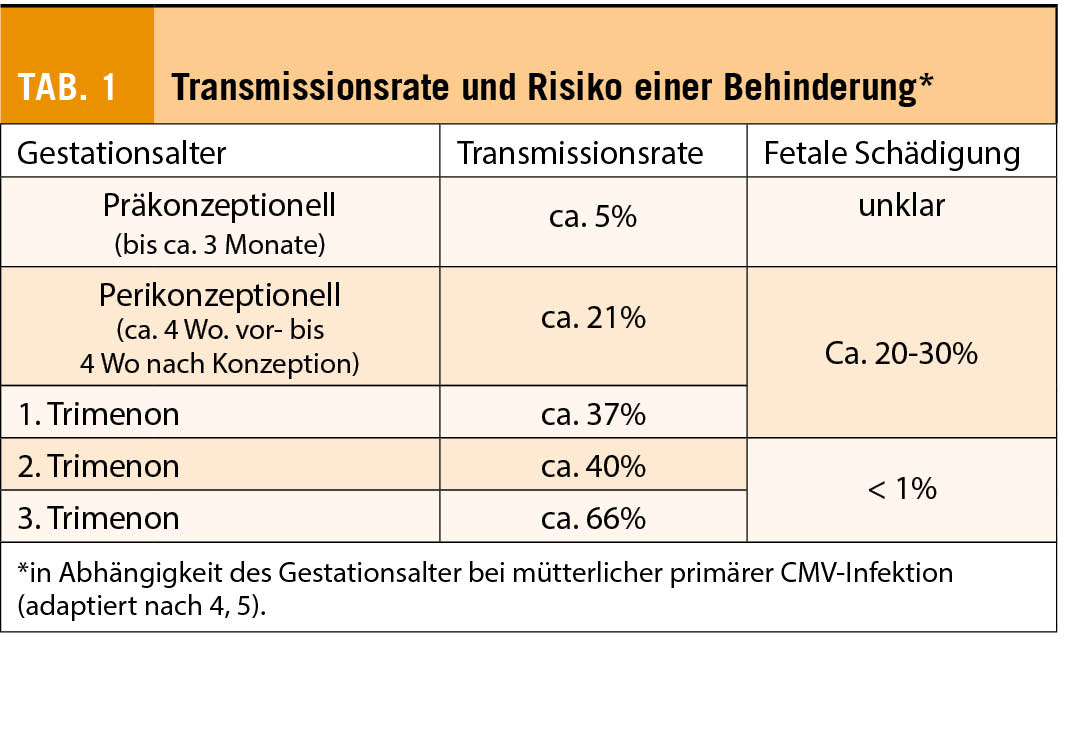
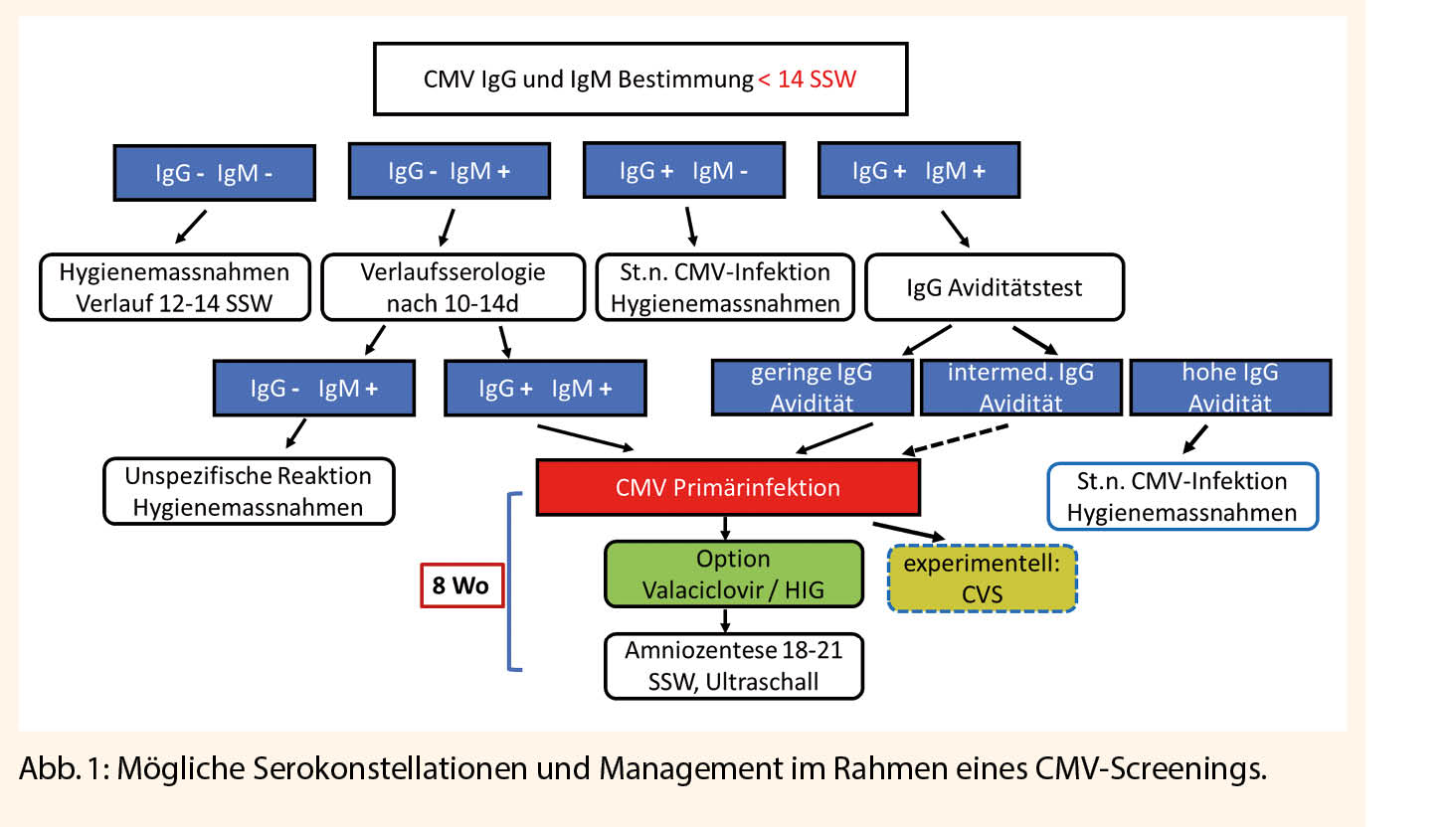
Übergewicht und Adipositas stellen die beiden wichtigsten Krankheitsmodulatoren des Risikos der chronischen Erkrankungen in der modernen Gesellschaft dar. Die Adipositas moduliert durch diverse Mechanismen die wichtigsten Risikofaktoren wie z.B. Bluthochdruck (in der Framingham-Studie kann über 70% des Blutdruck-Anstiegs mit dem Alter durch das erhöhe Körpergewicht erklärt werden), Diabetes mellitus Typ 2, Dyslipidämie und KHK, oder auch die vielfach unerkannte Schlafapnoe. Zudem zeigt sich die Bedeutung des Risikofaktors Übergewicht und Adipositas auf eindrückliche Weise in der Übersterblichkeit bei einem Covid-19 Infekt.
Übergewicht und Adipositas haben in den letzten 10 Jahren pandemisches Ausmass angenommen und es gibt kaum eine Weltregion, die nicht betroffen ist. Im Jahre 2013 erlangten Übergewicht und Adipositas bei der American Medical Association den Krankheitsstatus. Dieselbe Organisation lehnte das Krankheitslabel ein paar Jahre früher wegen Nicht-Erfüllung der klassischen Krankheitskriterien ab. Dies ganz im Gegensatz zur amerikanischen Adipositas-Fachgesellschaft (The Obesity Society), welche in einem Positionspapier Übergewicht und Adipositas bereits im Jahre 2008 als Krankheit taxierte. Trotz aller Kontroverse um die Krankheitsbezeichnung (1) war dies richtig, da damit mehr Ressourcen für die Prävention und Therapie zur Verfügung stehen.
Trotz diesem Krankheitslabel und extremsten Anstrengungen der modernen Forschung wurde bis anhin keine nachhaltige, nebenwirkungsarme und günstige Therapie gefunden und die Prävalenz und Inzidenz steigen weltweit weiterhin an. Dies unterstreicht die Komplexität der Pathogenese von Übergewicht und Adipositas. Mittlerweile sind ungefähr 700 Millionen Erdenbürgerinnen (40%) und -Bürger (39%) übergewichtig oder adipös (13%). Bis im Jahre 2050 werden bei gleichbleibenden epidemiologischen Trends 60-80% der Bevölkerung in westlichen Ländern übergewichtig oder adipös sein. In diesem Zusammenhang muss man sich ernsthaft die Frage stellen, ob ein Zustand, der praktisch alle Individuen in einer Gesellschaft betrifft, tatsächlich eine Krankheit ist. So basiert das Label Krankheit der amerikanischen Obesity Society auf der Aussage «diseases are defined as deviations from the normal or healthy structure or function» (2). Was alle machen, kann doch nicht krankhaft sein. Eine nicht ganz abwegige Überlegung und Argumentation. Das hohe Krankheitspotential einer erhöhten Fettmasse bleibt trotz dieser Kontoverse ein Fakt, und viele unserer Patienten sind in der Tat schwer krank.
Eine Erkrankung der Gesellschaft
Aufgrund der aktuellen globalen epidemiologischen Trends der Adipositas muss bei kritisch realistischer Betrachtung die Adipositas vielmehr als Krankheit der modernen Konsum-Gesellschaft betrachtet werden und weniger als Erkrankung eines einzelnen Individuums. Die langfristige nachhaltige Lösung der Adipositas-Pandemie beinhaltet also nicht nur die Behandlung von einzelnen Patienten, sondern sollte im Besonderen auch die Konsum-Gesellschaft als Ganzes, oder zumindest deren Treiber, «behandeln».
Gemäss Wikipedia bezeichnet der Begriff der Konsumgesellschaft eine Gesellschaft, in der die Befriedigung verschiedenster Bedürfnisse nur durch den Konsum (selbstverständlich gegen Bezahlung) möglich ist (3). In diesem Kontext stellt sich die Gretchenfrage: Warum verfolgen denn die Menschen einen kalorischen Überkonsum bis zur Krankheit? Diese Frage wollen wir hier nicht beantworten, und viele gesellschaftliche und individuelle Einzelfaktoren sind von Bedeutung. Unser modernes zunehmend konzentriertes Ernährungssystem (Food System) mit einer Steuerung des Konsums durch einige wenige Anbieter ist pathophysiologisch von zentraler Bedeutung. Viele Konsumenten unterliegen dem Irrglauben, dass sie selbst einzig und allein bestimmen, was sie essen. Leider ist dem nicht so – der Konsument bestimmt lediglich, was er aus dem Angebot auswählt und kauft und am Ende isst. Jeder muss sich jedoch nach dem Angebot, der Verfügbarkeit und den Verkaufspreisen richten. Viele Produkte, die für die Gesundheit förderlich wären, verschwinden vom Markt, wenn diese nicht verkauft werden oder auch zu aufwändig hergestellt werden müssen. Zudem muss die Nahrung möglichst billig sein und wir wissen, dass billige rekonstituierte Nahrungsmittel den Überkonsum fördern. Der günstige Preis geht in der Regel auf Kosten der ernährungsphysiologischen Qualität der Produkte und am Ende auf Kosten der Gesundheit. Individuelle pathophysiologische Faktoren und Konstellationen mit zunehmenden vielschichtigen endogenen und exogenen Stressoren kommen dazu und machen eine grosse Anzahl der Konsumenten zu Patienten.
Die Bedeutung der Werbung wird nach wie vor unterschätzt. Die Nahrungsmittel-Verfügbarkeit ist ubiquitär – sozusagen 24h/7 Tage. «Mindless Eating» praktiziert die Mehrheit der Population. Jährlich werden Tausende neuer Produkte auf den Markt geworfen – meist auch mit neuen Geschmacksvarianten. Der Konsum wird durch modernste Neuromarketing-Erkenntnisse gefördert: die Physiologie von Hunger und Sättigung des Konsumenten wird dabei überrumpelt und kritische Stimmen fragen, wo denn der Konsumentenschutz bleibt. Neue Forschungsergebnisse bestätigen den seit langem gehegten Verdacht, dass viele dieser modernen Produkte ein hohes Abhängigkeitspotential haben könnten – vergleichbar mit den klassischen Abhängigkeitssyndromen. So wird vermutet, dass bis zu 20% der übergewichtigen und adipösen Patienten die Kriterien für «Esssucht» erfüllen und entsprechend auch spezifische therapeutische Strategien benötigen würden. Wir praktizieren eine absurde legitime Förderung des Konsums und kannibalisieren damit unsere Gesundheit und auch unser Gesundheitssystem.
China und auch viele Entwicklungsländer werden mittlerweile als «lebende Laboratorien» bezeichnet. In China steigt die Prävalenz von Übergewicht und Adipositas in erschreckendem Ausmass an und die Treiber (systemische und individuelle Treiber, sowie Umgebungsfaktoren inklusive sozioökonomische Determinanten) dieser Entwicklung sind bekannt (4) und wurden in vielen anderen Weltregionen schon erfolgreich «getestet». China und andere Weltregionen unterliegen denselben Kräften und Strömungen der Konsumgesellschaft, die uns auch übergewichtig und adipös machen. Die Kontrolle der systemischen Treiber sollte Priorität haben; meist wird aber aus naheliegenden Gründen nur auf das Individuum fokussiert. Die aktuellen Trends geben unserem Arztkollegen Hippokrates recht, der sagte: «Der Mensch stirbt nicht, er bringt sich selbst um».
Eating «on the go»
«Eating on the go» ist eine typische Multitasking-Situation. Auch Gehen und Laufen erfordert eine hohe kognitive Leistung. So ist die Kombination von Laufen und Smartphone-Gebrauch – allenfalls sogar mit gleichzeitiger Nahrungszufuhr – mit nachteiligen Wirkungen. Fussgänger-Unfälle sind infolge dieser Kombination in den letzten Jahren um ein Mehrfaches angestiegen und neuere Arbeiten weisen auch darauf hin, dass sich durch dieses Verhalten auch das Gangbild in einer physiologisch nachteiligen Weise verändert. Elektromyographische Studien zeigen, dass die muskuläre Aktivität z.B. des M. tibialis anterior, gastrocnemius, rectus femoris, gluteus maximus und gluteus medius abnimmt (5) (was zumindest theoretisch in einem verminderten Energieverbrauch resultieren kann, abgesehen von diversen artikulären und muskuloskeletalen Beschwerden). Zudem wissen wir, dass Medienkonsum in Form von TV oder auch Gaming mit einem erhöhten Körpergewicht (unabhängig vom Energieverbrauch durch Bewegung) verbunden ist (6). Auch die Verwendung eines Smartphones während dem Essen ist mit einer höheren Energiezufuhr und Adipositas assoziiert (7). Auch hier schliesst sich die physiologische respektive pathophysiologische Schlaufe der Abhängigkeit: Smartphone-Abhängigkeit korreliert mit einem ungünstigen, gewichtsfördernden Essverhalten (8).
Ernährungsempfehlungen
Eine Empfehlung ist nur wirksam, wenn diese auch umgesetzt werden kann. Gerade wenn es um Gesundheitsempfehlungen geht, sollen diese, wenn immer möglich, individuell angepasst werden – eine Personalisierung der Empfehlungen ist oftmals der Grundpfeiler für den nachhaltigen Erfolg.
Eine Reduktion oder sogar Vermeidung des Konsums von ultraprozessierten (meist rekonstituierten) Nahrungsmitteln ist dabei prioritär. Die ubiquitäre, zeitlich unbeschränkte Verfügbarkeit dieser Nahrungsmittel ist eine zentrale Determinante der Adipositas-Epidemie (9) und bald stammen mehr als die Hälfte der zugeführten Kalorien von (ultra-)prozessierten Nahrungsmitteln. Diese Empfehlung erscheint für alle Patienten (aber auch Noch-Nicht-Patienten) unabhängig vom Körpergewicht als sinnvoll. Verschiedenste epidemiologische und experimentelle Studien zeigten, dass die Einnahme von ultraprozessierten Nahrungsmitteln den hedonistischen Überkonsum fördern (10) und auch die kardiovaskuläre sowie Krebs-Mortalität steigern (11). Zwischen der Zufuhr an prozessierten Nahrungsmitteln und dem Übergewicht und Adipositas besteht eine kausale Beziehung. In einer prospektiven Studie von Fazzino et al. (12) zeigte sich, dass ein Ernährungsmuster mit einem hohen Anteil an hyerpalatablen prozessierten Nahrungsmitteln zu einer ausgeprägteren Gewichtszunahme führt als bei Vermeidung dieser Nahrungsmittel. Hedonistisches Essen – induziert durch die modernen Nahrungsmittel und potenziert durch diverse individuelle und gesellschaftliche Faktoren, stellt wohl eine zentrale Hauptursache der aktuellen Adipositas-Pandemie dar. Sollte die Adipositas-Pandemie und die Belastung des Gesundheitssystems sowie der vielen Einzelschicksale kontrolliert werden, ist es wohl unumgänglich, den Markt und die Verbreitung dieser hyperpalatablen hedonistischen Nahrungsmittel zu regulieren und auch unphysiologische konsumfördernde Stressoren des Alltags anzugehen.
Neue pharmakologische Therapiemöglichkeiten
Übergewicht und Adipositas sind chronische Erkrankungen und es bedarf einer chronischen (lebenslänglichen) Therapie und Prävention. So werden unter anderem Artischocken-Supplemente, Himbeeren-Extrakt, Hoodia Gordonii oder Zichorien-Wurzeln zur Gewichtsabnahme empfohlen. In der Regel sind diese Produkte nur ungenügend geprüft und ohne nachhaltige Wirkung.
Seit ein paar Jahren stehen uns neue pharmakologische Therapieprinzipien in Form von Glukoagon-Like-Peptide-1 (GLP-1)-Agonisten zur Verfügung. Diese Pharmaka (sogenannte Inkretin-Mimetika) wurden zur Therapie des Diabetes mellitus Typ 2 entwickelt und wurden bereits vor gut 15 Jahren erstmalig zugelassen. Es zeigte sich schon in den ersten Studien, dass die GLP-1-Agonisten nicht nur die diabetische Stoffwechsellage verbessern, sondern durch diverse Wirkungen (u.a. Förderung der Insulinsekretion, Hemmung der Glukagonsekretion, Förderung der Sättigung durch ZNS-Effekte, Verminderung des Hungergefühls, Modulation der Magenentleerung) auch einen Gewichtsverlust bewirken können (13). Liraglutid und Semaglutid sind die im Moment bekanntesten Vertreter dieser Pharmaka-Klasse. In verschiedenen gross angelegten Studien zeigte sich eine ausgeprägte Gewichtsreduktion durch die Verabreichung des GLP-1-Agonisten Liraglutid (tägliche Anwendung) (14) und dessen Weiterentwicklung Semaglutid (wöchentlicher Anwendung) (15) mit und ohne begleitender Lifestyle-Intervention. Die gewichtsreduzierenden Effekte dieser Pharmaka sind etwa doppelt so hoch als wir dies von früheren Pharmaka her kennen. So induzierte Semaglutid nach einem guten Jahr in adipösen, nicht-diabetischen Patienten einen Gewichtsverlust von 14.9% (-15.3 kg) im Vergleich zu 2.4% (-2.6 kg) in der Placebo Gruppe (STEP-1-Studie). Knapp ein Drittel der Teilnehmer (32%) erreichte sogar einen Gewichtsverlust von über 20% (15). Dies sind in der Tat eindrückliche Resultate, welche erwartungsgemäss auch in einer Verbesserung diverser Risikofaktoren resultierten (Blutdrucksenkung oder Verbesserung des Lipidprofils). Im Moment ist es allerdings noch unklar, ob dadurch auch die kardiovaskulären Endpunkte beeinflusst werden. Wie heutzutage aus ethischen Gründen notwendig, haben alle Patienten gleichzeitig auch noch eine klassische Lebensstil-Intervention implementiert oder zumindest versucht zu implementieren. Letztere hatte einen langfristig wohl kaum zu unterschätzenden modulatorischen Effekt auf das Ausmass der Gewichtsreduktion (sogenannte STEP-3-Studie) (16). Auch wenn es keine konkreten Hinweise auf ein Nachlassen der Wirkung bei längerer Applikation gibt, wird sich erst bei breiterer Anwendung zeigen, wie nachhaltig diese neuen Therapiestrategien sind. In den bisherigen Studien zeigte sich eine Abflachung der Wirkung nach gut einem Jahr. Es scheint, dass die nicht pharmakologischen Massnahmen während der Applikation dieser Pharmaka nicht von zu grosser Bedeutung sind, allerdings werden diese bei Sistierung der medikamentösen Therapie zunehmende Bedeutung haben.
Die Entwicklung dieser GLP-1-Agonisten und im Besonderen auch deren orale Anwendungsmöglichkeiten sind Meilensteine der pharmakologischen Technologie und Innovation. Die kurzfristigen Nebenwirkungen (im Besonderen gastrointestinale Symptome wie z.B. Übelkeit und Erbrechen) sind unangenehm und unter Umständen auch ein Teil des therapeutischen Wirkprinzips; die Bedeutung und der Stellenwert von anderen langfristigen Nebenwirkungen (Pankreatitis, Cholelithiasis, oder medulläres Schilddrüsen-Karzinom bei entsprechender Prädisposition) sind zurzeit noch ungenügend bekannt.
Bei diesem Artikel handelt es sich um einen Zweitabdruck des in info@herz 05-2021 erschienen Originalartikels.
Copyright bei Aerzteverlag medinfo AG
Klinik und Poliklinik für Innere Medizin
Universitätsspital Zürich
Rämistrasse 100
8044 Zürich
paolo.suter@usz.ch
Der Autor hat keine Interessenskonflikte im Zusammenhang mit diesem Artikel deklariert.
1. Müller MJ, Geisler C. Defining obesity as a disease. European Journal of Clinical Nutrition 2017;71:1256-8.
2. Jastreboff AM, Kotz CM, Kahan S, Kelly AS, Heymsfield SB. Obesity as a Disease: The Obesity Society 2018 Position Statement. Obesity 2019;27:7-9.
3. . (Accessed 1. Juli 2021, 2021, at https://de.wikipedia.org/wiki/Konsumgesellschaft.)
4. Pan X-F, Wang L, Pan A. Epidemiology and determinants of obesity in China. The Lancet Diabetes & Endocrinology 2021;9:373-92.
5. Lee D-H, Jeon H-J. The effect of the use of smartphone while walking on the electromyography activity of the lower extremity in young students. J Exerc Rehabil 2021;17:138-44.
6. Stettler N, Signer TM, Suter PM. Electronic games and environmental factors associated with childhood obesity in Switzerland. Obes Res 2004;12:896-903.
7. Gonçalves R, Barreto DA, Monteiro PI, et al. Smartphone use while eating increases caloric ingestion. Physiol Behav 2019;204:93-9.
8. Kim Y, Lee N, Lim Y. Gender differences in the association of smartphone addiction with food group consumption among Korean adolescents. Public Health 2017;145:132-5.
9. Zobel EH, Hansen TW, Rossing P, von Scholten BJ. Global Changes in Food Supply and the Obesity Epidemic. Current Obesity Reports 2016;5:449-55.
10. Hall KD, Ayuketah A, Brychta R, et al. Ultra-Processed Diets Cause Excess Calorie Intake and Weight Gain: An Inpatient Randomized Controlled Trial of Ad Libitum Food Intake. Cell Metab 2019;30:67-77.e3.
11. Srour B, Fezeu LK, Kesse-Guyot E, et al. Ultra-processed food intake and risk of cardiovascular disease: prospective cohort study (NutriNet-Santé). BMJ 2019;365:l1451.
12. Fazzino TL, Dorling JL, Apolzan JW, Martin CK. Meal composition during an ad libitum buffet meal and longitudinal predictions of weight and percent body fat change: The role of hyper-palatable, energy dense, and ultra-processed foods. Appetite 2021;167:105592.
13. Drucker DJ, Habener JF, Holst JJ. Discovery, characterization, and clinical development of the glucagon-like peptides. J Clin Invest 2017;127:4217-27.
14. Lundgren JR, Janus C, Jensen SBK, et al. Healthy Weight Loss Maintenance with Exercise, Liraglutide, or Both Combined. New England Journal of Medicine 2021;384:1719-30.
15. Wilding JPH, Batterham RL, Calanna S, et al. Once-Weekly Semaglutide in Adults with Overweight or Obesity. New England Journal of Medicine 2021;384:989-1002.
16. Wadden TA, Bailey TS, Billings LK, et al. Effect of Subcutaneous Semaglutide vs Placebo as an Adjunct to Intensive Behavioral Therapy on Body Weight in Adults With Overweight or Obesity: The STEP 3 Randomized Clinical Trial. JAMA 2021;325:1403-13.