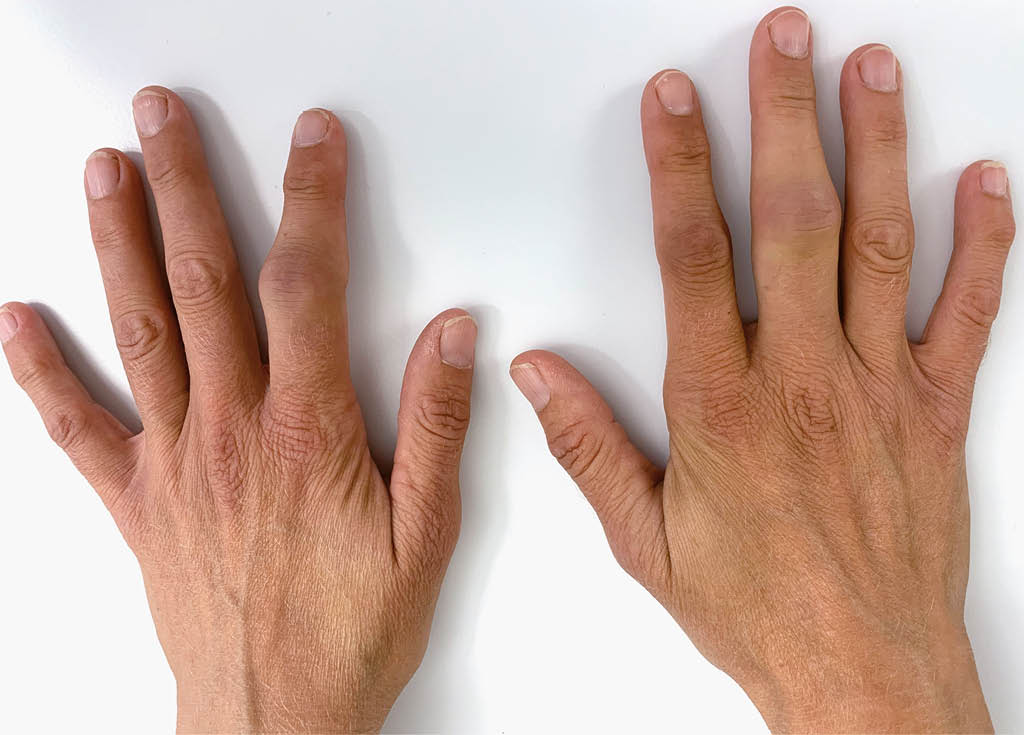
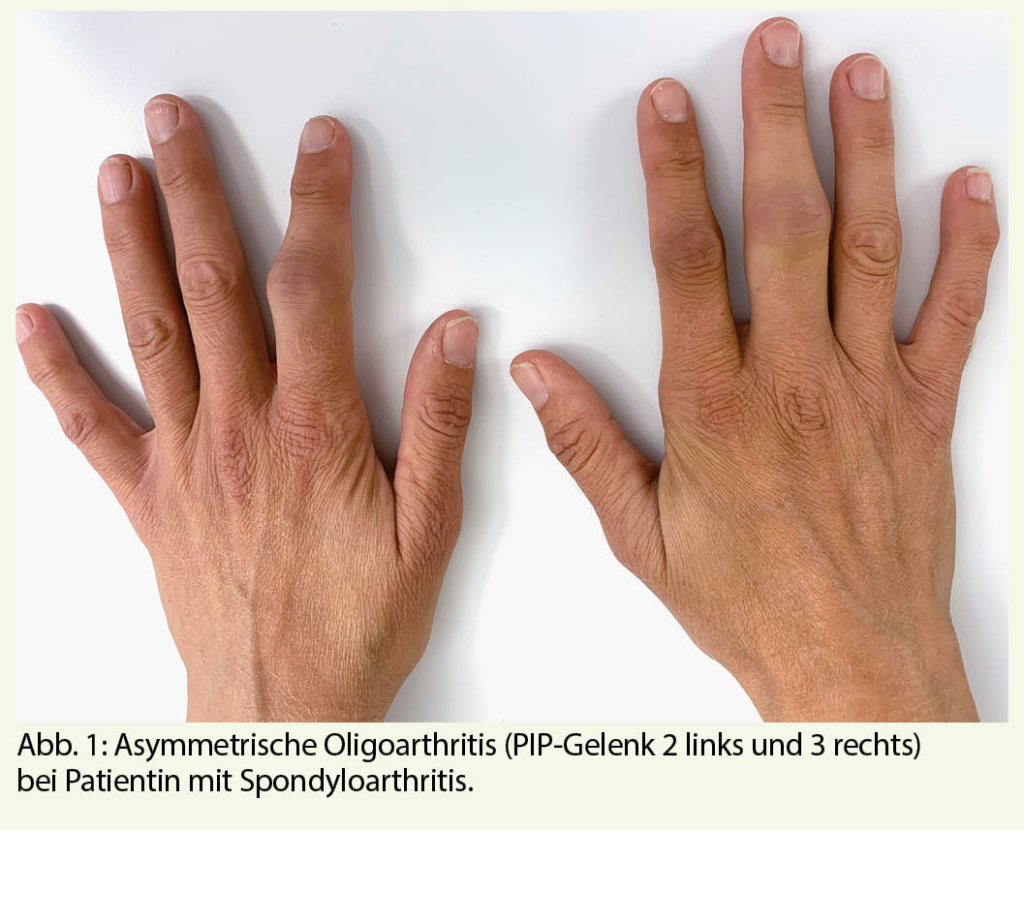
La sclérose en plaques (SEP) est une maladie inflammatoire conduisant à une destruction de la gaine de myéline et des fibres nerveuses. En Suisse, il est estimé que 15 000 personnes souffrent de cette maladie. Les premiers symptômes apparaissent le plus souvent entre 20 et 40 ans, ce qui rend cette maladie neurologique la plus fréquente dans cette tranche d’ âge.
Dans la SEP, un dérèglement du système immunitaire est observé ; ce dernier est composé d’ un système immunitaire inné, qui répond rapidement aux attaques externes et d’ une réponse immunitaire spécifique, appelé réponse adaptative. Dans cette maladie, les lymphocytes du système immunitaire adaptatif sont activés à l’ extérieur du système nerveux central (SNC), soit principalement au niveau des organes lymphoïdes secondaires. Les lymphocytes traversent ensuite la barrière hémato-encéphalique (BHE) et infiltrent le SNC à différentes localisations et à différents moments, ce qui conduit à l’ apparition séquentielle de plaques (1). Histologiquement, ces plaques sont caractérisées par des infiltrats péri-veinulaires focaux de cellules immunitaires (lymphocytes T activés, macrophages, lymphocytes B), par un œdème témoignant de la rupture de la BHE puis par des zones de démyélinisation et de perte axonale. Ces agressions répétées conduisent progressivement à une souffrance du parenchyme cérébral et médullaire.
L’ origine de la SEP est multifactorielle. Les études d’ association à l’ échelle du génome (GWAS) ont montré que la susceptibilité génétique est associée principalement à des gènes liés au système immunitaire. L’ haplotype HLADRB1*1501 est le gène le plus associé à la SEP et augmente le risque de 4 fois de développer la maladie (2). Des jumeaux monozygotes ont cependant seulement 25 % de risque de développer tous deux la SEP, ce qui laisse une grande part de responsabilités aux facteurs environnementaux (3). En premier, l’ exposition aux agents infectieux, plus particulièrement au virus EBV, virus de la famille des Herpes. Une étude longitudinale prospective de militaires américains a montré que la totalité des individus qui développaient une SEP suivant leur inclusion dans l’ étude avaient une réponse immunitaire contre EBV alors que 35 % des soldats n’ ayant pas développé la maladie avaient des sérologies EBV négatives. L’ exposition au virus EBV est donc nécessaire mais pas suffisante pour développer la maladie (4). Parmi les autres facteurs environnementaux,
le tabagisme joue un rôle néfaste sur la progression de la SEP (5). On compte 50 % de patients SEP de plus parmi les tabagiques (6). Le risque de SEP est inversement proportionnel au temps que les enfants passent dehors et ceci en lien avec les carences en vitamine D (7).
Symptômes de la SEP
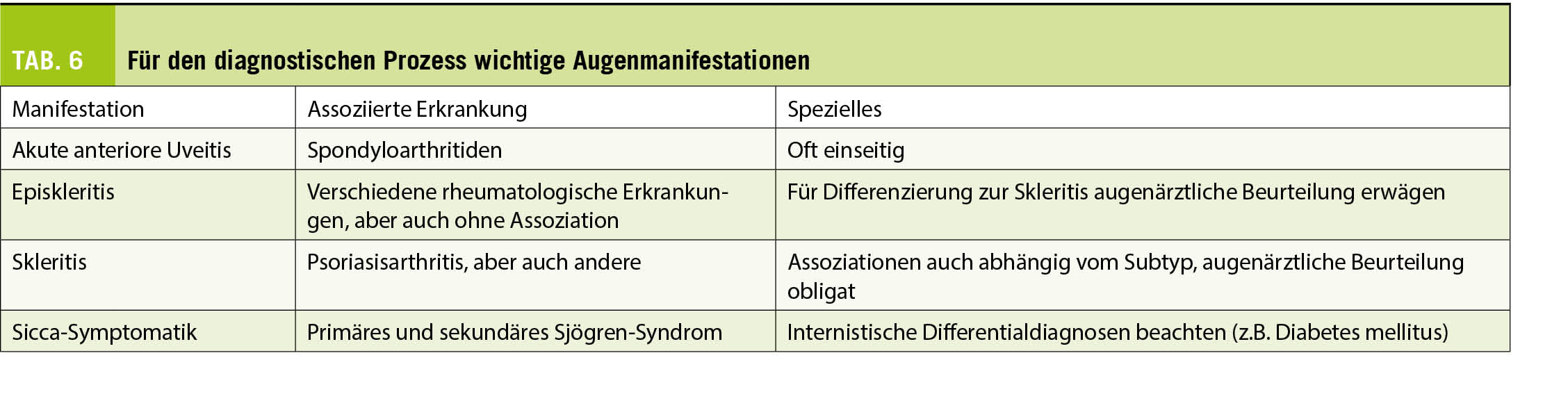
Etant donné l’ atteinte possible de toutes les structures du SNC, les symptômes et signes cliniques sont divers. La neuropathie optique rétrobulbaire (NORB), caractérisée par une baisse de l’ acuité visuelle monoculaire et des douleurs à la mobilisation oculaire, révèle la maladie jusqu’ à 30 % des cas. Une myélite, avec possiblement un déficit sensitif ou moteur d’ intensité variable et parfois des troubles vésico-sphinctériens avec des urgences mictionnelles est un autre mode de présentation. Des troubles de l’ équilibre, de la marche, une atteinte cérébelleuse, la présence de douleurs neurogènes, fatigue et troubles cognitifs sont de même fréquemment observés.
Formes cliniques de la SEP
Les symptômes neurologiques qui s’ installent de façon subaiguë entre quelques heures et quelques jours et qui durent plus que 24 heures (en dehors d’ un contexte infectieux), correspondent à des poussées. Ces symptômes vont récupérer de manière plus ou moins complète, c’ est la phase de rémission. Plus rarement, les symptômes neurologiques, en particulier les troubles de la marche, vont s’ installer progressivement avec une aggravation continue sur une période de plus d’ un an. Sur la base de la présentation neurologique, plusieurs formes de sclérose en plaques sont identifiées.
La forme poussée-rémission (ou récurrente-rémittente) est la forme la plus fréquente au début de la maladie (environ 80 % des patients). Elle débute le plus souvent entre 20 et 40 ans avec une prédominance féminine (ratio femme/homme à 3 : 1) et se caractérise par des poussées qui peuvent conduire à des séquelles neurologiques qui sont stables entre les poussées.
Après 15-20 ans de maladie, les poussées deviennent moins fréquentes et une progression neurologique est observée indépendamment des poussées, ceci correspond à la forme secondairement progressive, la forme tardive de la forme rémittente-récurrente (8).
Chez environ 20 % des patients, les symptômes neurologiques sont d’ emblée lentement progressifs sans poussées se manifestant surtout par des troubles de la marche ou des troubles cognitifs. Il s’ agit de la forme primaire progressive.
Diagnostic
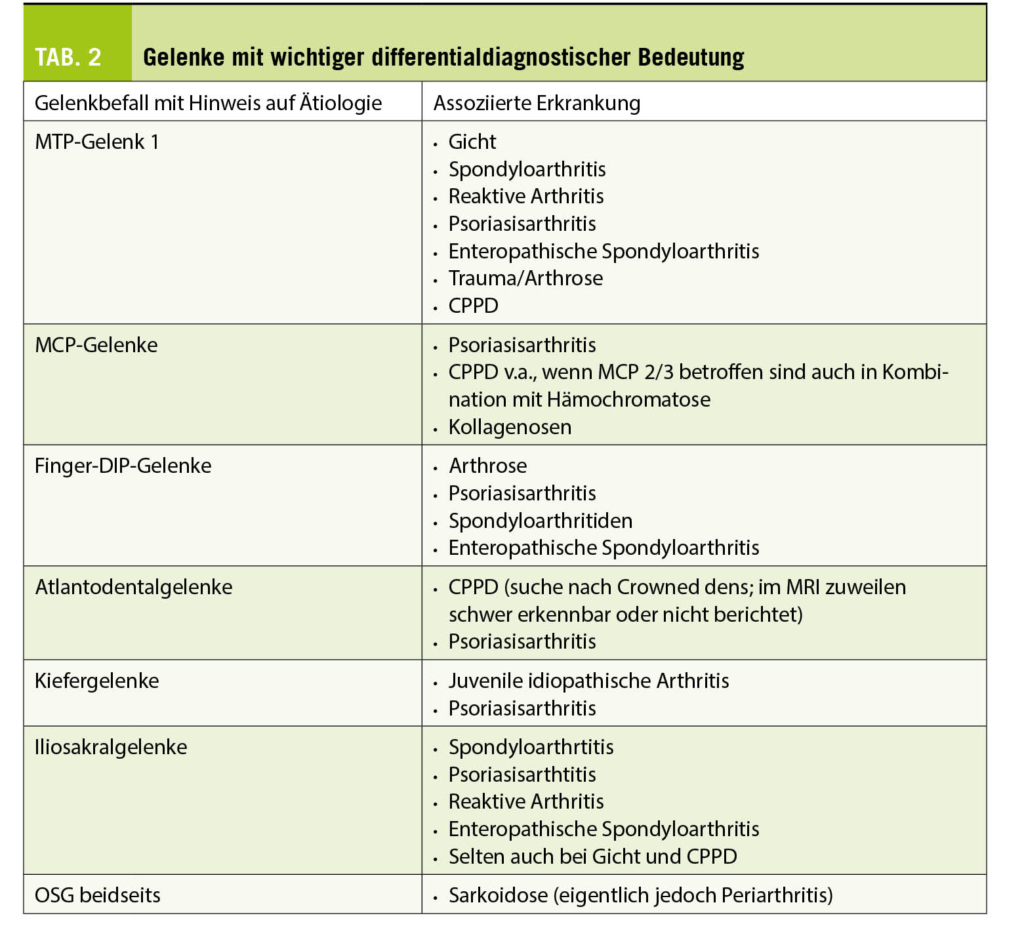
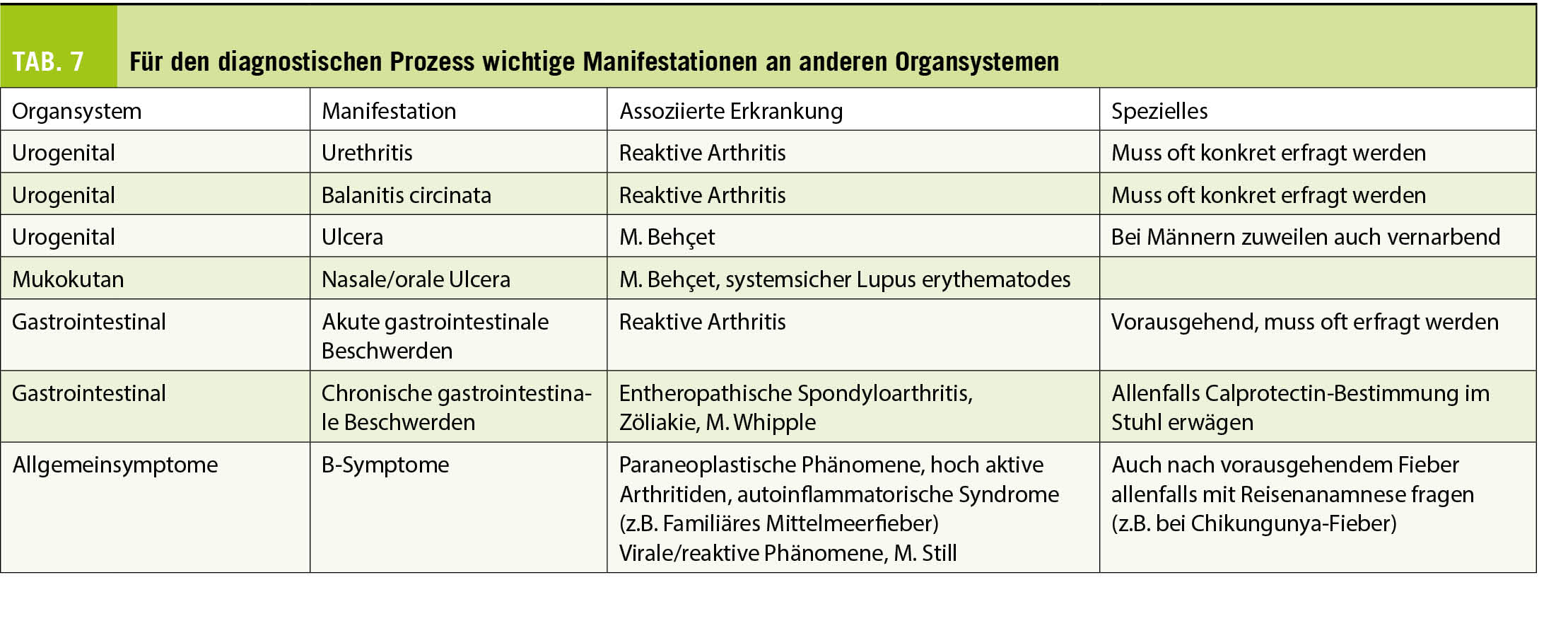
Le diagnostic de la SEP repose sur des arguments cliniques (poussées et progression), radiologiques (sur la base de l’ IRM cérébro-médullaire) et biologique (analyse du liquide céphalorachidien (LCR)). L’ analyse du LCR permet l’ exclusion d’ une cause alternative et d’ établir la dissémination dans le temps de part la présence de bandes oligoclonales (BOC) présentes uniquement dans le LCR et pas le sérum. Les critères diagnostiques sont réévalués environ tous les 5 ans, les derniers étant les Critères McDonald 2017 (9). Ils sont basés sur des critères de dissémination dans le temps (plusieurs poussées cliniques et/ou lésions d’ âge différents à l’ imagerie par résonance magnétique (IRM) et/ou présence de BOC dans le LCR uniquement) et de dissémination dans l’ espace (lésions localisées dans au moins deux endroits différents du SNC). L’ exclusion d’ une cause alternative est également nécessaire, le diagnostic de SEP reste un diagnostic d’ exclusion.
Prise en charge clinique
La sclérose en plaques n’ est pas une maladie curable, cependant les traitements disponibles aujourd’ hui permettent de freiner et bloquer l’ évolution de la maladie. La prise en charge repose sur le traitement médicamenteux de la poussée, les traitements de fond qui permettent de freiner l’ évolution de la maladie, les traitements symptomatiques et la correction des facteurs de risque environnementaux.
Traitement de la poussée
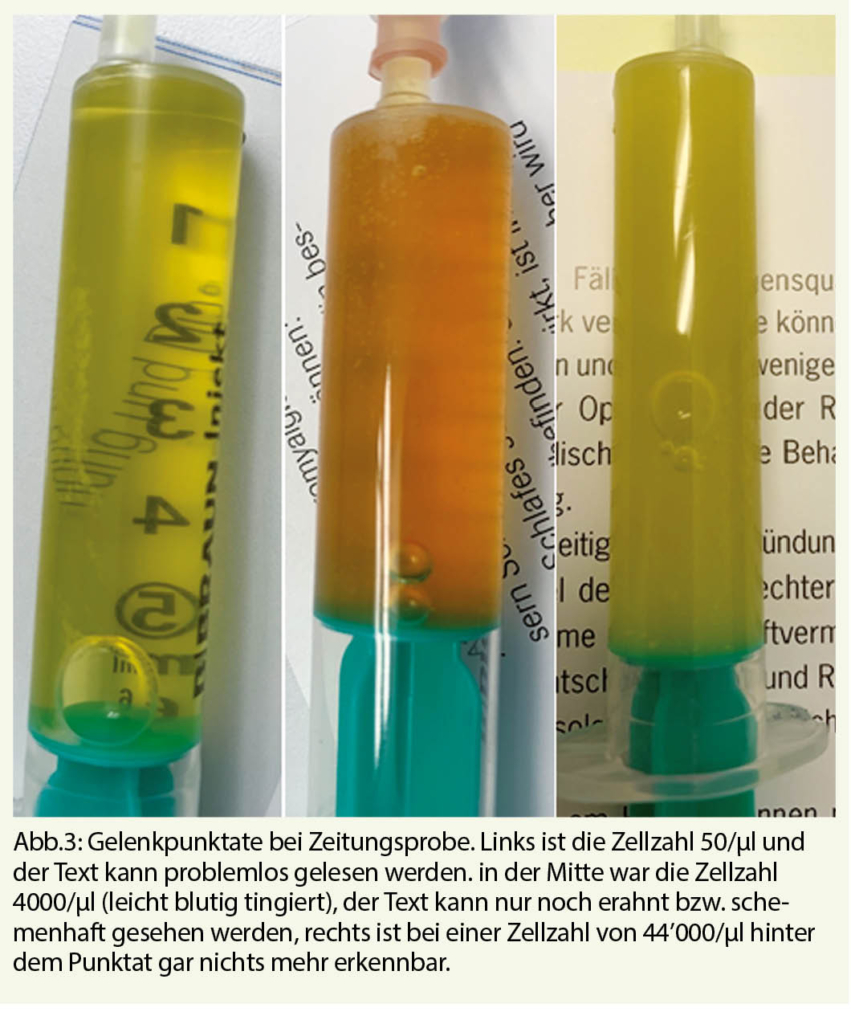
Le traitement de la poussée consiste en de hautes doses de corticostéroïdes qui peuvent s’ administrer en intraveineux, soit du Solumédrol 1 gr 1 x /jour sur 3 jours ou 500 mg 1 x /jour sur 5 jours. Récemment, il a été montré que des doses orales à des doses similaires (Médrol) peuvent être utilisées (10). Cependant, ce traitement ne change pas l’ évolution au long cours mais permet une récupération plus rapide des symptômes. Il est donc réservé à des symptômes invalidants (e.g. perte de vision sévère, atteinte motrice sévère). Un schéma dégressif de Prednisone n’ est en général pas prescrit et est réservé en cas de myélite transverse ou de névrite optique sévère.
Traitements de fond
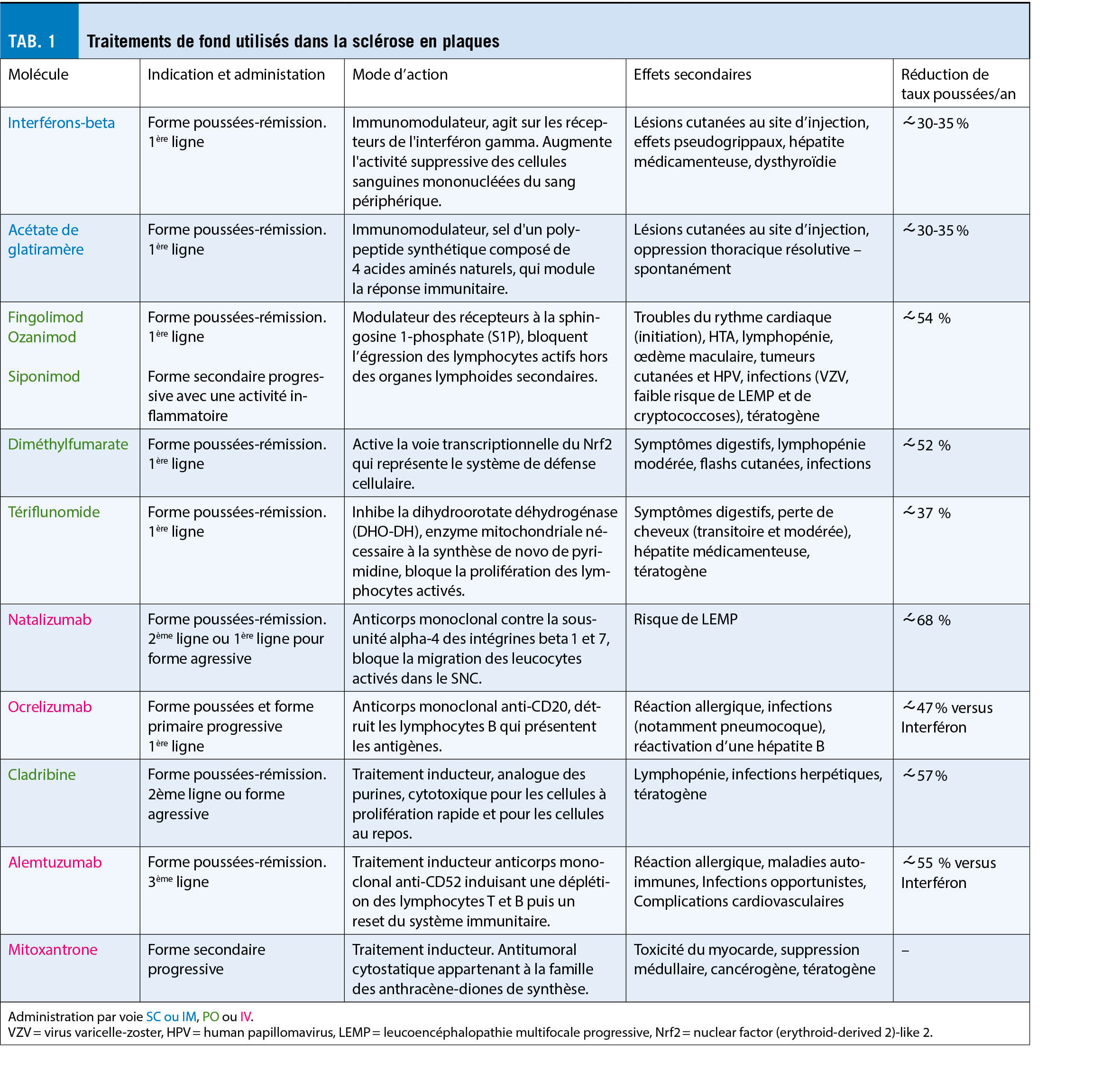
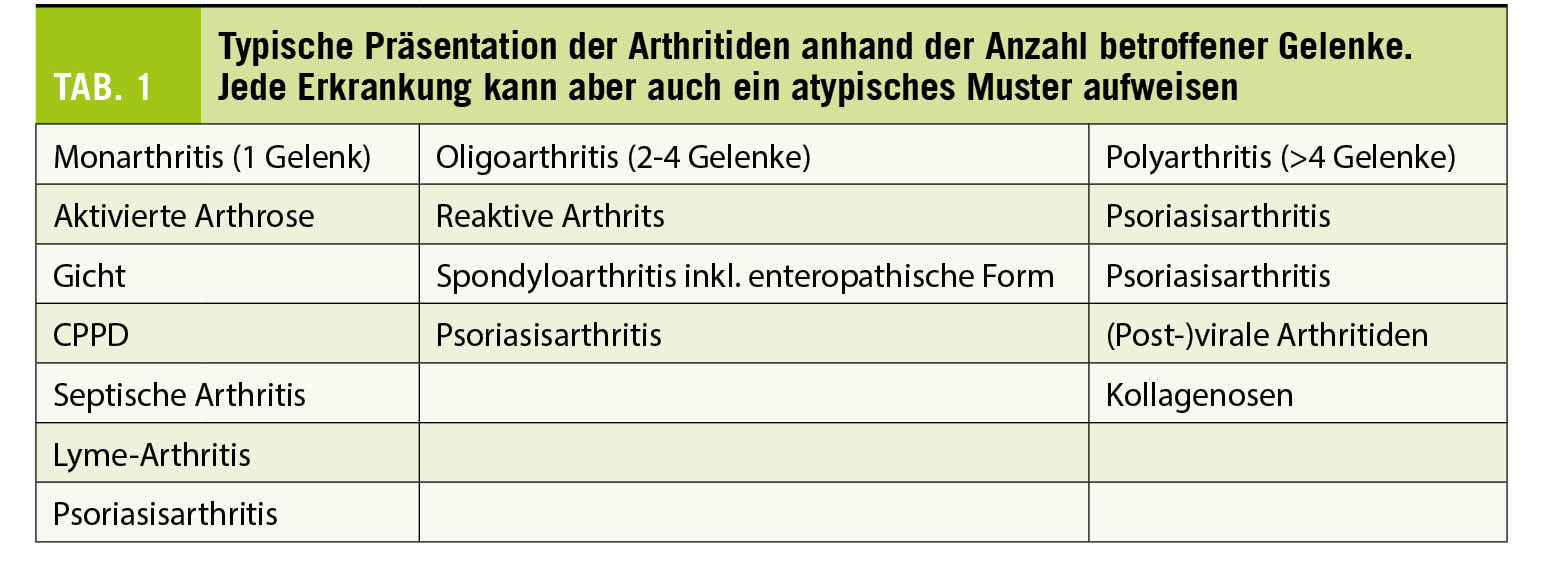
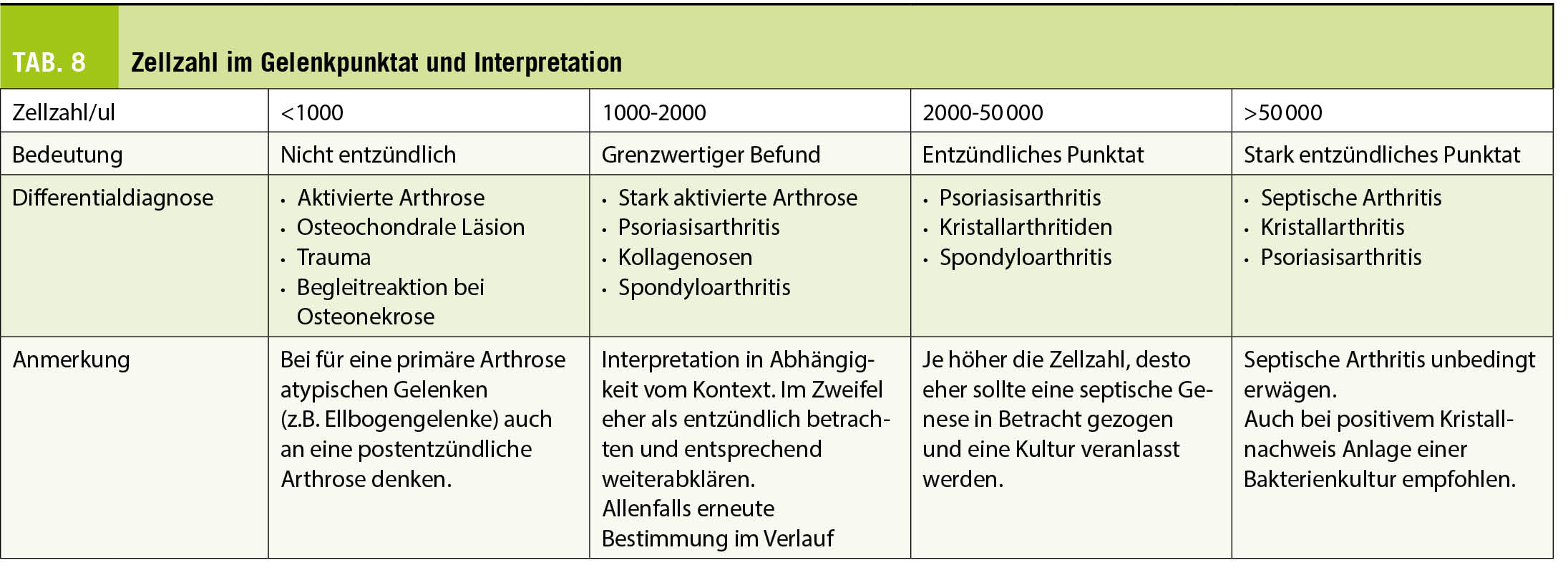
La recherche et les études cliniques des dernières décennies ont permis de mettre en place des traitements de fond qui réduisent le risque de présenter une nouvelle poussée, l’ apparition de nouvelles lésions radiologiques et qui ralentissent la progression de la maladie. Afin d’ optimiser l’ efficacité de ces traitements, ils sont à introduire rapidement lorsqu’ un diagnostic de SEP a été posé, car la dégénérescence neuronale et l’ atrophie cérébrale débutent dès les premiers symptômes et même avant la première poussée (11). Les premiers traitements injectables de fond, en particulier les interférons, ont été mis sur le marché il y a 40 ans, ils ont été suivis par de nombreux traitements résumés ci-dessus (tab. 1). Ces traitements se distinguent par leurs modes d’ action, leurs effets secondaires et leurs profils de tolérance. Certains peuvent se donner en première ligne et d’ autres seulement en deuxième ou troisième ligne. Nous n’ aurons pas le temps dans le cadre de cet article de discuter en détail de ces traitements. Cependant, un message important réside dans la notion de deux concepts qui se dessinent actuellement pour contrôler le système immunitaire: 1° les traitements pris en continus, immunomodulateurs ou immunosuppresseurs, qui contrôlent les réponses immunitaires de façon réversibles et 2° les traitements d’ induction, pris de façon ponctuelle qui permettent une recon-
stitution immunitaire qui devraient permettre de ne plus nécessiter de traitement ultérieur mais dont les effets sont difficilement réversibles.
Traitements symptomatiques
La prise en charge symptomatique est également importante avec introduction de traitement pour la spasticité, les douleurs, la dépression, les troubles neuro-urologiques et la fatigue dont nous ne pourrons pas discuter en détail ici.
Modification des facteurs environnementaux
En parallèle des traitements de fond, une bonne hygiène de vie est recommandée et la modification de certains facteurs environnementaux est importante. Même une fois que la maladie s’ est déclarée, arrêter de fumer reste utile, chaque année de tabagisme supplémentaire accélère de 4.7 % le taux de conversion de SEP poussée-rémission vers une forme progressive (12). Les réactifs contenus dans la fumée de cigarette confèrent ce risque et pas la nicotine. Une substitution en cas de carence en Vitamine D est également recommandée. Bien que seules certaines études retrouvent une diminution de l’ activité de la SEP suite à une substitution en vitamine D, beaucoup de ces études manquent de puissance et ne sont pas suffisamment longues. Cependant devant l’ innocuité d’ une substitution en vitamine D et la probabilité que celui-ci aide à combattre la SEP, nous préconisons une supplémentation en vitamine D lorsque le taux de calcitriol (25-OH cholécalciférol) est inférieur à 30 ng/ml (75 nmol/l). Il n’ y a pas de régime alimentaire spécifique pour la SEP, cependant les études de cohortes ont montrés qu’ une alimentation saine diminue le risque de poussée. Nous ne pouvons que recommander de suivre les recommandations suisses pour une alimentation équilibrée. La poursuite d’ une activité physique régulière associée est également recommandée et peut améliorer les symptômes de fatigue.
Adresses utiles et ouvrage de références à consulter :
– Société suisse de sclérose en plaques : https://www.multiplesklerose.ch/fr/
– L’ Essentiel : Sclérose en Plaques, 2019 RMS éditions/ Médecine et Hygiène
Copyright Aerzteverlag medinfo AG
Professeure associée et médecin associée
Service de neurologie, Département des neurosciences cliniques
Centre hospitalier universitaire vaudois et Université de Lausanne
Rue du Bugnon 46
CH-1011 Lausanne
Caroline.Pot-Kreis@chuv.ch
Honoraires de consultation (Biogen, Celgene, Merck, Novartis et Roche).
1. Salou M, Elong Ngono A, Garcia A, Michel L, Laplaud DA. [Adaptative immunity and pathophysiology of multiple sclerosis]. Rev Med Interne 2013;34:479-86.
2. International Multiple Sclerosis Genetics C, Wellcome Trust Case Control C, Sawcer S, et al. Genetic risk and a primary role for cell-mediated immune mechanisms in multiple sclerosis. Nature 2011;476:214-9.
3. Ebers GC. Environmental factors and multiple sclerosis. Lancet Neurol 2008;7:268-77.
4. Ascherio A. Epstein-Barr virus in the development of multiple sclerosis. Expert Rev Neurother 2008;8:331-3.
5. Di Pauli F, Reindl M, Ehling R, et al. Smoking is a risk factor for early conversion to clinically definite multiple sclerosis. Mult Scler 2008;14:1026-30.
6. Handel AE, Williamson AJ, Disanto G, Dobson R, Giovannoni G, Ramagopalan SV. Smoking and multiple sclerosis: an updated meta-analysis. PLoS One 2011;6:e16149.
7. Ascherio A, Munger KL. Environmental risk factors for multiple sclerosis. Part II: Noninfectious factors. Ann Neurol 2007;61:504-13.
8. University of California SFMSET, Cree BA, Gourraud PA, et al. Long-term evolution of multiple sclerosis disability in the treatment era. Ann Neurol 2016;80:499-510.
9. Thompson AJ, Banwell BL, Barkhof F, et al. Diagnosis of multiple sclerosis: 2017 revisions of the McDonald criteria. Lancet Neurol 2018;17:162-73.
10. Le Page E, Veillard D, Laplaud DA, et al. Oral versus intravenous high-dose methylprednisolone for treatment of relapses in patients with multiple sclerosis (COPOUSEP): a randomised, controlled, double-blind, non-inferiority trial. Lancet 2015;386:974-81.
11. Ziemssen T, Derfuss T, de Stefano N, et al. Optimizing treatment success in multiple sclerosis. J Neurol 2016;263:1053-65.
12. Ramanujam R, Hedstrom AK, Manouchehrinia A, et al. Effect of Smoking Cessation on Multiple Sclerosis Prognosis. JAMA Neurol 2015;72:1117-23.