Aktuell werden wir alle durch die Corvid-19-Pandemie massiv tangiert und stehen sicher einer der grössten Herausforderungen unseres Gesundheitssystems, ja unserer gesamten Gesellschaft und Wirtschaft gegenüber. Sei es durch betroffene Patienten, Erkrankte im eigenen Umfeld oder auch einfach durch die vom BAG angeordneten Massnahmen – das SARS-CoV-2 Virus tangiert uns alle. In diesem Artikel möchten wir auf Patienten mit einer Pollenallergien eingehen mit besonderer Berücksichtigung der Bedrohung durch SARS-COVID-19.
Nach den Ergebnissen der SAPALDIA-Studie ist jeder sechste Schweizer pollenallergisch, und 40% der 15-jährigen Schulkinder sind auf mindestens ein Allergen sensibilisiert (www.sapaldia.ch). Diese Patienten gehören zwar nicht zwingend zu den vom BAG definierten sogenannten Risikogruppen – durch Beschwerden wie Niesen, Husten, brennende Augen oder Geruchs-/Geschmacksverlust kann aber die Abgrenzung von Pollenallergie und Corona-Infekt schwierig sein. In einem ersten Teil möchten wir auf einige Fortschritte bei Pollenallergien in Bezug auf Diagnose und Therapie eingehen; in einem zweiten Teil möchten wir einige Besonderheiten im Zusammenhang von Atemwegsallergien und dem SARS-CoV-2 diskutieren.
Fortschritte bei der Diagnostik der Pollenallergie
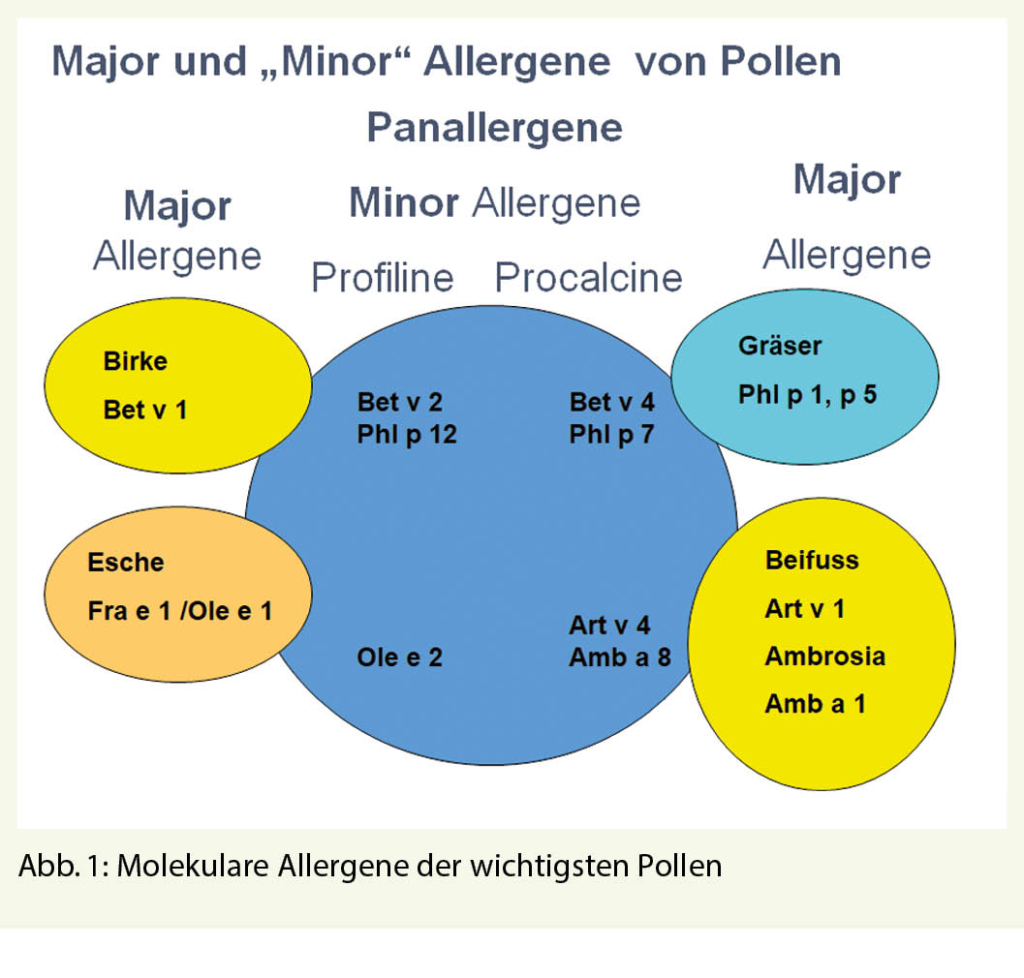
Die Abklärung von Pollenallergien erfordert zunächst immer eine umfassende Anamnese. Es folgen Hautteste wie zum Beispiel der Prick-Hauttest und/oder Bluttests in Form von Messung spezifischer IgEs im Serum gegen einzelne relevante Pollen (1). Die in-vitro Diagnostik konnte in den vergangenen Jahren durch die sogenannte molekulare oder komponenten-basierte Diagnostik wesentlich verfeinert werden. Damit können sehr viel präzisere Aussage bezüglich möglicher Kreuzreaktivitäten etwa zu anderen Pollen oder kreuzreagierenden Nahrungsmitteln oder auch des möglichen Erfolgs einer spezifischen Immuntherapie mit Pollenallergenextrakten gemacht werden (Abb. 1, 2) (2, 3).
Die häufigsten Auslöser: Sechs Pollenarten
In der Schweiz sind bisher vor allem sechs Pollenarten für rund 95% der Pollenallergien verantwortlich: Hasel-, Erlen-, Birken -, Eschen -, Gräser- und Beifusspollen. (Siehe Pollenflugkalender unter www.pollenundallergie.ch). Da die Beschwerden stark von der Blütezeit der entsprechenden Pollen abhängig sind, sind sie jahreszeitlich sehr verschieden. Sie beginnen mit dem Pollenflug von Hasel und Erle ab Januar bis Februar und enden bei entsprechender Allergie meist im Spätsommer mit den letzten Beifusspollen Ende August.
Naturgemäss ist die Pollenbelastung auch von klimatischen und geographischen Bedingungen und der entsprechenden Vegetation abhängig.
Durch Untersuchungen des Landarztes und Allergologen Markus Gassner in Grabs konnte gezeigt werden, dass die Purpurerle (Alnus späethii), eine ursprünglich aus Sibirien und Japan stammende importierte Hybridzüchtung teils gar schon Mitte Dezemwegsallergien. Weiterhin bedroht auch der Neophyt Ambrosia, das Traubenkraut, dessen Pollen bereits das wichtigste Allergen in Kanada und den USA darstellen, unsere Allergiker. Da die Flugzeit von Ambrosiapollen sich bis weit in die Herbstmonate erstreckt, kann sich damit die Heuschnupfenzeit um mehrere Monate bis in den November hinein verlängern In Grenzgebieten wie dem Tessin und der Genferseeregion sind diese Pollen auch relevante Allergene; dank einer konzentrierten Aktion von BAG und verschiedenen Gruppierungen auch mit breit angelegten Ausreissaktion vor einigen Jahren konnte die Ausbreitung erfreulicherweise jedoch stark gebremst werden. Nach den Ergebnissen einer gross angelegten Studie an acht Orten mit über 5800 Patienten (SAPALDIA-Studie II) sind in der Schweiz bereits ca. 8% der untersuchten Bevölkerung auf Ambrosia-Pollen sensibilisiert. Bei Patienten mit vorbestehender Pollenallergie sind es sogar 21% (5).
Grosses Potential bei der Erfassung der Pollenbelastung bietet die Echtzeitmessung, welche aktuell von Meteo Schweiz untersucht wird (www.pollenundallergie.ch). Sehr nützlich sind auch digitale Hilfsmittel etwa zur Erfassung der Pollensymptome; so erlaubt etwa die App «Allyscience» eine einfache und rasche Dokumentation der Beschwerden und der auslösenden Pollen im jeweiligen Aufenthaltsgebiet über die relevante Pollensaison (www.allyscience.ch).
Fortschritte bei der Behandlung
Die Allergiebehandlung basiert weiterhin auf drei Pfeilern: Allergenreduktion, Pharmakotherapie und spezifische Immuntherapie (SIT). Basis ist und bleibt es, den Allergenkontakt soweit wie möglich zu vermeiden. Doch dies ist bei einer Pollinose meist nur sehr beschränkt möglich. Einfache Massnahmen wie das Ausbürsten oder Waschen der Haare und das Tragen von Sonnenbrille wie auch Pollenschutzfilter können helfen (siehe unter www.aha.ch )
Bei der symptomatischen Behandlung hat es in den vergangenen Jahren grosse Fortschritte gegeben. Und zwar durch die Einführung neuerer nicht-sedierender Antihistaminika sowie einer grossen Zahl neuer topisch einzusetzender Präparate wie der nasalen und inhalatativen Steroide bei Rhinitis, respektive asthmatischen Beschwerden. Bei konjunktivalen Beschwerden bieten sich Kombinationspräparate mit Sympathomimetika, Antihistaminika und Cromoglykate an; topische Steroide sollten hier nur zurückhaltend, bzw. in Absprache mit dem Ophthalmologen eingesetzt werden. Systemische Steroide können ausnahmsweise bei sehr starken Beschwerden notwendig sein – hier ist die kurzfristige orale Gabe über einige wenige Tage zur Kupierung der Spitzen oft ausreichend und der Depotsteroidgabe in jedem Fall vorzuziehen.
Eine allergenspezifische Immuntherapie, kurz SIT mit Pollenextrakten – auch Hypo- oder Desensibilisierung genannt – stellt weiterhin die einzige kausale Therapie dar. Sie ist sinnvoll bei mittelschwerer bis schwerer allergischer Rhinokonjunktivitis sowie bei leichtem bis mittlerem Asthma, wenn die Beschwerden über mehrere Jahre bestehen und eine Pollenallergie eindeutig nachgewiesen ist. Bei guter Indikationsstellung und sorgfältiger Extraktauswahl liegen die Erfolgschancen einer solchen Immuntherapie bei ca. 80%, wobei eine deutliche Verbesserung, Verkürzung der Dauer der Beschwerden und/oder Reduktion des Medikamentenbedarfs erreicht werden kann. Die subkutane SIT mit wöchentlicher Steigerung vor der Pollensaison und allenfalls Erhaltungsdosen alle paar Wochen erlaubt nach wie vor die breiteste Auswahl an Allergenen. In den letzten Jahren kann mit der sublingualen Therapie mittels täglich applizierter Tabletten (Gräserpollen) oder Tropfen (Birkenpollen) eine gut dokumentierte weitere Option angeboten werden. Beide Verfahren erstrecken sich üblicherweise über 3-jährige Zyklen (Tab. 1) (7).
Besondere Aspekte von Pollenallergien während der Covid-19 Pandemie
Hier sind v.a. zwei Aspekte besonders zu erwähnen:
- Differentialdiagnostische Abgrenzung einer Pollenallergie von einer Infektion mit dem SARS-CoV-2Virus (Abbildung 1) und
- Therapeutische Massnahmen einer Pollinose in der aktuellen Situation.
Selbstverständlich gelten auch für Allergiker und betreuendes Personal die allgemeinen vom BAG-empfohlenen Verhaltensregeln (www.bag.admin.ch). Die bisherigen Untersuchungen v.a. aus China deuten darauf hin, dass Patienten mit vorbestehender Atemwegsallergie und auch bei einem gut eingestellten Asthma bronchiale an keinem erhöhten Risiko für einen schwereren Verlauf bei einer allfälligen Corona-Infektion leiden – diese gehören wohl somit nicht zu den eigentlichen Risikogruppen (8). Andererseits leiden Patienten vor allem mit einer Baumpollenallergie typischerweise in diesen Monaten an Niesattacken, Kratzen im Hals und bei Beteiligung der unteren Atemwege auch an Husten und allenfalls Atemnot – alles Symptome, die auch bei einer akuten Corona-Infektion auftreten können. Das kann zur Verunsicherung sowie einerseits zu einer unzureichenden Behandlung von Pollenallergien durch die Angst vor einer Corona-Infektion, andererseits zum Verpassen einer Corona- Infektion und dem damit verbunden Risiko der weiteren Ausbreitung führen (Abb. 3).
Zum einen hilft die Anamnese, sind Pollinosebeschwerden doch oft auch schon in den letzten Jahren aufgetreten und verstärkt bei sonnigem, windigem Wetter. Bei einer Infektion mit SARS-CoV- 2 sind oft Fieber und als sehr typisches Symptom ein plötzlicher Verlust des Geruch- und Geschmacksinns zu beobachten (in bis zu 50% der Fälle). Aktuell ist eine vorgängige telefonische Konsultation beim betreuenden Arzt sowieso in jedem Fall empfehlenswert und erlaubt oft schon eine weichenstellende Beratung für die von Allergien betroffenen Patienten. Da natürlich auch beide Erkrankungen gemeinsam auftreten können, empfiehlt sich hier die grosszügige Indikation zum Nachweis des SARS-CoV-2 Virus aus dem Nasen- oder Rachenabstrich, auch dies selbstverständlich unter Wahrung der entsprechenden Schutzmassnahmen vor einer Tröpfchenübertragung.
Die Behandlung von Atemwegsallergien kann in den allermeisten Fällen wie bisher erfolgen – sowohl Antihistaminika wie auch topische Medikamente können weiterhin eingesetzt werden. Gerade die Behandlung von asthmatischen Beschwerden mit topisch inhalativen Steroiden und/oder Betamimektika kann und soll fortgeführt werden (9, 10). Falls Patienten wegen ganzjährig schwerem Asthma eine Therapie mit Biologika (etwa mit Omalizumab, Mepolizmab oder Benralizumab) durchführen, kann diese nach bisherigen Erkenntnissen ebenfalls weitergeführt werden (11). Zurückhaltung ist geboten mit dem Einsatz von systemischen Steroiden oder eigentlich immunsuppressiver Medikamente (wie z.B. Cyclosporin, Azathioprim oder Methotrexat), da diese die Anfälligkeit respektive Komplikationen bei Corona-Infekt erhöhen dürften.
Eine bereits laufende allergenspezifische Immuntherapie v.a. mit Hymenopterengift oder ganzjährigen Schemata mit Inhalalationsallergenen kann fortgesetzt werden, allenfalls bei subkutaner Applikation idealerweise mit verlängerten Abständen, um die Arztbesuche zu vermindern (11). Von der Neueinleitung einer subkutanen Immuntherapie mit Pollenextrakten raten wir aus demselben Grund hingegen aktuell ab. Die sublinguale Immuntherapie kann weiterhin durchgeführt werden. Im Falle einer manifesten Covid-19-Infektion hingegen sollte jegliche SIT wie auch bei sonstigen fieberhaften Infekten bis zur Abheilung in jedem Fall unterbrochen werden.
Universitätsspital Zürich
Rämistrasse 100
8091 Zürich
Claudia.lang@usz.ch
Allergiestation, Dermatologische Klinik des Universitätsspitals Zürich
Universität Zürich, medizinische Fakultät
Hochgebirgsklinik Davos-Wolfgang
Universitätsspital Zürich
Allergiestation, Dermatologische Klinik
Rämistrasse 100
8091 Zürich
www.dermatologie.unispital.ch
peter.schmid@usz.ch
Die Autoren haben in Zusammenhang mit diesem Artikel keine Interessenskonflikte deklariert.
1. Hasler S et al. Allergiediagnose -wann und wie? Ther Umsch. 2019 Nov;76(6):293- 299
2. Steering Committee Authors; Review Panel Members.. A WAO – ARIA – GA2LEN consensus document on molecular-based allergy diagnosis (PAMD@): Update 2020. World Allergy Organ J. 2020 Mar 7;13(2):1
3. Matricardi PM et al. EAACI Molecular Allergology User’s Guide. Pediatr Allergy Immunol. 2016 May;27 Suppl 23:1-250
4. Gassner M, Gehrig R, Schmid-Grendelmeier P. Hay fever as a Christmas gift.N Engl J Med. 2013 Jan 24;368(4):393-4
5. Imhof K et al Ash pollen allergy: reliable detection of sensitization on the basis of IgE to Ole e 1.Allergo J Int. 2014;23(3):78-8
6. Wüthrich B et al. Prevalence of atopy and respiratory allergic diseases in the elderly SAPALDIA population. Int Arch Allergy Immunol. 2013;162(2):143-8
7. Pfaar O et al-Perspectives in allergen immunotherapy: 2019 and beyond. Allergy. 2019 Dec;74 Suppl 108:3-25
8. Zhang JJ et al. Clinical characteristics of 140 patients infected with SARS-CoV-2 in Wuhan, China.Allergy. 2020 Feb 19.
9. Bousquet J et al. Intranasal corticosteroids in allergic rhinitis in COVID-19 infected patients: An ARIA-EAACI statement. Allergy. 2020 Mar
10. Shaker MS et al COVID-19: Pandemic Contingency Planning for the Allergy and Immunology Clinic.J Allergy Clin Immunol Pract. 2020 Mar 26.: S2213-2
11. Halpin DMG et al. Do chronic respiratory diseases or their treatment affect the risk of SARS-CoV-2 infection? Lancet Respir Med. 2020 Apr 3. pii: S2213- 2600(20)30167-3
12. Klimek L. Handhabung der Allergen Immuntherapie in der aktuellen COVID-19 Pandemie: Ein Positionspapier von ARIA, EAACI, AeDA und DGAKI. 2020 (im Druck