Chez les personnes âgées, les syndromes vestibulaires chroniques sont fréquents, multifactoriels et sources de chutes, d’ anxiété et de perte d’ autonomie. L’ approche doit être globale, centrée sur le patient, avec évaluation interdisciplinaire, revue de la médication et rééducation vestibulaire adaptée. La prise en soins vise à maintenir l’ indépendance fonctionnelle et la qualité de vie. Le médecin généraliste joue un rôle clé dans la coordination de cette prise en charge et le soutien au patient.
In the elderly, chronic vestibular syndromes are frequent, multifactorial and a source of falls, anxiety and loss of autonomy. The approach must be comprehensive and patient-centred, with interdisciplinary assessment, medication review and tailored vestibular rehabilitation. Care is aimed at maintaining functional independence and quality of life. The general practitioner plays a key role in coordinating this care and supporting the patient.
Keywords: Chronic vestibular syndrome, Dizziness in older adults, Postural instability, Vestibular rehabilitation, Geriatric assessment
Une plainte de vertige, surtout chez une personne âgée (PA) et a fortiori lorsqu’elle est chronique, peut parfois dérouter même un·e clinicien·ne expérimenté·e. Le texte qui suit propose une perspective gériatrique et quelques repères, fondés sur une revue non exhaustive de la littérature, pour accompagner les PA souffrant d’un syndrome vestibulaire chronique (SVC).
Cet article n’aborde ni l’approche diagnostique ni les prises en soins thérapeutiques des syndromes vestibulaires aigus, car ceux-ci font déjà l’objet de recommandations (1, 2) ou d’articles (3). Leurs approches chez les PA sont similaires à celle des patient·e·s plus jeunes.
Concepts et définitions
Il convient d’abord de rappeler que la nomenclature a changé: l’International Classification of Vestibular Disorders (ICVD) se concentre désormais sur la temporalité (le timing) et sur les déclencheurs de la plainte (le trigger) pour poser un diagnostic;
ces deux éléments étant souvent mieux décrits par les patient·e·s. Le timing précise si la sensation est épisodique ou chronique; le trigger indique si elle est spontanée ou si elle commence après un mouvement ou un évènement.
Désormais, toutes les plaintes subjectives de sensations vertigineuses, souvent exprimées par des termes vagues et interchangeables: étourdissements, tangage, flottement, déséquilibre ou instabilité, vertiges, marche hésitante ou chancelante, etc., sont regroupées sous l’appellation de «syndrome vestibulaire» (SV), qui désigne toute sensation désagréable compromettant la stabilité posturale du·de la patient·e.
L’ICVD classe les maladies et les troubles selon la durée des symptômes en syndromes aigus, épisodiques ou chroniques (4). Les SVC désignent des troubles continus ou récurrents, persistant au-delà d’au moins 3 mois. Les symptômes peuvent évoluer au fil du temps et passer d’intermittents à continus.
Physiopathologie
Un SV résulte généralement d’une atteinte du système vestibulaire, composé du vestibule (véritable accéléromètre tridimensionnel, situé dans le rocher), du nerf vestibulaire et des noyaux vestibulaires du tronc cérébral. Il agit en coordination avec les systèmes visuel et proprioceptif pour assurer la stabilité oculomotrice et l’équilibre.
Bien que la fonction vestibulaire reste relativement stable jusqu’à un âge avancé, le système vestibulaire subit avec le vieillissement des modifications dégénératives: diminution du nombre de cellules ciliées sensorielles et de neurones dans les organes vestibulaires, diminution du nombre et altérations morphologiques des otolithes (5, 6). Ce processus, nommé presbyvestibulopathie, est rarement isolé (7). Il s’accompagne souvent d’atteintes multisensorielles ou de perturbations centrales, contribuant à la chronicité des SV.
Épidémiologie
Les SV représentent au moins 7 % des consultations en soins primaires chez les plus de 65 ans (8). Les SVC sont plus fréquents avec l’âge (9), en particulier chez les femmes (potentiel biais démographique). La prévalence varie entre 3.4 % et 30 % après 60 ans, contre 0.5 % avant 40 ans (10).
Les SV sont souvent récurrents (87 %) et perturbent fortement la vie quotidienne (80 %) (11). Chez les PA, leurs durées sont fréquemment plus longues (12, 13). Un SVC majore le risque de chute chez la PA (14): 53.3 % ont chuté au moins une fois par an et 29.2 % chutent de façon répétée (13, 15). Aussi, avec la persistance des troubles, l’impact empire, jusqu’au handicap: peur accrue de tomber (14), inactivité physique puis limitation fonctionnelle (16), isolement social et dépression (17) ou troubles anxieux (jusqu’à 29.5 %) (17, 18).
Manifestations cliniques
Le SV inclut des troubles de l’équilibre et de la marche (ataxie vestibulaire) et, lorsque les sensations sont intenses, des symptômes neurovégétatifs d’accompagnement (nausées, vomissements, pâleur, sueurs, etc.). Quelle qu’en soit la cause, il est systématiquement aggravé par les mouvements de tête, suggérant l’atteinte du système vestibulaire. Le caractère giratoire n’est pas spécifique; et inversement, l’absence de sensation de rotation n’exclut pas un trouble vestibulaire.
La présence de signes auditifs associés oriente vers une origine périphérique, mais n’est pas pathognomonique: une hypoacousie peut aussi refléter une atteinte centrale, notamment en cas d’ischémie de l’artère cérébelleuse antéro-inférieure. Enfin, des signes tels que la perte de connaissance ou l’impossibilité totale de se tenir debout ne s’observent jamais dans un SV périphérique isolé et doivent faire évoquer une origine centrale.
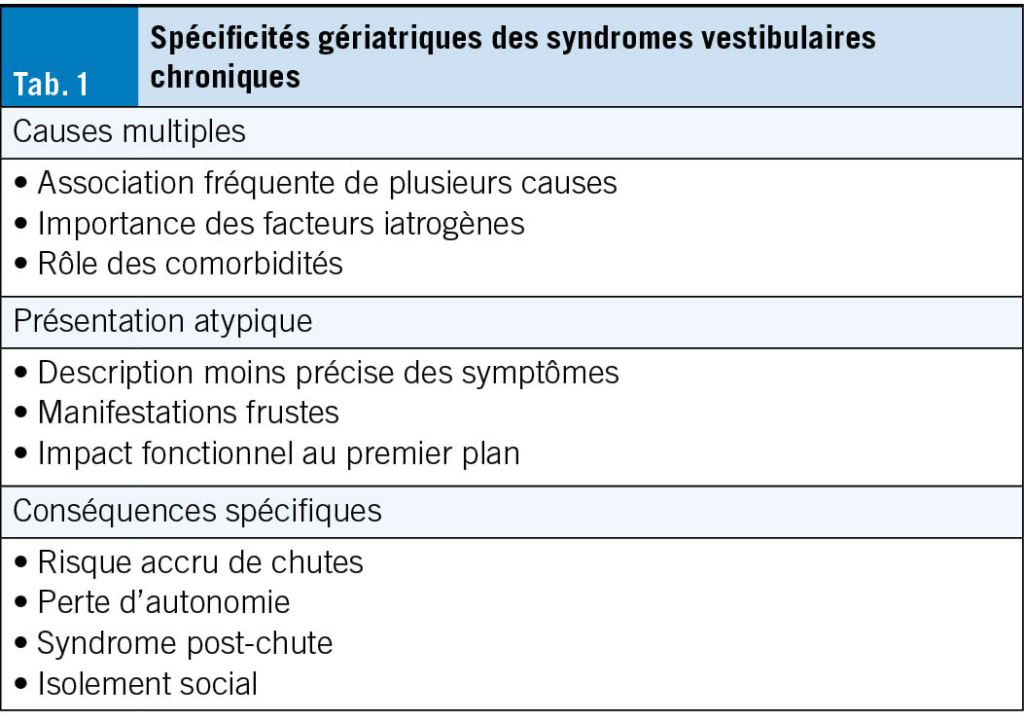
Chez les PA, la présentation est souvent floue (Tab. 1): le déséquilibre à la marche domine, le vertige stricto sensu étant au second plan ou absent. Le·la patient·e peut décrire des embardées latérales lors de la marche ou d’une simple instabilité. En revanche, il n’y a pas d’élargissement du polygone de sustentation ni d’hypermétrie dans un SV isolé.
Causes
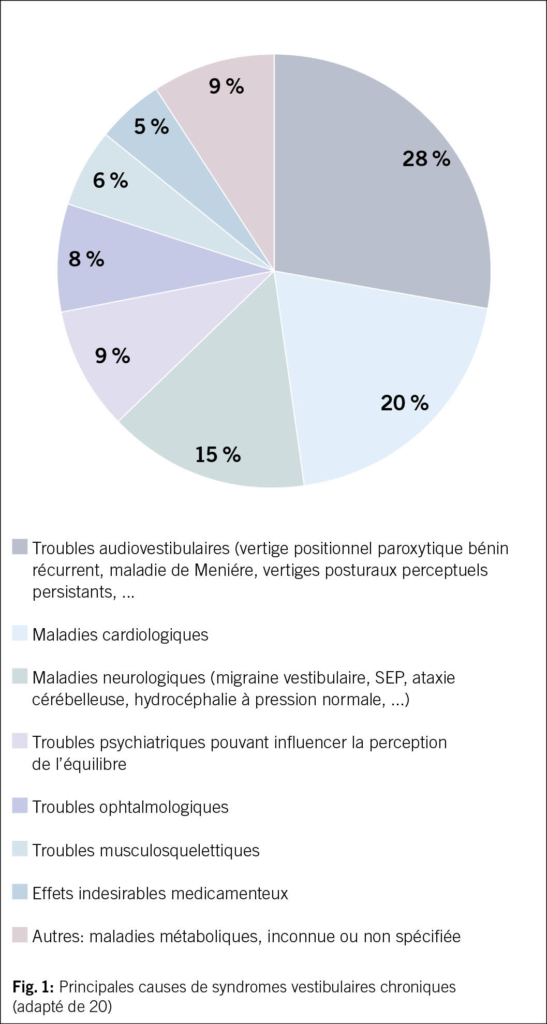
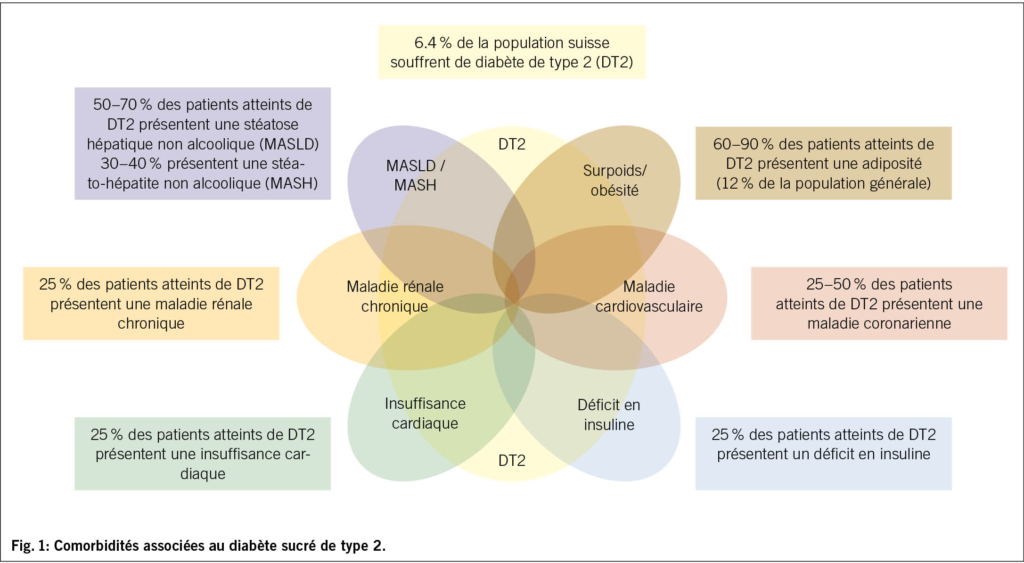
Les causes sont variées, allant des lésions de l’oreille interne à des anomalies au niveau du tronc cérébral. La polymédication est souvent impliquée, bien que sous-estimée (19). Les causes sont listées en Fig. 1 (20).
La complexité réside la plupart du temps dans l’origine multifactorielle des SVC et leurs associations à une atteinte multisensorielle (diminution de la vision, proprioception altérée, troubles cognitifs), majorant l’instabilité et la dépendance (21).
Le diagnostic de SV cervical reste controversé. Lorsqu’un mouvement combiné de la tête et du cou déclenche un SV, il s’agit le plus souvent d’un trouble vestibulaire connu ou d’une atteinte centrale. La migraine vestibulaire est la cause la plus fréquente d’association avec cervicalgies. La tension musculaire cervicale fréquemment observée chez les patient·e·s souffrant de troubles vestibulaires semble davantage liée à une limitation des mouvements de la tête qu’à une cause primaire cervicale (22).
Évaluation
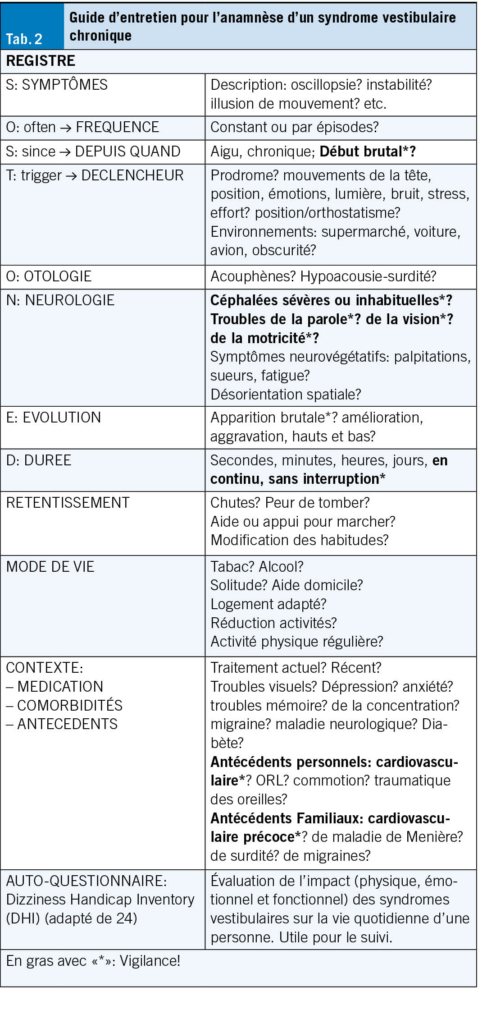
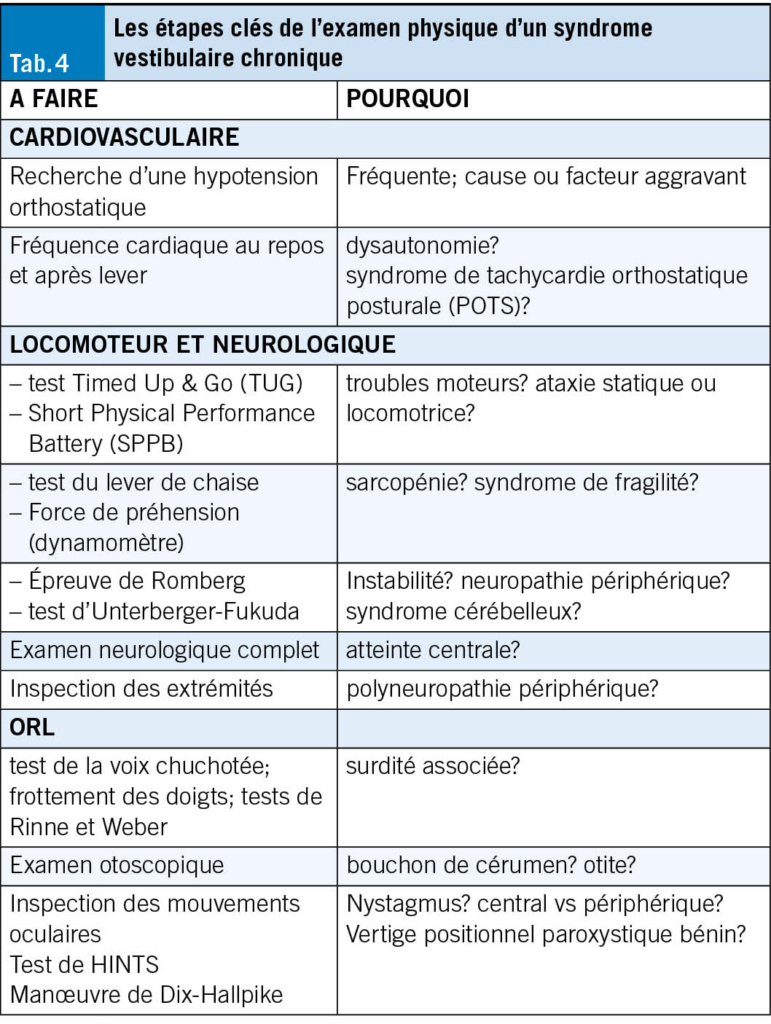
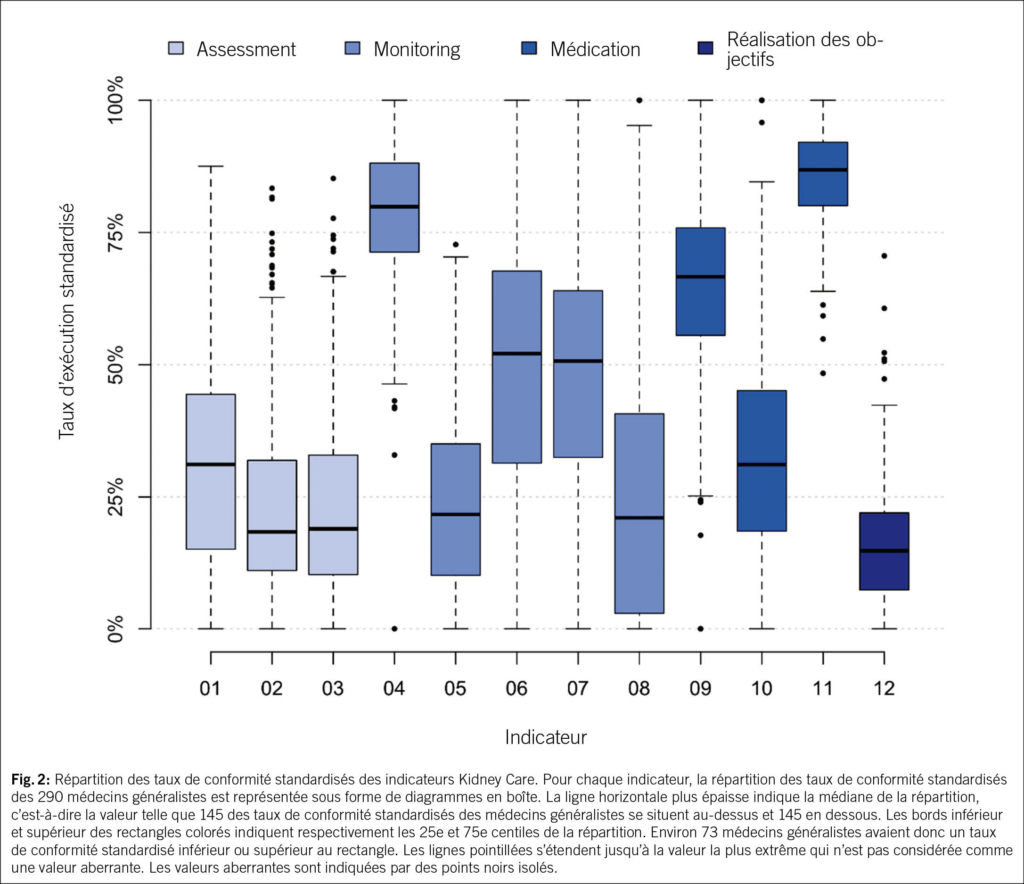
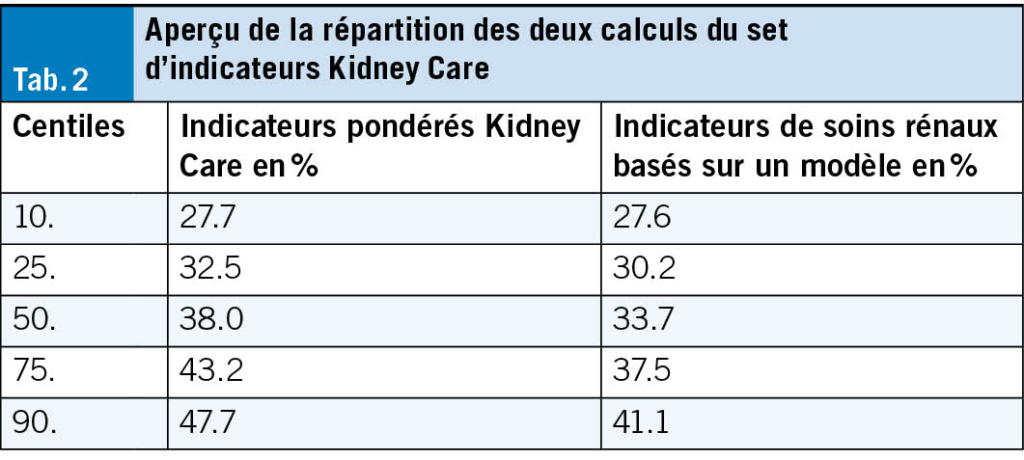
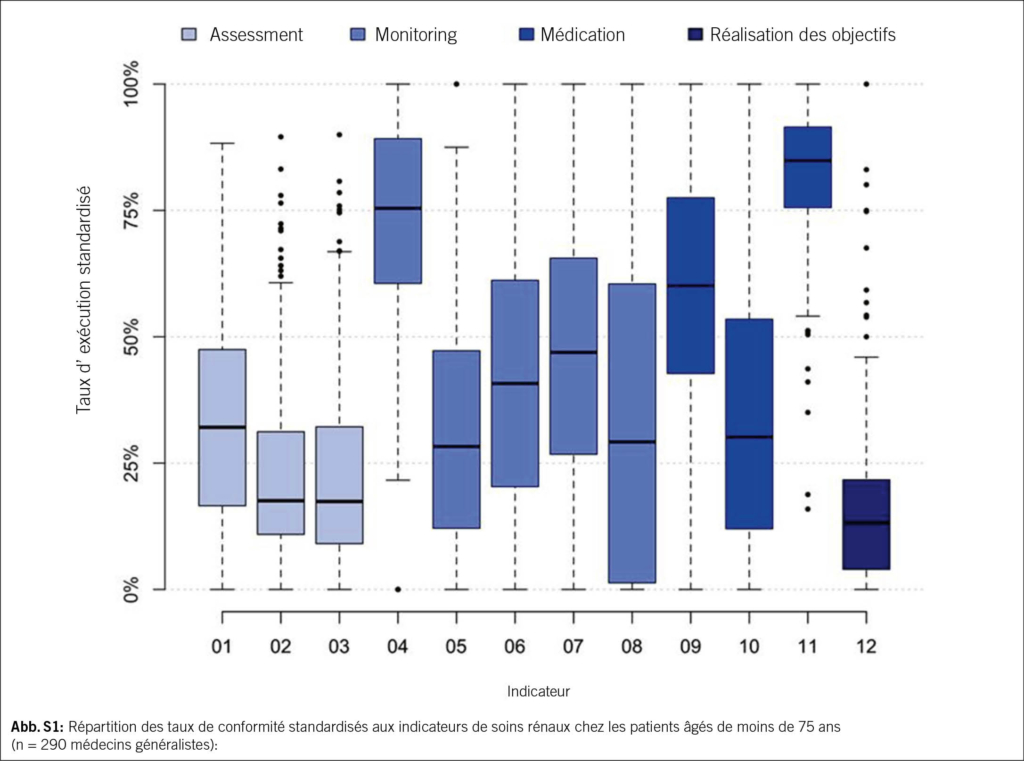
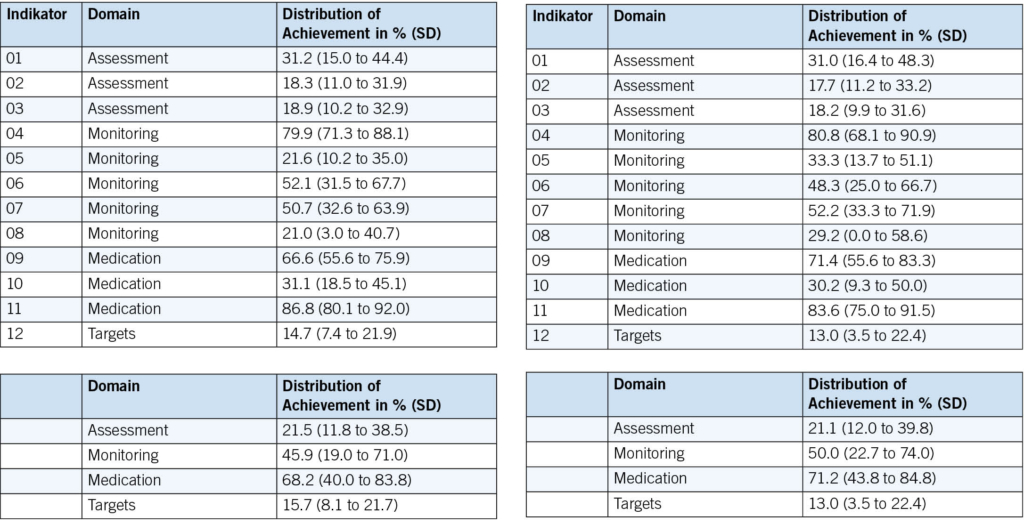
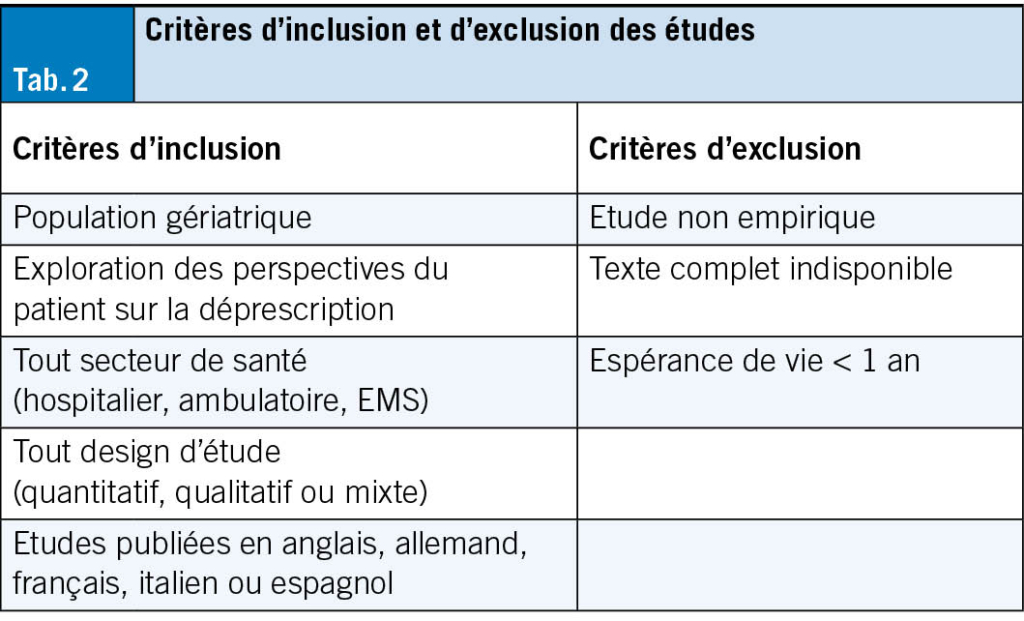
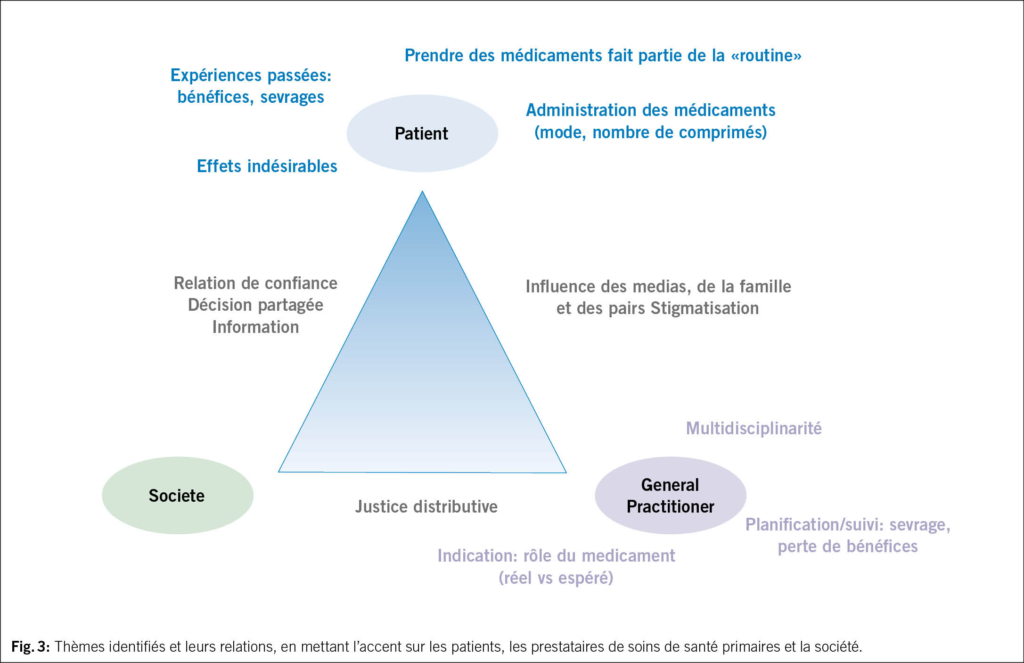
À l’instar des chutes, les SVC peuvent être appréhendés comme un syndrome gériatrique (18). Ils doivent faire l’objet d’une évaluation systématique, multifactorielle et idéalement interprofessionnelle. L’évaluation vise à analyser les capacités et ressources personnelles de l’individu, en prenant en compte son autonomie, ses comorbidités, son environnement et son mode de vie. L’exploration du contexte psychologique et des différents domaines de vie permet au·à la patient·e d’exprimer ses besoins, objectifs et difficultés, en vue d’un diagnostic éducatif. L’acronyme «SO STONED» est un exemple de moyen mnémotechnique pour structurer l’entretien (23). Les informations clés sont résumées dans le Tab. 2.
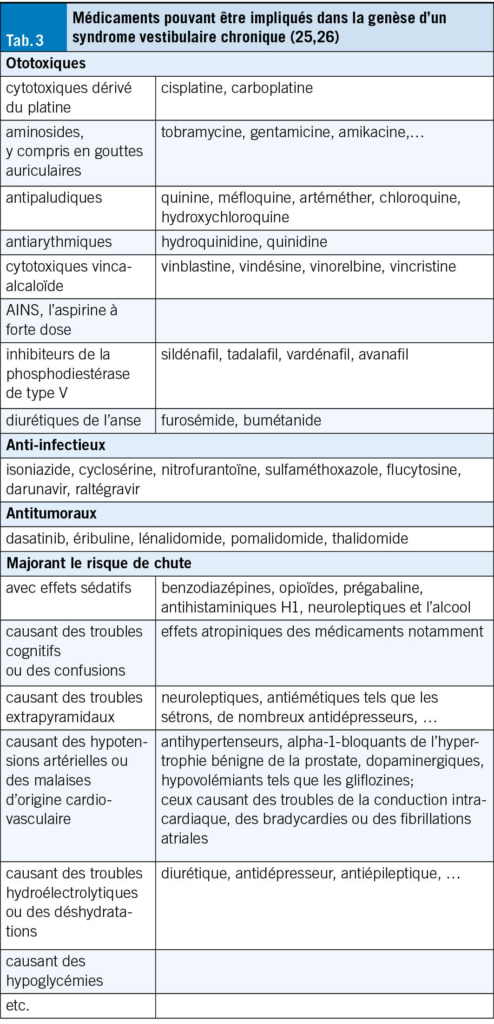
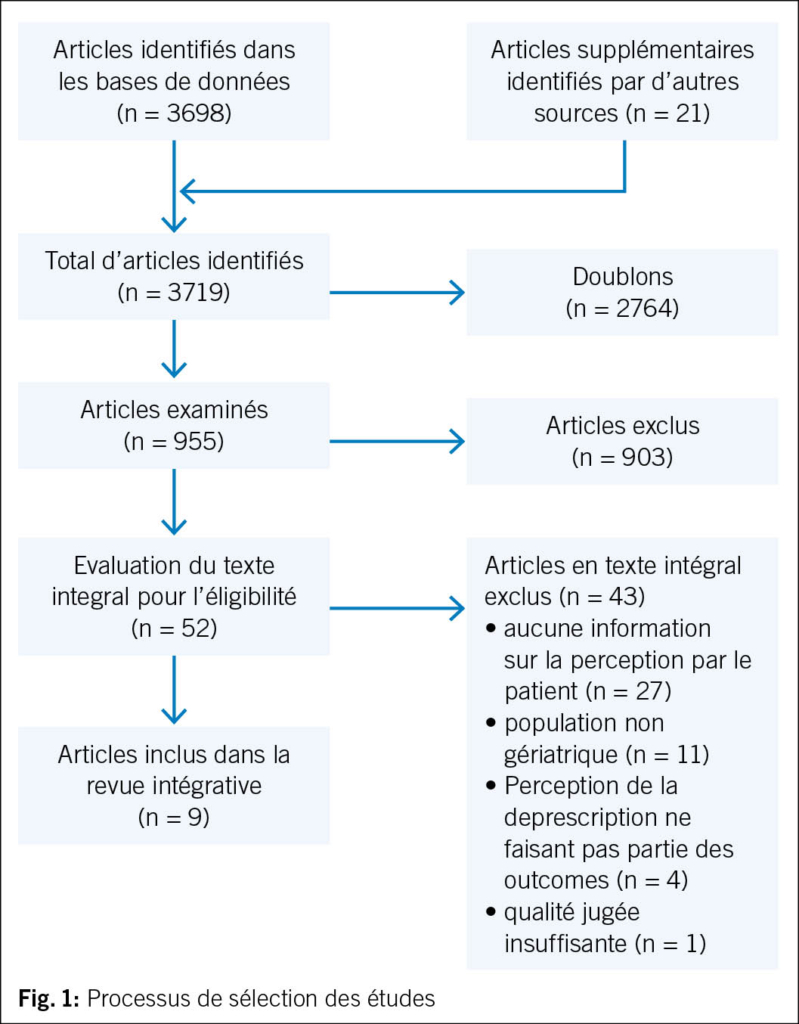
Une revue critique de la médication, au moins annuelle, est essentielle. De nombreuses substances (médicaments, toxiques environnementaux) peuvent provoquer ou aggraver des SV, par ototoxicité ou effet central (Tab. 3) (25, 26). Or, près de 50 % des PA polymédiquées reçoivent un médicament à risque (27). L’intervention d’un pharmacien clinique est précieuse pour identifier les prescriptions inappropriées.
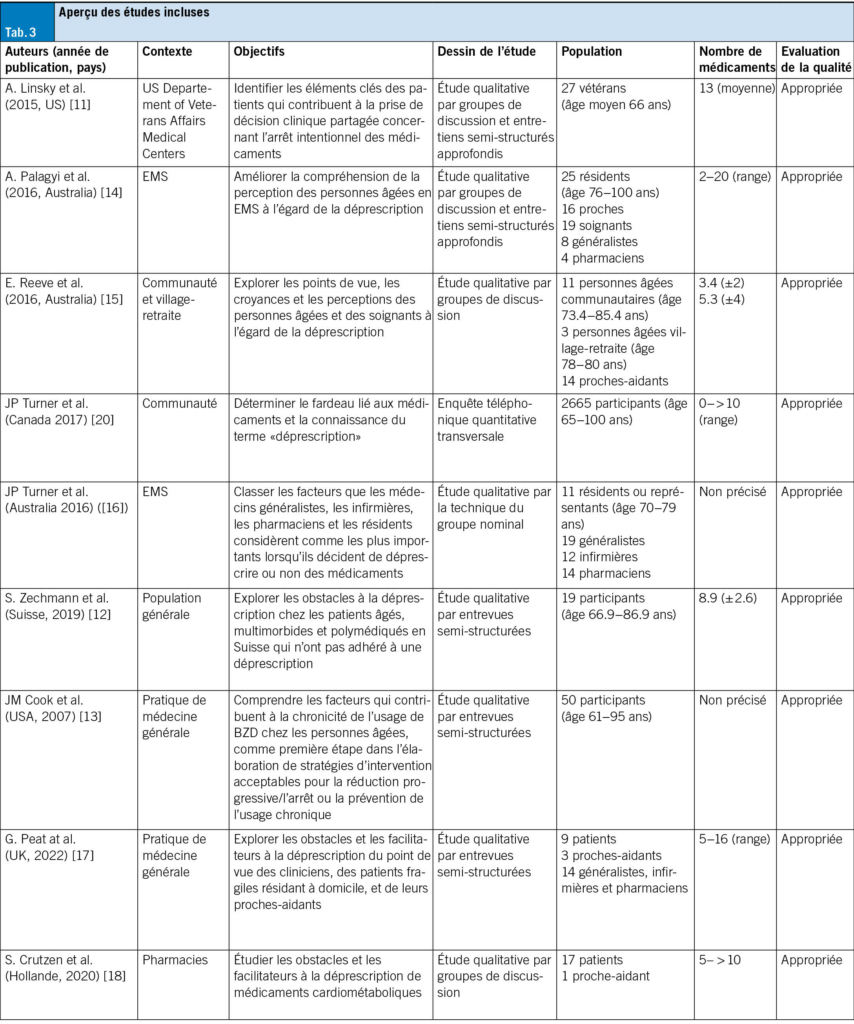
Même sans lunettes de Frenzel ou parfaite maîtrise de la manœuvre de Dix-Hallpike, des éléments utiles peuvent être recueillis à l’examen physique. Celui-ci recherche d’abord les critères de gravité, puis évalue le risque de chute. Les examens vestibulaire, neurologique, orthopédique et postural sont nécessaires; l’hypotension orthostatique doit être systématiquement recherchée. Une évaluation otoscopique et audiométrique, même sommaire, reste importante (Tab. 4).
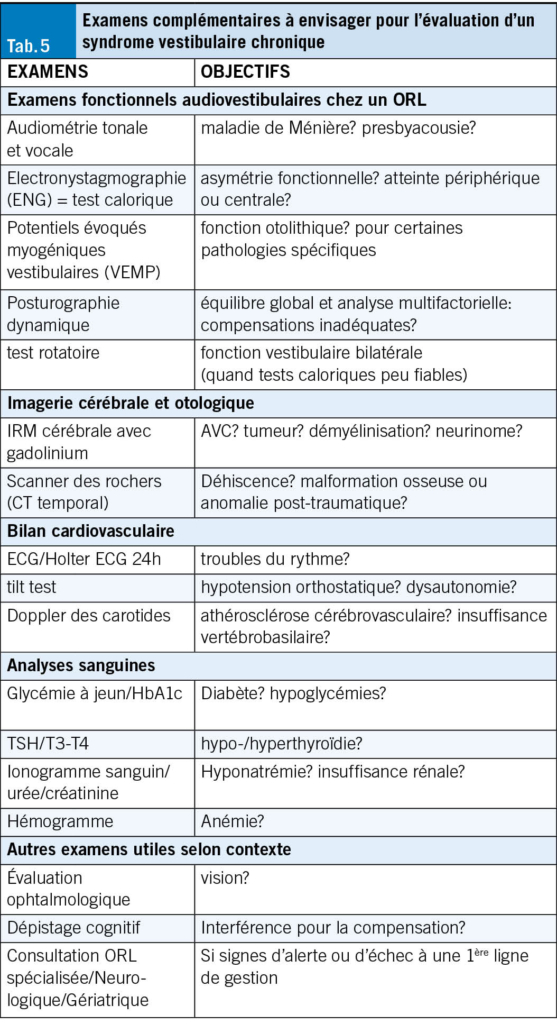
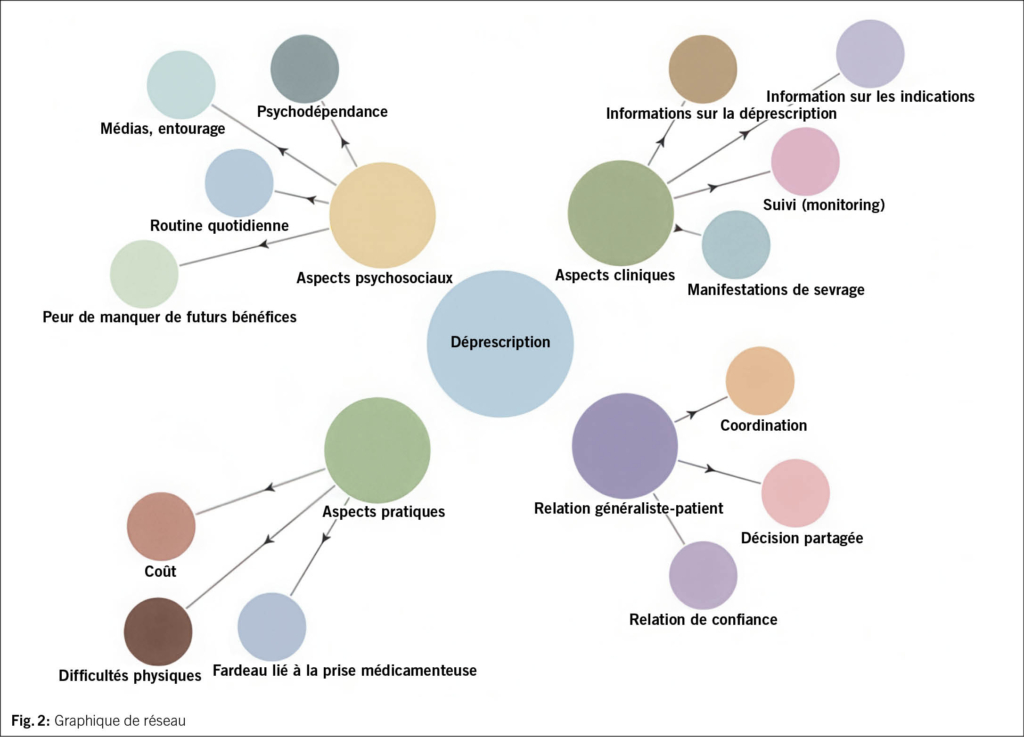
Sur le plan paraclinique (Tab. 5), il faut penser à l’anémie ferriprive et l’hyponatrémie si le·la patient·e présente des facteurs de risque. L’IRM, en revanche, n’est indiquée que si justifiée cliniquement: une étude communautaire chez des patient·e·s de 65 ans et plus montre qu’une IRM de routine révèle rarement une cause spécifique (28).
Un avis ORL est systématique. Une expertise neurologique ou cardiologique peut être nécessaire selon les situations. Les explorations ORL évaluent l’état audiovestibulaire et orientent la prise en soins.
Prise en soin
Objectifs
L’évaluation vise à élaborer un plan de traitement personnalisé pour apporter une solution durable à des patient·e·s complexes, favoriser la prévention plutôt que l’intervention aiguë et maintenir la capacité fonctionnelle plutôt que rechercher la guérison. Cette approche centrée sur le·la patient·e est plus efficace qu’une approche uniquement axée sur la maladie.
Interprofessionnalité
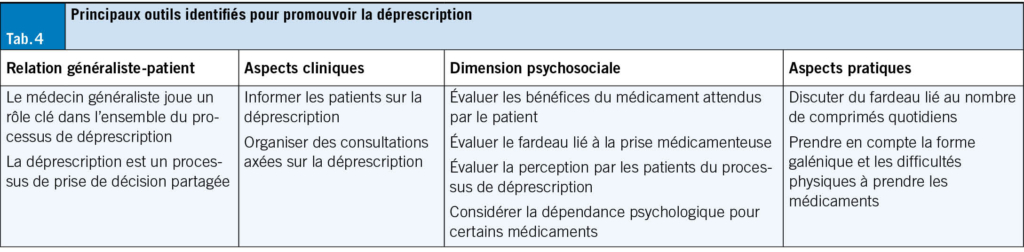
Une prise en soin interprofessionnelle tenant compte des comorbidités est essentielle pour répondre aux besoins spécifiques de chaque patient·e. Quelles que soient les causes identifiées, certains principes sont à considérer systématiquement pour une prise en soin efficace de tout SVC. Enfin, il faudra mettre en œuvre les traitements spécifiques des causes sous-jacentes identifiées, comme les manœuvres libératoires itératives pour le vertige positionnel paroxystique bénin, en veillant à instruire le·la patient·e.
Rééducation vestibulaire
La rééducation vestibulaire constitue le pilier de la prise en soin, en particulier dans les atteintes périphériques (29). Elle combine des exercices sollicitant la vue et la proprioception (tels que fixer une image en mouvement ou une image stable en bougeant la tête), des techniques d’habituation, des manœuvres de repositionnement et, si nécessaire, des interventions assistées par la technologie. Les avancées récentes en réalité virtuelle, capteurs portables ou télérééducation offrent des perspectives prometteuses pour adapter les exercices aux besoins individuels, objectiver les progrès et renforcer l’adhésion au traitement.
Cette prise en soin vise à restaurer l’équilibre par d’autres modalités sensorielles, améliorer la stabilisation du regard, réduire les symptômes et limiter les complications, notamment le risque de chute. Une approche «senior friendly» complète ce dispositif par des exercices adaptés, à poursuivre au domicile, destinés à maintenir l’indépendance fonctionnelle. Depuis le 1er novembre 2024, il est possible de trouver facilement un physiothérapeute spécialisé grâce au moteur de recherche de Physioswiss, en sélectionnant l’option de filtre «thérapie vestibulaire».
Place des médicaments
Dans les SVC, les traitements médicamenteux présentent généralement une balance bénéfices-risques défavorable. La cinnarizine est un neuroleptique caché aux trop nombreux effets indésirables; selon les données disponibles, la bétahistine n’est pas plus efficace qu’un placebo (30), mais expose à des effets indésirables (31, 32). Quant à l’homéopathie, certains patients décrivent des améliorations relevant de l’effet placebo.
Aspects psychologiques et sociaux
Parce que les SVC peuvent générer une détresse importante (peur de sortir, crainte d’être vu en train de tituber ou de chuter en public, anxiété face à l’imprévisibilité des épisodes, antécédents de traumatismes liés aux vertiges), un accompagnement psychologique peut s’avérer précieux. La tolérance aux SVC dépend de facteurs individuels (personnalité, attentes, capacités d’adaptation). Même sans programme structuré, un temps d’explication améliore l’adhésion et l’implication dans la prise en soins. Les thérapies cognitivo-comportementales aident à gérer l’anxiété et à sortir des stratégies d’évitement. L’ergothérapie complète cette approche en facilitant l’adaptation aux gestes du quotidien et en sécurisant l’environnement.
Conclusion
Chez les PA, les SVC nécessitent une approche globale, associant rééducation, adaptation thérapeutique et prévention des chutes. Les interventions interprofessionnelles permettent d’optimiser la prise en soins. Le·la médecin de premier recours, pilier du suivi global, assure à la fois la coordination des soins et un accompagnement psychologique essentiel. Les SVC peuvent être pris en charge par des stratégies préventives et personnalisées, qui visent à préserver l’autonomie, à limiter les complications et à améliorer la qualité de vie.
Copyright
Aerzteverlag medinfo AG
Spécialiste en médecine interne générale,
spéc. Gériatrie, membre FMH
Place de l’ Etrier 4
1224 Chêne-Bougeries
julien.lebreton@amge.ch
L’ auteur n’ a pas déclaré de conflit d’ intérêt en rapport avec cet article.
1. Edlow JA, Carpenter C, Akhter M, Khoujah D, Marcolini E, Meurer WJ, et al. Guidelines for reasonable and appropriate care in the emergency department 3 (GRACE-3): Acute dizziness and vertigo in the emergency department. Acad Emerg Med. 2023;30(5):442‑86.
2. Haque F, Gaspoz A. Vertiges [Internet]. Stratégies de médecine de premier recours (SMPR) des Hôpitaux Universitaires de Genève (HUG); 2024 [cité 22 avr 2025]. Disponible sur: https://www.hug.ch/sites/interhug/files/2024-09/strategie_vertiges_1.pdf
3. Ferrer Soler C, Margot V, Papa S, Guyot JP. Prise en charge des vertiges chez la personne âgée. Rev Med Suisse. 9 nov 2016;538:1893‑7.
4. Bisdorff AR, Staab JP, Newman-Toker DE. Overview of the International Classification of Vestibular Disorders. Neurol Clin. août 2015;33(3):541‑50, vii.
5. Paplou V, Schubert NMA, Pyott SJ. Age-Related Changes in the Cochlea and Vestibule: Shared Patterns and Processes. Front Neurosci [Internet]. 3 sept 2021 [cité 13 mai 2025];15. Disponible sur: https://www.frontiersin.org/journals/neuroscience/articles/10.3389/fnins.2021.680856/full
6. Sakka L, Vitte E. Anatomie et physiologie du système vestibulaire: Revue de la littérature. Morphologie. 1 oct 2004;88(282):117‑26.
7. Müller KJ, Becker-Bense S, Strobl R, Grill E, Dieterich M. Chronic vestibular syndromes in the elderly: Presbyvestibulopathy—an isolated clinical entity? Eur J Neurol. 1 juin 2022;29(6):1825‑35.
8. Sloane PD, Coeytaux RR, Beck RS, Dallara J. Dizziness: State of the Science. Ann Intern Med. mai 2001;134(9_Part_2):823‑32.
9. Iwasaki S, Yamasoba T. Dizziness and Imbalance in the Elderly: Age-related Decline in the Vestibular System. Aging Dis. 6(1):38‑47.
10. Neuhauser H, Lempert T. Vertigo: Epidemiologic Aspects. Semin Neurol. nov 2009;29(05):473‑81.
11. Neuhauser HK, Radtke A, von Brevern M, Lezius F, Feldmann M, Lempert T. Burden of Dizziness and Vertigo in the Community. Arch Intern Med. 27 oct 2008;168(19):2118‑24.
12. Wassermann A, Finn S, Axer H. Age-Associated Characteristics of Patients With Chronic Dizziness and Vertigo. J Geriatr Psychiatry Neurol. juill 2022;35(4):580‑5.
13. Prell T, Finn S, Axer H. How Healthcare Utilization Due to Dizziness and Vertigo Differs Between Older and Younger Adults. Front Med. 16 févr 2022;9:852187.
14. Axer H, Axer M, Sauer H, Witte OW, Hagemann G. Falls and gait disorders in geriatric neurology. Clin Neurol Neurosurg. mai 2010;112(4):265‑74.
15. Gazzola JM, Ganança FF, Aratani MC, Perracini MR, Ganança MM. Caracterização clínica de idosos com disfunção vestibular crônica. Rev Bras Otorrinolaringol. août 2006;72(4):515‑22.
16. Kollén L, Hörder H, Möller C, Frändin K. Physical functioning in older persons with dizziness: a population-based study. Aging Clin Exp Res. avr 2017;29(2):197‑205.
17. Peluso ÉTP, Quintana MI, Ganança FF. Anxiety and depressive disorders in elderly with chronic dizziness of vestibular origin. Braz J Otorhinolaryngol. 2016;82(2):209‑14.
18. Tinetti ME, Williams CS, Gill TM. Dizziness among Older Adults: A Possible Geriatric Syndrome. Ann Intern Med. 7 mars 2000;132(5):337‑44.
19. Casani AP, Gufoni M, Capobianco S. Current Insights into Treating Vertigo in Older Adults. Drugs Aging. août 2021;38(8):655‑70.
20. Fancello V, Hatzopoulos S, Santopietro G, Fancello G, Palma S, Skarzynski PH, et al. Vertigo in the Elderly: A Systematic Literature Review. J Clin Med. 11 mars 2023;12(6):2182.
21. Alla S, Rao MY, Aslam SM. Clinical Profiles of Elderly Patients Presenting with Persistent Dizziness. J Natl Med Assoc. août 2020;112(4):362‑73.
22. Seemungal BM, Agrawal Y, Bisdorff A, Bronstein A, Cullen KE, Goadsby PJ, et al. The Bárány Society position on ‘Cervical Dizziness’. J Vestib Res. 18 déc 2022;32(6):487‑99.
23. Wuyts FL, Van Rompaey V, Maes LK. “SO STONED”: Common Sense Approach of the Dizzy Patient. Front Surg. 1 juin 2016;3:32.
24. Jacobson GP, Newman CW. The Development of the Dizziness Handicap Inventory. Arch Otolaryngol Neck Surg. 1 avr 1990;116(4):424‑7.
25. Martindale: The Complete Drug Reference 41st Edition [Internet]. Pharmaceutical Press. [cité 27 avr 2025]. Disponible sur: https://www.pharmaceuticalpress.com/product/martindale-the-complete-drug-reference-41st-edition/
26. Prescrire, éditeur. Fiche « Effets indésirables » E16c : Vertiges vestibulaires, dits vertiges vrais, médicamenteux – en bref. In: Eviter les effets indésirables par interactions médicamenteuses – comprendre et décider. Paris: Prescrire; 2025.
27. Jeong SS, Chen T, Timor TA, Busch AL, Meyer TA, Nguyen SA, et al. Prevalence of Polypharmacy in Patients With Vestibular and Balance Complaints. Ear Hear. juin 2023;44(3):506.
28. Colledge N, Lewis S, Mead G, Sellar R, Wardlaw J, Wilson J. Magnetic resonance brain imaging in people with dizziness: a comparison with non-dizzy people. J Neurol Neurosurg Psychiatry. mai 2002;72(5):587‑9.
29. Hall CD, Herdman SJ, Whitney SL, Anson ER, Carender WJ, Hoppes CW, et al. Vestibular Rehabilitation for Peripheral Vestibular Hypofunction: An Updated Clinical Practice Guideline From the Academy of Neurologic Physical Therapy of the American Physical Therapy Association. J Neurol Phys Ther. avr 2022;46(2):118‑77.
30. Betahistine for symptoms of vertigo [Internet]. [cité 6 mai 2025]. Disponible sur: https://www.cochrane.org/CD010696/ENT_betahistine-symptoms-vertigo
31. Betahistine and hallucinations [Internet]. centre de pharmacovigilance néerlandais (Lareb); 2014 [cité 6 mai 2025] p. 4. Disponible sur: https://databankws.lareb.nl/Downloads/KWB_2014_4_betah.pdf
32. Kaymakamzade B. Orobuccolingual tardive dyskinesia caused by prolonged use of betahistine. Eur Geriatr Med. 1 sept 2016;7(5):402.