Am 12.01.23 fand das mittlerweile traditionelle POST-SABCS-Meeting in St. Gallen statt. Es stand unter der Leitung von Prof. Dr. med. Thomas Ruhstaller und Prof. Dr. med. Michael Knauer vom Tumor- und Brustzentrum Ostschweiz (TBZ-Ost, eine Fusion aus Brustzentrum Ostschweiz, Tumor- und Brustzentrum ZeTuP und Praxis Vadiana) mit Unterstützung durch die Firma Novartis Pharma AG, Rotkreuz (Frau Weyermann). Dabei wurden die für den klinischen Alltag relevantesten Daten, die am SABCS 2022 präsentiert wurden, von verschiedenen Schweizer Experten zusammengefasst und in den Kontext gebracht. Das Meeting wurde sowohl nach Zürich, Basel, Bern und neuerdings auch nach Lugano (Ospedale Civico) ausgestrahlt. POST-SABCS St. Gallen entwickelt sich immer mehr zu einem nationalen Meeting. Die Teilnehmerzahl belief sich dieses Jahr auf 166.

Teil 1
ER+ Mammakarzinome (Frau Dr. Salomé Riniker)
SWOG S1207

Resultate einer Phase III randomisierten, Placebo-kontrollierten klinischen Evaluation einer adjuvanten endokrinen Therapie +/-1 Jahr Everolimus bei Patientinnen mit HR+/HER2- Hochrisiko-Brustkrebs. Die Studie wurde am SABCS von Marianne Chavez, Houston, präsentiert. Die Rationale für diese Studie waren: Endokrine Resistenzen kommen durch Dysregulation in der PI3kinase/AKT/mTOR-Signalkaskade zustande. Everolimus, ein mTOR-Inhibitor, ist dabei wirksam. Everolimus in Kombination mit endokriner Therapie (ET) verlängert bei mBC HR+/HER2- das PFS im Vergleich zur alleinigen ET (Daten aus Bolero2). Nun wurde die Wirkung durch Zugabe von Everolimus zur ET während eines Jahres in der adjuvanten endokrinen Therapie bei Patientinnen mit high-risk HR+HER2-BC untersucht.
Fazit
Die Zugabe von Everolimus während eines Jahres zur endokrinen Standardtherapie bei high- risk HR+/HER2- BC ergab keine Verbesserung von IDFS und OS. Everolimus 10mg während eines Jahres ist relativ toxisch und führte zu hoher Therapieabbruchrate.
Der positive Effekt bei prämenopausalen Patientinnen (30%) auf IDFS und OS ist mit Vorsicht zu behandeln (rein exploratorische Analyse, keine genauen Angaben zur Art der endokrinen Therapie).
Everolimus hat keinen Stellenwert in der adjuvanten endokrinen Therapie. Es gibt besser wirksame und besser verträgliche Alternativen.
CDK4/6 Inhibitoren
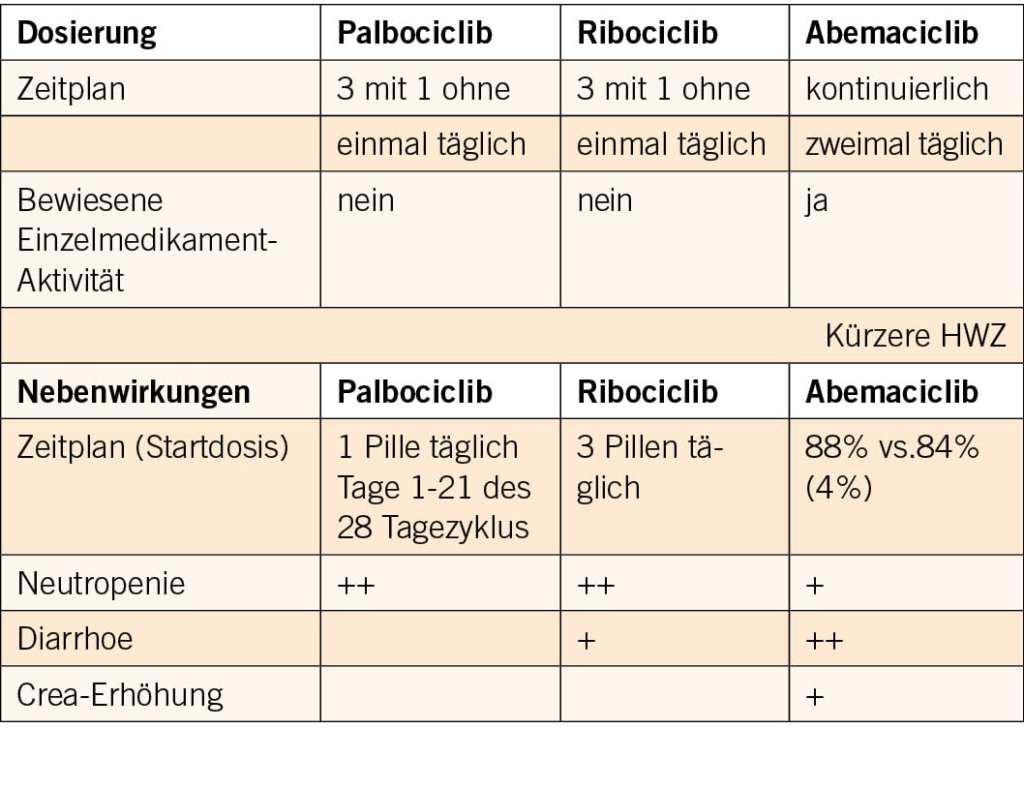
Palbociclib, Ribociclib, Abemaciclib. Sie binden an den CD4/6-CyclinD Komplex, hemmen die Cyclin D Aktivität und verhindern direkt die Stimulierung der Mitose.
Im palliativen Setting sind diese Substanzen sehr erfolgreich in Kombination mit endokriner Therapie. Im adjuvanten Setting gibt es mehrere Studien mit CDK4/6 Inhibitoren plus ET bei HR+/HER2- BC mit unterschiedlichen Resultaten. So gab Palbociclib 2 Jahre in der PALLAS-Studie und in der Penelope-B-Studie während eines Jahres keinen Unterschied im IDFS. Die Resultate von NATALEE mit Ribociclib während 3 Jahren sind noch ausstehend, während MonarchE mit Abemaciclib für 2 Jahre einen signifikanten Unterschied im IDFS ergab.
Die MonarchE-Studie untersuchte Ademaciclib plus ET bei HR+, HER2-, nodal positivem, frühem BC. Die Resultate einer vorausgeplanten Interimsanalyse des Gesamtüberlebens inklusive eines 4-Jahres Wirksamkeitsendpunkts wurde am SABCS 2022 von Stephen Johnston, London, präsentiert. Sie umfasste 2 Kohorten. Kohorte 1: high-risk Population, die 90% umfasste ≥4 ALN oder 1- 3 ALN mind. 1 der folgenden: Grad 3 Erkrankung, Tumorgrösse ≥5cm. Kohorte 2 high- risk basierend auf Ki-67≥20% und Tumorgrösse <5cm.
Fazit
Die Zugabe von Abemacliclib zur endokrinen Therapie verbessert IDFS und DRFS signifikant bei high-risk HR+/HER2- BC.
Der positive Effekt ist anhaltend auch nach Abschluss von Abemaciclib und zunehmend über die Zeit (4 Jahre).
Der positive Effekt erstreckt sich über alle Subgruppen, unabhängig von KI-67. Die OS-Daten sind noch unreif, es gab weniger Fernmetastasen im Abemaciclib-Arm.
Das Nebenwirkungsprofil ist beherrschbar. Dosisreduktion, Start mit reduzierter Dosis?
Diese Daten bestärken den Einsatz von Ademaciclib während 2 Jahren bei high-risk HR+/HER2- BC.
Warum Abemaciclib?
Vergleich verschiedener Studien mit CDK4/6 Inhibitoren adjuvant
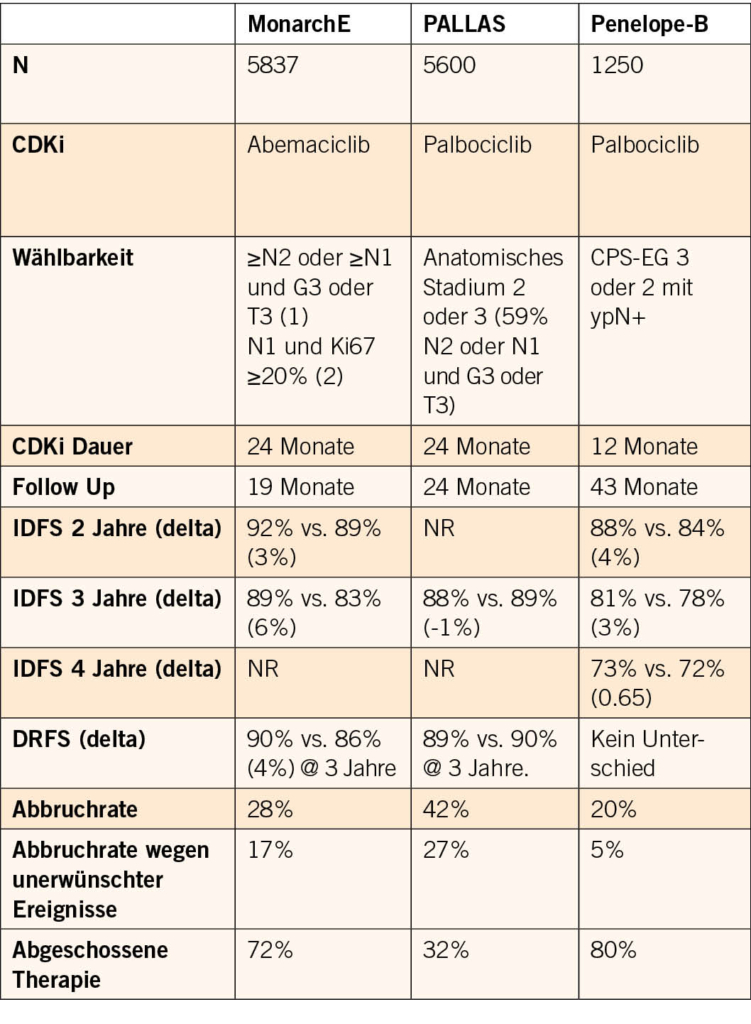
Einschlusskriterien: MonarchE Stadium III. N2/N1 +RF (G3, T3)
PALLAS Stadium II und III (59% erfüllen MonarchE Kriterien)
Penelope-B CPS-EGIII/II +yPN+ | Unterschiedliche Risikogruppen
Sind die CDK4/6 Inhibitoren alle gleich?
Diskussion
Everolimus: Was ist der Stellenwert von Everolimus beim Mamma-CA? Thomas Ruhstaller: Aktive Substanz, toxisch und wird überholt durch eine Reihe von anderen Substanzen, eher eine Reservedroge.
Abemaciclib: Sehr schöne Daten. Neuer Standard, relativ teuer. Die Studie umfasste 2 Kohorten, wobei Kohorte 1 mit 90% vorherrschend war. Thomas Ruhstaller stellt fest, dass die Kohorte 2 eher dem Kollektiv, das wir behandeln, entspricht. Alle Zentren befürworten, man alles abwägen sollte, nicht nur Ki67 alleine. Wie sollte man beginnen? Manuela Rabaglio startet primär mit der Dosis 150 und reduziert je nachdem. Soll man nach 2 Jahren stoppen? Urs Breitenstein: 2 Jahre ist der Studiendesign, länger wäre off label. Natalee hat zwar gezeigt, dass 3 Jahre besser sind.
Right Choice trial
Prämenopausale Patientinnen mit aggressivem HR+/HER2- fortgeschrittenem Brustkrebs wurden mit Ribociclib plus endokrine Therapie vs. Kombinationschemotherapie nach Wahl des Arztes behandelt. Die Studie wurde am SABCS von Yen-Shen Lu, Taipeh, präsentiert.
Bei mBC mit rascher Progression, starker Symptomatik oder vital bedrohlicher viszeraler Krise ist Chemotherapie gemäss ABC Kriterien Therapie der Wahl. Kombinationstherapien ergeben höhere ORR und längeres PFS und werden daher in diesen kritischen Situationen bevorzugt. Ribociclib + ET ergibt signifikant besseres PFS und OS gegenüber der alleinigen ET (Monaleesa 3), auch bei viszeralen Metastasen und hohem Tumorload.
Right Choice ist ein head-to-head Vergleich von CDK4/6 Inhibitor plus ET vs. Kombinations-Chemotherapie bei aggressivem metastasiertem HR+/HE2-BC. Right Choice ist eine Phase II Studie, deren primäre Resultate wie PFS und div. sekundäre Endpunkte wurden am SABCS präsentiert wurden. Die Patientinnen waren meist jung, 66% hatten viszerale Metastasen.
Nach 24 Monaten noch 46% in Therapie. Grund für Abrechen war meistens Disease Progression. PFS-Unterschied 1 Jahr zugunsten Ribociclib plus endokrine Therapie.
Fazit
Die RIGHT Choice Studie macht erstmalig den prospektiven Vergleich von CDK4/6 Inhibitoren plus ET mit Kombinations-Chemotherapie bei rasch progredientem¬ mBc mit hohem Therapiedruck (viszerale Krise, starke Symptomatik).
First-line Therapie mit Riboclcib +ET bei diesen Patientinnen zeigt
- signifikante Verbesserung des PFS (ca. 1 Jahr verlängert)
- Zeitpunkt des Ansprechens und ORR ist vergleichbar mit Kombinations-Chemotherapie
- weniger toxisch
In der Kombinations-Chemotherapie war keine Anthrazyklin-haltigen Regime. Ribociclib plus ET stellt eine wirkungsvolle
Therapie dar
Diskussion
Die Studie wird of mit einer geplanten SAKK-Studie verglichen. Thomas Ruhstaller betont, dass sie nicht der geplanten SAKK-Studie entspricht.
Urs Breitenstein findet es eine «lusche» Studie. Es wurde nicht festgelegt, welche Chemotherapie und wie lange. Die wichtigste Kurve ist die Ansprechgeschwindigkeit. Das Langzeitansprechen ist aber ungefähr gleich in beiden Armen. Thomas Ruhstaller bemerkt, dass die Therapie eher einer Chemotherapie gleicht. Der Unterschied zu einer reinen Chemotherapie ist, dass sie viel schneller anspricht. Bei einer viszeralen Krise ist die Chemotherapie überlegen.
Phase III CAPItello-291 trial
In CAPitello wurde Capivasertib und Fulvestrant bei Patientinnen mit Aromatase-Inhibitor-resistentem HR+/HER2-fortgeschrittenem mBC untersucht. Die Resultate der CAPitello-Studie wurden am SABCS von Nicholas Turner, London, präsentiert.
Der AKT Signalweg ist bei HR+/HER2- ABC aktiviert. Er ist in die Resistenzentwicklung auf die endokrine Therapie involviert. Capivasertib ist ein oral verfügbarer PAN-AKT-Inhibitor, der selektiv alle 3 AKT-Isoformen selektiv hemmt. Der FAKTION Trial, eine multizentrische, randomisierte, kontrollierte Phase II Studie, untersuchte die Zugabe von Capivasertib zu Fulvestrant nach Rezidiv oder Progression unter einem Aromatasehemmer bei metastatischem, Estrogenrezeptor-positivem Brustkrebs. Es zeigte sich eine signifikante Verbesserung von PFS und OS, insbesondere bei AKT Signalweg Mutationen. Diese Studie wurde letztes Jahr publiziert.
In CAPitello wurde Capivasertib + Fulvestrant vs. Placebo + Fulvestrant bei Männern und postmenopausalen Frauen, nach Rezidiv unter oder nach <12 Monaten adjuvantem AI oder Progression unter AI wegen ABC untersucht.
Duale primäre Endpunkte waren PFS nach Beurteilung durch Untersucher
- insgesamt
- bei AKT-Signalweg geänderten Tumoren (≥3 qualifizierende PIK3CA, AKT1 oder PTEN- Änderung
- Sekundäre Hauptendpunkte: OS insgesamt, OS bei AKT-Signalweg geänderten Tumoren, objektive Ansprechrate insgesamt und bei AKT-Signalweg geänderten Tumoren.
Das mediane PFS war 7.2 Monate unter Capivasertib + Fulvestrant vs. 3.8 Monate unter Placebo + Fulvestrant, HR 0.60. Das PFS bei AKT-Alteration 7.2 vs. 3.1 Monate, HR 0.50, ohne AKT-Alteration 7.2 vs. 3.7 Monate, HR 0.70. Das PFS war über alle Subgruppen besser mit Capivasertib + Fulvestrant. OS-Ereignisse waren mit Capovasertib seltener als mit Placebo + Fulvestrant 77 vs. 106 in der Gesamtpopulation und 41 vs. 46 in der Population mit AKT-Alteration. Cavivasertib bringt zusätzliche Toxizitäten. Diese waren vor allem Diarrhoe, Nausea, Rash und Hyperglykämie.
Fazit
Capivasertib plus Fulvestrant ergab eine signifikante und klinisch bedeutsame Verbesserung des PFS insgesamt und bei AKT Signalweg-Alterationen.
Der Nutzen von Capivasertib zeigte sich bei allen Subtypen
- Vorbehandlung mit CDK4/6-Inhibitor!!
- Lebermetastasen
Der Follow Up des OS ist noch laufend
Keine neuen Toxizitäten, gutes Dosis- und Nebenwirkungsmanagement.
Capivasertib plus Fulvestrant stellt eine künftige Behandlungsoption für Patienten mit HR+ ABC mit Progression unter endokriner Therapie, auch nach CDK4/6 Inhibitoren dar.
EMERALD, Phase 3 Trial
Elacestrant ist ein oraler selektiver Estrogen Rezeptor Degrader (SERD). Elacestrant vs. Standard of Care endokrine Therapie wurde bei Patientinnen mit ER+/HER2- metastatischem Brustkrebs untersucht. Am SABCS wurden aktualisierte Ergebnisse nach Dauer der vorherigen CDK4/6 Inhibition bei metastatischem Setting von Aditya Bardia, Boston, präsentiert. Elacestrant blockierte das Fortschreiten des Brustkrebses für 12 Monate bei etwa 22 % der Patientinnen, die das Medikament erhielten, während andere Hormontherapien dies bei etwa 9 % der Patientinnen bewirkten. Elacestrant half vor allem Patientinnen, deren Krebs mutiert war. Bei fast 27 % der mit Elacestrant behandelten Patientinnen mit diesen Mutationen wurde das Fortschreiten des Krebses 12 Monate lang aufgehalten, verglichen mit etwa 8 % der Patientinnen, die eine Standard-Hormontherapie erhielten.
Die häufigste Nebenwirkung von Elacestrant war Übelkeit, von der 25 % der Patienten betroffen waren. Die Studienautoren sagten jedoch, dass niemandem so übel wurde, dass er die klinische Studie abbrechen musste.
Fazit
Emerald ist die einzige Studie mit endokriner 2./3. Linien-Therapie bei mBC. 100% waren mit CDK4/6i vorbehandelt.
Elacestrant verlängert das PFS signifikant im Vergleich zu endokriner Monotherapie.
Die Dauer der Vortherapie mit CDK4/6 Inhibitoren beeinflusst das Ansprechen. Der Effekt ist insbesondere bei ESR1 mutierten Tumoren vorhanden.
Der perorale SERD ist sehr gut verträglich.
Elacestrant ist eine gut verträgliche orale endokrine Monotherapie-Option in der 2./3. Linie nach Ansprechen auf Vortherapie mit CDK4/6 Inhibitoren von mehr als 12 Monaten
Therapieoptionen in Zukunft sind: Elacestrant, Capivasertib + Fulvestrant
Diskussion
Thomas Ruhstaller: Je länger jemand auf eine endokrine Therapie anspricht, desto eher spricht er auf eine weitere endokrine Therapie an. Markus Vetter: Ein sehr interessantes Medikament. In Zukunft wird man mehr Kombinationstherapien sehen, ähnlich wie bei den anderen Karzinomen, z.B. Melanom.
TNBC Tumore (Frau Dr. Ursina Zürrer)

Da auf dem Gebiet der TNBC im Gegensatz zu den ER+ Mammakarzinome nur wenige Resultate präsentiert wurden, übernahm Dr. med. Ursina Zürrer auch Resultate der ER+ Tumore.
Baby Tam bei nicht invasivem Brustkrebs
Zehn Jahresresultate der TAM 1 Studie, einer Phase 3 Studie mit Low Dose Tamoxifen bei nicht invasivem Brustkrebs. Die Studie wurde am SABCS von Andrea de Censi, Genova, präsentiert.
Hintergrund: Nach brusterhaltender Operation bei duktalem Karzinom in situ (DCIS) kommt es zu Rezidiven.
Frauen unter 75 Jahre alt mit intraepithelialer Neoplasie ADH/LCIS/DCIS (ER+ oder ERunbekannt) wurden mit Tamoxifen 5mg/Tag während 3 Jahren (Follow up mind. 7 Jahre) vs. Placebo behandelt. Primärer Endpunkt war die Inzidenz eines invasiven Mammakarzinoms und /oder DIN2-3 (DCIS intermediate/high grade). Sekundäre Endpunkte waren Inzidenz nicht-invasiver Ereignisse
(z.B. LCIS, ADH), Verträglichkeit von Tamoxifen, Inzidenz AE, mammographische Brustdichtem Gewebeuntersuchung ER/PR/HER2/Ki67, FISH. Translational RS: Level von Tam/Metaboliten, SNP, CYP-Gene.
Primärer Endpunkt: Invasiv Tamoxifen vs. Placebo 21 vs. 30, DCIS 4 vs. 11, Rezidivort ipsilateral 18 vs. 23, kontralateral 6 vs. 16, fern 3 vs. 2, Tumorgrad T1 15 vs. 23, Lymphknoten nodal negativ 21 vs.33, HR für alle Brustkrebsereignisse (Brustkrebs oder DCIS) HR 0.58 (log-rank P=0.028). Für die DCIS-Kohorte allein war die HR für alle Brustereignisse 0.50.
Nebenwirkungen: Endometrium-Ca 1 vs. 0, TVT oder Lungenembolie 1 vs. 1.
Wallungen.
Fazit
Subgruppe behandelt nach DCIS HR 0.5 für alle Brustereignisse
5mg Tamoxifen ist biologisch aktiv
Prävention von DCIS und kleiner invasiver Karzinome
Kein belegter Effekt auf OS (nicht wahrscheinlich)
Nebenwirkungen insbesondere Wallungen (3 Jahre) sind für die Lebensqualität relevant
Daher weiterhin kein Standard.
CAVE: Diese Studie erlaubt nicht die Startdosis von Tamoxifen beim invasiven Karzinom zu reduzieren. Falls 20mg Tamoxifen nicht toleriert werden, zeigt diese Studie, dass es biologisch sinnvoll/gerechtfertigt ist mit einer reduzierten Dosis weiterzufahren (anstelle eines kompletten Stopps).
Diskussion
Christoph Tausch: DCIS ist kein invasives Karzinom. Es ist eine Handvoll, die wir mit BabyTam behandeln. Es gibt keinen Effekt auf das OS. Es ist immerhin eine 3-jährige Therapie. Zürich bietet es aber Patientinnen mit DCIS an. Das Echo ist gering. Christian Kurzeder: in Basel sind weder die 20mg noch die 5mg Standard. Es wird nicht jeder Patientin automatisch angeboten.
Cognitive Impairment RxPONDER
Von Patientinnen berichtete kognitive Beeinträchtigung bei Frauen, die in der RxPONDER Studie (SWOG S1007) teilgenommen haben, nach menopausalem Status.
Die Studie wurde am SABCS von Irene Kang, Duarte CA, präsentiert. Das Studienschema von RxPONDER und PRO Substudie war ARM1: Chemotherapie gefolgt von endokriner Therapie. Arm 2: Endokrine Therapie allein. In der PRO Studie wurde die QoL mit einem Questionnaire bei Baseline, nach 6, 12 und 36 Monaten abgefragt. Primärer Endpunkt: Mittlerer Cognitive Function Score nach Behandlungsarm und menopausalem Status.
Die Limitationen der Studie waren 50% Drop-ot über 3 Jahre, keine Daten zur Adherence zur endokrinen Therapie. Welches ist der richtige Fragebogen? Neurokognitive Testung (objektiv)?
«Chemo brain» und «endocrine brain» sind reell und messbar.
- Kombination aus Chemo- und endokriner Therapieverschlechtert kognitive Funktion stärker als endokrine Therapie alleine, Effekt von Menopause/OFS?
- Kognitive Einschränkungen durch Chemotherapie sind häufig lange anhaltend (in TAILORx anderer Fragebogen FACT-cog. Einschränkung nach 12 Monaten wieder erholt<; 10ö15% OFS)
- Eine weitere Toxizität, die bei der Indikationsstellung der Therapie berücksichtigt werden muss,
- Die Patientinnen können versichert werden, dass es sich um ein reelles Problem handelt → Anerkennung IV-Rente?
Diskussion
Wird diese Nebenwirkung mit der Patientin diskutiert?
Manuela Rabaglio: Es kommt vor, dass die Patientinnen selbst über eine kognitive Dysfunktion im Verlauf berichten. In Bern wird dies jedenfalls im Voraus nicht wirklich mit der Patientin aktiv diskutiert.
Urs Breitenstein: Praktisch alle Patientinnen, die adäquat endokrin behandelt werden (was in der Studie nicht durchaus der Fall war), erleiden eine cognitive dysfunction. Das Thema ist jedenfalls sehr wichtig. Die Studie ist problematisch, weil die Patientinnen endokrin nicht adäquat behandelt wurden. Wenn man keine Ovarialfunktionsuppression macht, wird man auch weniger cognitives impairment haben. Die TAILORx hat das Gleiche gemacht, aber mit prämenopausalen Daten, in der endokrinen Therapie deutlich schlechter als in der RxEXPONDER.
Die Art des Fragebogens ist ebenfalls Gegenstand der Diskussion. In TAILORx wurde ein anderer Fragebogen benützt als in RxPONDER. Die Art des Fragebogens ist nicht standardisiert.
IDEAL Studie: MammaPrint verlängerte ET
Nutzen des 70-Gen-MammaPrint-Tests zur Vorhersage eines erweiterten endokrinen Therapienutzens bei Patientinnen mit Brustkrebs im Frühstadium anhand der IDEAL-Studie. Die Studie wurde am SABCS von Gerrit-Jan Liefers, Irvine, präsentiert.
Die Datenlage bezüglich erweiterter endokriner Therapie ist unübersichtlich.
Mammaprint: wir haben eine high risk Population, wo wir eher die Chemotherapie kombiniert mit endokriner Therapie einsetzen und die low risk Population, wo wir eher die endokrine Therapie allein einsetzen. Die low risk Population kann man weiter unterteilen in die ultra low und die low ohne ultra low. Die Hypothese der Autoren war: die ultra low risk machen kaum Rezidive, die brauchen wahrscheinlich keine erweiterte endokrine Therapie, die low risk ohne ultra low sind diejenigen, die wahrscheinlich später ein Rezidiv machen. Die high risk machen Frührezidive und profitieren ebenfalls nicht von der erweiterten endokrinen Therapie, weil sie die Rezidive schon durchgemacht haben. Die Frage stellt sich, ob ein genomischer Test den Profit von einer erweiterten endokrinen Therapie vorhersagen kann.
Fazit
Interessante Beobachtung, aber retrospektiv
Für klinische Anwendung – prospektive Studie unabdingbar
Kontraintuitiv: Warum profitieren high-risk Patientinnen nicht? Biologisch andere Gruppe?
Aufgrund dieser Studie soll eine erweiterte endokrine Therapie high-risk Patientinnen nicht vorenthalten werden.
Offene Fragen sind Vergleich/Korrelation mit CTS5? Vergleich/Korrelation mit klinischen Risikofaktoren, Prädiktiver Wert in allen Patientengruppen (welche Art von Therapie Tam/Tam & AI/AI? mit/
Diskussion
Markus Vetter: Spannende Studie Der IDEAL Trial ist vielleicht nicht die ideale Studie, da negativ. Es braucht immer die Korrelation mit der Klinik. Die Signatur allein genügt nicht. Thomas Ruhstaller: Was hier vergessen wird, ist der Verlauf des Tumors. Man kann nicht zu Beginn über die Biologie eines Tumors entscheiden. Er verändert sich mit der Zeit und der Therapie.
Zugabe von Platin zu sequentieller Taxan-Anthracyclin neoadjuvanter Chemotherapie bei Patientinnen mit triple negativem Brustkrebs: eine Phase III randomisierte kontrollierte Studie.
Die Resultate wurden am SABCS von Sudeep Gupta Mumbai, präsentiert.
Platine bei neoadjuvantem TNBC: Unterschiedliche Chemotherapie-Kombinationen
Hintergrund:
- GeparSixto: Paclitaxel, Doxorubicin,Bevacizumab (TNBC), Trastuzumab + Lapatinib (HER2+) ± Carboplatin
- Brightness: Paclitaxel ± Veliparib ± Carboplatin→Doxorubicin/Cyclophosphamid
- GALGB 40603: Paclitaxel ± Bevacizumab±Carboplatin →Doxorubicin/Cyclophosphamid
- Höhere pCR
- Survival-Endpunkte nicht gepowert
Studiendesign: TNBC (<1% ER/PR), cMO, fit für Anthracycline, T1-4 No-3
Die Patientinnen erhielten randomisiert Paclitaxel + Carboplatin AUC2 wöchentlich 8 Wochen, AC oder EC Doxorubicin oder Epirubicin + Cyclophosphamid alle 2 oder 3 Wochen 4 Zyklen vs. Paclitaxel wöchentlich 8 Wochen, AC oder EC Doxorubicin oder Epirubicin + Cyclophosphamid alle 2 oder 3 Wochen 4 Zyklen. Resultate: Für den primären Endpunkt ereignisfreies Überleben gab es einen Nutzen von ca. 6%. Einer der wichtigsten sekundären Endpunkte war das Gesamtüberleben welches einen signifikanten und klinisch bedeutsamen Anstieg um 7.6% durch die Zugabe von Carboplatin zeigte. Zwischen Frauen über 50 Jahren und solchen unter 5oJahren gab es einen Unterschied im ereignisfreien Überleben: Bei Frauen unter 50 Jahren wurde eine Verbesserung des Gesamtüberlebens um12.5% und eine Verbesserung des ereignisfreien Überlebens von 11.6% beobachtet.
Fazit
- Primärer Endpunkt (EFS) nicht signifikant – kein klarer Beweis
- Der pCR- Nutzen ist bekannt
- Bezüglich Survival (EFS und OS): Gesamtsumme der der Daten zu prämenopausalen Patientinnen legen einen Nutzen nahe
- Mit Anwendung der Keynote 522 Daten ist Carboplatin im Standard-Regime für junge/fitte Patientinnen enthalten
Diskussion
Thomas Ruhstaller: Die Platinfrage beschäftigt uns schon länger. Der Effekt von Platin ist nicht sehr gross. Es ist aber entscheidend, ob die Patientinnen Germline Mutationen haben oder nicht. Urs Breitenstein: man muss sich fragen, ob Carboplatin tatsächlich Standard ist.
Andreas Müller, Winterthur: Ausser Zweifel erhöht Carboplatin die Response Rate. Es gibt Situationen wo die Response wichtig ist, nämlich bei nodal positiven Karzinomen, wo wir weniger Axilla-Operation machen können. Wenn der Tumor so gross ist, dass wir ihn kosmetisch nicht sinnvoll operieren können, ist die Response Rate ebenfalls bedeutsam. Bei diesen Patientinnen hat Carboplatin sicher seinen Platz mit oder ohne Immuntherapie.
GEPAR-OLA
Neoadjuvantes Paclitaxel/Olaparib im Vergleich zu Paclitaxel/Carboplatin bei Patientinnen mit HER2-negativem Brustkrebs im Frühstadium und homologen Rekombinationen.
Mangel – langfristiges Überleben in der GeparOLA-Studie
STUDIENDESIGN: 12 x Paclitaxel wöchentlich 80mg/m² + Olaparib 100mg zweimal täglich (PO) 12x vs. Paclitaxel wöchentlich 80mg/m² + Carboplatin AUC 2 (PCb) wöchentlich
Nach PO/PCb: Epirubicin/Cyclophosphamid 90/600 mg/m² q2w oder q3w Epirubicin/ Cyclophosphamid 90/600 mg/m² q2w oder q3w.
Die Studie wurde am SABCS von Peter A. Fasching präsentiert. Die Resultate zeigen, dass neoadjuvantes Olaparib keine bessere Wirksamkeit als Carboplatin und Paclitaxel bei Patientinnen mit homologer Rekombinationsdefizienz ergibt.
Fazit
Die Wirkung von Olaparib beim Mammakarzinom ist nicht vergleichbar mit der Wirkung beim Ovarialkarzinom. Die Daten erlauben einen Ersatz von Carboplatin durch Olaparib bei HER2+ BC nicht. Die Studie OlympiA dagegen zeigte eine statistisch signifikante Verbesserung des OS nach median 3.5 Jahren Follow up mit Olaparib vs. Placebo bei gBRCA mutiertem frühzeitigem Brustkarzinom.
Teil 2
Lokoregionäre Therapie (Frau Dr. Rahel Hiltebrand)
Management der Axilla nach neoadjuvanter Therapie bei nodal positiven Patientinnen

ca. 40% der Patientinnen zeigen ein axilläres Downstaging zu ypNO nach neoadjuvanter Chemotherapie (NAC). Aus prospektiven Studien wissen wir, dass die Falsch-Negativ-Rate (FNR) bei Sentinelbiopsie alleine >10% ist. Eine kürzliche Metaanalyse ergab: FNR 17% (Simons et al. Ann Surg 2019).
Bisherige Versuche die FNR zu senken
- Dual tracer mapping (Technetium und z. B. Blau)
- Entfernung von mind. 3 Sentinels
- Methode «targeted axillary dissection» TAD zeigt die tiefsten FNR-Raten von 2 bis 4.3%.
Was geschieht, wenn wir den Tumor in der Axilla zurücklassen? Ist eine FNR <10% überhaupt wichtig? Vielleicht weniger relevant vor adjuvanter Therapie:
NSDAP-B32: FNR 9.8% nur 0.7% axilläre Rezidive
Z0011: in 27% Verbleib pos. LK, nur 9.8% axilläre Rezidive. Adjuvante Therapien tragen wahrscheinlich viel dazu bei.
Zurücklassen des Tumors in der Axilla vielleicht umso wichtiger nach neoadjuvanter Chemotherapie: erfordert die Resistenz der verbleibenden Tumorzellen gegen systemische Therapie mehr lokale Therapie?
Kleinere Studien zeigten wenig axilläre Rezidive.
Prospektive Langzeit-Daten zur onkologischen Sicherheit fehlen
Residueller Tumor als wichtiger prognostischer Faktor und Indikation für weitere adjuvante Therapien?
Kein Konsensus über axilläres Staging nach NAC.
Dazu gab es eine Studie am SABCS, bei der auch viele Schweizer Forscher beteiligt waren: die OPC-04/EUBREASR-06/OMA Studie.
OPBC-04/EUBREAST-06/OMA Studie
Onkologische Ergebnisse nach Sentinel-Lymphknotenbiopsie (SLNB) oder gezielte axilläre Dissektion (TAD) bei Brustkrebspatientinnen, die mit neoadjuvanter Chemotherapie von Knoten-positiv auf Knoten-negativ herabgestuft wurden.
Die Studie wurde am SABCS von Giacomo Montagna, New York, präsentiert. Es handelte sich um eine retrospektive Studie mit Daten aus 25 Zentren in 11 Ländern. Einschlusskriterien waren Patientinnen mit T1-4, N1-3 biopsierte Lymphknoten, die sich einer NAC unterzogen, gefolgt von einem axillären Staging mit entweder SLNB mit Dualtracer-Mapping oder TAD, die pathologisch Knoten-negativ (ypN0) waren, wurden eingeschlossen. ypN0 war definiert als Abwesenheit von irgendeinem Tumor oder isolierten Tumorzellen
Es gab zwei chirurgische Gruppen: SLNB, n=666 und TAD n=478
SLNB: Duales Tracer Mapping in 100%. Clip-Platzierung 152/666 (23%), geklippter Knoten entfernt (ohne Lokalisierung) 129/154 (86%), medianer Follow up: 4.2 Jahre.
TAD (targeted axilla mdissection): Duales Tracer Monitoring nicht verlangt. Geklippter Knoten entfernt 466/478 (99%), radioactive seed localisation 343/478 (72%), Draht 115/478 (24%), Ultraschall 11/478 (2.3%), weitere 1.9%.
Medianer Follow up 2.7 Jahre. In der Sentinel-Gruppe wurden etwas mehr Lymphknoten entfernt als in der TAD-Gruppe.
Die Rezidive waren selten: Es gab insgesamt 4 axilläre Rezidive, je 2 pro Gruppe. Es wurde eine Extrem tiefe Rezidivrate und kein Unterschied zwischen den Gruppen beobachtet.
Fazit
- Erste Studie, die TAD und SLND vergleicht
- Axilläre Rezidive bei Patientinnen mit ypN0 sind extrem selten
- Kein Unterschied zwischen SLND und TAD
- Ergebnisse unterstützen Verzicht auf Axilladissektion bei ypN0
- Obwohl TAD nachweislich die FNR reduziert, führt dies nicht zu einer Zunahme der axillären Rezidive oder einer Verschlechterung des krankheitsfreien Überlebens (DFS).
To clip or not to clip war die Debatte in San Antonio. Viviana Galimberti ist eine starke Verfechterin der Sentinel alone Biopsie. Sie hat eine eigene Studie vorgestellt, eine Single Center-Studie mit einem langen Follow up von über 9 Jahren. Hier hat man nur eine alleinige Sentinelbiopsie durchgeführt und nur mit einem single Tracer. Sie folgert aus dieser Studie, dass eine Sentinelbiopsie allein ausreichend sei.
Langzeit-Standard-Sentinel-Lymphknotenbiopsie nach neoadjuvanter Behandlung bei Brustkrebs. Ein Zehnjahres-Follow-up in einer einzigen Institution.
Die Studie wurde am SABCS von Sabrina Kahler-Ribeiro-Fontana präsentiert.
Es handelte sich um eine Einzelzentrumsstudie mit längerem Follow up von 9.2 Jahren cN0: 446 Patientinnen, cN1/2 223 Patientinnen, nur SLNB nach NAC (single Tracer), kein Unterschied bezüglich axillären Rezidiven, OS und DDFS.
Laufende Studien zu TAD und onkologischen Outcomes
- EUROBREAST
AXILLary Surgery After Neoadjuvant (AXSANA) ycN0
- ONCOPLASTIC BREAST CONSORTIUM SAKK
Tailored AXIllary Surgery with or without axillary lymph node dissection followed by radiotherapy in patients with clincally node-positive breast cancer (TAXIS), pN1/ypN1, ALND versus axilläre RT.
Primärer Endpunkt: Disease Free Survival. Sekundärer Endpunkt bzw. Subprojekt: Vergleich verschiedener operativer Strategien: ALND, TAD, SNB (Machbarkeit, Performance, QoL).
Diskussion
Übertreiben wir mit der Clipperei? Christoph Tausch ist der Unterschied zwischen den beiden Studien nicht klar. In beiden Studien ist Clip dabei und In beiden Gruppen ist Sentinel dabei. Insgesamt ist herausgekommen, dass es selten Rezidive gibt. Möglicherweise ist es gar nicht so wichtig, was wir machen. Ein Problem ist der zweite Tracer. Blau braucht viel Geduld, ausserdem ist die Brust danach bleu. Das Clippen ist die einfachere Methode.
Einfluss der Brusterhaltungstherapie auf das lokale Rezidiv bei Patientinnen mit multiplem ipsilateralem Brustkrebs – Ergebnisse aus ACOSOG Z11102 (Alliance)
Die Studie wurde am SABCS von Judy C. Boughey, Rochester, präsentiert.
Hintergrund: Früher war eine multifokale oder multizentrische Erkrankung eine Indikation für eine Mastektomie. Neuere retrospektive Studien zeigten bessere Resultate mit akzeptablen Lokalrezidiv-Raten. Dies wurde ermöglicht durch grosse Fortschritte in der Bildgebung, Diagnostik, Radiotherapie und Systemtherapie. Patientinnen haben nach brusterhaltender Operation eine bessere Lebensqualität im Vergleich zur Mastektomie.
Die Z11102 war eine prospektive Einzel- Arm-Studie. Die Patientinnen mussten T1 oder T2 66 von 204 Patientinnen entwickelten ein Lokalrezidiv, vier ipsilaterale Brust, ein Brust-Rezidiv und ein Brustwand-Rezidiv. Die geschätzte kumulative Inzidenz eines lokalen Wiederauftretens nach 5 Jahren beträgt 3.1%. Die Lokalrezidiv-Raten waren unabhängig von Alter, Anzahl der Brustläsionen, Tumorgrösse, Tumorbiologie und Resektionsgrad.
Fazit
Bei MIBC hat die brusterhaltende Operation mit adjuvanter Bestrahlung mit Lumpektomie-Site-Boosts eine niedrige LR-Rate – 3,1% nach 5 Jahren.
Untersuchte Population: überwiegend post-menopausale Patientinnen, ER+/HER2-, 2foci, Knoten negativ.
Faktoren, die das lokale Rezidiv beeinflussen sind:
Präoperatives MRI (zur Bewertung des Ausmaßes der Erkrankung).
Adjuvante endokrine Therapie (bei ER+ Brustkrebs)
Prospektive Single Arm Phase II Studie. Brusterhaltende Operation bei Patientinnen mit 2 oder 3 Tumorläsionen.
Relevante Studienkriterien waren: Frauen ≥40 Jahre, cT1-2 N0-1, 2 oder 3 Herde von Brustkrebs, wenigstens 1 Herd einer invasiven Erkrankung. Minimum 2cm normales Gewebe zwischen den Läsionen, 1-2 Quadranten involviert, <5cm Krankheit in der Bildgebung. Negative Ränder, Gesamtbrustbestrahlung, systemische Behandlung und Knotenbestrahlung nach Wahl des behandelnden Arztes, keine bekannte BRCA-Mutation, bilateraler Brustkrebs, früherer ipsilateraler Brustkrebs, frühere Bestrahlung
Die Resultate wurden am SABCS von Judy C. Boughey, Rochester, präsentiert.
Die 5-Jahres-Rate des lokalen Rezidivs war bei den 180 Patientinnen, die sich einer präoperativen Brust-MRT unterzogen, niedriger als bei den 14 Patientinnen, die sich dieser Bildgebung nicht unterzogen hatten (1,7% vs. 22,6%; P = .002). Das Risiko eines lokalen Rezidivs war nicht signifikant mit dem Alter, der Anzahl der Brustläsionen, dem HER2-Status oder der pathologischen Staging-Kategorie verbunden.
Fazit
Eine brusterhaltende Operation ist eine sichere Therapie bei multifokaler Erkrankung.
5 Jahre Follow up ist kurz bei hauptsächlich hormonsensitiven Tumoren
Die Studie lässt keinen Rückschluss auf Patientinnen mit neoadjuvanten Therapien zu
Ein präoperatives MRI bei multifokalen Erkrankungen kann zusätzliche Läsionen entdecken und kann hilfreich sein für eine optimale Operationsplanung.
Validierung des Profils für den Verzicht auf lokale adjuvante Strahlentherapie (POLAR) in einer Metaanalyse von 3 randomisierten, kontrollierten Studie zur brusterhaltenden Operation +/- Strahlentherapie
Die Studie wurde am SABCS von Per Karlsson, Göteborg, präsentiert.
Der Hintergrund zu der Studie war die Kenntnis, dass eine adjuvante Radiotherapie (RT) nach brusterhaltender Operation Lokalrezidive reduziert. Die Frage stellt sich, ob es Subgruppen gibt, welche nicht von einer Radiotherapie profitieren und wie sie identifiziert werden können. Prädiktive Biomarker für den Nutzen einer Radiotherapie wurden gesucht.
Nach 3 Jahren zeigte sich kein Unterschied in der kumulativen Inzidenz
Entwicklung der POLAR Signatur
Die POLAR Signatur wurde während SweBCG91RT Studie (RT vs.no RT nach BET) entwickelt. Sie soll jetzt klinisch validiert werden. Tumorblocks von 1004 Patientinnen, Gene Set Enrichement Analysis (GSEA). POLAR: 16 -gen mRNA basierte Signatur. Gene assoziiert mit Lokalrezidiven (T1-2, N0, ER+/HER2-, keine Radiotherapie).
Effekt der RT in POLAR Low vs. POLAR High: Kumulative Inzidenz von LRR bei POLAR Low vs. High, stratifiziert nach Behandlungsarm.
POLAR Low
Keine RT vs. RT: 1o Jahresrate keine RT 0.05 vs. RT 0.07. Kein signifikanter Unterschied, HR 0.92
POLAR High:
Keine RT vs. RT 10 Jahresrate 0.2 vs. 0.07, signifikanter Unterschied, HR 0.37 p<0.001
Schlussfolgerung der Autoren
POLAR Score ist der erste genomische Test, welcher nicht nur prognostisch, sondern auch prädiktiv im Hinblick auf den Nutzen einer adjuvanten Radiotherapie bei invasivem Mammakarzinom nach BET ist.
Patientinnen mit POLAR Low Score profitieren nicht von einer Radiotherapie. Dies sind retrospektive Daten, prospektive Studien sind notwendig.
Vor 4-5 Jahren wurde am SABCS der DCISionRT® Score von der Firma PRELUDEDXTMvorgestellt
Der DCISion RT ist ein bereits bekannter Score, der vor einigen Jahren eingeführt wurde. Auch er wird zur Vorhersage des Nutzens einer Radiotherapie verwendet. Am SABCS wurde eine Studie in einer Spotlight Poster Präsentation mit dem Titel «7-gene Predictive Biosignature Improves Risk Stratification for Breast Ductal Carcinoma in Situ Patients Compared to Clinicopathologic Criteria, Identifying a Low-Risk Group Not Clinically Benefiting from Adjuvant Radiotherapy» von Rachel Rabinovitch, Colorado, präsentiert
7 Biomarker und 4 klinische Faktoren waren prädiktiv besser als nur klinische/pathologische Faktoren. 50% der klinisch niedrigen Risikogruppen waren allerdings doch DCISionRT High Risk und profitierten von einer Radiotherapie.
Diskussion
Michael Knauer: Heutzutage erhalten bei uns 90% bis 95% eine Radiotherapie. 1/3 der Patientinnen hat einen POLAR low score. Es lohnt sich also darüber zu diskutieren. Ist es ready für prime time für einen derartigen Score?
Manuela Rabaglio: Dies wäre sicher erwünscht. Bei uns wird relativ grosszügig bestrahlt. Chemotherapie machen wir weniger. Wir machen Deeskalation bei der Chemotherapie und bei der Chirurgie, aber Radiotherapie wird eher mehr.
Christoph Tausch: Er macht bei der EXPERT-Studie mit. Sie haben Rekrutierungsprobleme wegen der endokrinen Therapie und ihrer Nebenwirkungen, die mit den Patientinnen besprochen werden. Wenn wir deeskalieren, ohne Radiotherapie und ohne endokrine Therapie, deeskalieren wir vielleicht zu viel.
Vorläufige Ergebnisse und Sicherheit eines Therapieunterbruchs bei Frauen mit endokrin ansprechendem Brustkrebs.
Schwangerschafts-Outcome nach Brustkrebs. Die Ergebnisse der POSITIVE Studie wurde am SABCS erstmalig von Ann Partridge, Boston, präsentiert.
Hintergrund: 4% aller BC-Patientinnen sind unter 40 Jahre alt. Das Alter der Frauen bei erster Schwangerschaft steigt, viele Patientinnen haben die Familienplanung noch nichtbegonnen oder noch nicht abgeschlossen. Junge Patientinnen werden meist mit intensiveren Systemtherapien behandelt. Die Wahrscheinlichkeit für eine Schwangerschaft nach einer Brustkrebserkrankung ist verglichen mit der Normalbevölkerung um 60% niedriger. Aus retrospektiven Studien weiss man, dass eine Schwangerschaft nach Brustkrebserkrankung sicher ist. Das Outcome von Schwangerschaften nach Brustkrebs und Unterbrechung der endokrinen Therapie um eine Schwangerschaft zu versuchen, wurde bisher nicht prospektiv untersucht.
Die Patientinnen mussten nach ihrer Brustkrebserkrankung ihre endokrine Therapie während 18-30 Monate einnehmen, dann konnte die Therapie gestoppt werden und die Patientinnen wurden in die Studie eingeschlossen. Dann wurde 3 Monate wie eine Wash-Out-Periode abgewartet, dann durften sie versuchen schwanger zu werden. Wenn sie nach einem Jahr nicht schwanger waren, wurde Fertilitätsmedizin empfohlen. Nach zwei Jahren sollten sie die endokrine Therapie wieder aufnehmen.
Es war eine Single Arm Studie von 116 Zentren in 20 Ländern. Die Patientinnen waren nullipara.
Die mediane Dauer von Brustkrebsdiagnose bis zum Einschluss betrug 20 Monate. Die Kontrollkohorte war aus der SOFT/TEXT-Studie
Nach 3 Jahren gab es keinen Unterschied zwischen den beiden Studienarmen in der kumulativen Inzidenz, weder im breast cancer free survival noch im recurrence free survival. Es waren 44 Brustkrebsrezidive, von diesen waren 22 Fernmetastasen. Ein starker Risikofaktor waren die lokal fortgeschrittenen Tumore. Die sekundären Outcomes waren Schwangerschaft-Outcomes und Geburten-Outcomes.
74% der Patientinnen wurden schwanger, 70% innerhalb von 2 Jahren. 64% hatten eine Lebendgeburt. Die Rate von neonatalen Todesfällen war mit 0.2% sehr gering. Schwangerschaftskomplikationen traten 11% auf. Ein niedriges Geburtsgewicht wurde in 8% registriert, Fehlbildungen in 2%. 62% haben danach gestillt. 76 % nahmen die Therapie wieder auf.
Fazit
Der Unterbruch einer endokrinen Therapie bei Schwangerschaftswunsch verschlechtert das onkologische Outcome nicht.
Hohe Schwangerschaftsraten, wenig Schwangerschaft-/neonatale Komplikationen
Follow up bis 2029 geplant zur Beobachtung der Rate der Wiederaufnahme der endokrinen Therapie und Langzeit-onkologischer Outcomes.
→ Kinderwunsch in die Behandlung und Beratung junger Patientinnen einbeziehen!
Das Risiko bleibt unabhängig vom Tumorstadium (in Studie nur wenig Patientinnen mit Stadium III).
Diskussion
Ruhstaller: Diese Studien war eine Weltstudie mit grossem Aufwand aus der Schweiz. Die Resultate sind sehr beruhigend. Gibt es Caveats?
Manuela Rabaglio: Wahrscheinlich sind vor allem diejenigen, die gesund sind, schwanger geworden. Das Rest-Risiko bleibt und dieses ist gross. Dies muss mit den Patientinnen diskutiert werden.
Populationsbasierte Abschätzung des kontralateralen Brustkrebsrisikos bei Trägerinnen pathogener Keimbahnvarianten in ATM, BRCA1, BRCA2, CHEK2 und PALB2.
Die Studie wurde am SABCS von Siddhartha Yadav, Minnesota. Präsentiert.
Hintergrund: Das Risiko für kontralaterale Brustkrebserkrankung bei den niedrig penetranten Genen TM, CHEK2, PALB2 ist wenig untersucht. Auch weitere Risikofaktoren bei Mutationsträgen, wie Alter, Menopausenstatus bei Erstdiagnose, Ethnizität, Effekt der adjuvanten endokrinen Therapie nach Erstdiagnose sind wenig untersucht. Eine möglichst individuelle Risikoabschätzung für kontralaterale Erkrankungen ist wichtig: risikoadaptierte Nachsorge, risikoreduzierende Therapien (z.B. kontralaterale Mastektomie CPM).
CARRIERS Study
Populationsbasierte Kontrollstudie. Kohorte mit 15104 Patientinnen mit ipsilateralem Mammakarzinom. Mutationsanalyse (5 Gene) → in 4.5% Keimbahn-Mutationen gefunden
Mittlerer Follow-up 11 Jahre. Erfassung von kontralateralen Erkrankungen → insgesamt 801 Events.
Kumulative Inzidenz für kontralaterale Brustkrebserkrankung CBC in 10 Jahren: BRCA1 – Trägerinnen 23%, bei Nichtträgerinnen 4.3 %, bei BRCA2 17% vs. 4.3%, unabhängig davon ob die Erkrankung Hormon-sensitiv oder triple negativ war. Bei niedrig penetranten Genen:
ATM: auch nach 10 Jahren nicht erhöht, Chek2: 2-fach erhöht, PALB2: Risiko für CTC erhöht nur bei «ER negativer» Erstdiagnose. In Bezug auf den Menopausenstatus zeigte sich, dass zwischen post- und prämenopausalem Status ein deutlicher Unterschied vorhanden war, ausser bei ATM.
Das CBC-Risiko bei Erstdiagnose nach 65 Jahren ist sehr tief (unter 153 Patientinnen kam es nur bei 3 Fällen zu kontralateralen Brustkrebserkrankungen).
Fazit
Alter und Menopause bei Ersterkrankung beeinflusst das Risiko einer kontralateralen Brustkrebserkrankung → wichtig für Beratung und Entscheid für risikoreduzierende Mastektomie und risikoadaptierte Nachsorge (ergänzend zu MRI).
Effekt der endokrinen Therapie nach Erstdiagnose bleibt offen (46% der Patientinnen wurden endokrin behandelt, Zahlen zu klein für Aussagen).
Die NCCN (National Comprehensive Cancer Network) Guidelines empfehlen bei BRCA1 und 2, PALB2, T53, PTEN wird die Diskussion einer Risikoreduzierenden Mastektomie empfohlen, bei CHEK2, ATM, BARD1 wird sie nicht empfohlen. In der Schweiz ist die beidseitige Mastektomie nur bei BRCA 1 oder 2-Patientinnen anerkannt.
Diskussion
Christian Kurzeder: Warum PALB2 bei hormonnegativen so hoch ist kann er auch nicht erklären. Was er mitnimmt ist, dass bei niedrig penetranten Genen die Familienanamnese bei der Beratung mitbetrachtet werden muss. Michael Knauer teilt mit, dass die Schweiz. Gesellschaft für Senologie mit dem BAG in Kontakt steht, mit dem Ziel noch mehr Gene einzuschliessen, damit sich die Kassen nicht immer komplett querlegen dürfen.
HER2 Mammakarzinome (Dr. Patrik Weder)

Neu ist Trastuzumab Deruxtecan, ein Trastuzumab an welches 8 Chemotherapien gekoppelt sind. T-DXd setzt sich auf den HER2-Rezeptor, wird internalisiert, in der Zelle werden die Chemotherapien abgekippt, worauf es zur toxischen Wirkung in dieser Zelle kommt. Die Chemotherapie diffundiert auch noch in die Nachbarzelle, die vielleicht gar keinen HER2-Rzeptor oder nur sehr wenig aufweist und hat dort auch einen zytopathischen Effekt.
T-DXd mischt das Feld neu auf mit zwei Studien DestinyBreast02 und Destiny Breast 03.
Behandlungsstandard beim HER2 positiven metastasierten Brustkrebs ist aktuell
1.L+: Trastuzumab + Pertuzumab + Taxan, CLEOPATRA: mPFS 18.7 Monate
2.L+ T-DM1, EMILIA: mPFS 9.6 Monate vs .TXd: Destiny Breast03 (OS update)
3.L+ T-DXd (Trastuzumab Deruxtecan, DESTINY Breast02 vs. Physician’s Choice)
Trastuzumab Deruxtecan nach T-DM1 vs. Wahl des
behandelnden Arztes bei Patientinnen mit HER2+ nicht resezierbarem metastatischem Brustkrebs
Primäre Resultate der randomisierten Phase 3 Studie DESTINY-BREAST02
Einschlusskriterien waren zentral bestätigter HER2 pos. (IHC3+ oder IHC2+ISH+) nicht resezierbarer oder metastatischer Brustkrebs, dokumentiert durch radiographische Progression nach der neuesten Behandlung, vorgängig mit T-DM1 behandelt. Stratifiziert wurde nach Hormonstatus, vorheriger Behandlung mit Pertuzumab und Anamnese für viszerale Krankheit.
Die Patientinnen wurden randomisiert zu T-DXd Q3W oder Trastuzumab/Capecitabine oder Lapatinib/Capecitabine (TPC). Primärer Endpunkt: PFS (BICR)
Sekundärer Haupt-Endpunkt OS, weitere sekundäre Endpunkte ORR (BICR), DoR (BICR), FFS (Investigator), Sicherheit. Exploratorische Endpunkte CBR (BICR, PFS2 (Investigator).
Die Studie wurde am SABCS von Ian Krop, Boston, präsentiert.
Von den mit T-DXd behandelten Patienten sprachen 69,7 % objektiv auf die Behandlung an, verglichen mit 29,2 % der mit TPC behandelten Patienten. Bei den mit T-DXd behandelten Patienten war auch die Wahrscheinlichkeit eines Fortschreitens der Krankheit um 64 % geringer als bei den mit TPC behandelten Patienten, wobei das mediane progressionsfreie Überleben in der T-DXd-Gruppe 17,8 Monate und in der TPC-Gruppe 6,9 Monate betrug. Auch das Gesamtüberleben war bei den mit T-DXd behandelten Patienten deutlich länger (39,2 Monate mit T-DXd gegenüber 26,5 Monaten mit TPC). Alle Subgruppen haben von der Therapie mit T-DXd profitiert.
Fazit
T-DXd nach T-DM1 (Destiny Breast02)
Wirksamkeit: mPFS +11Mo, 17.8 vs 6.9 Mo, HR 0.3589; p<0.000001 mOS + 13 Mo, 39.2 vs. 26.5 Mo HR 0.6573; p=0.0021.
Toxizität: Nebenwirkungen in allen Studien mit T-DXd fast gleich. Nausea (72%), Vomitus (37%), antiemetische Prophylaxe, Alopezie, ILD in T-DXd 10.4% (9.2% Grad 1/2 Events). Weniger ILD-Tote (Grad 5) in DESTINY Breast02 (0.5% vs. DestinyBreast01 2.7%: Verbesserung des ILD-Managements).
Dies sind klinisch sehr bedeutende und statistisch signifikante Resultate. T-DXd ist eine potente 3.L-Option nach T-DM1. Ein besonderer Aspekt ist die Pneumotoxizität. Zusammengefasst fast 10% (9% Grad 1). Es gab 2 Todesfälle in dieser Studie. Mediane Zeit bis zum Auftreten der Pneumotoxizität war etwas länger als ein halbes Jahr. Auch die linksventrikuläre Funktion hat etwas mehr gelitten (4.5% vs. 1.5%). Bei der Therapie nach Physician’s Choice war das Hand-Fuss-Syndrom die häufigste Nebenwirkung.
DESTINY-Breast03
Sara Hurvitz präsentierte am SABCS die aktualisierten Überlebens- und Sicherheitsergebnisse der DESTINY-Breast03-Studie, in welcher Trastuzumab Deruxtecan mit Trastuzumab-Emtasine (T-DM1) bei Patientinnen mit HER2+ MBC, die zuvor mit einer Anti-HER2-Therapie behandelt wurden. Alle Patientinnen hatten Trastuzumab + Pertuzumab als Erstlinie. Median hatten sie 2 Linien.
Das Sterberisiko wurde mit T-DXd um 36% reduziert, wobei die Zahlen noch nicht matur sind. OS mit T-DXd signifikant höher als mit T-DM1 (69.3 vs. 55.4% nach 36 Mo), signifikant längeres PFS für T-DXd im Vergleich zu T-DM1 (28.8 vs. 6.8 Mo). Bestätigte ORR für T-DXd signifikant höher als T-DM1 (78.5 vs. 35.0). Grad ≥3 TEAE bei 56.4% der T-DXd gegenüber 51.7% der mit T-DM1 behandelten Patientinnen.
T-DXd schnitt in sämtlichen Subgruppen besser ab als T-DM1.
Toxizität: Im T-DXd-Arm sind keine Ereignisse von Grad 5 aufgetreten. ILD mit 15.2% im T-DXd-Arm gegenüber 3.1% im T-DM1-Arm. Keine Grad 5 Toxizität meh.r
Fazit
Verlängerung des mPFS um 22 Monate (fast 2 Jahre), 28.8 vs. 6.8 Monate unter T-DXd sehr eindrücklich. Auch das OS etwas mehr als 1 Jahr sehr eindrücklich (36% Reduktion), wobei die Zahlen noch nicht ganz matur sind.
In Anbetracht der signifikanten Wirksamkeitsvorteile von T-DXd gegenüber T-DM1 gilt T-DXd als bevorzugte Zweitlinientherapie bei HER2+ mBC, welches zuvor mit einer AntHER2-Therapie behandelt wurde.
Somit haben wir einen neuen Standard of Care bei HER2+ mBC: In der 2. Linie (DestinyBreat03, mPFS28.8 Monate) und in der 3. Linie (DestinyBreast02, mPFS 17.8 Monate) kann T-DXd eingesetzt werden. Im Vergleich 1.Linie Trastuzumab + Pertuzumab + Taxan, Cleopatra mPFS = 18.7 Monate (was man nicht machen darf). T-DXd kann noch um Stufen nach oben steigen.
Hits in Vorbereitung: 1.Linie DestinyBreat 09: T-DXd +/- Pertuzumab vs. Trastuzumab/Pertuzumab/Taxan(1. L, CLEOPATRA Stil) + postNAC: DestinyBreast05: T-DXd vs T-DM1 (nach NAC bei nonPCR, KATHERINE Stil).
Diskussion
Ruhstaller: Hochaktive Substanz. Das Problem, das sich stellt, ist die Lungen-Toxizität. Wird alle 6 Wochen ein CT gemacht? Urs Breitenstein: Nicht alle 6 Wochen ein CT, Primärevaluation nach 3 Zyklen oder nach klinischen Symptomen. Christian Kurzeder erwähnt die DesinyBreast12-Studie, die in der Schweiz durchgeführt wird, und in der alle 6 Wochen ein CT gemacht wird. Er schliesst sich aber Zürich an und macht nicht alle 6 Wochen ein CT, aber grosszügig je nach Situation. Nicht die Frequenz des CT, sondern die klinische Situation ist ausschlaggebend. Noch wichtiger ist das Gebot in der unklaren Situation (fragliche Influenzapneumonie oder Bronchopneumonie), die Kortikosteroid-Therapie frühzeitig zu beginnen bis die Situation klar ist. Mit diesen beiden Massnahmen niedrige Schwelle für das CT und frühzeitige Kortikoid-Therapie sollte das Problem der Pneumo-Toxizität bewältigt werden können. Thomas Ruhstaller: Da das Auftreten relativ spät ist, könnte es auch ein Dosisproblem sein, ev. Akkumulation der Dosis. Vielleicht müsste man auch mit der Dosis etwas zurückgehen.
HER2 Low. Special Session
Ist HER2 low eine neue Entität oder nicht? Am SABCS befürworteten 7 Abstracts HER2 low als eine separate Entität bezüglich molekularer Marker, während 4 Abstracts HER2 low als keine spezielle Entität betrachteten. Was bis jetzt nicht HER2 positiv war, war einfach negativ. Neu ist nun HER2 low.
HER2 Null ist definiert als Immunhistochemie (ICH) 0 ohne jegliche Färbung. IHC 1 ist ein Hauch von Färbung über 10%, IHC 2 ist Färbung deutlich über 10% und ICH 3 ist eine deutliche Färbung. HER2 low setzt sich zusammen aus IHC1 oder IHC 2 und FISH negativ. Wie gut sind die Pathologen in der Unterscheidung zwischen HER2 0 und 1? Eine Untersuchung bei 18 Experten ergab nur eine Konkordanz von nur 26%. In der DestinyBreast04 Studie waren es 80%, in der TALENT Studie war es etwa einer aus 2. Es gibt nicht nur HER2 negativ und HER2 low, es gibt auch noch ein HER2 ultra low, das nicht ganz negativ ist.
Man hat versucht, ob eine HER2 gerichtete Antikörper-Therapie auch bei HER2 low wirkt, was nicht der Fall war. Nur Antikörper hat keine Wirkung bei HER2 low. Das Konjugat Antikörper + Chemotherapie dagegen zeigt eine Wirkung. Der Antikörper, der mit Chemotherapie versetzt ist, braucht nur wenig Rezeptoren. Er wirkt nicht nur auf diese Zelle, sondern auch noch auf die benachbarte Zelle, die vielleicht sogar HER2 ultra low hat. Somit ist die Wirksamkeit eines Antibody-Drug-Konjugats sehr hoch im Gegensatz zum Antiköper allein.
In der DestinyBreast04 Studie hat man geschaut, ob es einen Unterschied gibt zwischen IHC1 und IHC2 Patientinnen. Es ist genau gleich und auch kein Unterschied im PFS. Wie weit können wir gehen? In der DESTINY Breast06 Phase 3 Studie, die unterwegs ist, wurde IHC 0 und ultra low Expression eingeschlossen. Die Population von Patientinnen, die einen Nutzen von T-DXd haben, könnte durch diese Studie erweitert werden.
Der HER2 low Status kann zum gleichen Zeitpunkt in verschiedenen Metastasen innerhalb einer Patientin sehr differieren. Es können sogar Unterschiede innerhalb eines Organs in derselben Patientin auftreten. HER2 low ist zudem instabil. Der HER2 Status kann im low Bereich auch zu Null wechseln. Das kann auch unter Therapie der Fall sein. In Penelope geschah dies fast in 40% der Fälle, in TALENT fast die Hälfte.
T-DXd bei HER2 low (Destiny-B04):
T-DXd Q3W vs. TPC (Capecitabine, Eribulin, Gemcitabine, Paclitaxel, nab-Paclitaxel.
Primärer Endpunkt: PFS nach BICR (HR+)
Sekundäre Endpunkte PFS nach BICR (alle Patientinnen, OS (HR+ und alle Patientinnen)
HR+ mPFS T-DXd: 10.1 Monate, TPC 5.4 Monate HR 0.51. Alle Patientinnen: T-DXd mPFS 9.9 Monate, TPC mPFS 5.1 Monate, HR0.50. HR+: T-DXd mOS 23.9 Monate, TPC 17.5 Monate, HR0.64. Alle Patientinnen mOS T-DXd 23.4 Monate, TPC 16.8 Monate, HR0.64.
Fazit
T-DXd bei HER2 low (Destiny-B04)
T-DXd zeigt eine eindrückliche Wirksamkeit bei HR+, HR- (=TNBC), bei mit CDK4/6 vorbehandelten Patientinnen und in allen HER2 low Status Patientinnen (ICH 1+, 2+)
T-DXd ein neuer Standard für alle HER2 low Brustkarzinome (?)
Diskussion
Thomas Ruhstaller: Die Zahlen der Patientinnen, denen T-DXd gegeben wird, steigt sehr stark an. Behandeln wir alle Patientinnen mit T-DXd in Zukunft? Manuela Rabaglio: Wir geben das relativ grosszügig. Mit der Zeit wird es weitere Untersuchungen geben und dann werden wir gezielter behandeln.
Wie wenig HER2 braucht es damit T-DXd wirkt? Thomas Ruhstaller hat eine Patientin, die HER2 0 ist, und anspricht. T-DXd geht auch bestens in das Gehirn. Manuela Rabaglio: Die zerebrale Metastase ist extrem schwierig, damit hatten wir bis jetzt ein Problem.
Wann sollen wir behandeln? Wolfram Jochum, Pathologie St. Gallen: wenn es um die Indikation geht, sollten wir Evidenz-basiert vorgehen. Man sollte dann auch die Kriterien einsetzen, die durch Studien abgesichert ist. HER2 low wird auf Proteineben getestet. Auf der Proteinebene ist es eine regulierte Grösse. Das ist anders als bei der Genamplifikation. Diese wird nicht wieder verschwinden. Diese Protein- Assays sind alle mit einer Detektionsgrösse nach unten abgesichert. Eventuell würde eine Tumorzelle für die Wirkung des Medikaments genügen und diese können wir nicht detektieren.
Talent
Der Einfluss einer präoperativen Therapie auf HER2 low wurde in den Studien PenelopeB und TALENT untersucht.
In TALENT wurde T-DXd (Arm A) mit T-DX + Anastrozol (+GnRH Analog bei prämenopausalen Frauen (Arm B)) verglichen, gefolgt von Chirurgie (nach Chirurgie adjuvante Therapie nach Wahl des behandelnden Arztes). In Arm A betrug das ORR 68% in Arm B 58%. In TALENT gab es einen Wechsel bei der ICH nach der T-DXd-Behandlung in 49%, wobei die Mehrheit eine Abnahme der 2 ICH Expression aufwies. Auch in der HER2 low -Situation hat T-DXd eine sehr eindrückliche Wirkung.
Fazit
(T-DXd bei frühem HR+, HER2 low BC)
Neoadjuvantes T-DXd zeigte preliminäre Evidenz für klinische Aktivität bei HER2 low, HR+eBC. ORR 68% (T-DXd allein, Arm A); 58% (T-DXd mit Anastrozol, Arm B).
RCB 0/1 Rate: 15% beide Arme, chirurgische Outcomes noch laufend (24% in Arm A, 31% in Arm B)
Die Toxizität war vergleichbar mit früheren Berichten. Nausea war die häufigste AE: 1 Fall mit Grad 2 Pneumonitis, Dosisreduktion wegen AEs 5%.
Zugabe von endokriner Therapie zu T-DXd scheint die Wirksamkeit nicht zu verstärken. Vorsicht: kleine Anzahl
Dynamische Änderungen im HER2 Gewebe werden nach der Therapie mit T-DXd beobachtet. Fast die Hälfte hatte einen Wechsel im HER2 Status und meistens gegen Null.
Ganz zum Schluss erwähnte Dr. Weber noch das Medikament Datopotamab-deruxtecan, das ihm wegen seines Namens gefällt, welches aber beim TNBC zum Einsatz kommt und somit nicht in die Diskussion dieses Teils gehört.
Prof. Dr. Dr. h.c. Walter F. Riesen
riesen@medinfo-verlag.ch