Dans le cadre des Grand Rounds du Royal Brompton Hospital, Londres, le professeur Thomas Lüscher Londres/Zurich, a parlé des réalisations de la cardiologie au cours des dernières décennies et de son avenir.

Le conférencier a commencé par évoquer la cardiologie dans les années cinquante du siècle dernier et par la mort du président Dwight D. Eisenhower, le 34e président des États-Unis.
Le 24 septembre 1955, alors qu’ il était en vacances dans le Colorado, il a été victime d’ un grave infarctus du myocarde. À l’ époque, il n’ y avait que deux choses à faire : donner de la papavérine et de la morphine. Le Dr Howard Snyder, son médecin personnel, a diagnostiqué à tort les symptômes comme étant ceux d’ un problème gastro-intestinal et n’ a pas fait appel à l’ aide urgente dont il avait besoin. Plus tard, Snyder a falsifié ses propres notes afin de dissimuler son erreur et de répondre au besoin d’ Eisenhower, de le protéger en montrant qu’ il était suffisamment en bonne santé pour continuer à effectuer son travail. La crise cardiaque a nécessité une hospitalisation de six semaines et Eisenhower n’ a pu reprendre son rythme de travail normal qu’ au début de l’ année 1956.
Eisenhower meurt cependant à l’ âge de 78 ans, le 28 mars 1969, au Walter Reed Army Hospital à Washington, D.C., d’ une insuffisance cardiaque.
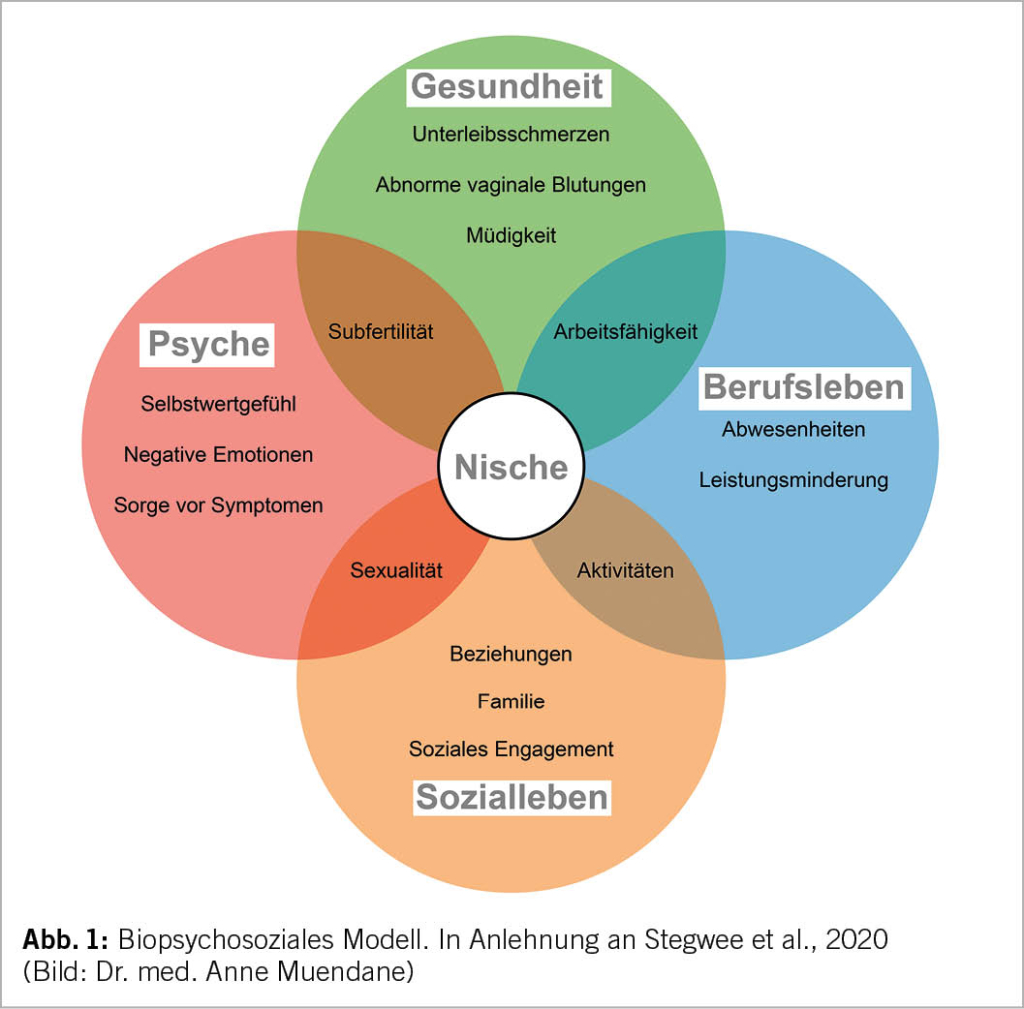
La cardiologie – une histoire à succès unique
Depuis cette époque, il y a environ 70 ans, la cardiologie a connu une histoire à succès sans précédent. Alors que la mortalité, il y a 70 ans, s’ élevait à 50 % même chez ceux qui arrivaient à l’ hôpital, elle a pu être réduite considérablement grâce à la défibrillation, suivie de la réanimation, des bêtabloquants, de l’ angioplastie coronaire, de la fibrinolyse et des stents et cathéters à ballonnet. Il reste une mortalité de 10 % à l’ hôpital, comme l’ étude Sweetheart l’ a démontré. Certains problèmes ne sont toujours pas résolus, comme l’ a expliqué l’ orateur. L’ un d’ entre eux est que les hommes et les femmes ne sont pas traités de la même manière. Les femmes reçoivent moins de mesures angiographiques et invasives, moins de PCI que les hommes. Même les statines sont moins prescrites aux patientes qui quittent l’ hôpital.
Le choc cardiogénique est un autre problème non résolu avec environ 50 % de mortalité, comme l’ a expliqué le conférencier. En cas de réanimation la mortalité est d’ environ 40 %. Que peut-on faire à ce sujet ? On pourrait pratiquer la réanimation sur place. Pour cela, il faudrait former le public. Il y a 35 ans, le cœur artificiel total a été développé sans grand succès. Il en va de même pour la thérapie par cellules souches.
Outre l’ infarctus du myocarde classique, il existe d’ autres situations, telles que la cardiomyopathie de Tako-Tsubo avec des symptômes semblables à ceux du syndrome coronaire aïgu, qui est lié à un stress physique émotionnel. À l’ origine elle était considérée comme inoffensive, car réversible. Dans environ 10 % des cas il y a cependant des complications comme le choc cardiogénique, la tachycardie ventriculaire, la formation de thrombus et la mort.
Le choc cardiogénique
Existe-t-il un traitement médical du choc cardiogénique ? L’ espoir réside dans le traitement avec des anticorps anti-DPP3. La concentration de DPP3 dans le plasma est étroitement liée à la mortalité de maladies telles que le choc cardiogénique. La DPP3 est un prédicteur indépendant de la mort prématurée. Un doublement de la DPP3 signifie une augmentation de 84 % de la mortalité à 30 jours. Le traitement avec des anticorps anti-DPP3 pourrait représenter une percée dans le traitement du choc cardiogénique. Mais à l’ heure actuelle, l’ espoir réside plutôt dans des systèmes mécaniques d’ assistance. Dans une analyse de propension croisée de patients subissant une intervention coronarienne percutanée pour infarctus de myocarde aïgu avec choc cardiogénique, l’ utilisation d’ un système d’ assistance ventriculaire gauche était associée à un taux de survie plus élevé que la pompe à ballonnet intra-aortique, qui était associé à un risque accru à court terme et à un an de mortalité, d’ hémorragie et de resynchronisation cardiaque et de coûts. Il existe un besoin urgent de connaissances supplémentaires sur le traitement optimal des patients atteints d’ un infarctus du myocarde aïgu compliqué de choc cardiogénique.
La réanimation précoce assistée par oxygénation par membrane extracorporelle des patients en arrêt cardiaque extrahospitalier et en fibrillation ventriculaire réfractaire a amélioré la survie de manière significative. La survie a été considérablement améliorée par rapport à l’ assistance cardio-pulmonaire étendue (ACLS) standard. Le soutien extracorporel aux fonctions vitales (ECLS) permet à un quart des patients avec un pronostic autrement fatal de bénéficier d’ une survie prolongée d’ un an.
La mortalité liée à la procédure est faible et la morbidité au niveau du site d’ implantation est modérée.
La sténose aortique – un autre problème non résolu
Le problème suivant est la sténose aortique. Au-delà de l’ intervention coronarienne percutanée il existe des interventions structurelles. Balloon (stenting coronaire, stenting artériel rénal, stenting carotidien), occludeur (fermeture de l’ oreillette), LAA (occludeur de l’ appendice de l’ oreillette gauche) en cas de thromboembolie cardiaque et valves (TAVI, Mitraclip). Mais ces traitements sont utilisés de manière excessive à un moment trop tardif, à un moment où le remodelage a déjà eu lieu et où les patients présentent déjà une arythmie. Même après le remplacement d’ une valve, le taux d’ événements coronariens est plus élevé que dans une population du même âge. La sténose aortique devrait donc être évitée par un traitement médical. Dans le cadre d’ une étude exploratoire (étude de Fourier), le risque de sténose aortique a été réduit de 52 % à l’ aide de l’ inhibiteur de PCSK9, l’ évolocumab.
L’ athérosclérose une maladie humaine
Le conférencier a rappelé que l’ athérosclérose est l’ une des maladies les plus fréquentes et qu’ elle n’ existe que chez l’ homme. L’ homme est en même temps le seul être vivant à présenter des taux très élevés de cholestérol LDL plasmatique. Des valeurs qui dépassent nettement celles des animaux.
Le cholestérol LDL n’ est probablement pas nécessaire dans le plasma et il est certainement faux de parler d’ une valeur normale, a déclaré l’ expert. L’ important n’ est pas seulement l’ ampleur de l’ augmentation du cholésterol LDL, mais aussi la durée de l’ exposition, comme l’ ont montré les études de randomisation de Mendel, les études de cohorte prospectives et les études cliniques randomisées. Sur la base de ces résultats, des valeurs cibles pour le cholestérol LDL ont été recommandées dans les lignes directrices européennes, en fonction du risque cardiovasculaire global.
Le professeur Lüscher a rappelé les études menées avec les statines et avec les inhibiteurs de PCSK9, qui ont montré des réductions impressionnantes du risque cardiovasculaire en prévention primaire ainsi que secondaire, et en particulier l’ étude PACMAN-AMI avec l’ alirocumab chez des patients après un infarctus du myocarde, une étude suisse (L. Räber et al. JAMA 2022;327:1771-1781). Elle a permis pour la première fois de montrer qu’ il est possible d’ induire une régression des plaques avec des valeurs très basses.
Évolution de la pharmacothérapie
L’ orateur a décrit les développements historiques de la pharmacologie, avec la fabrication initiale à partir d’ herbes, suivie par des extraits de champignons (p. ex. statines), puis des molécules synthétiques, des molécules biologiques et enfin des médicaments basés sur l’ interférence ARN. La révolution dans la pharmacothérapie c’ est la technologie antisense et l’ interférence ARN. L’ Inclisiran, un ARN silencieux de PCSK9, a été cité comme exemple à cet égard.
L’ Inclisiran permet d’ obtenir des baisses de cholestérol LDL jusqu’ à 60 % sur une période de six mois. Le traitement, qui a lieu tous les six mois, permet une adhésion beaucoup plus grande du patient au traitement.
Malgré ces grands progrès, il reste un besoin médical important non satisfait. Il reste un risque résiduel en termes de cholestérol, d’ inflammation, de thrombose, de triglycérides, de Lp(a) et de l’ HbA1c. L’ étude Cantos sur le canakinumab, un anticorps monoclonal contre l’ interleukine 1-bêta, a montré une réduction modérée du risque de maladies cardiovasculaires chez les patients présentant des signes d’ inflammation. Une réduction du marqueur d’ inflammation CRP a été également démontrée avec le ziltivekimab, un inhibiteur de l’ IL-6. L’ IL1-bêta et l’ IL-6 sont des « moteurs » de l’ athérogenèse. La colchicine a un effet anti-inflammatoire et réduit l’ incidence de l’ infarctus du myocarde dans une faible mesure, mais pas la mortalité. En revanche, la lipoprotéine Lp(a) s’ est révélée être un facteur de risque cardiovasculaire essentiel et indépendant. Le développement d’ un médicament antisense contre la Lp(a) a permis de réduire celle-ci jusqu’ à 80 %. Des études cliniques correspondantes sont encore en cours.
Outre les marqueurs de risque mentionnés, des marqueurs génétiques ont également été étudiés de plus près. Dans une cohorte bien caractérisée, on a observé le nombre le plus élevé de mutations connues de la cardiomyopathie chez la plakophiline-2, la protéine C-3 liant la myosine et la desmoplakine. Lorsque des variantes de la maladie encore inconnues mais prédites ont été prises en compte, on a trouvé parmi les gènes le plus souvent mutés la titine, la plakophiline-2, la protéine C 3 de liaison à la myosine, la desmoplakine, le récepteur 2 de la ryanodine, la desmocolline-2, la desmogléine-2 et les variants SCN5A. En outre, la lamine A/C provoquent une cardiomyopathie dilatée, une maladie qui débute à un jeune âge, qui a une forte pénétrance et qui nécessite souvent une transplantation cardiaque.
Les connaissances existantes sur les variantes génétiques qui influencent le risque de maladies coronariennes sont basées en grande partie sur des études d’ association pangénomique (GWAS) pour l’ analyse des SNP humains. En utilisant les haplotypes du projet 1000 Genom, une étude (Nikpay et al Nature Gen 2015) a fait état d’ une analyse GWAS d’ environ 185000 cas et contrôles, dans laquelle 6,7 millions de „common minor allele frequency“ et 2,7 millions de „low frequency variants“ ont été demandés. En plus de la confirmation de la plupart des loci associés aux maladies coronariennes, l’ étude a identifié dix nouveaux loci (huit additifs et deux récessifs) qui contiennent des gènes candidats causaux et qui impliquent de nouveaux processus biologiques dans les parois vasculaires. Cette analyse montre que la vulnérabilité génétique par rapport à cette maladie très répandue est en grande partie déterminée par des SNP fréquents à faible impact. Indépendamment du risque génétique, l’ adhésion à un mode de vie sain joue un rôle décisif, comme l’ a expliqué l’ orateur. La complexité des gènes, des modifications épigénétiques et des facteurs environnementaux constituent un défi pour la médecine personnalisée.
L’ intelligence artificielle
La fibrillation auriculaire est souvent asymptomatique et n’ est donc pas détectée, alors qu’ elle est associée à l’ accident vasculaire cérébral, à l’ insuffisance cardiaque et à la mort. Les méthodes de dépistage existantes nécessitent une longue surveillance et sont limitées par le coût et le faible rendement. Dans une analyse rétrospective, on a essayé de développer à l’ aide du Machine Learning une méthode rapide et peu coûteuse de point-of-care pour identifier les patients atteints de fibrillation auriculaire. Un ECG assisté par l’ intelligence artificielle et enregistré en rythme sinusal normal permet d’ identifier les personnes atteintes de fibrillation auriculaire sur le lieu de traitement.
CRISPR Cas9 : les ciseaux génétiques
Ces dernières années CRISPR/Cas est devenu la méthode leader pour „l’ édition génomique“. La méthode combine une molécule d’ ARN, qui se lie à une enzyme qui coupe le double brin d’ ADN à l’ endroit du défaut. Le défaut est ensuite réparé par des enzymes cellulaires, ce qui (par exemple par l’ insertion de petits segments d’ ADN) entraîne généralement une modification de la séquence d’ ADN.
Des chercheurs américains ont utilisé la méthode CRISPR/ Cas pour corriger le défaut génétique d’ une cardiomyopathie hypertrophique, un trouble congénital relativement fréquent qui peut entraîner une mort cardiaque subite et une insuffisance cardiaque.
Pour l’ instant, la méthode ne semble toutefois pas suffisamment au point pour être utilisée en médecine de la reproduction, même si les chercheurs parviennent à lever les doutes sur la sécurité.
Un autre exemple cité par l’ orateur est celui de l’ amylose de la transthyrétine, également appelée amylose ATTR. C’ est une maladie potentiellement mortelle qui se caractérise par une accumulation progressive de protéine transthyrétine (TTR) mal repliée dans les tissus, notamment dans les nerfs et le cœur. Le NTLA-2001 est un agent thérapeutique d’ édition de gènes in vivo utilisé pour le traitement de l’ amylose ATTR en réduisant la concentration de TTR dans le sérum. Il est basé sur le système des „clustered regularly interspaced short palindromic repeats“ et de l’ endonucléase Cas9 associée (CRISPR-Cas9). Elle se compose d’ une nanoparticule lipidique qui contient l’ ARN messager pour la protéine Cas9 et un ARN de guidage unique ciblant TTR. Chez un petit groupe de patients atteints de l’ amylose ATTR héréditaire avec polyneuropathie, l’ administration de NTLA-2001 n’ a entraîné que de légers effets secondaires et a permis de réduire la concentration de TTR par l’ élimination ciblée de cette protéine.
L’ édition de base CRISPR in vivo de PCSK9 réduit durablement le taux de cholestérol chez les primates, comme l’ ont montré les travaux de Musunaru K et al. (Nature 2021;593:429-434). La désactivation de la PCSK9 dans le foie a été presque totale et s’ est accompagnée d’ une réduction simultanée des taux sanguins de PCSK9 et de cholestérol à lipoprotéines de basse densité d’ environ respectivement 90 % et 60 %. Ces changements sont restés stables après un traitement unique pendant au moins huit mois.
Source : Royal Brompton Hospital, London, Grand Rounds, Prof. Thomas Lüscher «The Future of Cardiology », 16.2.2023.
riesen@medinfo-verlag.ch