Le Projet de Soins Anticipé (ProSA) est un processus de communication encadré par un professionnel spécifiquement formé permettant aux personnes d’ expliciter les valeurs qui sous-tendent leurs préférences de soins et de documenter ainsi des directives anticipées. En cas d’ incapacité de discernement, le ProSA permet d’ améliorer la cohérence entre les soins prodigués et les préférences du patient de diminuer le risque de surtraitement et d’ améliorer l’ expérience de soins des personnes impliquées.
Les directives anticipées ont vu le jour dans les années 1960 dans le but de soutenir l’ autonomie du patient au-delà de la perte de sa capacité de discernement. Malheureusement, les directives anticipées se sont révélées insuffisantes à atteindre cet objectif. D’ une part, les directives anticipées sont peu connues et utilisées (1), d’ autre part, leur mise en œuvre est entravée par de nombreuses raisons conceptuelles et pratiques (2).
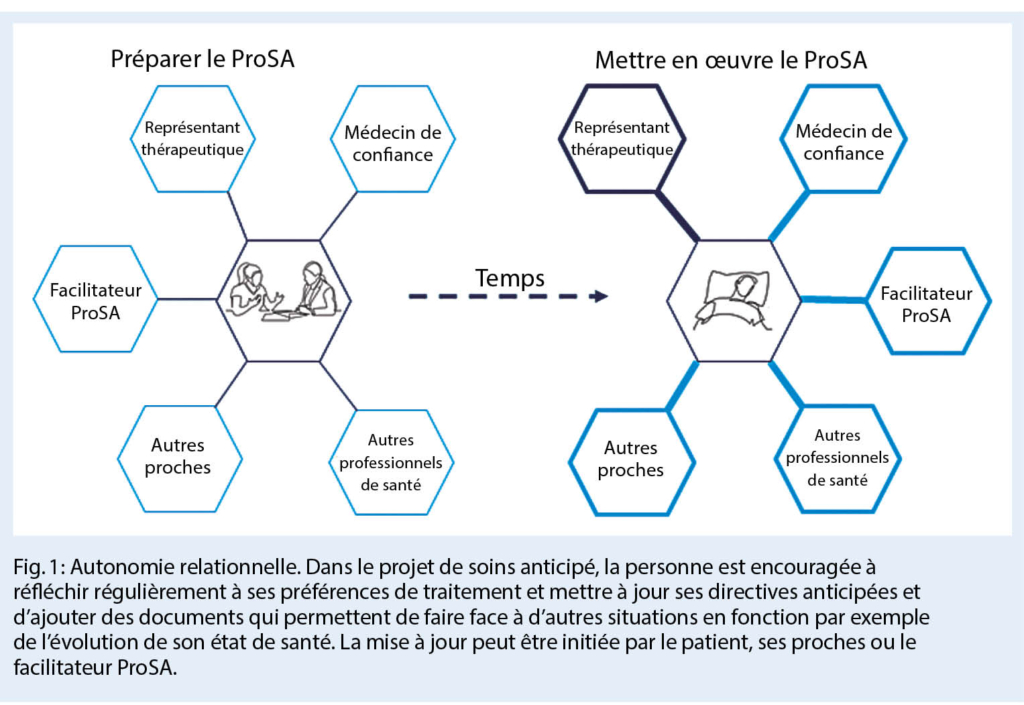
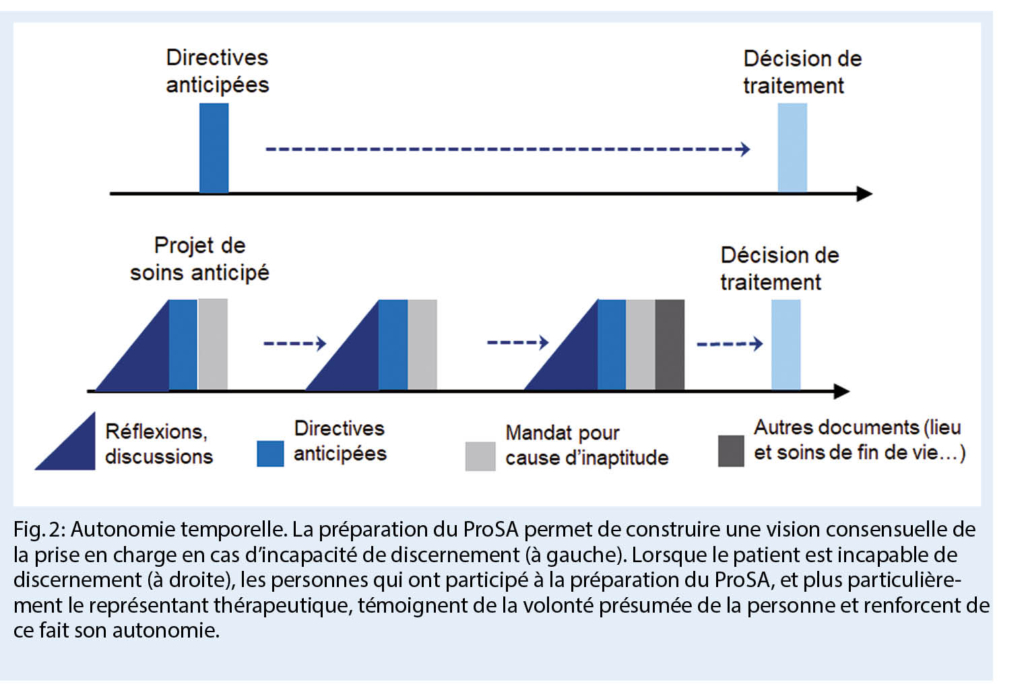
Le Projet de Soins Anticipé (ProSA (3), advanced care planning en anglais) a été défini comme « un processus de communication structuré permettant aux personnes encore capables de discernement de réfléchir à leurs préférences et objectifs de soins en anticipation d’ une perte de la capacité de discernement, de discuter de ces préférences et objectifs avec leurs proches, médecins et soignants et de les documenter et les adapter lorsque cela leur semble approprié » ((4), page e549). Le ProSA met ainsi l’ accent sur le processus de communication en offrant un accompagnement professionnel à la discussion et à la documentation de directives anticipées (5). Dans ce contexte, le ProSA ne remplace pas les directives anticipées mais les intègre au sein d’ un processus plus global et évolutif. La valeur de l’ autonomie du patient, centrale dans le système de santé, est ainsi comprise comme une autonomie relationnelle et temporelle (fig. 1 et 2).
L’ efficacité de cette approche est éprouvée et résumée dans plusieurs revues systématiques (6–9). A la suite du ProSA, les patients indiquent notamment un gain de clarté par rapport aux informations et documents qui traduisent au mieux leurs préférences. Lorsque le patient est incapable de discernement, ses préférences ont plus de chances d’ être respectées, ce qui diminue notamment le risque qu’ il soit traité contre son gré ou de subir des traitements inutiles. Les proches, médecins et soignants rapportent également un sentiment de contrôle accru.
Le ProSA a émergé dans les années 1990 aux États-Unis et a gagné progressivement en popularité. Dès les années 2000, cette approche a été adoptée à des degrés divers en Suisse (3, 10, 11). En 2018, l’ Académie Suisse des Sciences Médicales (ASSM) (12) et l’ Office Fédéral de la Santé Publique (13) ont recommandé le développement du ProSA ; l’ association ACP Swiss, qui promeut et coordonne ce modèle au niveau national, a vu le jour en 2020, et un groupe de travail de l’ OFSP et de l’ ASSM réfléchit actuellement à son implantation en Suisse.
Dans le cadre de cet article nous présentons la structure et le contenu d’ un outil permettant le ProSA, dont la mise en œuvre dans le canton de Vaud montre des résultats prometteurs. Nous souhaitons par ce biais démontrer les bienfaits et le potentiel de cette approche.
Des valeurs au projet de soins anticipé
L’ outil utilisé par la Chaire de soins palliatifs gériatriques du CHUV se base sur un concept élaboré par l’ Université de Zurich et Palliative Zurich et Schaffhouse (ACP Medizinisch Begleitet®), lui-même inspiré du modèle allemand « Behandlung im Voraus planen » (14) « Respecting Choices » (USA) (15) et « Respecting Patients Choices » (Australie, (16)). L’ outil zurichois a été testé dans les milieux hospitaliers dans le cadre d’ un essai randomisé contrôlé (11). L’ outil comprend des formations, des formulaires pour la documentation et des standards pour les discussions. Au cours de 2-3 discussions entre la personne, des proches (si souhaité) et un professionnel formé (« facilitateur ») les trois étapes suivantes sont abordées :
- Choix d’ un représentant thérapeutique
- Entretien sur les valeurs
- Objectifs thérapeutiques et instructions médicales
Choix d’ un représentant thérapeutique
Le choix d’ un représentant thérapeutique est une étape centrale du ProSA, qui endosse une conception relationnelle de l’ autonomie (fig. 1). Ce choix n’ est pas toujours aisé car il faut pondérer les aspects suivants : Qui a une bonne connaissance de la personne, de son histoire de vie et de ses valeurs ? Qui entretient une relation de confiance avec la personne ? Qui a les capacités pour défendre la volonté de la personne face aux professionnels de santé ? Qui est d’ accord et suffisamment disponible pour assumer ce rôle ?
Lorsque le représentant thérapeutique, les médecins et les soignant-e-s ne sont pas sûrs de comment mettre en œuvre les directives anticipées, par exemple lorsqu’ une situation de soins non anticipée se présente, l’ autonomie relationnelle considère les représentant-e-s thérapeutiques comme des co-décideurs puisque leur rôle sera de s’ engager dans une décision partagée avec les médecins et soignant-e-s et donner le consentement aux traitements (17).
Nous recommandons que le représentant thérapeutique – et potentiellement d’ autres proches impliqués dans les décisions de soins – participent au ProSA. En effet, cette démarche est une opportunité de préparer le représentant thérapeutique à son rôle clé, complexe et inhabituel. Cet aspect est particulièrement important lorsque le bénéficiaire a des troubles neurocognitifs et que proches, médecins et soignants devront prendre des décisions existentielles pour la personne durant plusieurs années (18).
L’ entretien concernant les valeurs
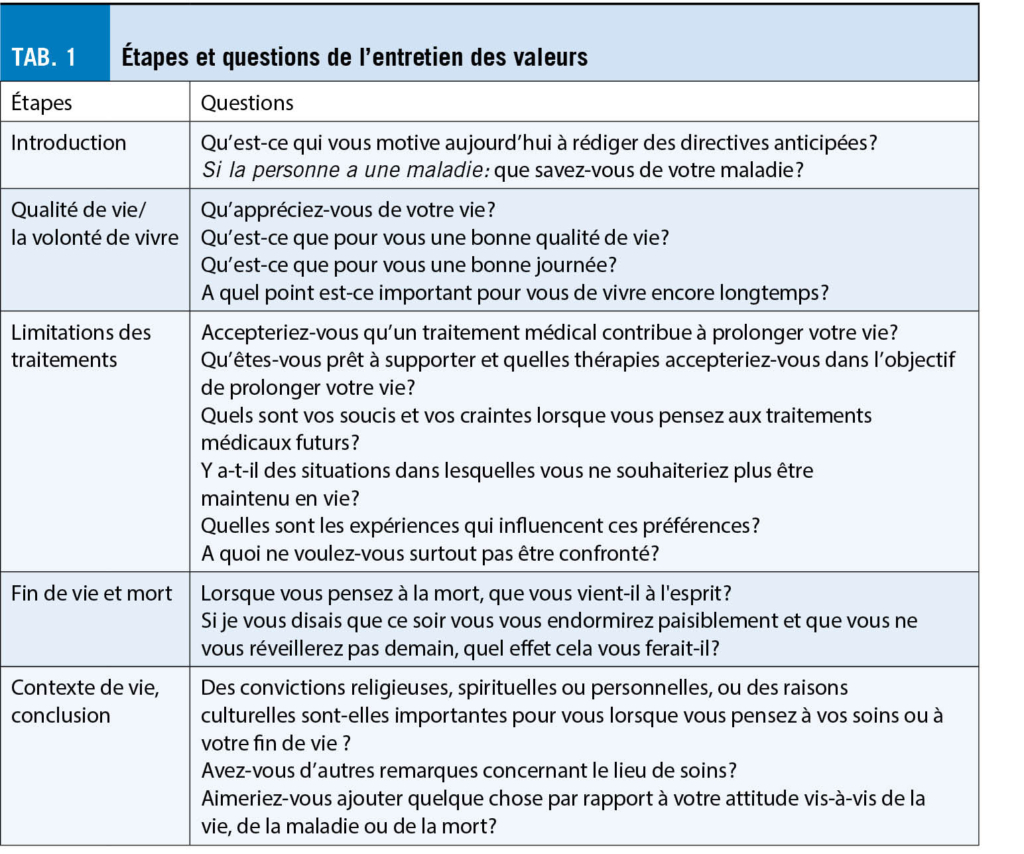
A cette étape, le facilitateur aide la personne à explorer les valeurs qui sous-tendent ses préférences de soins. Dans le cadre de notre outil de ProSA, l’ entretien des valeurs propose de réfléchir à ce qui compte le plus pour le bénéficiaire sur la base des questions présentées dans le tableau 1. La logique est de commencer par des thèmes généraux (projet de vie, valeurs) pour ensuite cheminer au fur et à mesure vers des thèmes plus spécifiques (maladie, handicap, mort). Cet entretien est documenté par le facilitateur et la documentation est ensuite relue par la personne concernée et corrigée si nécessaire.
Objectifs thérapeutiques et instructions médicales
Cet outil permet aux personnes de documenter des objectifs thérapeutiques et des instructions médicales pour trois situations d’ incapacité de discernement (tab. 2). L’ approche par scénarios permet au bénéficiaire du ProSA et à ses proches de se projeter dans des situations concrètes. D’ autre part, l’ approche par objectifs permet au représentant thérapeutique, aux médecins et aux soignants de prendre des décisions dans des situations non anticipées. Si le bénéficiaire ne souhaite pas être hospitalisé en cas de détérioration de son état de santé, des instructions médicales peuvent être rédigées afin de permettre aux intervenants de gérer la fin de vie à domicile. Des documents supplémentaires permettent également de définir l’ attitude concernant la recherche et le don d’ organes.
Il est important de souligner que la personne est libre de décider ce qu’ elle souhaite documenter à un moment donné : le processus peut être interrompu ou poursuivi à tout moment. Les documents produits à l’ issue du ProSA sont datés et signés par leur auteur et idéalement par le représentant thérapeutique, le médecin de confiance ou le professionnel qui a accompagné le processus. Nous nous efforçons en outre d’ offrir la possibilité aux patient-e-s de mettre à jour leur ProSA quand cela est opportun (autonomie temporelle) (fig. 1).
Formation et implantation du projet de soins anticipé dans le canton de Vaud
La formation des professionnels à l’ utilisation de cet outil se structure en deux modules. Dans le cadre du premier module (Cours de base), les participants reçoivent des informations sur la structure et le déroulement du ProSA et apprennent à mener l’ entretien sur les valeurs. Dans le deuxième module (Facilitateur) les professionnel-le-s apprennent à documenter les objectifs thérapeutiques et les directives anticipées. Les principes de la communication sont ceux de l’ approche centrée sur la personne de Carl Rogers : écoute active, empathie, réflexivité et regard positif inconditionnel. Les professionnels se présentent comme des facilitateurs du processus et non comme des experts.
Entre juillet 2019 et fin 2021, plus de 50 professionnels auront été formés au ProSA en collaboration avec la Croix-Rouge Vaudoise et le Réseau Santé Région Lausanne. Des projets d’ implantation sont en cours dans une vingtaine d’ institutions et organisations membres des Réseaux Santé Vaud.
A ce jour, environ 150 personnes ont bénéficié d’ un ProSA grâce au soutien de la Direction générale de la santé du Canton de Vaud, de l’ ASSM et de Promotion Santé Suisse.
Perspectives
La communauté de pratique des personnes et institutions porteuses du ProSA est en rapide croissance en Suisse et dans le canton de Vaud. Nos objectifs pour le futur visent entre autres à :
- Développer un cours destiné aux médecins ;
- Développer des outils et une formation destinée aux professionnels qui soignent des personnes avec une capacité de discernement limitée ;
- Poursuivre les tests sur les conditions de faisabilité du ProSA au plan cantonal ;
- Étoffer les liens avec le plan de réponse à l’ urgence cantonale afin de prévenir les hospitalisations non souhaitées et évitables.
Dre Daniela Ritzenthaler 1,2,3
Dre Laura Jones 1,2,3
Pr Ralf J. Jox 1,3,4
1 Chaire de soins palliatifs gériatriques
2 Service de gériatrie et de réadaptation gériatrique
3 Service de soins palliatifs et de support
4 Institut des humanités en médecine
Centre hospitalier universitaire vaudois (CHUV)
Avenue Pierre-Decker 9, 1011 Lausann
Copyright Aerzteverlag medinfo AG
Chaire de soins palliatifs gériatriques
Service de gériatrie et de réadaptation gériatrique
Service de soins palliatifs et de support
Centre hospitalier universitaire vaudois (CHUV)
Avenue Pierre-Decker 9
1011 Lausanne
francesca.bosisio@chuv.ch
Chaire de soins palliatifs gériatriques
Service de gériatrie et de réadaptation gériatrique
Centre hospitalier universitaire vaudois (CHUV)
Avenue Pierre-Decker 9
1011 Lausanne
Les auteurs ont déclaré n’ avoir aucun conflit d’ intérêt en rapport avec cet article.
1. Vilpert S, Borrat-Besson C, Maurer J, Borasio GD. Awareness, approval and completion of advance directives in older adults in Switzerland. Swiss Med Wkly [Internet]. 2018 Jul 30 [cited 2019 Jun 11];148(2930). Available from: https://smw.ch/en/article/doi/smw.2018.14642/
2. Fagerlin A, Schneider CE. Enough: The Failure of the Living Will. Hastings Cent Rep. 2004;34(2):30–42.
3. Bosisio F, Fassier T, Rubli Truchard E, Pautex S, Jox R. Projet de soins anticipé ou advance care planning. Proposition d’ une terminologie commune pour la Suisse romande. Rev Médicale Suisse. Sept 2019:1634–6.
4. Rietjens JAC, Sudore RL, Connolly M, van Delden JJ, Drickamer MA, Droger M, et al. Definition and recommendations for advance care planning: an international consensus supported by the European Association for Palliative Care. Lancet Oncol. 2017;18(9):e543–51.
5. Jox R. Preparing existential decisions in later life. Advance care planning. In: Schweda M, Pfaller L, Brauer K, Adloff F, Schicktanz S, editors. Planning Later Life Bioethics and Public Health in Ageing Societies. London, UK: Routledge; 2017. p. 164–80.
6. Brinkman-Stoppelenburg A, Rietjens JAC, van der Heide A. The effects of advance care planning on end-of-life care: a systematic review. Palliat Med. 2014 Sep;28(8):1000–25.
7. Khandelwal N, Kross EK, Engelberg RA, Coe NB, Long AC, Curtis JR. Estimating the effect of palliative care interventions and advance care planning on ICU utilization: a systematic review. Crit Care Med. 2015 May;43(5):1102–11.
8. Austin CA, Mohottige D, Sudore RL, Smith AK, Hanson LC. Tools to Promote Shared Decision Making in Serious Illness: A Systematic Review. JAMA Intern Med. 2015 Jul;175(7):1213–21.
9. Houben CHM, Spruit MA, Groenen MTJ, Wouters EFM, Janssen DJA. Efficacy of advance care planning: a systematic review and meta-analysis. J Am Med Dir Assoc. 2014 Jul;15(7):477–89.
10. Séchaud L, Goulet C, Morin D, Mazzocato C. Advance care planning for institutionalised older people: an integrative review of the literature. Int J Older People Nurs. 2014 Jun;9(2):159–68.
11. Krones T, Budilivschi A, Karzig I, Otto T, Valeri F, Biller-Andorno N, et al. Advance care planning for the severely ill in the hospital: a randomized trial. BMJ Support Palliat Care. 2019 Jan 21;
12. ASSM. Attitude face à la fin de vie et à la mort. Directives médico-éthiques de l’ Académie Suisse des Sciences Médicales. [Internet]. Berne: ASSM; 2018 p. 38. Available from: https://www.samw.ch/fr/Publications/Directives.html
13. Imhof W, Office fédéral de la santé publique. L’ anticipation en lien avec la santé, en particulier en cas d’ incapacité de discernement (« Advance Care Planning »). 2018;32.
14. n der Schmitten J, Lex K, Mellert C, Rothärmel S, Wegscheider K, Marckmann G. Implementing an Advance Care Planning Program in German Nursing Homes. Dtsch Ärztebl Int. 2014 Jan;111(4):50–7.
15. Hickman S, Hammes B, Moss A, Tolle S. Hope for the Future: Achieving the Original Intent of Advance Directives. Hastings Cent Rep. 2005;35(6):S26–30.
16. Detering KM, Hancock AD, Reade MC, Silvester W. The impact of advance care planning on end of life care in elderly patients: randomised controlled trial. BMJ. 2010 Mar 24;340:c1345.
17. Bosisio F, Barazzetti G. Advanced Care Planning: Promoting Autonomy in Caring for People with Dementia. Am J Bioeth. 2020 Aug 2;20(8):93–5.
18. Bosisio F, Jox R, Jones L, Rubli Truchard E. Planning ahead with dementia: what role can advance care planning play? A review on opportunities and challenges. Swiss Med Wkly. 2018;148(w14706).