Hausärzte begegnen routinemässig in ihrer Praxis Patienten mit Schlafstörungen. Die Patienten klagen meist entweder über Müdigkeit, Schläfrigkeit, Ein-, Durchschlafstörungen oder Früherwachen. Schlafwachstörungen sind bei einer Gesamtprävalenz von etwa 44% in Schweizer Allgemeinpraxen ein häufig anzutreffendes Krankheitsbild (1).
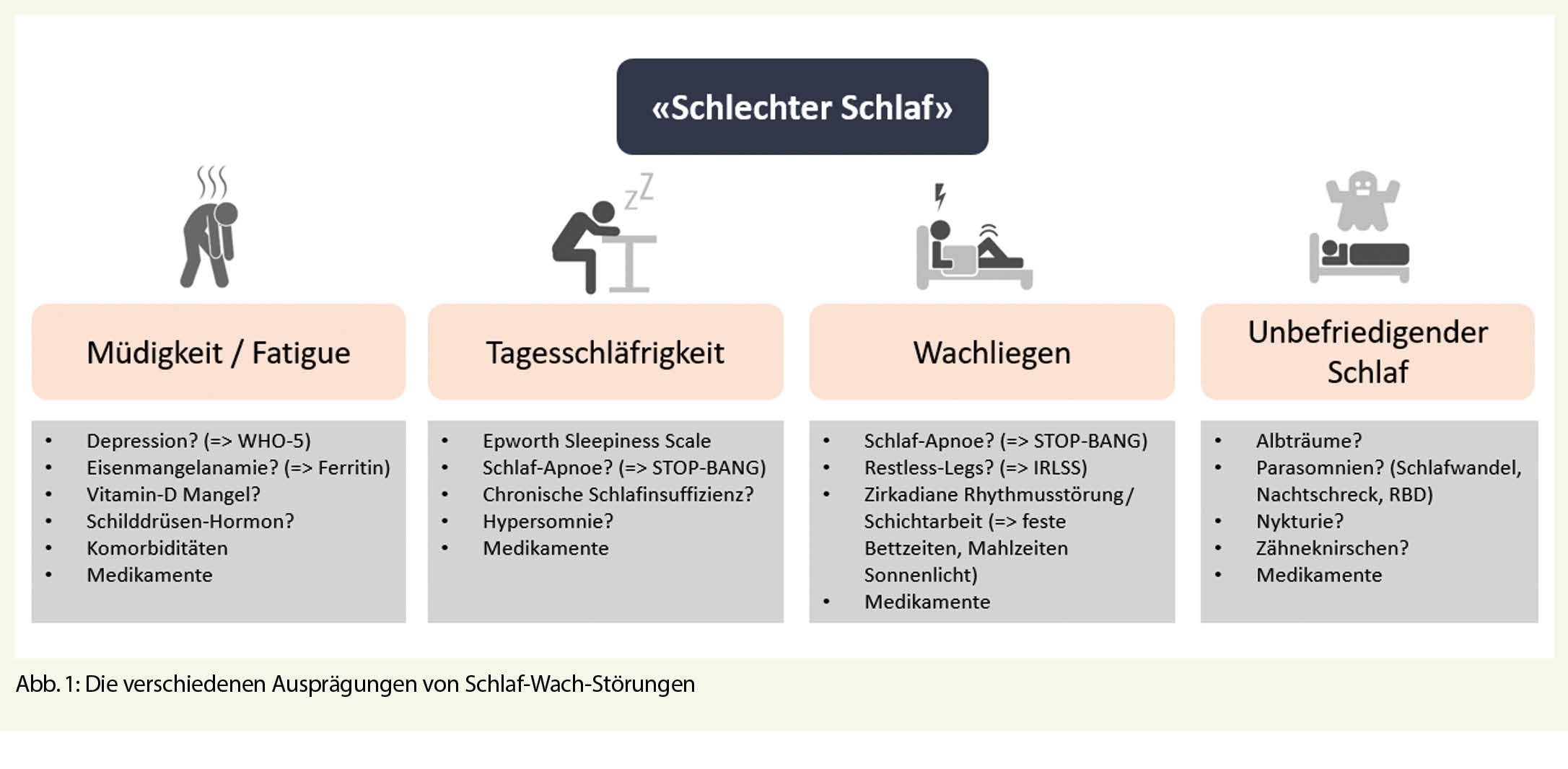
Wichtig ist zunächst eine Begriffsklärung mit dem Patienten: Tagesmüdigkeit beschreibt die rasche mentale und körperliche Ermüdbarkeit, wohingegen Tagesschläfrigkeit eine hohe Einschlafneigung in unpassenden Situationen bezeichnet. Die Ursachen einer Schlafstörung sind vielfältig und bedürfen eines systematischen Vorgehens, damit die korrekte Diagnose gestellt und Behandlung eingeleitet wird (Abb. 1).
Schlafanamnese
An erster Stelle einer Abklärung steht neben einer vollständigen Anamnese unter Berücksichtigung der eingenommenen Medikamente und beruflichen Situation (Schichtarbeit, Arbeitsbelastung) ein 2-wöchiges Schlaftagebuch. Es eignet sich gemeinsam mit dem Patienten einen 24-Stundenablauf durchzugehen und dabei folgende Dinge zu erfassen: Bettgeh- und Aufstehzeiten, Einschlaflatenz, unruhige Beine im Bett, die Dauer des Wachliegens, Häufigkeit der Toilettengänge, Einschlaflatenz nach dem Erwachen in der Nacht, belastende Träume und Ausleben von Träumen (2). Eine zusätzliche Schlafdauer von mehr als 90 Minuten am Wochenende liefert Hinweise auf eine relative Schlafinsuffizienz als mögliche Ursache einer Tagesschläfrigkeit. Auch die Angaben des Bettpartners liefern wichtige Informationen: Schnarchen, nächtliche Atempausen und Bewegungen im Schlaf. Während Parasomnien wie Schlafwandel und Nachtschreck bei bis zu 10% der Kinder auftreten (3), sollten abnormale Verhaltensweisen im Schlaf, wie Ausleben der Träume bei Erwachsenen schlafmedizinisch abgeklärt werden.
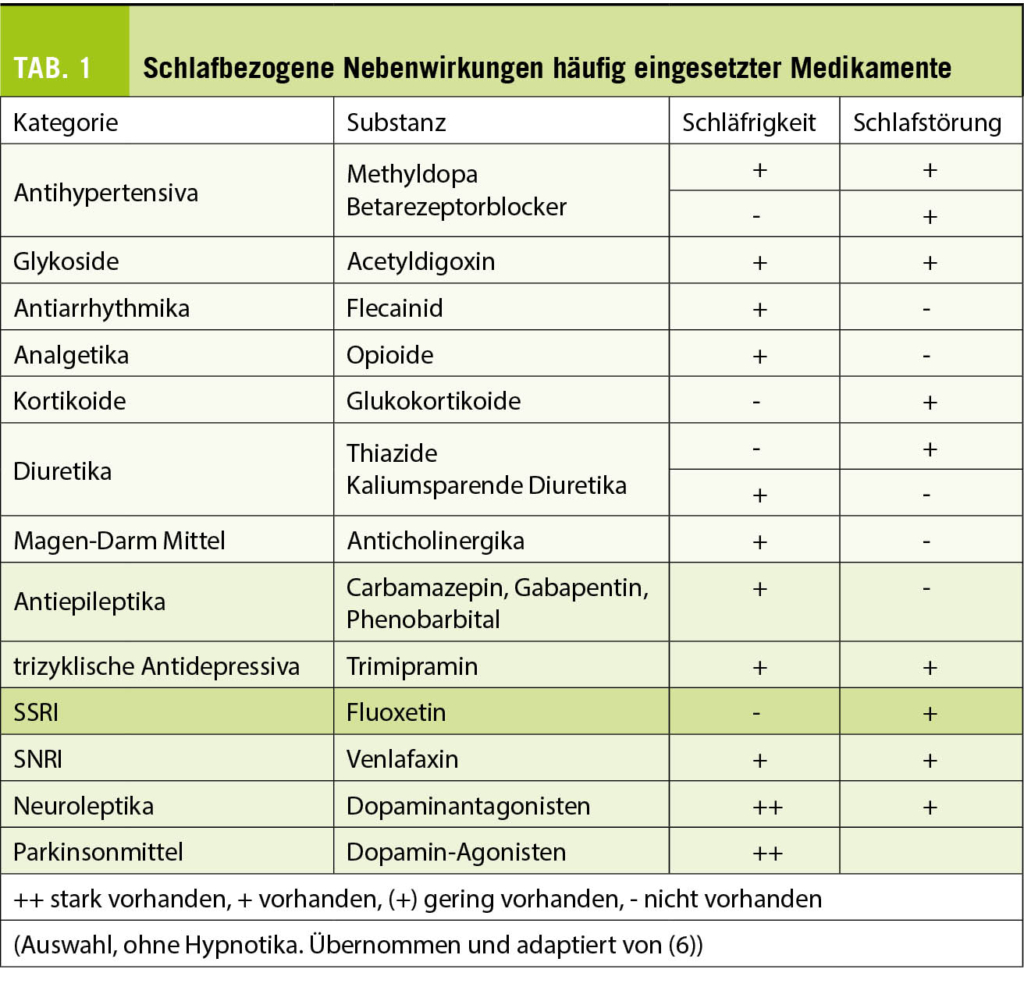
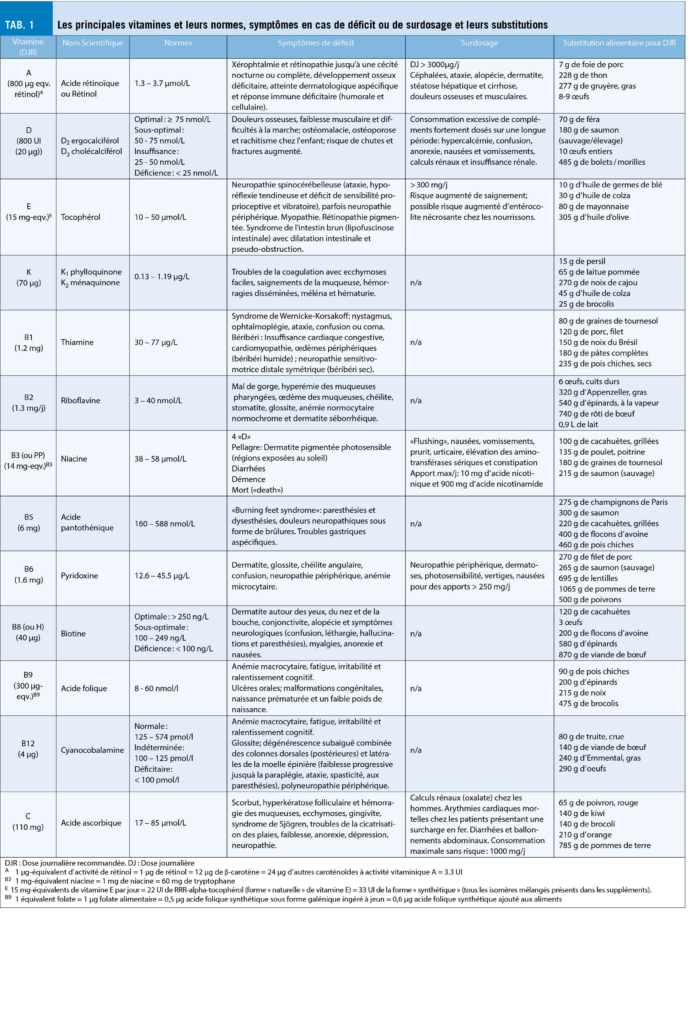
Die Schlafanamnese wird durch die Krankengeschichte (chronische Erkrankungen, Schmerzerkrankungen) ergänzt. Viele Medikamente stören den Schlaf oder sedieren und verursachen so eine Tagesschläfrigkeit (Tab. 1). Ergänzend sollten Leber- und Nierenfunktionswerte, Eisenstatus inklusive Ferritin, Vitamin D, TSH Blutdruck, Körpergewicht und Grösse bestimmt werden. Ein kurzer Blick in den Rachen erlaubt Hinweise auf enge obere Rachenverhältnisse. Dies und ein grosser Halsumfang machen das Vorliegen einer schlafbezogenen Atemstörung wahrscheinlicher (4, 5).
Der wachliegende Patient
Ein grosser Teil der Patienten mit Schlaf-Wach-Störungen klagen über Einschlaf- und Durchschlafstörungen oder morgendliches Früherwachen. Dauern die Symptome länger als einen Monat, ist die Tagesbefindlichkeit eingeschränkt oder der Patient mit dem Schlaf nicht zufrieden, lässt sich eine Insomnie diagnostizieren (6). Wichtig ist, die Insomnie nicht nur als Begleitsymptom, sondern auch als eigenständig diagnostische Erkrankung zu bewerten. Denn: Eine unbehandelte Insomnie kann zu Depression und zu einer Verschlechterung von Komorbiditäten führen (7-9). Eine jüngste Studie belegt eine Prävalenz von 36% insomnischer Symptome in den Hausarztpraxen, 11% erfüllen die Kriterien einer chronischen Insomnie (10).
Mit Hilfe der Schlafanamnese kann zwischen einer chronischen Insomnie und einer zirkadianen Schlafwachrhythmusstörung (Schichtarbeit), fehlenden Tagesstruktur mit unregelmässigen Aufstehzeiten und spätem Chronotyp («Eule») unterschieden werden.
Restless-Legs Syndrom
Schlafbezogene Bewegungsstörungen wie das Restless-Legs Syndrom (RLS) oder eine obstruktive Schlafapnoe sind häufig verkannte Ursachen einer Ein- und Durchschlafinsomnie (11). Die vier obligaten klinischen Kriterien für die Diagnose eines RLS sind: (i) Missempfindungen in den Beinen assoziiert mit Bewegungsdrang, (ii) ausschliesslich in Ruhe und Entspannung, (iii) Besserung durch Bewegung und (iv) Betonung am Abend. Eine positive Familienanamnese, Ansprechen auf eine dopaminerge Therapie und der Nachweis von periodischen Beinbewegungen im Schlaf mittels Polysomnografie stützen die Diagnose (12). Sekundäre Ursachen eines RLS sind Eisenmangel, schwere Nierenfunktionsstörung, Medikamente (SSRI, Neuroleptika, Antiemetika und paradoxe Wirkung einer dopaminergen Therapie) oder Schwangerschaft und werden vom idiopathischen RLS unterschieden. Unabhängig der Ursache wird zunächst immer bei einem Ferritinwert unter 75 ug/mL eine orale Eisensubstitution empfohlen. Die weitere symptomatische Behandlung erfolgt je nach Schwergrad und Komorbiditäten:
Meistens durch eine dopaminerge Therapie oder mit alpha-2-delta-Liganden (Gabapentin, Pregabalin). Bei letzteren ist die Augmentationsgefahr (paradoxe Reaktion mit zeitlicher und topografischer Ausweitung der Beschwerden) deutlich geringer (13).
Belastungssituationen
Eine Insomnie tritt häufig gepaart mit einer Stimmungs- oder Angststörung auf, die allerdings nicht die Kriterien einer eigenständigen psychischen Erkrankung erfüllt. In diesen Bereich fallen auch Albträume: Diese sind ernst zu nehmen und können nachhaltig psychotherapeutisch mit Imagery Rehearsal Therapie behandelt werden (14). Zur Erfassung des Schwergrades der Insomnie eignet sich der Insomnia Severity Index (ISI) (15). Eine Polysomnographie ist gemäss Leitlinien nur bei Verdacht auf eine unterlagerte schlafbezogene Atemstörung, einer Bewegungsstörung im Schlaf oder bei fehlender Besserung unter Therapie indiziert (16).
Kognitive Verhaltenstherapie
Therapie der Wahl zur Behandlung der Insomnie ist die kognitive Verhaltenstherapie für Insomnie (KVT-I). Ihre Wirksamkeit ist sowohl als kurz- als auch langfristige Therapie und bei älteren Patienten belegt (17). Zentrale wirksame Elemente sind Bettzeitrestriktion (Erhöhung des Schlafdrucks durch Verkürzung der Zeit im Bett) und Stimulus-Kontrolle (das Bett nur fürs Schlafen nutzen). Weiter werden Schlafedukation, schlafhygienische Empfehlungen und Entspannungsübungen vermittelt. Online-Therapieprogramme der KVT-I (www.somn.io, www.ksm-somnet.ch) haben sich in klinischen Studien als wirkungsvoll erwiesen (18, 19). Zudem stehen bereits Apps zur Verfügung (7Schläfer, sleepio). Eine medikamentöse Behandlung kann die kognitive Verhaltenstherapie bei Insomnie unterstützen, ist jedoch nicht zur langfristigen Therapie empfohlen. Zur kurzzeitigen Intervention von maximal 4 Wochen können Schlafmedikamente sinnvoll sein. Z-Medikamente (Zopiclon, Zolpidem) sind klassischen Benzodiazepinen aufgrund Nebenwirkungsprofil und Suchtpotential vorzuziehen. Antidepressiva mit schlafanstossender Wirkung wie zum Beispiel Trazodon sind eine wirksame Alternative (16). Obwohl die KVT-I in den Leitlinien empfohlen wird, erhalten derzeit nur 1% der Patienten in Schweizer Allgemeinpraxen diese Therapie (10).
Der schläfrige Patient
Exzessive Tagesschläfrigkeit bezeichnet einen erhöhten Schlafdruck mit unüberwindbarer Schlafneigung während des Tages (6). Diese führt zu Beeinträchtigung der Leistungsfähigkeit und Partizipation in Familie, Beruf (Strassenverkehr) und Gesellschaft. Der Epworth Sleepiness Scale (ESS) erfasst die subjektive Wahrscheinlichkeit des Einschlafens in verschiedenen Situationen (20). Eine exzessive Tagesschläfrigkeit wird dabei durch einen ESS-Wert ≥10 definiert (Skala von 0 bis 24). Die häufigste Ursache einer exzessiven Tagesschläfrigkeit bei jungen Menschen ist die chronische Schlafinsuffizienz (21, 22). Im Gegensatz dazu bezeichnet die Tagesmüdigkeit die mentale und körperliche Erschöpfbarkeit. Die Tagesmüdigkeit wird durch den Fatigue Severity Score (FSS) erfasst (23).
Schlafbezogene Atmungsstörungen
Häufige Auslöser einer exzessiven Tagesschläfrigkeit und unerholsamen Schlafes sind schlafbezogene Atemstörungen. Darunter fallen Atemflussunterbrüche oder -Limitationen (Apnoen und Hypopnoen) im Schlaf. Ein obstruktives Schlafapnoesyndrom wird diagnostiziert, wenn ein Apopnoe-Hypopnoe Index (AHI) >15/h vorliegt oder ein AHI >5/h zusätzlich neben einem weiteren typischen Symptom (6): Schnarchen, beobachtete Atemaussetzer, Gewichtszunahme, Nykturie sowie morgendlicher trockener Mund und Kopfschmerzen. Häufig weisen Frauen eine weniger ausgeprägte Symptomatik gegenüber Männern auf (siehe Fallbeispiel). Bei Frauen kann sich eine obstruktive Schlafapnoe atypisch als Durchschlafstörung oder Tagesmüdigkeit präsentieren. Bei tiefer Vortestwahrscheinlichkeit einer obstruktiven Schlafapnoe (STOP-Bang-Test) empfehlen wir eine Polysomnographie. Bei hoher Vortestwahrscheinlichkeit kann alternativ eine ambulante respiratorische Polygraphie durchgeführt werden (24, 25). Eine Polysomnographie dient auch zur Abgrenzung einer zentralen Schlafapnoe oder eines schlafassoziierten Hypoventilationssyndroms. Zur Behandlung einer relevanten Schlafapnoe (AHI >15/h) wird eine nächtliche Überdruckbeatmung empfohlen, oder abhängig von der Anzahl von Atemflusslimitation, eine Kieferprotrusionsschiene. Weitere flankierende Massnahmen sind: Gewichtsreduktion (eine 10%-Reduktion halbiert den AHI und führt häufig zur Symptomfreiheit (26)), regelmässige körperliche Bewegung, Rachenmuskeltraining, Vermeidung von abendlichem Alkohol und relaxierender Medikamente (insbesondere Benzodiazepine).
Fallbeispiel: Schnarchen hat viele Gesichter
Eine 64-jährige Patientin wird ambulant mit einer seit 2 Jahren bestehenden Durchschlafstörung mit Früherwachen vorstellig. Sie berichtet über eine ausgeprägte Tagesmüdigkeit und gedrückte Stimmung.
Ein Therapieversuch mit Surmontil brachte keine Besserung der
Beschwerden. Ergänzend zeigte sich anamnestisch eine Gewichtszunahme von 5 kg über 2 Jahre (BMI 28kg/m2), Nykturie und trockener Mund morgens. Die arterielle Hypertonie der Patientin wurde im letzten Jahr therapieresistent. Eine Polysomnographie wurde durchgeführt, welche einen AHI von 34/h zeigte.
Kommentar: Diese Patientin zeigte zwar nicht das klassische Bild einer Schlafapnoe mit Tagesschläfrigkeit und Schnarchen, aber bei gezielten anamnestischen Fragen wurden Hinweise auf eine schlafbezogene Atmungsstörung gefunden. Die Polysomnographie bestätigte die Verdachtsdiagnose mit einer schweren obstruktiven Schlafapnoe. Eine PAP-Therapie wird empfohlen. Die zusätzliche Behandlung der Insomnie mit der kognitiven Verhaltenstherapie ist ebenfalls in Betracht zu ziehen.
Hypersomnien
Eine zentrale Hypersomnie ist eine seltene, jedoch wichtige Differenzialdiagnose einer exzessiven Tagesschläfrigkeit. In dieser Krankheitsgruppe steht die Narkolepsie, die mehrheitlich auf eine Autoimmunreaktion gegen die hypocretinergen Nervenzellen im Hypothalamus zurückzuführen ist und in zwei Unterformen unterschieden wird: Bei der Narkolepsie Typ 1 (NT1) treten neben einer exzessiven Tagesschläfrigkeit auch Kataplexien auf. Dies sind kurze Episoden mit Verlust des Muskeltonus bei erhaltenem Bewusstsein, überwiegend ausgelöst durch eine deutliche emotionale (positiv) Auslenkung. Weitere Schlaf-Wach-Symptome sind hypnagoge und hypnopompe (beim Einschlafen bzw. beim Erwachen) Schlaflähmungen, schlafbezogene Halluzinationen und fragmentierter Schlaf. Der Nachweis eines verminderten Hypokretinwerts im Liquor (≤110 pg/ml) ist spezifisch für NT1. Patienten mit Narkolepsie Typ 2 weisen hingegen keine Kataplexien oder niedrige Hypokretin-Werte auf. Die Symptome sind im Vergleich zu Patienten mit NT1 weniger ausgeprägt (27, 28). Eine weitere bedeutsame Unterform der zentralen Hypersomnien ist die idiopathische Hypersomnie, welche durch unerholsame, lange Hauptruhephasen (>10 Stunden) und Tagesschläfchen definiert wird. Die Patienten weisen in der Regel ein erschwertes Erwachen und eine lange Schlaftrunkenheit auf (29). Sowohl die Narkolepsie Typ 2 als auch die idiopathische Hypersomnie sind Ausschlussdiagnosen und bedürfen einer schlafmedizinischen Abklärung mit Polysomnographie und Tagesuntersuchungen. Die Patienten profitieren von einer Therapie mit Stimulantien.
Livia G. Fregolente, MD
Dipl. Biol. Albrecht P. A. Vorster
Dr. med. Jurka Meichtry
Prof. Dr. med. Claudio L. A. Bassetti
Universitätsklinik für Neurologie, Inselspital Bern
Freiburgstrasse 18, 3010 Bern
claudio.bassetti@insel.ch
Copyright Aerzteverlag medinfo
Universitätsklinik für Neurologie
Inselspital Bern
Freiburgstrasse 18
3010 Bern
Universitätsklinik für Neurologie
Inselspital Bern
Freiburgstrasse 18
3010 Bern
Die Autorinnen und Autoren haben keine Interessenskonflikte in Zusammenhang mit diesem Artikel deklariert.
1. Haldemann, R., M. Good, and E. Holsboer-Trachsler, Epidemiologische Studie über Schlafstörungen bei Patienten in Schweizer Allgemeinpraxen. 1996. Praxis(85): p. 1656-62.
2. Sateia, M.J., et al., Evaluation of chronic insomnia. An American Academy of Sleep Medicine review. Sleep, 2000. 23(2): p. 243-308.
3. Petit, D., et al., Childhood Sleepwalking and Sleep Terrors: A Longitudinal Study of Prevalence and Familial Aggregation. JAMA Pediatr, 2015. 169(7): p. 653-8.
4. Liistro, G., et al., High Mallampati score and nasal obstruction are associated risk factors for obstructive sleep apnoea. Eur Respir J, 2003. 21(2): p. 248-52.
5. Friedman, M., et al., Diagnostic value of the Friedman tongue position and Mallampati classification for obstructive sleep apnea: a meta-analysis. Otolaryngol Head Neck Surg, 2013. 148(4): p. 540-7.
6. Medicine, A.A.o.S., International classification of sleep disorders – Third Edition (ICSD-3). 2014: Darien, IL: Amercian Academy of Sleep Medicine.
7. Riemann, D. and U. Voderholzer, Primary insomnia: a risk factor to develop depression? J Affect Disord, 2003. 76(1-3): p. 255-9.
8. Baglioni, C., et al., Insomnia as a predictor of depression: a meta-analytic evaluation of longitudinal epidemiological studies. J Affect Disord, 2011. 135(1-3): p. 10-9.
9. Zheng, B., et al., Insomnia symptoms and risk of cardiovascular diseases among 0.5 million adults: A 10-year cohort. Neurology, 2019. 93(23): p. e2110-e2120.
10. Maire, M., et al., Prevalence and management of chronic insomnia in Swiss primary care: Cross-sectional data from the „Sentinella“ practice-based research network. J Sleep Res, 2020. 29(5): p. e13121.
11. Cronlein, T., et al., Polysomnography reveals unexpectedly high rates of organic sleep disorders in patients with prediagnosed primary insomnia. Sleep Breath, 2012. 16(4): p. 1097-103.
12. Allen, R.P., et al., Restless legs syndrome: diagnostic criteria, special considerations, and epidemiology. A report from the restless legs syndrome diagnosis and epidemiology workshop at the National Institutes of Health. Sleep Med, 2003. 4(2): p. 101-19.
13. Garcia-Borreguero, D., et al., European guidelines on management of restless legs syndrome: report of a joint task force by the European Federation of Neurological Societies, the European Neurological Society and the European Sleep Research Society. Eur J Neurol, 2012. 19(11): p. 1385-96.
14. Krakow, B. and A. Zadra, Clinical management of chronic nightmares: imagery rehearsal therapy. Behav Sleep Med, 2006. 4(1): p. 45-70.
15. Morin, C.M., et al., The Insomnia Severity Index: psychometric indicators to detect insomnia cases and evaluate treatment response. Sleep, 2011. 34(5): p. 601-8.
16. Riemann, D., et al., S3-Leitlinie Nicht erholsamer Schlaf/Schlafstörungen. Somnologie, 2017. 21: p. 2–44.
17. Baglioni, C., et al., The European Academy for Cognitive Behavioural Therapy for Insomnia: An initiative of the European Insomnia Network to promote implementation and dissemination of treatment. J Sleep Res, 2020. 29(2): p. e12967.
18. Lorenz, N., et al., Randomized Controlled Trial to Test the Efficacy of an Unguided Online Intervention with Automated Feedback for the Treatment of Insomnia. Behav Cogn Psychother, 2019. 47(3): p. 287-302.
19. Zachariae, R., et al., Efficacy of internet-delivered cognitive-behavioral therapy for insomnia – A systematic review and meta-analysis of randomized controlled trials. Sleep Med Rev, 2016. 30: p. 1-10.
20. Bloch, K.C., et al., German version fo th Epworth Sleepiness Scale. Respiration, 1999. 65(5): p. 440-447.
21. Malhotra, R.K., Evaluating the Sleepy and Sleepless Patient. Continuum (Minneap Minn), 2020. 26(4): p. 871-889.
22. Marti, I., et al., Multiple sleep latency measures in narcolepsy and behaviourally insufficient sleep syndrome. Sleep Med, 2009. 10(10): p. 1146-50.
23. Valko, P.P., et al., Validation of the Fatigue Severity Scale in a Swiss cohort. Sleep, 2008. 31(11): p. 1601-7.
24. Kushida, C.A., et al., Practice parameters for the indications for polysomnography and related procedures: an update for 2005. Sleep, 2005. 28(4): p. 499-521.
25. Chung, F., H.R. Abdullah, and P. Liao, STOP-Bang Questionnaire: A Practical Approach to Screen for Obstructive Sleep Apnea. Chest, 2016. 149(3): p. 631-8.
26. Foster, G.D., et al., A randomized study on the effect of weight loss on obstructive sleep apnea among obese patients with type 2 diabetes: the Sleep AHEAD study. Arch Intern Med, 2009. 169(17): p. 1619-26.
27. Bassetti, C.L.A., et al., Narcolepsy. Clinical features, etio-pathophysiology, diagnosis and management of a hypothalamic, immune-mediated disease. Nature Rev Neurol, 2019. 15(9): p. 519-539.
28. Luca, G., et al., Clinical, polysomnographic and genome-wide association analyses of narcolepsy with cataplexy: a European Narcolepsy Network study. J Sleep Res, 2013. 22(5): p. 482-95.
29. Bassetti, C.L. and Y. Dauvilliers, Idiopathic Hypersomnia, in Principles and Practice of Sleep Medicine, M.H. Kryger, T. Roth, and W.C. Dement, Editors. 2014, Saunders. p. 969-79.