Le véganisme connaît un intérêt médiatique croissant en prônant un style de vie dépassant un régime exclusivement végétal favorable à la santé pour rejeter toute forme d’ exploitation animale. Basé sur un récent rapport de la Commission fédérale sur l’ alimentation, cet article décrit l’ insuffisance des évidences scientifiques pour recommander ce type de régimes pour la prévention et le traitement des maladies cardiovasculaires ischémiques.
Créé en 1944 en Grande-Bretagne, le végétalisme ou véganisme en tant que style de vie prône un régime exclusivement végétal. Au-delà de ce simple choix alimentaire, le véganisme rejette par principes éthiques et philosophiques la légitimité de toute forme d’ exploitation animale. Selon ses adeptes les plus militants, le véganisme constituerait la solution à privilégier, dans le respect des animaux, de l’ environnement, tout en favorisant une alimentation équilibrée comme source de santé et de bien-être pour les humains. Au cours de ces dernières années, l’ activité et les revendications des mouvements véganes ont trouvé un écho de plus en plus large dans les médias, en suscitant débats et incertitudes chez les consommateurs qui montrent un intérêt croissant pour les conséquences sur leur santé de tout ce qu’ ils mangent.
La publication récente du rapport de la Commission fédérale de l’ alimentation intitulé « Régimes végétaliens: analyse des avantages et des inconvénients sur le plan nutritionnel et pour la santé » a servi de base à la rédaction du présent article focalisé sur le risque cardiovasculaire (CV) des régimes véganes et sur les recommandations pour la prévention des maladies cardiovasculaires ischémiques (MCVI) (1).
Caractéristiques des régimes véganes
Par définition, un régime « végane » exclut tout ingrédient d’ origine animale, mais dont le spectre des autres nutriments peut varier. Ce type de régime se différencie donc des autres formes de régimes tels que :
a) « végétarien » ou « ovo-lacto-végétarien » si aucun ingrédient ni auxiliaire technologique d’ origine animale ne sont inclus, à l’ exception du lait, des composants du lait tels que le lactose, des œufs, des composants de l’ œuf et du miel ;
b) « ovo-végétarien » si aucun ingrédient ni auxiliaire technologique d’ origine animale ne sont inclus, à l’ exception des œufs, des composants de l’ œuf et du miel ;
c) « lacto-végétarien » si aucun ingrédient ni auxiliaire technologique d’ origine animale ne sont inclus, à l’ exception du lait, des composants du lait et du miel.
d) « végétalien » si aucun ingrédient d’ origine animale n’ est présent.
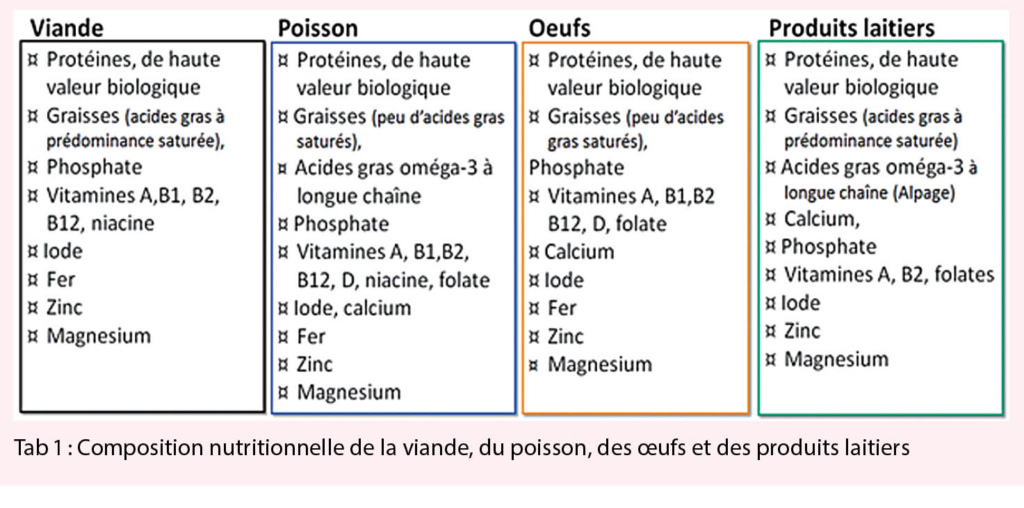
La suppression de la viande, du poisson, des œufs et des produits laitiers comporte une perte de macro- et micronutriments nécessitant d’ être remplacés par d’ autres sources alimentaires ou par supplémentation pour s’ assurer d’ une alimentation équilibrée (Tab. 1).
De nombreuses études européennes publiées depuis 2015 ont examiné les régimes véganes et calculé l’ apport des nutriments en s’ appuyant sur des listes d’ aliments spécifiques des pays concernés. En ce qui concerne les macronutriments, les valeurs de consommation moyennes satisfont souvent aux recommandations nutritionnelles générales. Toutefois, leur variabilité est très importante, ce qui peut s’ avérer problématique dans le cas des apports en protéines. Selon le peu d’ études ayant collecté des données sur l’ ingestion de fruits et légumes, il apparaît qu’ en moyenne, l’ apport journalier recommandé (trois portions de légumes et deux portions de fruits) est couvert, mais là encore avec une très grande variabilité de cette consommation. Ces éléments laissent supposer qu’ il n’ y a pas de preuve qu’ un régime végane soit toujours associé à un apport riche en fruits et légumes. C’ est pourquoi, il est difficile de présumer qu’ un régime végétalien procure de facto les avantages de ce mode alimentaire sur la santé. Or, il s’ agit là d’ un des axiomes de la plupart des prises de position en faveur d’ un régime végane (1, 2).
Les données relatives aux micronutriments sont souvent limitées par le manque d’ informations spécifiques concernant les choix alimentaires des sujets d’ études, ainsi que le type et les doses des supplémentations. La plupart des études montrent que la supplémentation en vitamine B12, bien que nécessaire, n’ est que partiellement suivie (50-70 % des participants), ce qui peut occasionner un risque CV accru. Si d’ autres carences sont possibles (vitamine D, calcium, etc.) à l’ inverse, par comparaison aux omnivores, les véganes montrent des apports et un profil sanguin plus riches en micronutriments tels que le magnésium, les vitamines C, B1 et B6, l’ acide folique, les caroténoïdes et les polyphénols, d’ où un potentiel bénéfique pour la santé. En somme, les régimes véganes bien planifiés pourraient couvrir les besoins énergétiques et nutritionnels, mais ils exigent de très bonnes connaissances nutritionnelles, ainsi qu’ une supplémentation basée sur un monitoring sanguin régulier des micronutriments les plus importants.
Prévalence du véganisme, caractéristiques et motivations de ses adeptes
En Europe, il est estimé que 2 à 5 % de la population suivent un régime végétarien, végane inclus. En Suisse, la récente enquête de l’ association Swissveg a fait état de 11 % de végétariens et de 3 % de véganes parmi les 1296 personnes âgées de 15 à 74 ans sondées en 2017. Ces résultats contrastent fortement avec les données de l’ étude menuCH de 2015 comptant 2000 participants adultes, puisque la prévalence des végétariens s’ est chiffrée à 1.77 % et celle des véganes à 0.38 %. Des données plus précises manquent, mais selon les Enquêtes suisses sur la santé, il apparaît qu’ entre 1992 et 2017 la proportion de personnes déclarant ne jamais manger de viande a tout de même triplé, passant de 2 à 6 %.
Les différents sondages montrent, qu’ en Suisse aussi, il s’ agit avant tout de femmes jeunes jouissant d’ un bon niveau de formation et habitant ou travaillant plutôt en ville. Leurs principales motivations de renoncer à la viande correspondent au bien-être des animaux (78 %), ainsi qu’ à des considérations éthiques (60 %) et écologiques (58 %). Mais seuls 35 % d’ entre elles ont invoqué la santé.
Régimes véganes et leur impact sur le risque cardiovasculaire
Privilégiant la consommation de fruits, de légumes, de fibres et d’ hydrates de carbone, l’ apport réduit en graisses et graisses saturées, ainsi que l’ éviction des protéines animales, notamment de viande rouge et de charcuterie, les régimes véganes ont montré, par comparaison aux régimes omnivores, des effets plutôt positifs sur les lipides sanguins, le poids et le contrôle glycémique. Ceci peut présager d’ un impact favorable sur le risque de maladies cardiovasculaires ischémiques (MCVI), de type cardiopathie ischémique (CPI) ou accident cérébrovasculaire (AVC).
Historiquement, Key TJ et al avaient publié en 1999 les résultats d’ une analyse groupée de 5 études prospectives de cohorte faisant état d’ une diminution, toutefois non-significative, des taux de mortalité par CPI (-26 %), ainsi que par AVC (-30 %) chez les personnes véganes par comparaison aux personnes omnivores (3). Largement reportés comme étant favorables, en dépit des limitations méthodologiques majeures, ces données méritent cependant d’ améliorer le niveau d’ évidence scientifique en faveur du véganisme. Or, la revue de littérature scientifique établie jusqu’ en 2018 ne recense malheureusement aucune étude d’ intervention de type RCT, ce qui permettrait de valider adéquatement le bénéfice des diètes véganes sur le risque de MCVI. De fait, l’ essentiel des connaissances actuelles repose sur des études observationnelles.
A ce jour, nous ne disposons malheureusement d’ aucune étude observationnelle ayant cherché à déterminer si les régimes véganes pourraient être associés à une incidence réduite d’ un premier évènement CV, qu’ il s’ agisse d’ une CPI ou d’ un AVC. Bien que l’ opinion générale, voire même certaines prises de position, accordent volontiers des vertus bénéfiques aux régimes véganes, des recherches plus approfondies s’ imposent clairement afin de prouver les avantages potentiels de tels régimes pour la prévention ou le traitement des MCVI (2). En revanche, le risque de mortalité CV associé spécifiquement aux régimes véganes a pu être analysé dans les trois études mentionnées dans le tableau 2 (4-5). Se basant sur les données de « l’ Adventist Health Study-2 » , une grande étude prospective de cohorte réalisée auprès de 73 308 membres de la communauté adventiste nord-américaine, dont 5 548 véganes et 35 359 omnivores, Orlich MJ et al ont rapporté des résultats contradictoires au terme des 5.6 ans de suivi (4). Alors qu’ ils ont observé une réduction statistiquement significative du taux de mortalité CV globale (-42 %) et coronarienne (-55 %) chez les hommes, ce fut l’ inverse chez les femmes au vu d’ une augmentation non significative de ces risques atteignant respectivement + 18 % et + 39 %.
Ces données contrastent fortement avec les résultats d’ Appleby PN et al découlant des 2 études de cohortes prospectives « l’ Oxford Vegetarian Study » et « l’ EPIC-Oxford Cohort Study » (5). Poolées pour cette analyse, ces 2 cohortes totalisèrent 60 310 personnes recrutées au sein de la population de Grande Bretagne, dont 2 258 exclusivement véganes et 18 431 omnivores suivis pendant 15 ans ou plus. Globalement, le risque de mortalité coronarienne fut légèrement réduit (-10 %) chez les véganes par comparaison aux omnivores, alors que le risque fut nettement accru, mais de manière non significative, tant pour la mortalité par AVC (+ 61 %) que par mortalité CV globale (+ 21 %).
Ces études de cohorte comportent toutes trois diverses limitations méthodologiques qui affaiblissent le niveau d’ évidence en faveur des bénéfices, voire des désavantages liés aux régimes véganes sur le risque CV.
En conclusion, les données scientifiques acquises à ce jour demeurent trop incertaines pour préconiser les régimes véganes tant à titre de prévention que de traitement des MCVI. C’ est sans doute une des raisons principales au fait que de tels régimes n’ ont pas été inclus dans les recommandations alimentaires pour la prévention des MCVI édictées par les Sociétés suisses, européennes américaines de cardiologie.
Deuxième impression de l’article paru dans «la gazette médicale» 02_2019
Président de la Fondation Suisse Nutrition Santé
5, chemin des Fleurs
1007 Lausanne
roger.darioli@unisante.ch
L’ auteur n’ a aucun lien d’ intérêt financier, ni de connivence avec les mouvements véganes, les défenseurs de la cause
animale ou les producteurs de viande, pas plus qu’ avec l’ industrie alimentaire. De plus, cet article a été rédigé en toute indépendance, sans aucune contribution financière. De même, le rapport du groupe d’ expert de la Commission fédérale de l’ alimentation a été rédigé en toute indépendance sur la base des connaissances scientifiques publiées entre 2007 et 2018.
1. Rapport du Groupe d’experts de la Commission fédérale de l’alimentation. Régimes végétaliens: analyse des avantages et des inconvénients sur le plan nutritionnel et pour la santé (2018).
2. Melina V, Craig W, Levin S.l. Position of the Academy of Nutrition and Dietetics: Vegetarian Diets. J Acad Nutr Diet. 2016;116:1970-80.
3. Key TJ, Fraser GE, Thorogood M Appleby PN, Beral V, Reeves G, Burr ML, Chang-Claude J, Frentzel-Beyme R, Kuzma JW, Mann J, McPherson K.Mortality in vegetarians and nonvegetarians: detailed findings from a collaborative analysis of 5 prospective studies. Am J Clin Nutr 1999; 70, 516S–524S.
4. Orlich MJ, Singh PN, Sabaté J, Jaceldo-Siegl K, et al. Vegetarian dietary patterns and mortality in Adventist Health Study 2. JAMA Intern Med. 2013;173:1230-38.
5. Appleby PN, Crowe FL, Bradbury KE et al. Mortality in vegetarians and comparable nonvegetarians in the United Kingdom. Am J Clin Nutr. 2016;103:218-30.