Junge Frauen erleben in der heutigen Zeit im Durchschnitt mit 17 Jahren ihren ersten Geschlechtsverkehr (1). Im Vergleich dazu bringt eine Frau heutzutage durchschnittlich mit 30 Jahren ihr erstes Kind zur Welt (2).
Die Verhütung spielt somit eine wichtige Rolle für eine selbstbestimmte Sexualität und Familienplanung im Leben einer Frau. Dieser Artikel soll Ihnen kurz und knapp die verschiedenen Arten der Kontrazeption sowie die wichtigsten Themen im Zusammenhang mit hormoneller Verhütung darlegen.
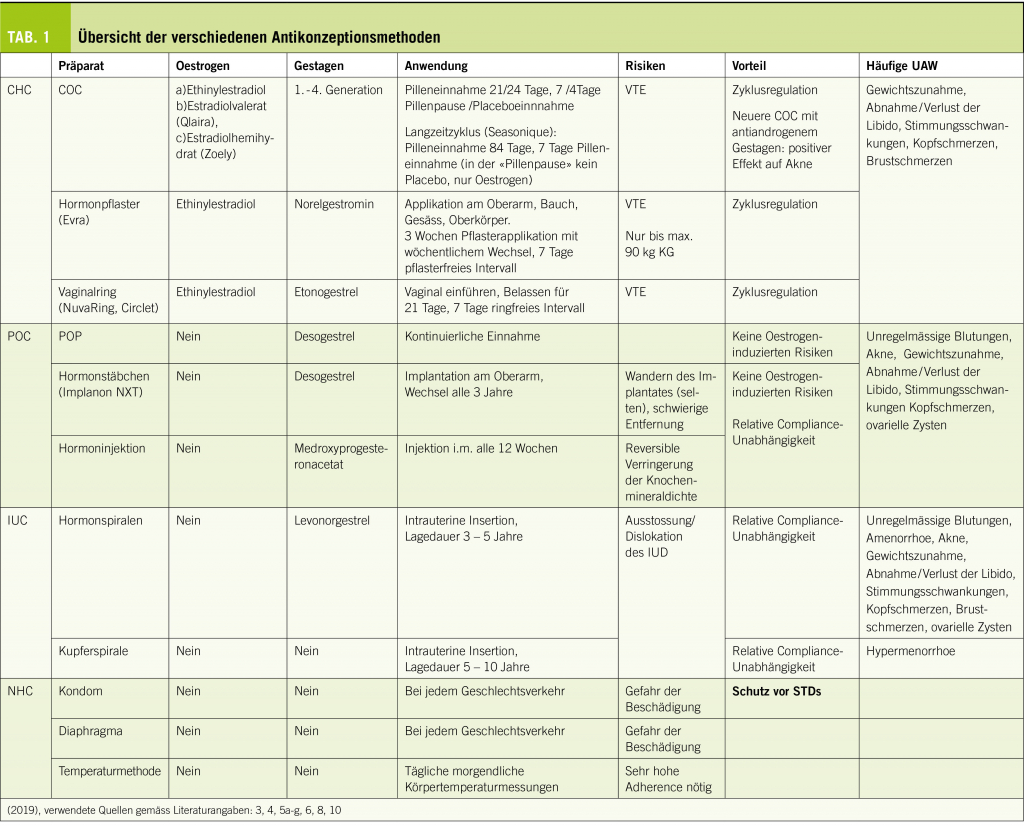
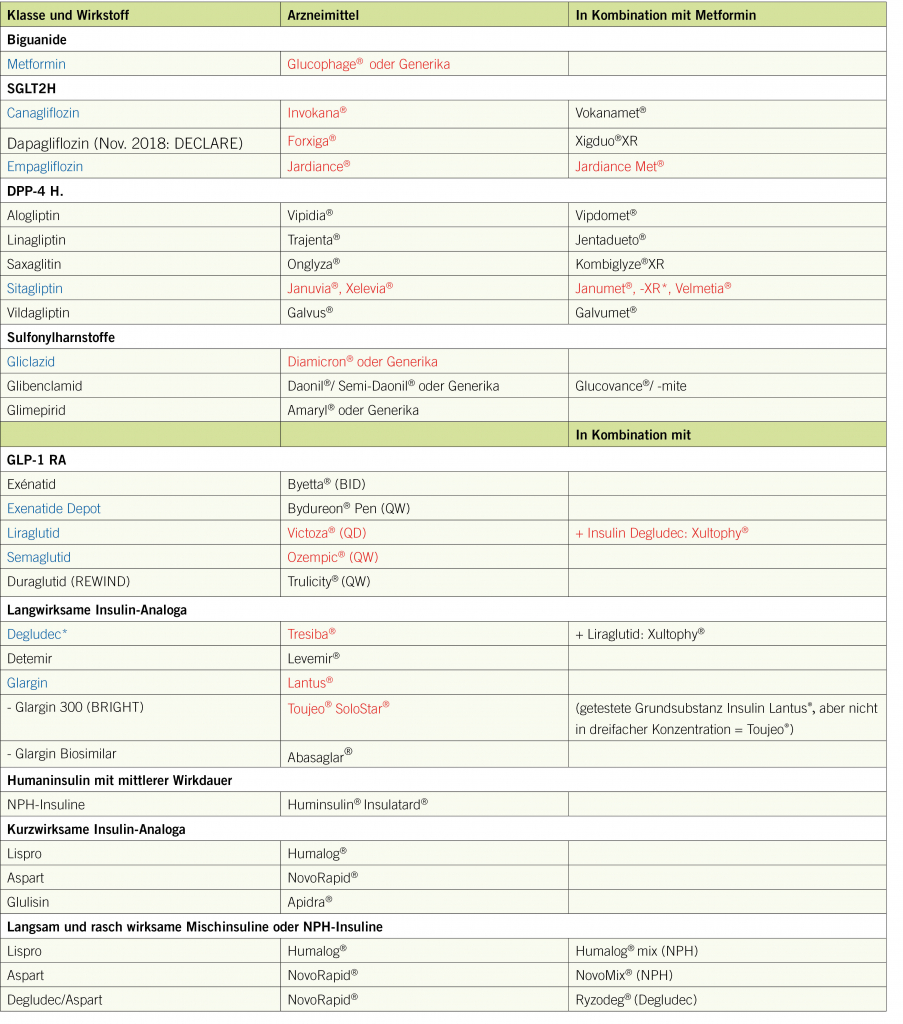
Die Arten der Kontrazeption sind in Tabelle 1 zusammengefasst.
CHC – combined hormonal contraception
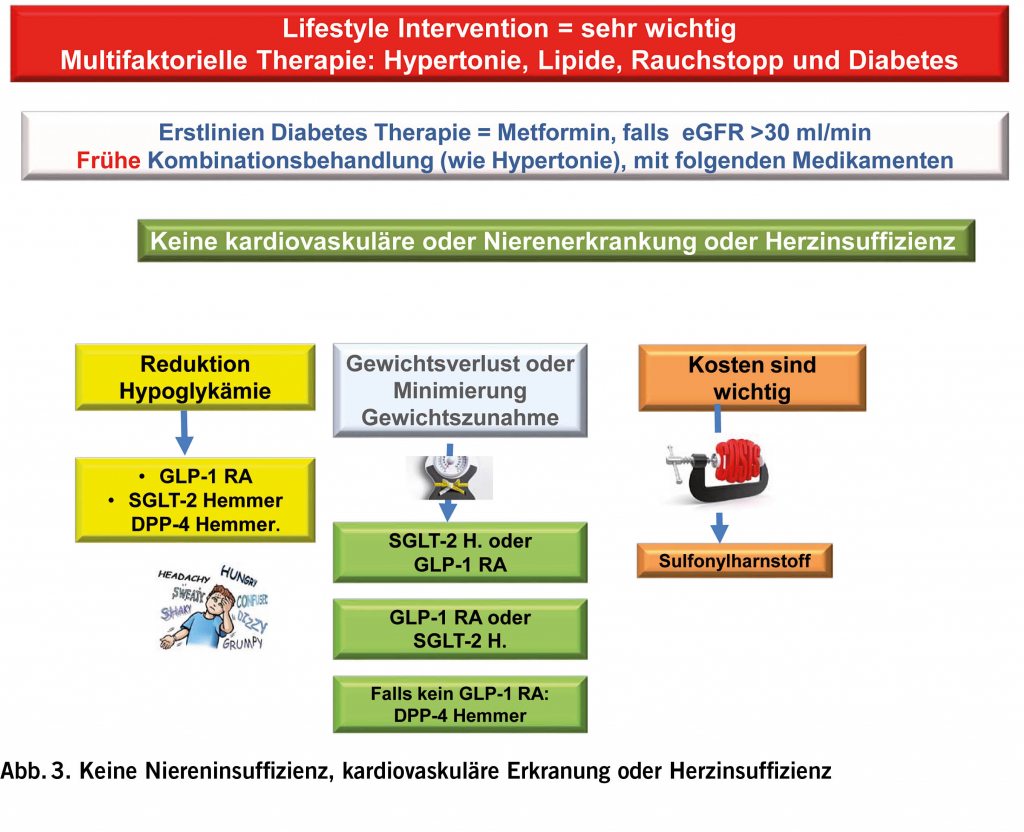
Darunter werden die kombinierten oralen Kontrazeptiva (COC), der Vaginalring und das Hormonpflaster zusammengefasst. CHC enthalten zwei hormonale Wirkstoffe, Oestrogen und Gestagen. Sie vermindern über die Hypothalamus-Hypophysen-Ovar-Achse die Ausschüttung von LH und FSH und körpereigenem Oestrogen (3). Die kontrazeptive Wirkung erfolgt über das Gestagen. Es gibt unterschiedliche Gestagene mit unterschiedlicher Partialwirkung, die bei der Wahl des Kontrazeptivums eine Rolle spielt.
COC
Bei den gebräuchlichen monophasischen Pillen finden sich in einer Packung 21 oder 24 Verumpillen, manche haben zusätzlich 7 bzw. 4 Placebopillen.
Anwendung: Pilleneinnahme für 21 bzw. 24 Tage gefolgt von einer 7 bzw. 4 tägigen Pillenpause, respektive Placeboeinnahme. Im hormonfreien Intervall erfolgt aufgrund des Hormonentzugs eine Abbruchblutung (5a).
Vaginalring
Es erfolgt eine kontinuierliche Abgabe von 15 μg EE und 120 μg Progesteron innerhalb 24 Stunden.
Anwendung: Vaginales Einführen des Ringes, Belassen für 21 Tage gefolgt von einem 7 tägigen ringfreien Intervall mit Abbruchblutung (5b).
Hormonpflaster
Es erfolgt eine kontinuierliche Abgabe von 20 μg EE und 150 μg Progesteron innerhalb 24h über die Haut.
Anwendung: Wöchentlicher Wechsel des Pflasters, nach 3 Wochen folgt ein 7 Tage pflasterfreies Intervall mit Abbruchblutung (5c).
POC – progesteron only contraception
Unter dem Begriff POC werden die progesteron only pill (POP), das Hormonstäbchen und die Hormoninjektion zusammengefasst. Die kontrazeptive Wirkung dieser Methoden erfolgt ebenfalls über die Hemmung der Ovulation. Zusätzlich bewirken sie eine Veränderung des Zervikalschleims mit Verhinderung der Spermienaszension, eine Atrophisierung des Endometriums mit konsekutiver Implantationsstörung sowie der Herabsetzung der Motilität der Tubenzilien (4).
POP
In der Schweiz gibt es nur die Minipille mit 75 μg Desogestrel. Eine Packung enthält 28 Pillen.
Anwendung: kontinuierliche tägliche Einnahme ohne Pause (5d).
Hormonstäbchen
Enthält 68mg Desogestrel. Es erfolgt eine kontinuierliche Abgabe von 30-70 μg innerhalb 24h über das subkutane Fettgewebe. Anwendung: Implantation am Oberarm, Wechsel alle 3 Jahre (5e).
Hormoninjektion
Enthält 150 bzw. 104 mg Medroxyprogesteron acetat, welches kontinuierlich aus dem Gewebe absorbiert wird.
Anwendung: Injektion i.m. bzw. s.c. alle 12 Wochen (5f).
IUC – intrauterine contraception;
IUD – intrauterine device
Unter dem Begriff IUC werden alle Spiralen – mit Hormonen oder ohne – zusammengefasst. Die kontrazeptive Wirkung dieser Methoden erfolgt über lokale Effekte, ein Eisprung wird nicht verhindert (6).
Hormonspirale
Die Hormonspiralen enthalten das Progesteron Levonorgestrel in Dosierungen zwischen 13.5 – 52 mg. Die Freisetzung erfolgt kontinuierlich lokal und bewirkt eine Veränderung des Zervikalschleims mit Verhinderung der Spermienaszension sowie eine Supprimierung der Proliferation des Endometriums (5g / 6). Anwendung: Intrauterine Insertion, Lagedauer 3 – 5 Jahre.
Speziell zu erwähnen ist die Mirena, welche zur Therapie der idiopathischen Hypermenorrhoe sowie als Schutz vor Endometriumhyperplasie bei der Hormonersatztherapie medizinisch indiziert ist (5g).
Kupferspirale
Das in der Spirale enthaltene Kupfer wirkt auf mehrere Arten kontrazeptiv. Die Wirkung auf Spermatozoen-Enzyme verhindert eine Fertilisation, die Veränderung des Kupfergehalts im Zervikalschleim erschwert die Spermienaszension und eine Inflammation des Endometriums erschwert die Implantation eines bereits befruchteten Ovums (6). Anwendung: Intrauterine Insertion, Lagedauer 5 – 10 Jahre je nach Kupfergehalt.
NHC – Non hormonal contraception
Nicht hormonelle Kontrazeptiva beinhalten diverse Methoden wie z.B. das Kondom, das Diaphragma, Temperaturmethode oder Zykluscomputer (Cyclotest myway). Sie wirken durch Barrieremethoden mit Verhinderung der Spermienaszension oder durch genaues Beobachten des weiblichen Zyklus und Abstinenz an fertilen Tagen. Das Kondom schützt als einziges Kontrazeptivum vor sexuell übertragbaren Erkrankungen. Anwendung: Je nach Methode.
Wichtiges im Zusammenhang mit Kontrazeption
Adherence
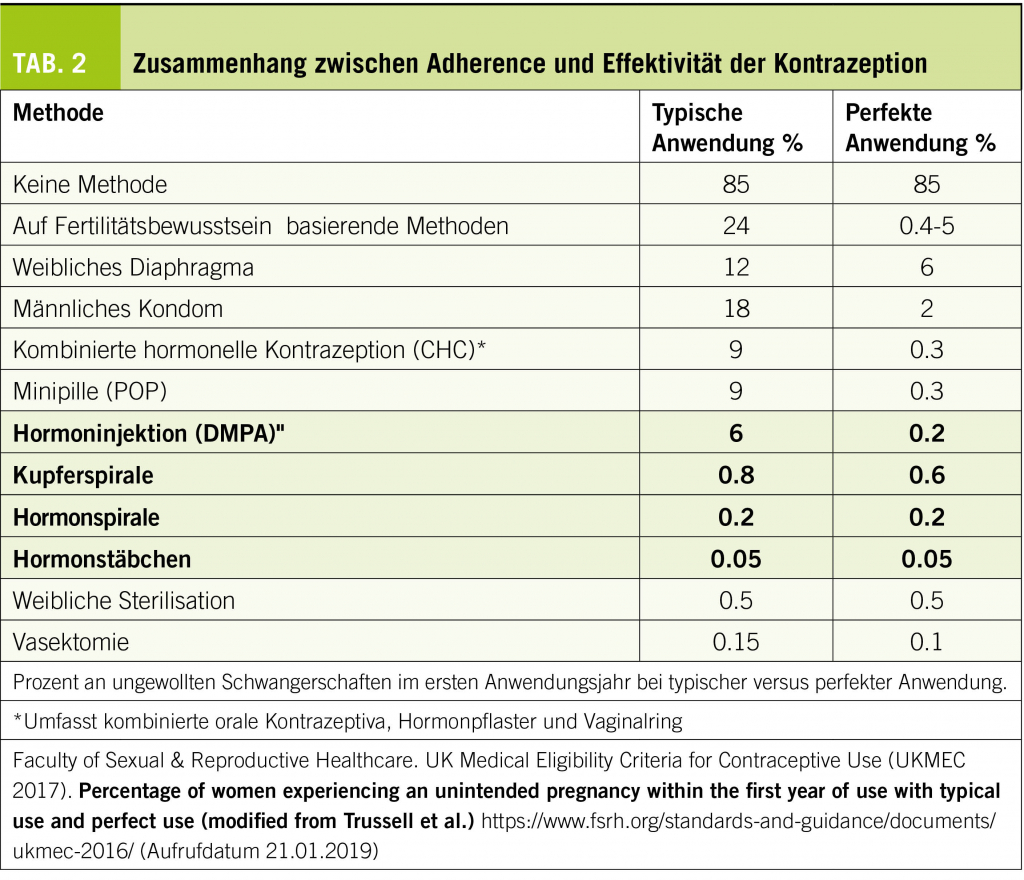
Die Effektivität der Kontrazeption ist stark abhängig von der Adherence. Vor allem orale Kontrazeptiva müssen regelmässig und korrekt eingenommen werden, um die kontrazeptive Wirkung zu gewährleisten. Nicht korrekt oder inkonsistent angewandt, steigt die Anzahl an nicht gewollten Schwangerschaften erheblich (Tabelle 2). Ausgenommen davon oder weniger gefährdet sind nicht anwendungsabhängige Methoden: die Spiralen, die Hormoninjektion und das Hormonstäbchen (7).
Aus diesem Grund ist es besonders wichtig, vor jeder Verschreibung einer Antikonzeption ein ausführliches Beratungsgespräch zu führen mit Eruierung der Adherence sowie ausführlicher Aufklärung über die korrekte Anwendung der jeweiligen Methode.
Thromboserisiko bei CHC
Das Risiko eines venösen thromboembolischen Ereignisses (VTE) bei Frauen im reproduktiven Alter ohne Anwendung einer hormonellen Kontrazeption liegt bei ca. 4-5 / 10 000 Frauenjahren. Unter Anwendung einer CHC ist das Risiko ungefähr doppelt so gross und liegt bei ca. 7-9 / 10 000 Frauenjahren. Bei Pillen mit Gestagenen der 3. und 4. Generation ist das Thromboserisiko etwas höher als bei denjenigen der 2. Generation. In den ersten Monaten nach Beginn einer CHC ist das Risiko am höchsten und sinkt im Laufe der Anwendungszeit (3).
Vor Verschreiben einer neuen CHC ist es deshalb unumgänglich die individuellen Risikofaktoren zu erheben. Anhand einer Checkliste (Link 1) können absolute und relative Kontraindikationen erfragt werden und die Patientin über ihr individuelles Risiko aufgeklärt werden. Bei Vorliegen einer absoluten oder mehr als einer relativen Kontraindikation soll eine alternative Methode angewandt werden. Zum Beispiel bei einer Patientin, die raucht und ≥ 35 jährig ist, ist eine CHC kontraindiziert (8).
Flugreisen unter CHC
Flugreisen mit einer Dauer von mehr als 3 Stunden sind ein moderater Risikofaktor für die Entwicklung eines VTE. Frauen unter hormonaler Kontrazeption mit CHC haben ein generell erhöhtes Risiko für VTE, welches durch die Flugreise weiter erhöht werden kann. Bei Flugreisen über 3 Stunden sollte die Patientin angewiesen werden, längere Zeiten der Immobilität zu vermeiden. Eine generelle Empfehlung des Tragens von Kompressionsstrümpfen oder Antikoagulation ist nicht indiziert und soll bei Frauen mit zusätzlichen Risikofaktoren individuell angewendet werden (3).
Interaktionen
Der Serumspiegel hormoneller Kontrazeptiva kann durch gleichzeitig eingenommene Medikamente verändert und folglich die kontrazeptive Wirkung herabgesetzt oder unerwünschte Nebenwirkungen induziert werden. Ausgenommen davon sind IUC, der Vaginalring sowie die Hormoninjektion.
Medikamente, die den pH der Magensäure erhöhen und solche, die Diarrhoe oder Erbrechen induzieren, können die Absorption der Sexualhormone verringern. Auch Patientinnen nach Magenbypass sollten in den ersten zwei Jahren keine perorale Kontrazeption benützen.
Enzyminduktoren v.a. von Cytochrom P - 450 Enzymen (z.B. Antiepileptika, Antibiotika, Antidepressiva) können die Clearance der Sexualhormone erhöhen und folglich die Wirkung verringern. Enzyminhibitoren (z.B. Antibiotika, Immunsuppressiva) können die Plasmaspiegel der Sexualhormone erhöhen und dadurch mehr unerwünschte Nebenwirkungen verursachen.
Im Gegenzug dazu können hormonelle Kontrazeptiva den Serumspiegel von gewissen Medikamenten verändern und deren Wirkung verstärken oder abschwächen.
In solchen Fällen sollte die Patientin auf das Interaktionsrisiko aufmerksam gemacht werden und während der Einnahmezeit sowie über 28 Tage nach Beendigung der Therapie zusätzlich eine nicht-hormonelle Verhütungsmethode angewandt werden. Bei Langzeitbehandlung mit solchen Medikamenten sollte eine alternative Kontrazeptionsmethode angewandt werden (3, 5a, 9).
Nützliche Informationsquellen
• FSRH – UK Medical Elegibility Critera for contraceptive use, 2017 – In welcher gesundheitlichen Situation kann welche Kontrazeption sicher angewendet werden.
• Link 1: https://www.sggg.ch/fileadmin/user_upload/Dokumente/3_Fachinformationen/1_Expertenbriefe/De/CHECKLISTE_CHC_fuer_Erst-_oder_Neuverschreibung_2013.pdf – Checkliste zur Neuverschreibung von CHC
• swissmedic.ch – Übersicht der in der Schweiz zugelassenen hormonalen Verhütungsmitteln (Stand 30.06.2017)
• FSRH – Clinical Guidance: Drug Interactions with Hormonal Contraception
Frauenklinik Baselland
Rheinstrasse 26
4410 Liestal
brigitte.frey@ksbl.ch
Frauenklinik Baselland
Rheinstrasse 26
4410 Liestal
brigitte.frey@ksbl.ch
Die Autoren haben keine finanziellen oder persönlichen Verbindungen im Zusammenhang mit diesem Beitrag deklariert.
Referenzen
1. Bodmer, Nancy: Das «erste Mal». In: UNI NOVA Wissenschaftsmagazin der Universität Basel 112/2009. S. 15f (06/2009)
2. https://www.bfs.admin.ch/bfs/de/home/statistiken/bevoelkerung/geburten-todesfaelle/fruchtbarkeit.html (Aufrufdatum 21.01.2019)
3. Faculty of Sexual & Reproductive Healthcare. Combined Hormonal Contraception 2019. https://www.fsrh.org/standards-and-guidance/documents/ceuguidanceintrauterinecontraception/ (Aufrufdatum 20.01.2019)
4. Faculty of Sexual & Reproductive Healthcare. Progestogen-only Pills. 2015. https://www.fsrh.org/standards-and-guidance/documents/cec-ceu-guidance-pop-mar-2015/ (Aufrufdatum 20.01.2019)
5. www.compendium.ch
– 5a. https://compendium.ch/mpro/mnr/22068/html/de (Aufrufdatum 20.01.2019)
– 5b. https://compendium.ch/mpro/mnr/28015/html/de (Aufrufdatum 20.10.2019)
– 5c. https://compendium.ch/mpro/mnr/10116/html/de (Aufrufdatum 20.01.2019)
– 5d. https://compendium.ch/mpro/mnr/22680/html/de (Aufrufdatum 20.01.2019)
– 5e. https://compendium.ch/mpro/mnr/23288/html/de (Aufrufdatum 20.10.2019)
– 5f. https://compendium.ch/mpro/mnr/2872/html/de (Aufrufdatum 20.01.2019)
– 5g. https://compendium.ch/mpro/mnr/20714/html/de (Aufrufdatum 22.01.2019)
6. Faculty of Sexual & Reproductive Healthcare. Intrauterine Contraception 2015. https://www.fsrh.org/standards-and-guidance/documents/ceuguidanceintrauterinecontraception/ (Aufrufdatum 20.01.2019)
7. Faculty of Sexual & Reproductive Healthcare. UK Medical Eligibility Criteria for Contraceptive Use (UKMEC 2017). https://www.fsrh.org/standards-and-guidance/documents/ukmec-2016/ (Aufrufdatum 21.01.2019)
8. https://www.sggg.ch/fileadmin/user_upload/Dokumente/3_Fachinformationen/1_Expertenbriefe/De/CHECKLISTE_CHC_fuer_Erst-_oder_Neuverschreibung_2013.pdf (Aufrufdatum 22.01.2019)
9. Faculty of Sexual & Reproductive Healthcare. Drug Interactions with Hormonal Contraception. 2017. https://www.fsrh.org/standards-and-guidance/documents/ceu-clinical-guidance-drug-interactions-with-hormonal/ (Aufrufdatum 21.01.2019)
10 swissmedic.ch – Übersicht der in der Schweiz zugelassenen hormonalen Verhütungsmitteln (Stand 30.06.2017) https://www.swissmedic.ch/swissmedic/de/home/suche.html#verhütungsmittel (Aufrufdatum 21.01.2018).