Le dumping tardif est une complication fréquente à long terme après une opération de l’ estomac, en particulier après une intervention bariatrique comme la dérivation gastrique de Roux-en-Y (RYGB) ou la sleeve gastrectomie. Les symptômes (neuroglycopéniques) sont variables et peuvent être mal interprétés. Le diagnostic à ce sujet est décisif. Le traitement repose aujourd’ hui sur des mesures diététiques, la pharmacothérapie et, dans de rares cas, la réintervention chirurgicale ou endoscopique. Malgré l’ approche thérapeutique multimodale, le problème du dumping tardif représente un défi pour le médecin généraliste ou spécialisé.
Dumping syndrome is a common and frequent complication after gastric surgery, especially after bariatric surgery as Roux-Y-Gastric Bypass or Sleeve-Resection. The (neuroglycopenic) symptoms in dumping are multiple and heterogeneous so that physician awareness is very important. Diagnostic tests afford time and may be repeated. Treatment should be primary a diet approach, followed by medication therapy and when this option fails then surgical reintervention can be considered. In spite of different therapeutical options dumping syndrome remains a chal- lenging problem in the follow up after bariatric procedures.
Key Words: Bariatrische Chirurgie, Proximaler Magenbypass, Dumpings Syndrom, postprandiale Hypoglykämie, Neuroglykopenie, Somatostatine, GLP-1 Analoga, Magenbanding
Etude de cas
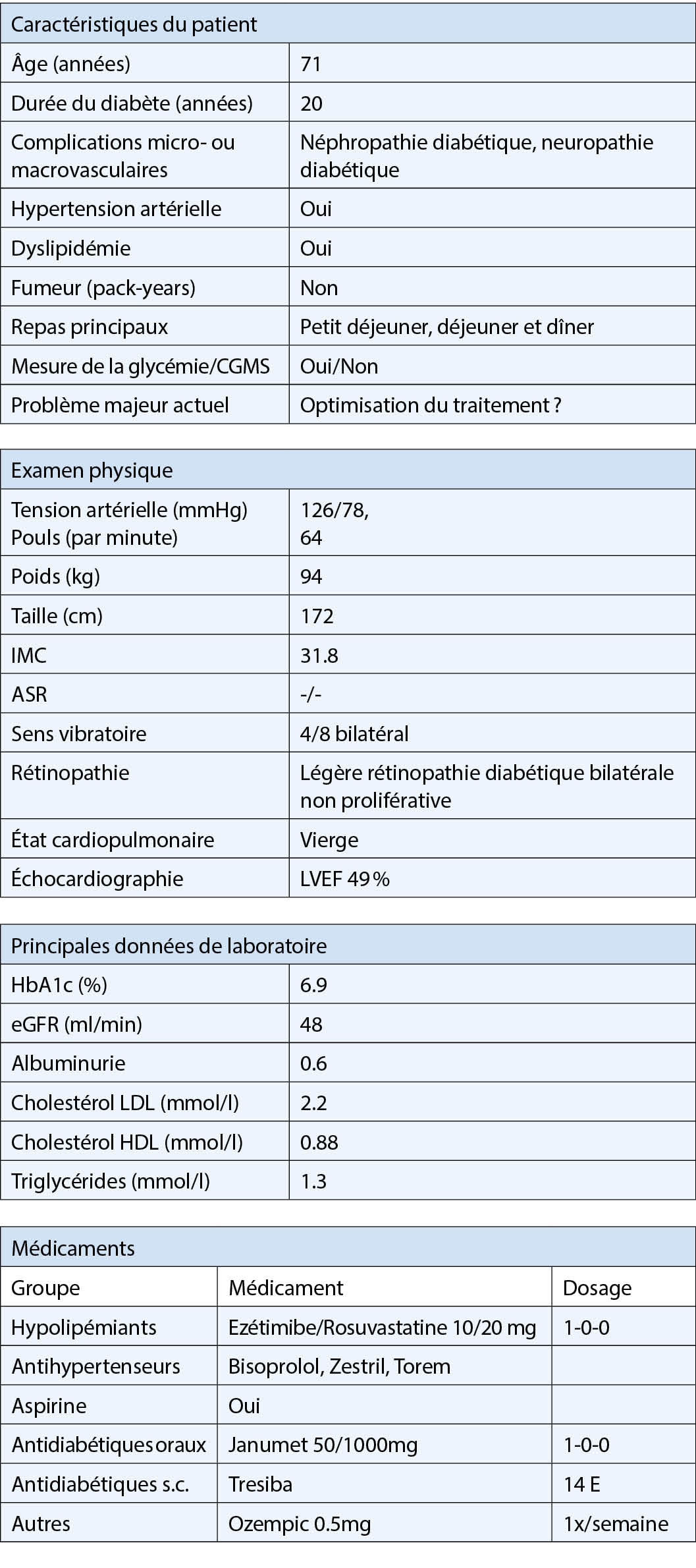
Lors du contrôle après bypass gastrique pour une obésité de stade III (IMC préopératoire de 46 kg/m2, IMC actuel de 28 kg/m2) qui a lieu tous les 2 ans dans notre centre de l’ obésité, une patiente de 34 ans, non diabétique, se plaint depuis un peu plus de six mois de nausées, de tremblements, de transpiration et de jambes « faibles ». Selon la patiente, cela se produit typiquement environ deux heures après les repas, à peu près une fois par semaine et indépendamment de ce qu’ elle avale. Elle mange très vite, est stressée par son travail et a peu de temps libre pendant la journée. Elle doit souvent s’ allonger quelques minutes après le repas. Elle prend alors du glucose ou des biscuits en cours de route pour pouvoir mieux surmonter sa journée de travail dans la vente. De temps en temps, elle doit rentrer chez elle parce qu’ elle est épuisée. De manière compréhensible, elle s’ inquiète de perdre son emploi. De plus, elle constate une nouvelle prise de poids de 8 kg ce qui l’ étonne. Les contrôles répétitifs de la glycémie montrent des taux parfois normaux, parfois inférieurs à 3,5 mmol/l. Six mois après l’ intervention, alors qu’ elle pouvait à nouveau manger « normalement », elle avait des symptômes classiques de dumping précoce avec des nausées et des vertiges ainsi que de l’ hypotension. Grâce aux conseils de notre diététicienne concernant le comportement alimentaire et la consommation de boissons, la tension s’ est toutefois nettement améliorée. Avec le diagnostic d’ un dumping tardif, elle est à nouveau suivie de près par notre nutritionniste afin d’ améliorer l’ apport au niveau des glucides. Les glucides liquides tels que les boissons sucrées, le Red Bull et l’ alcool sont interdits ainsi que les sucreries et les snacks. Ces mesures n’ étant pas assez efficaces, un soutien médicamenteux a été mis en place. Mais à cause du manque de compliance, nous avons finalement décidé d’ insérer par laparoscopie une bande Minimizer au niveau de l’ anastomose. Entre-temps, six mois après l’ opération, les douleurs se sont nettement améliorées, elles ne surviennent plus régulièrement et son poids s’ est également stabilisé. L’ évolution à long terme, malgré correction chirurgicale, reste cependant incertaine.
Introduction
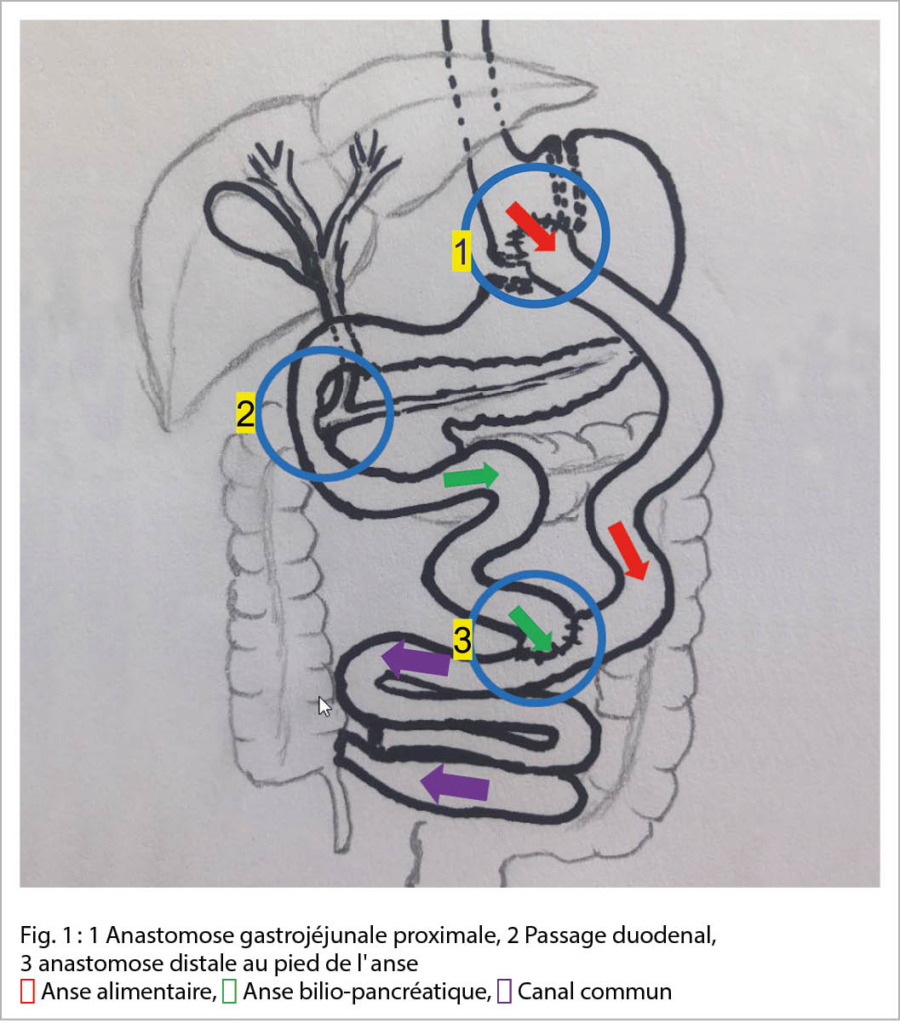
Malgré les analogues du GLP-1 vantés sur le marché, la chirurgie bariatrique reste aujourd’ hui la méthode la plus efficace pour réduire durablement le poids en cas d’ obésité morbide. D’ après une étude importante de cohorte rétrospective, pas encore publiée, avec plus de 25’000 patients regroupés dans un registre national (OFSP) entre 2012 et 2018, l’ intervention favorisée en Suisse est à près de 80 % le bypass gastrique proximal (PMB) et à presque 20 % encore la résection gastrique par sleeve (1). Avec l’ augmentation des interventions bariatriques dans le monde entier, nous observons tout comme pour les médicaments des effets secondaires et des complications importantes, tant au début du traitement qu’ à long terme. Un problème important est l’ hypoglycémie postprandiale avec différents symptômes, généralement appelée syndrome de dumping (DS) (2). Nous connaissons également des hypoglycémies postprandiales chez les patients avec un pontage gastrique qui ne montrent aucun symptôme, ainsi que chez les patients non opérés (Fig. 1). Nous distinguons deux types de dumping : un dumping précoce et un dumping tardif. Suite à la réduction de l’ estomac et au raccordement direct du jéjunum proximal avec, entre autres, l’ exclusion du passage duodénal, beaucoup d’ aliments, surtout des hydrates de carbone, sont rapidement transportés dans l’ intestin grêle. En cas de dumping précoce, 30 à 60 minutes après le repas un certain volume de liquide est délocalisé vers la lumière intestinale et des hormones gastro-intestinales sont sécrétées, ce qui entraîne des symptômes vasomoteurs et gastro-intestinaux gênants. Le dumping tardif, quant à lui, survient 2 à 3 heures après les repas, surtout après la consommation d’ hydrates de carbone simples, suivie d’ une hypoglycémie généralement contrôlée par les hormones incrétines. Dans la littérature, le terme de dumping tardif n’ est souvent pas défini de la même manière, mais on convient de dire qu’ il a le même arrière-plan pathophysiologique que le syndrome hypoglycémique pancréatogène non insulinomique (NIPHS) et la néisidioblastose. Un taux de glucose sanguin de moins de 2,8mol/l est considéré comme pathologique.
Le dumping précoce et tardif peut survenir après toutes les formes de résection de l’ œsophage ou de l’ estomac, en particulier après une œsophagectomie totale et une dérivation gastrique de Roux-en-Y (RYGB). En raison du nombre élevé de patients obèses opérés, le PMB et ses complications ont une grande importance lors des consultations chez les généralistes et les spécialistes de l’ obésité, d’ autant plus qu’ il est sous-diagnostiqué. Malgré une grande souffrance, les conséquences sont souvent sous-estimées. Ce travail de synthèse présente la problématique en analysant les données actuelles mais aussi en se basant sur l’ expérience après plus de 25 ans de chirurgie bariatrique.
Cause
Selon la littérature la plus récente, les dérégulations de l’ insuline et de l’ incrétine sont souvent multifactorielles et ne sont pas clairement expliquées sur le plan physiopathologique. On ne sait pas non plus pourquoi l’ hypoglycémie peut survenir après un bypass gastrique, souvent plus d’ un an après l’ opération. Celle-ci est estimée dans 10 à 15 % des cas ou plus, d’ autant plus que le nombre de cas non déclarés est plus élevé (3). Selon l’ étude de cohorte de l’ hôpital cantonal de Aarau citée plus haut, à peine 0,34 % des patients opérés d’ un bypass en Suisse doivent être hospitalisés pour cette raison (1).
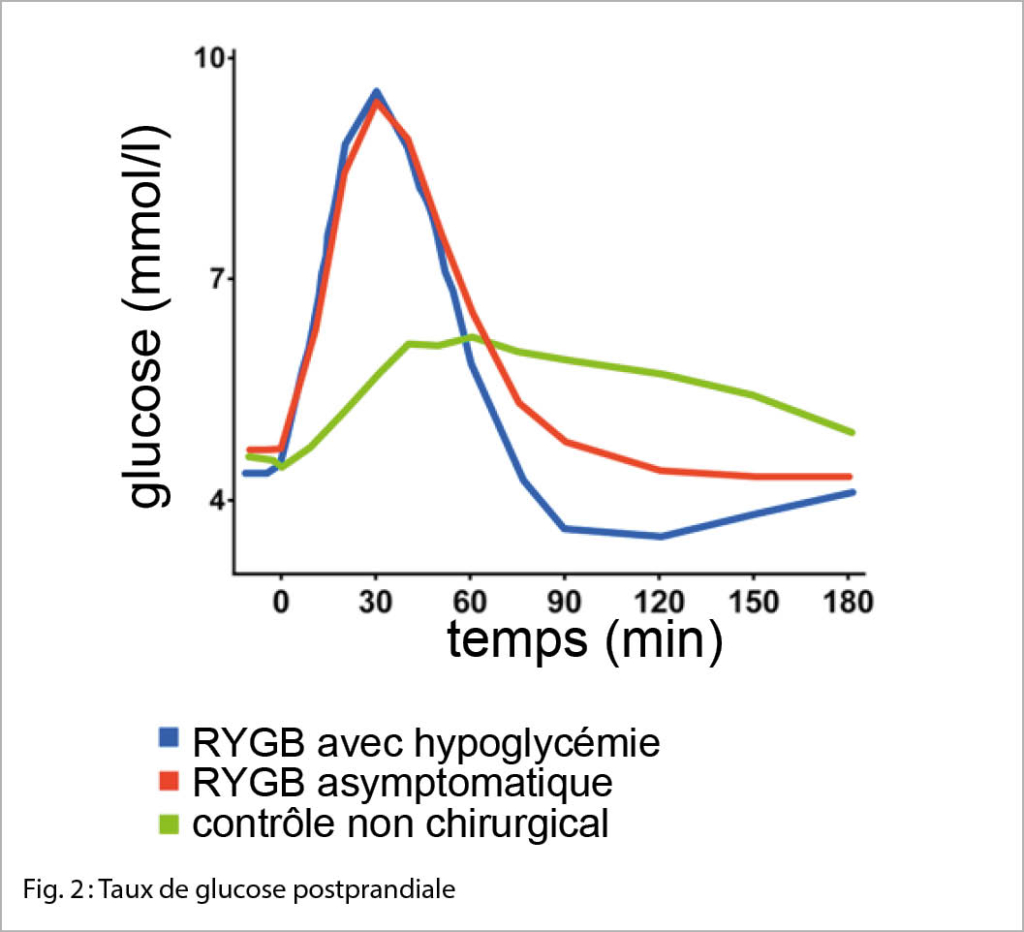
L’ hypoglycémie est généralement caractérisée par une réponse non proportionnelle à l’ insuline après l’ ingestion de nourriture chez les patients opérés de l’ estomac, une sorte d’ hypersensibilité à l’ insuline, surtout après une forte réduction de poids, ainsi qu’ un dysfonctionnement des îlots de Langerhans après la mise en place du bypass. En faisant passer les aliments directement de la poche gastrique à l’ intestin grêle proximal en contournant le duodénum (Fig. 2), la dérivation provoque un effet glycémique important avec par conséquence une sécrétion excessive d’ incrétine, par exemple une sécrétion de GLP jusqu’ à 10 fois plus élevée. Il semble en outre que la suppression des cellules B soit réduite après la mise en place d’ une dérivation, malgré l’ hyperinsulinémie (4).
Diagnostic
Une anamnèse précise est essentielle, d’ autant plus que d’ autres formes d’ hypoglycémie doivent toujours être prises en compte dans le cadre d’ un diagnostic différentiel. Comment était le repas avant l’ apparition des symptômes, à quelle vitesse a-t-on mangé, qu’ a-t-on bu pendant le repas ? A quel moment du repas les symptômes sont-ils apparus ? Est-ce que le patient prend des médicaments régulièrement ?
Mais de nombreux patients ayant subi un bypass gastrique se plaignent de palpitations, de faiblesse et de vertiges. Il peut s’ agir de symptômes de dumping mais sans hypoglycémie détectable. Si les troubles surviennent lors d’ une activité physique intense, à jeun (test de jeûne !) ou pendant la nuit, il faut toujours penser à d’ autres causes d’hypoglycémie, par exemple des tumeurs non-incluses, des insulinomes, une malnutrition sévère, etc.
Les critères de Whipple pour un DS (symptômes neuroglycopéniques, taux bas du glucose sanguin, amélioration des symptômes après la prise de glucides) sont d’ une importance capitale (5). Les symptômes peuvent être légers ou très graves et donc dangereux : maux de tête, transpiration, faiblesse, confusion, palpitations, troubles de la parole, anxiété, tremblements voire perte de conscience.
Une surveillance continue du glucose sanguin peut être utile. Par contre elle n’ est pas effectuée systématiquement chez nous mais uniquement dans des cas complexes. Il existe aussi des valeurs erronées, par exemple la nuit lorsque le patient est allongé sur le détecteur. Dans la plupart des cas il suffit de mesurer la glycémie capillaire au début des symptômes survenus chez les patients bien instruits.
Un test de repas prolongé avec détermination du glucose, de l’ insuline et du peptide C peut être utile ; dans certains cas nous déterminons également la proinsuline, le GLP-1 et le glucagon. Un test d’ hyperglycémie provoquée par voie orale est problématique chez les personnes opérées de l’ estomac et ne devrait plus être effectué en raison des effets secondaires graves auxquels il faut s’ attendre.
Thérapie
La première mesure à prendre après le diagnostic d’ une hypoglycémie postprandiale est l’ analyse du glucose sanguin. Le médecin généraliste ou les diététiciennes du centre de l’ obésité doivent précisément analyser l’ alimentation et les boissons. Le journal alimentaire doit indiquer la grandeur des portions, la composition de l’ alimentation et le nombre de fois que des symptômes d’ hypoglycémie apparaissent et comment ils se manifestent. Le renoncement complet aux glucides n’ a pas de sens et ne doit pas être recommandé. Il faut plutôt remplacer les glucides simples par des glucides complexes de haute qualité ou du fructose. Ces derniers doivent être consommés par petites portions et, de préférence, ensemble avec des protéines et des graisses essentielles (6). Le fait de mâcher lentement et de ne pas boire et manger en même temps, représente également un des piliers du changement d’ alimentation. Un accompagnement rigoureux par un diététicien est essentiel pendant cette phase. Parallèlement, la supplémentation de vitamines et d’ autres nutriments doit être surveillée de près afin d’ éviter une malnutrition en matière de micro- ou de macronutriments. La caféine et l’ alcool doivent être évités dans la mesure du possible, car ils peuvent empêcher la dégradation du glucose induite par le système hépatique. De plus, il est important d’ informer les proches, l’ employeur et les collègues de travail, pour que tout le monde soit au courant des signes alarmants. La prévention de risques et de situations dangereuses (p.ex. la conduite interdite en tant que chauffeur de camion) est primordiale.
Une autre possibilité de traitement au-delà du changement de régime alimentaire est la prescription de médicaments. L’ acarbose, un inhibiteur de l’ alpha-glucosidase intestinale, ralentit l’ absorption du glucose. Afin de réduire au maximum les effets secondaires tels que les crampes abdominales et la rétention de gaz, le traitement doit être commencé lentement, par exemple avec une dose de 25 mg per os. Les analogues de la somatostatine comme l’ octréotide, appliqués par voie sous-cutanée, empèchent la sécrétion d’ insuline et de GLP-1. La dose initiale d’ environ 50 microgrammes s.c. avant le repas (7) est successivement augmentée jusqu’ à 100 microgrammes, suivie d’ une application intramusculaire de somatostatine à long terme. Outre leur coût élevé, les somatostatines ont des effets secondaires tels que la diarrhée, une prolongation de l’ intervalle QT et un risque de cholécystolithiase.
Depuis peu, on utilise de plus en plus les agonistes du GLP-1, le plus souvent le liraglutide. Ceci a déjà été recommandé dans une étude de 2013 mais il faut encore attendre d’ autres études en cours pour obtenir des données probantes (8).
De nos jours, les interventions chirurgicales sont encore considérées comme la dernière option en cas de traitement médicamenteux réfractaire ou de mauvaise compliance. Des cas isolés de retour à la forme initiale du pontage ont été décrits, de même que la procédure plus agressive de la pancréatectomie distale dite gauche pour contrôler l’ hyperinsulinémie. Sachant qu’ il existe de nombreuses complications et le risque de récidives (malgré une résection parenchymateuse étendue), de telles interventions ne peuvent pas être recommandées.
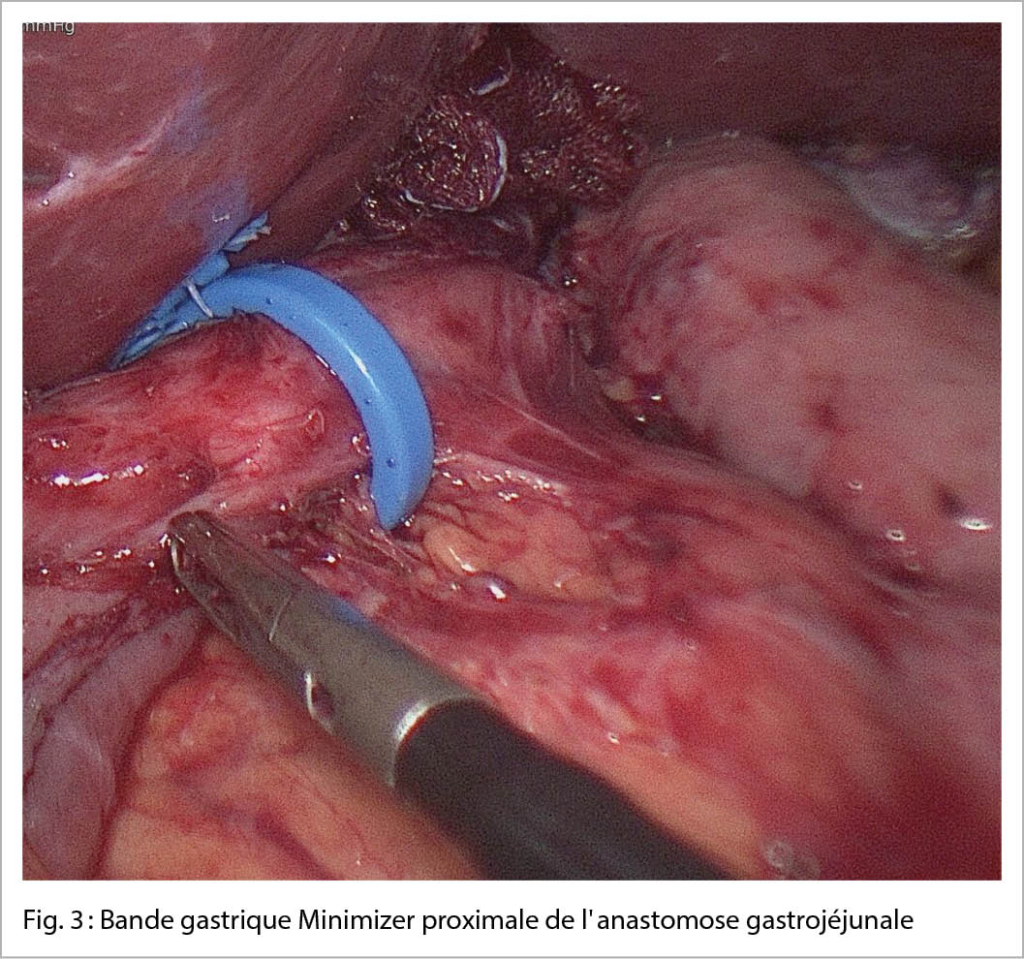
Dans notre centre de l’ obésité, nous favorisons en revanche depuis 7 ans ce que l’ on appelle la restriction du «outlet» de l’ estomac, c’ est-à-dire que le passage de la petite poche gastrique à l’ intestin grêle est rétréci avec précaution par une bande gastrique simple placée à l’ aide de la laparoscopie (fig. 3) (9). Contrairement au resserrement endoscopique de l’ anastomose en passant par la bouche, ce qui comporte le risque d’ une nouvelle dilatation, la largeur de la bande reste stable. Toutes les procédures, qu’ elles soient endoscopiques ou laparoscopiques, comportent toutefois des risques tels que la perforation gastrique, la suture trop étroite avec par conséquence le problème de dysphagie, la maladie du reflux, le déplacement de l’ anneau gastrique et la récidive du dumping.
Cet article est une traduction de «der informierte arzt» 09_2022
Copyright Aerzteverlag medinfo AG
Médecin-chef en chirurgie viscérale LUKS Sursee
Co-responsable du centre de l’ obésité
de Suisse centrale du site de Sursee
Spitalstrasse 38
6210 Sursee
L’ auteur n’ a pas déclaré de conflits d’ intérêts en rapport avec cet article.
1. Wildisen A., Schütz P., Rate of cardiovascular events and safety outcomes seven years following gastric bypass versus sleeve gastrectomy, Division of Endocrinology, Diabetes and Metabolism; University Department of Med-icine, Kantonsspital Aarau, Aarau, Switzerland, publication in evaluation
3. Malik S.Recognition and Management of hyperinsulinemic hypoglycemia after bariatric surgery.Obes Res Clin Pract 2016;10(1) :1-14
2. Banerjee A. The role of dumping syndrome in weight loss after gastric bypass surgery.Surg Endosc 2013;27 :1573-1578
4. Dirkson C. No islet cell hyperfunction but altered gut-islet regulationand postprandial hypoglycemia in glucose tolerant patients 3 years after gastric Bypass surgery. Obes Surg 2016;26(9) :2263-2267
5. Salehi M. Hypoglycemia after Gastric Bypass Surgery Current Concepts and Controversies. J Clin Endocrinol Metab 2018; 103(8) :2815-2826
6. Stano S. Effect of mealsize and texture on gastric pouchemptying and
glucagonlike peptide 1 after gastric bypass surgery. Surg Obes Relat Dis
2017 ;13(12) :1975-1983
7. Myint KS.Prolonged successful therapy for hyperinsulinaemic hypoglycemia
after gastric bypass : the pathophysiological role of GLP-+ and its response to
a somatostatine analogue. Eur J Endocrinol. 2012; 166(5) :951-955
8. Abrahamsson N. GLP-1-analogs as treatment of postprandial hypoglycemia
following gastric bypass surgery : a potential new indication ?. Eur J Endocrinol 2013; 169(6) :885-889
9. Z’ graggen K. Severe recurrent hypoglycemia after gastric bypass surgery 2008;18(8) :981-988