Les urgences hypertensives (UH) se définissent par une élévation marquée de la pression artérielle (PA) associée à une atteinte aiguë d’ organe cible (AOC), nécessitant une réduction tensionnelle rapide et contrôlée. Elles doivent être distinguées de l’ hypertension artérielle (HTA) sévère sans AOC, fréquente en milieu aigu et souvent contextuelle, ne nécessitant pas de traitement intraveineux immédiat. L’ évaluation initiale repose sur la confirmation de l’ HTA, l’ identification de signes cliniques ou paracliniques d’ AOC et la recherche d’ un facteur déclenchant. La prise en charge des UH implique un traitement intraveineux titrable, adapté au contexte clinique, avec surveillance hémodynamique continue. En revanche, l’ HTA sévère non compliquée relève le plus souvent d’ un traitement oral ambulatoire avec suivi rapproché. Cet article propose une synthèse pratique des recommandations européennes et nord-américaines récentes.
Hypertensive emergencies (HE) are characterized by a significant increase in blood pressure (BP) in conjunction with acute target organ damage (AOTD), which requires rapid and controlled BP reduction. They must be distinguished from severe arterial hypertension (AH) without ZOS, which often occurs in acute situations and is often context-dependent and does not require immediate intravenous treatment. The initial examination is based on confirmation of AH, identification of clinical or paraclinical signs of ZOS, and search for a triggering factor. Treatment of HN includes titratable intravenous therapy tailored to the clinical context and continuous hemodynamic monitoring. In contrast, severe uncomplicated AH is usually treated on an outpatient basis with oral medication and close monitoring. This article provides a practical summary of current European and North American recommendations.
Keywords: Hypertensive emergency, severe hypertension, target organ damage (TOD), intravenous blood pressure reduction
Introduction
L’ hypertension artérielle (HTA) est le principal facteur de risque modifiable de morbi-mortalité cardiovasculaire (CV) dans le monde (1). En situation aiguë, une élévation sévère de la pression artérielle (PA) peut entraîner ou aggraver une atteinte d’ organe cible (AOC) – cérébrale, cardiaque, rénale, ophtalmologique, vasculaire ou hématologique – engageant le pronostic vital à court terme.
Ces situations, regroupées sous le terme d’ urgences hypertensives (UH), nécessitent une prise en charge immédiate en milieu hospitalier avec traitement antihypertenseur intraveineux adapté à l’ étiologie et au contexte clinique. Elles doivent être distinguées des élévations tensionnelles sévères sans AOC, qui relèvent d’ une optimisation thérapeutique non urgente ne nécessitant pas nécessairement une hospitalisation prolongée. L’ identification rapide de l’ AOC, l’ interprétation du contexte et la maîtrise des recommandations sont essentielles pour éviter à la fois les retards de traitement et les interventions intempestives potentiellement délétères.
Definitions
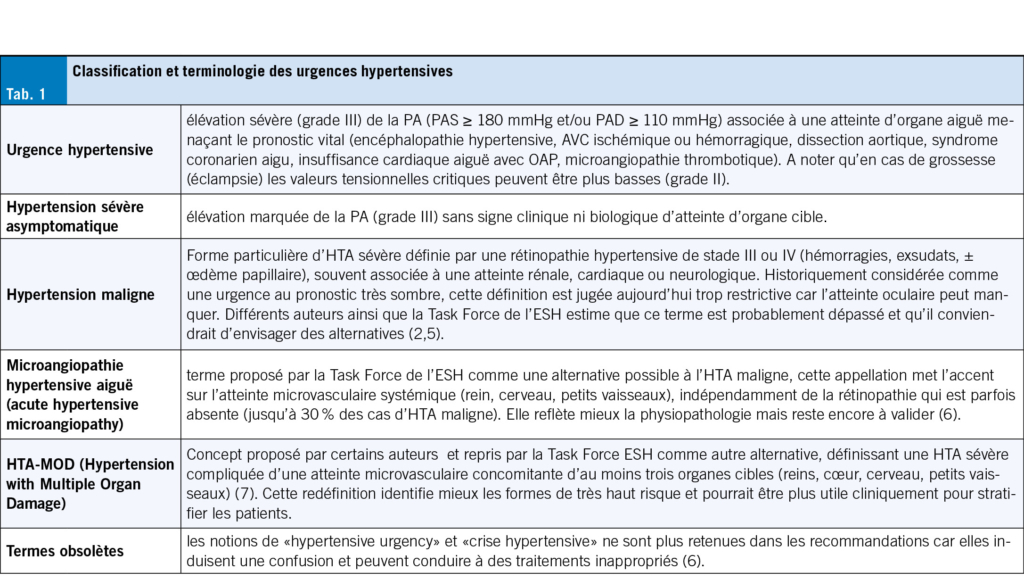
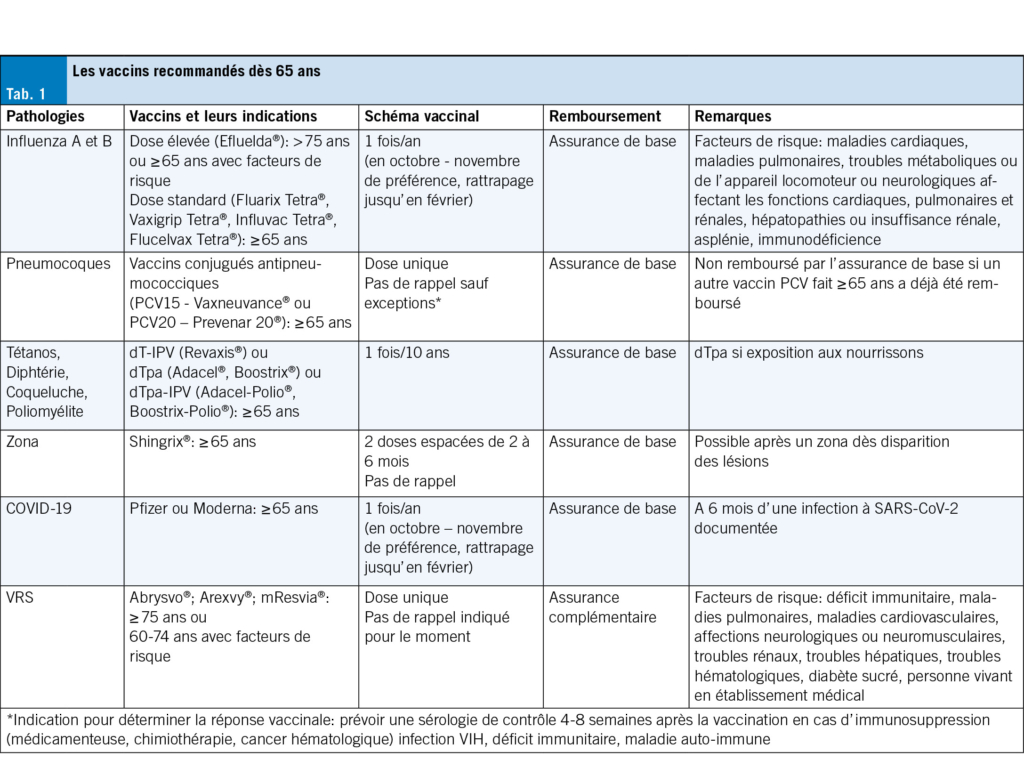
La classification des élévations sévères de la PA repose sur la présence ou non d’ une atteinte organique. Les recommandations actuelles des différentes sociétés savantes insistent sur l’ abandon de certains termes historiques, sources de confusion, et sur l’ adoption d’ une terminologie standardisée qui est représentée dans le Tab. 1 (2–4).
Epidemiologie
L’ HTA touche environ 1.3 milliard d’ adultes dans le monde, avec un taux de contrôle tensionnel global très insuffisant: près de la moitié des patients ignorent leur condition, moins d’ un sur deux reçoit un traitement, et seulement 20 % atteignent les objectifs thérapeutiques (8). Cette prévalence, déjà élevée, devrait encore croître avec le vieillissement et l’ évolution des modes de vie.
Dans la pratique clinique, les élévations sévères de la PA représentent 4 à 5 % des motifs de consultation aux urgences (9). Cependant, les véritables urgences, plus fréquentes chez les patients hypertendus connus, restent rares et ne représentent qu’ environ 0.6 % des consultations aux urgences (10). Sur l’ ensemble de leur vie, environ 1–2 % des patients hypertendus connaîtront un épisode d’ UH (11). Cette proportion semble stable, voire même en augmentation depuis plusieurs décennies, tandis que la mortalité intrahospitalière a reculé, témoignant des progrès réalisés dans la prise en charge des patients, se situant aujourd’ hui entre 0.2 % et 11 % selon les séries (11–13). L’ accès limité aux soins, l’ HTA persistante et non contrôlée (très souvent liée à une non-adhérence thérapeutique), ainsi que certains facteurs cliniques tels que l’ âge avancé, le sexe masculin, l’ insuffisance rénale chronique et les pathologies CV préexistantes, constituent les principaux facteurs de risque ou de mauvais pronostic associés à une UH (14–16).
Physiopathologie
La physiopathologie de l’ UH reste mal caractérisée. Elle résulte d’ un enchaînement complexe et multifactoriel dont voici les principaux éléments: l’ hypothèse la plus largement admise repose sur une défaillance aiguë des mécanismes d’ autorégulation vasculaire, entraînant une augmentation brutale des résistances vasculaires systémiques. Cette cascade induit des lésions microcirculatoires diffuses, une activation exacerbée du système rénine–angiotensine-aldostérone (SRAA), une vasoconstriction marquée ainsi qu’ une natriurèse induite par la pression, aboutissant à une déplétion volémique. Cet ensemble s’ inscrit dans un cercle vicieux auto-entretenu, responsable d’ une élévation rapide et persistante de la PA (17).
Sur le plan cérébral, l’ exposition prolongée à une HTA non-contrôlée provoque un remodelage structurel et fonctionnel du lit artériel de résistance, déplaçant vers des valeurs plus élevées le seuil supérieur d’ autorégulation. Ainsi, certains patients peuvent tolérer des pressions artérielles moyennes nettement supérieures aux valeurs physiologiques sans manifestation clinique immédiate. Cette adaptation, réversible à moyen terme sous traitement, est un enjeu majeur puisqu’ elle explique le risque d’ hypoperfusion et d’ ischémie en cas de réduction tensionnelle trop rapide, notamment au niveau cérébral et cardiaque (18–21).
Evaluation diagnostique devant une suspicion d’ urgence hypertensive
L’ évaluation d’ un patient présentant une élévation tensionnelle sévère (HTA de grade III), que cela soit en cabinet ou aux urgences, doit impérativement débuter par la confirmation qu’ il s’ agit bien d’ une réelle HTA. En effet, une élévation sévère de la PA peut être classiquement observée en contexte aigu, en raison de multiples facteurs contextuels tels que des erreurs techniques dans la mesure de la PA, un environnement stressant, la douleur ou un effet blouse blanche (3). Aux urgences, ces élévations tensionnelles sont fréquentes et, bien qu’ associées à un risque CV accru à long terme, elles ne correspondent pas le plus souvent à une véritable urgence vitale (22). Des données démontrent même qu’ une proportion significative des situations d’ élévation de la PA retrouvée aux urgences est spontanément résolutive après 30 minutes de repos (23). Un essai randomisé a même montré qu’ un repos de deux heures abaissait la PA d’ environ 30 mmHg, résultat comparable à un traitement antihypertenseur (24). De manière concordante, de petits essais ont montré que des anxiolytiques comme le diazépam mais aussi des interventions de relaxation (pleine conscience, respiration lente) réduisent également la PA, soulignant le rôle du stress et de l’ anxiété contextuelle dans ces élévations tensionnelles bien que le sujet reste débattu (25).
C’ est pour ces raisons que les recommandations actuelles insistent fortement sur la nécessité de répéter les mesures après une période de repos, d’ utiliser une méthodologie standardisée (brassard adapté, position correcte, patient au repos depuis ≥ 15 min) et, si possible, une mesure automatisée non supervisée afin de limiter l’ influence du soignant (2).
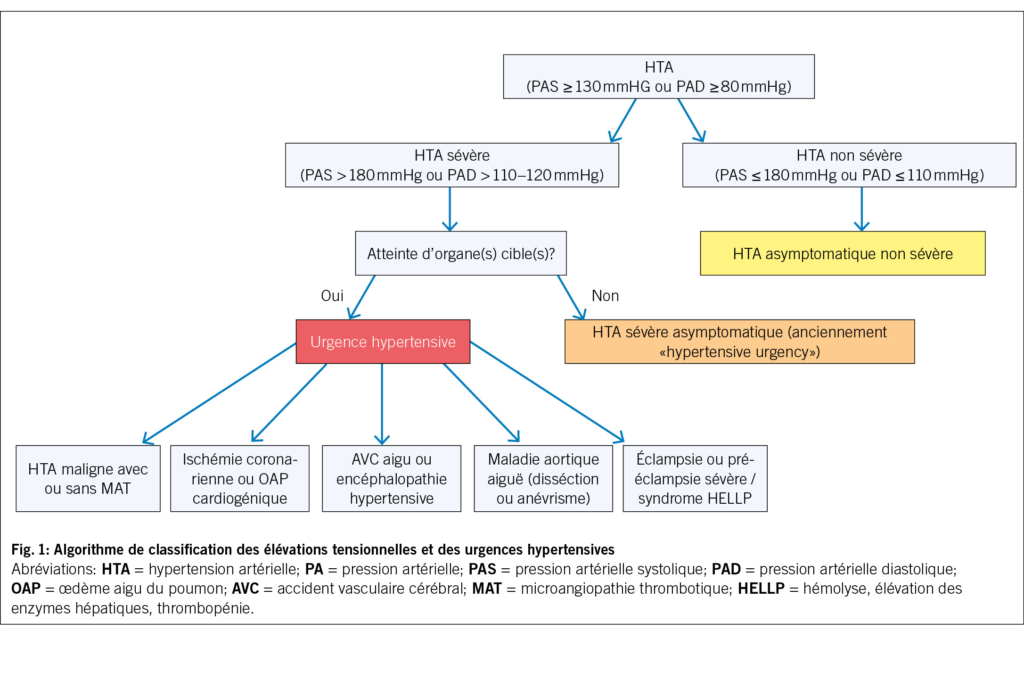
Une fois l’ HTA sévère confirmée et persistante, la seconde étape consiste donc à distinguer une véritable UH d’ une HTA sévère sans AOC, distinction déterminante pour la stratégie thérapeutique et le pronostic (Fig. 1). En effet, l’ UH impose une hospitalisation immédiate, la mise en route d’ un traitement antihypertenseur intraveineux titrable adapté au type d’ UH et une surveillance hémodynamique continue. En revanche, l’ HTA sévère sans AOC peut, dans la majorité des cas, être prise en charge en ambulatoire, avec une réduction tensionnelle progressive par traitement oral et un contrôle rapproché par le médecin traitant.
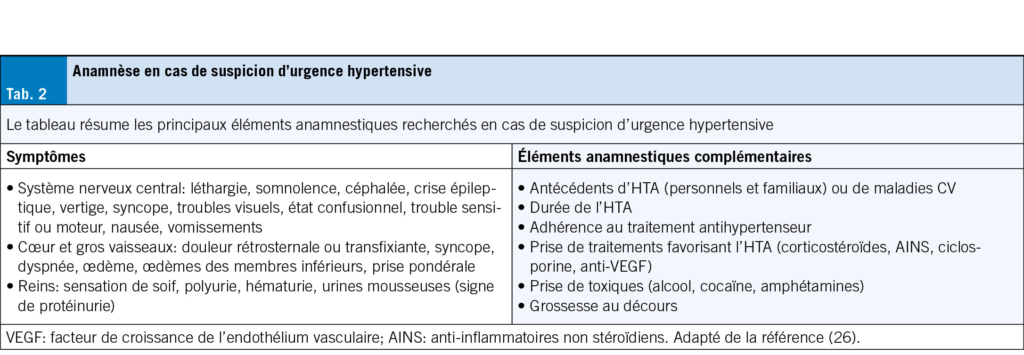
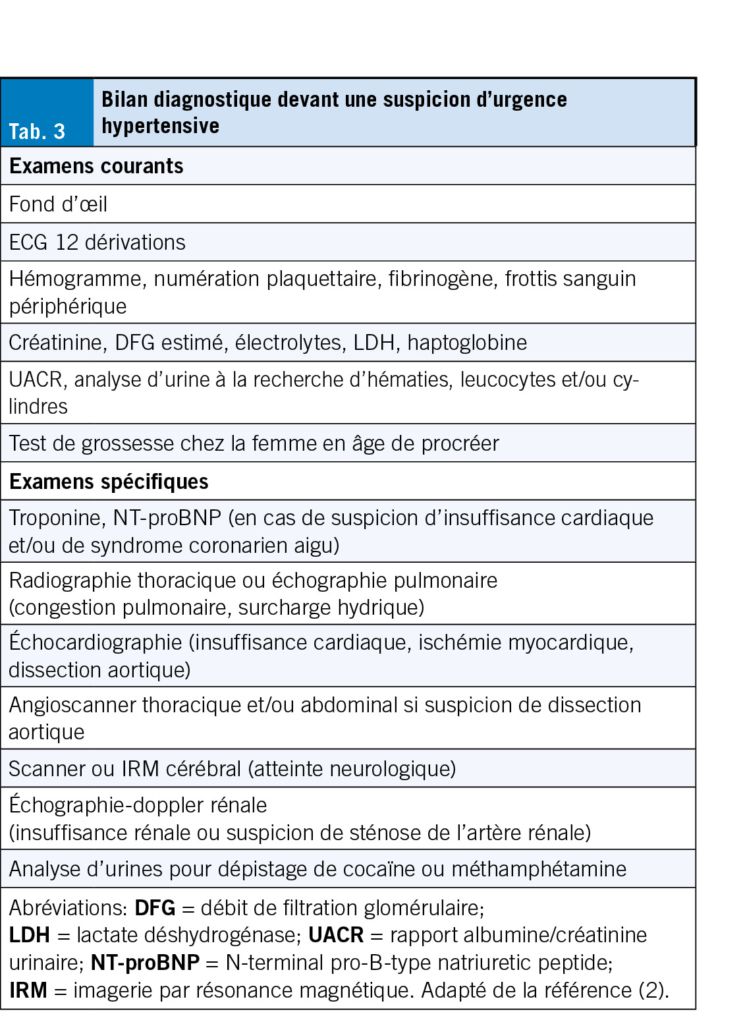
Dans ce but, il faut suivre une démarche diagnostique qui repose sur un interrogatoire ciblé et un examen clinique systématique visant à identifier des signes ou symptômes évocateurs d’ une atteinte neurologique, CV, rénale ou ophtalmologique dont les principaux éléments sont résumés dans le Tab. 2. Il s’ agira également de réaliser des examens complémentaires urgents, adaptés au contexte, permettant de confirmer une AOC et d’ identifier une cause déclenchante dont les détails sont représentés dans le Tab. 3.
Prise en charge des urgences hypertensives
Principes généraux
En présence d’ une AOC, la baisse tensionnelle doit être rapide dans la plupart des cas (hormis dans l’ AVC ischémique), contrôlée, préférentiellement par voie intraveineuse avec des agents titrables (p. ex labetalol, nicardipine) et se faire en milieu disposant d’ un monitorage hémodynamique continu (urgences, soins intermédiaires ou intensifs). La vitesse et l’ ampleur de la réduction dépendent du contexte: diminution rapide dans l’ œdème pulmonaire ou la dissection aortique, prudence extrême dans l’ AVC ischémique, approche individualisée dans l’ hémorragie intracrânienne (27). Comme mentionné ci-dessus, dans ces prises en charge, il est impératif de toujours prendre en considération le risque d’ hypoperfusion lié à une réduction excessive qui impose de respecter les principes d’ autorégulation cérébrale et rénale (19). En effet, plusieurs études démontrent que des réductions excessives (> 50 % de la PA moyenne) et/ou trop rapides de la PA, en particulier dans les situations avec atteinte centrale (encéphalopathie hypertensive ou AVC ischémique) ont été corrélées à une augmentation du risque d’ AVC ischémique, de cécité et de mortalité (28,29).
Prise en charge spécifique selon le type d’ urgence hypertensive
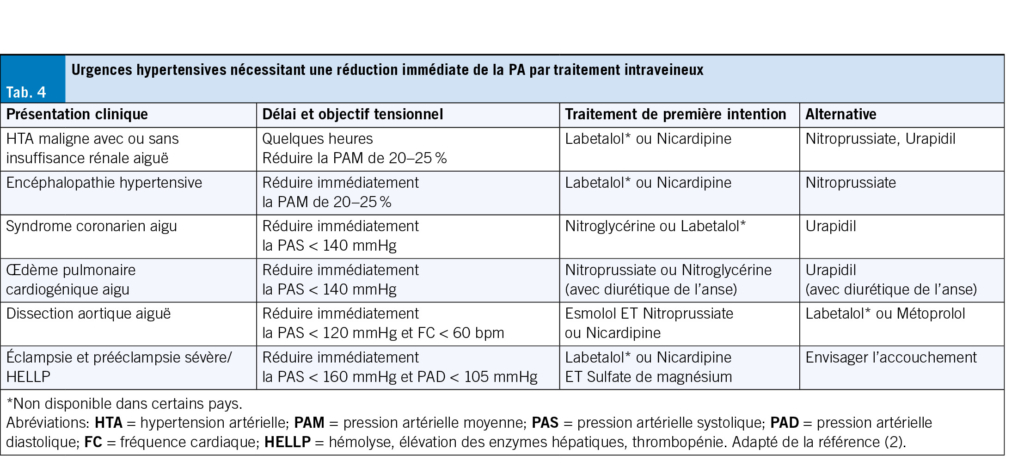
Le Tab. 4 récapitule les cibles et la vitesse de réduction de la PA recommandées selon le type d’ UH, ainsi que les traitements de première ligne, sur la base des recommandations les plus récentes de la Société européenne d’ hypertension de 2023 (2). Ces éléments constituent la base de la prise en charge et permettent d’ adapter le traitement à chaque contexte clinique.
Sélection de l’ agent thérapeutique lors d’ urgence hypertensive
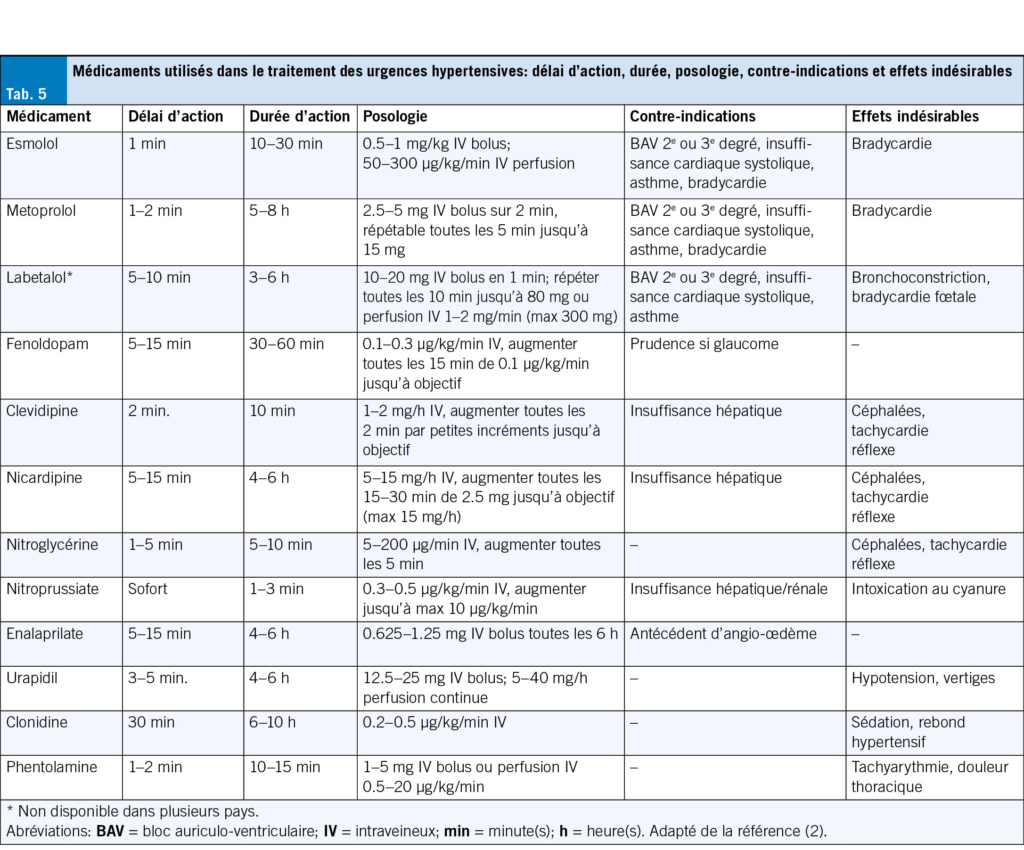
Le choix des agents antihypertenseurs dépend étroitement du contexte clinique et de la disponibilité locale. Les plus utilisés sont le labetalol (α et β-bloquant), souvent privilégié en première intention, notamment dans les urgences neurologiques et les dissections aortiques, et la nicardipine, antagoniste calcique largement employé et bien toléré, y compris en cas d’ insuffisance rénale. D’ autres options, telles que l’ esmolol (β-bloquant à très courte durée d’ action), la nitroglycérine (en particulier en cas d’ œdème pulmonaire ou de syndrome coronarien aigu) ou le nitroprussiate de sodium, dont l’ utilisation doit être évitée en cas d’ hypertension intracrânienne, peuvent être envisagées selon l’ indication. En pratique, la sélection de la molécule repose sur la situation clinique, les comorbidités, l’ expertise de l’ équipe en charge et les capacités de monitoring. Il convient de se référer au Tab. 5 pour le détail des caractéristiques pharmacologiques et pratiques de chaque agent.
Prise en charge de l’ HTA sévère en l’ absence d’ atteinte aiguë d’ organe cible
Il est important de se rappeler qu’ indépendamment de toute atteinte aiguë d’ organe cible, un épisode d’ HTA sévère s’ accompagne d’ un surcroît de mortalité CV à long terme et ne doit pas être banalisé (30). Par ailleurs, les élévations tensionnelles sévères rencontrées aux urgences ou au cabinet du praticien sont très fréquentes et représentent une opportunité unique pour dépister une HTA chronique jusque-là méconnue, présente chez près de la moitié des patients consultant aux urgences pour une élévation sévère de la PA (31). Ainsi, après avoir écarté une UH (cf. supra), le deuxième temps consiste à apprécier la probabilité d’ une HTA chronique sous-jacente: celle-ci est d’ autant plus probable que l’ élévation de la PA persiste sur des mesures répétées réalisées au repos, avec brassard adapté et positionnement correct. Il faut se souvenir que la non-adhérence aux traitements antihypertenseurs prescrits est une cause très fréquente d’ hypertension sévère. En cas de probabilité élevée d’ HTA chronique sous-jacente – en particulier chez les patients peu susceptibles d’ assurer un suivi ou sans médecin de premier recours – il convient d’ envisager l’ initiation d’ un traitement antihypertenseur et d’ organiser un suivi ambulatoire rapproché (17). Pour les patients non-adhérents, le traitement peut être réinitié en tenant compte des raisons de la non-adhérence (effets secondaires, intolérance, …). Une collaboration étroite avec le médecin traitant dans un délai assez court est essentielle.
Comme mentionné plus haut, dans ces situations, il n’ existe pas de seuil tensionnel clairement défini dans la littérature au-delà duquel une réduction immédiate de la PA s’ imposerait. Il semble par contre clair qu’ en l’ absence d’ AOC, une réduction rapide de la PA aux urgences n’ a pas démontré de bénéfice clinique et peut même générer des effets délétères en compromettant la perfusion d’ organe (32,33). Ceci a notamment été démontré avec la nifédipine sublinguale, dont l’ usage entraîne des baisses tensionnelles imprévisibles, parfois dangereuses (AVC ou cécité aiguë), sans bénéfice pronostique documenté. En dehors des situations obstétricales (prééclampsie/éclampsie), son utilisation est désormais déconseillée par les sociétés savantes, bien qu’ encore trop souvent employée en première intention (34). Il en va de même pour des antihypertenseurs à action rapide comme certains vasodilatateurs.
Se pose alors la question du choix thérapeutique aux urgences. Actuellement, il n’ existe pas de recommandations clairement établies spécifiques à ce contexte. Néanmoins, l’ initiation ou l’ adaptation d’ un traitement aux urgences paraît sûre et efficace: dans l’ étude de Brody et al., la prescription aux urgences est associée à une baisse significative de la PAS au suivi ambulatoire à court terme, sans augmentation des effets indésirables et sans réduction tensionnelle au-delà de seuils potentiellement délétères (35). En l’ absence de recommandations spécifiques, les principes de traitements sont extrapolés de la prise en charge de l’ HTA chronique en accord avec les recommandations actuelles (2).
Selon ces dernières, ces patients ne requièrent habituellement pas d’ hospitalisation. La réduction de la PA doit être obtenue par voie orale, de manière progressive sur 24–48 heures, soit par la réintroduction ou l’ intensification du traitement antérieur, soit par l’ instauration d’ un nouveau schéma. Chez un patient non-traité, un inhibiteur calcique de type dihydropyridine de longue durée est suggéré en première intention (peu de contre-indications, n’ interfère pas avec le bilan d’ HTA secondaire). Il est également possible d’ initier d’ autres associations orales à longue durée d’ action, par exemple un bloqueur du système rénine-angiotensine-aldostérone avec un inhibiteur calcique de longue durée d’ action et/ou un diurétique thiazidique. Comme mentionné précédemment, les traitements intraveineux ou les agents oraux à action rapide ne doivent pas être utilisés dans ce contexte. Une brève période de surveillance en unité d’ observation avant la sortie est généralement indiquée. Étant donné que la PA peut rester élevée après la sortie des urgences, des mesures ultérieures en cabinet et hors cabinet (MAPA) sont nécessaires. Un suivi ambulatoire rapproché est donc fondamental pour évaluer l’ efficacité, la tolérance et l’ adhérence au traitement. Pour finir, puisqu’ il s’ agit d’ une HTA sévère, il conviendra également d’ organiser le dépistage d’ une HTA d’ origine secondaire en accord avec les recommandations actuelles.
Conclusion
Distinguer sans délai une véritable UH d’ une HTA sévère sans AOC reste déterminant. La première impose une réduction tensionnelle rapide, contrôlée et titrable par voie intraveineuse, avec des objectifs adaptés au contexte clinique. La seconde relève d’ une stratégie prudente et structurée: confirmer l’ élévation tensionnelle, apprécier le risque d’ HTA chronique sous-jacente, réduire la PA de façon progressive avec des traitements oraux à longue durée d’ action. Les urgences constituent donc une fenêtre privilégiée pour dépister une HTA chronique méconnue, initier ou optimiser le traitement et assurer la continuité des soins avec le réseau ambulatoire. Enfin, la prise en charge de l’ HTA sévère aux urgences reste peu étayée par des essais randomisés, soulignant la nécessité de données supplémentaires pour guider la pratique clinique.
Copyright
Aerzteverlag medinfo AG
Service de médecine interne
Ensemble Hospitalier de La Côte
Hôpital de Morges
Chem. du Crêt 2
1110 Morges
Faculté de Biologie et Médecine
Université de Lausanne
michel.burnier@chuv.ch
Les auteurs n’ ont pas déclaré de conflit d’ intérêts en rapport avec cet article.
1. Zhou B, Carrillo-Larco RM, Danaei G, Riley LM, Paciorek CJ, Stevens GA, et al. Weltweite Trends bei der Prävalenz von Bluthochdruck und Fortschritte bei der Behandlung und Kontrolle von 1990 bis 2019: eine gepoolte Analyse von 1201 bevölkerungsrepräsentativen Studien mit 104 Millionen Teilnehmern. The Lancet. Sept. 2021;398(10304):957‑80.
2. Mancia G, Kreutz R, Brunström M, Burnier M, Grassi G, Januszewicz A, et al. 2023 ESH-Leitlinien für die Behandlung von arterieller Hypertonie Die Task Force für die Behandlung von arterieller Hypertonie der Europäischen Gesellschaft für Hypertonie: Unterstützt von der Internationalen Gesellschaft für Hypertonie (ISH) und der Europäischen Nierenvereinigung (ERA). J Hypertens. Dez. 2023;41(12):1874‑2071.
3. Bress AP, Anderson TS, Flack JM, Ghazi L, Hall ME, Laffer CL, et al. Die Behandlung von erhöhtem Blutdruck in der Akutversorgung: Eine wissenschaftliche Stellungnahme der American Heart Association. Hypertension [Internet]. August 2024 [zitiert am 25. August 2025];81(8). Verfügbar unter: https://www.ahajournals.org/doi/10.1161/HYP.0000000000000238
4. Kulkarni S, Glover M, Kapil V, Abrams SML, Partridge S, McCormack T, et al. Management of hypertensive crisis: British and Irish Hypertension Society Position document. J Hum Hypertens. 22. November 2022;37(10):863‑79.
5. Domek M, Gumprecht J, Lip GYH, Shantsila A. Maligne Hypertonie: Gibt es sie noch? J Hum Hypertens. Jan. 2020;34(1):1‑4.
6. van den Born BJH, Lip GYH, Brguljan-Hitij J, Cremer A, Segura J, Morales E, et al. ESC Council on hypertension position document on the management of hypertensive emergencies. Eur Heart J Cardiovasc Pharmacother. 1. Jan. 2019;5(1):37‑46.
7. Cremer A, Amraoui F, Lip GYH, Morales E, Rubin S, Segura J, et al. Von der malignen Hypertonie zur Hypertonie-MOD: eine moderne Definition für einen alten, aber immer noch gefährlichen Notfall. J Hum Hypertens. Aug. 2016;30(8):463‑6.
8. Weltgesundheitsorganisation. Bluthochdruck. 2025; Verfügbar unter: https://www.who.int/news-room/fact-sheets/detail/hypertension
9. Patel KK, Young L, Howell EH, Hu B, Rutecki G, Thomas G, et al. Merkmale und Ergebnisse von Patienten mit hypertensiver Notfallbehandlung in der Arztpraxis. JAMA Intern Med. 1. Juli 2016;176(7):981.
10. Janke AT, McNaughton CD, Brody AM, Welch RD, Levy PD. Trends in der Häufigkeit von hypertensiven Notfällen in US-Notaufnahmen von 2006 bis 2013. J Am Heart Assoc. Dez. 2016;5(12):e004511.
11. Katz JN, Gore JM, Amin A, Anderson FA, Dasta JF, Ferguson JJ, et al. Behandlungsmuster, Ergebnisse und Endorgandysfunktion bei Patienten mit akuter schwerer Hypertonie: Das Register zur Untersuchung der Behandlung von akuter Hypertonie (STAT). Am Heart J. Okt. 2009;158(4):599-606.e1.
12. Shah M, Patil S, Patel B, Arora S, Patel N, Garg L, et al. Trends bei Krankenhausaufenthalten aufgrund hypertensiver Notfälle und Zusammenhang zwischen Endorganschäden und Krankenhaussterblichkeit. Am J Hypertens. 1. Juli 2017;30(7):700‑6.
13. Polgreen LA, Suneja M, Tang F, Carter BL, Polgreen PM. Zunehmender Trend bei Einweisungen wegen maligner Hypertonie und hypertensiver Enzephalopathie in den Vereinigten Staaten. Hypertension. Mai 2015;65(5):1002‑7.
14. Lip GY, Beevers M, Beevers G. The failure of malignant hypertension to decline: a survey of 24 years’ experience in a multiracial population in England. J Hypertens. 1994;12(11):1297-1305.
15. Shantsila A, Shantsila E, Beevers DG, Lip GYH. Prädiktoren für 5-Jahres-Ergebnisse bei malignem Bluthochdruck: das West Birmingham Malignant Hypertension Registry. J Hypertens. Nov. 2017;35(11):2310‑4.
16. Alshami A, Romero C, Avila A, Varon J. Management von hypertensiven Krisen bei älteren Menschen. J Geriatr Cardiol JGC. Juli 2018;15(7):504‑12.
17. Miller JB, Hrabec D, Krishnamoorthy V, Kinni H, Brook RD. Evaluation and management of hypertensive emergency. BMJ. 26. Juli 2024;e077205.
18. Paulson OB, Waldemar G, Schmidt JF, Strandgaard S. Zerebrale Durchblutung unter normalen und pathologischen Bedingungen. Am J Cardiol. Februar 1989;63(6):C2‑5.
19. Strandgaard S, Olesen J, Skinhoj E, Lassen NA. Autoregulation der Hirndurchblutung bei schwerer arterieller Hypertonie. BMJ. 3. März 1973;1(5852):507‑10.
20. Lavin P. Management von Bluthochdruck bei Patienten mit akutem Schlaganfall. Arch Intern Med. 1. Januar 1986;146(1):66.
21. Strandgaard S. Cerebral ischaemia caused by overzealous blood pressure lowering. Dan Med Bull. Dez. 1987;34 Suppl 1:5‑7.
22. Oras P, Häbel H, Skoglund PH, Svensson P. Erhöhter Blutdruck in der Notaufnahme: Ein Risikofaktor für Herz-Kreislauf-Erkrankungen. Hypertens Dallas Tex 1979. Jan. 2020;75(1):229‑36.
23. Grassi D, O’ Flaherty M, Pellizzari M, Bendersky M, Rodriguez P, Turri D, et al. Hypertensive Notfälle in der Notaufnahme: Bewertung der Blutdruckreaktion auf Ruhe und auf blutdrucksenkende Medikamente mit unterschiedlichen Profilen. J Clin Hypertens. Sept. 2008;10(9):662‑7.
24. Park SK, Lee DY, Kim WJ, Lee SY, Park HS, Kim HW, et al. Vergleich der klinischen Wirksamkeit von Ruhe und blutdrucksenkenden Medikamenten bei Patienten mit hypertensiver Notfallsituation: eine randomisierte Kontrollstudie. J Hypertens. Juli 2017;35(7):1474‑80.
25. Mitsungnern T, Srimookda N, Imoun S, Wansupong S, Kotruchin P. Die Wirkung von Lippenbremsatmung in Kombination mit Zählen auf Blutdruck und Herzfrequenz bei Patienten mit hypertensiver Notfall: Eine randomisierte kontrollierte Studie. J Clin Hypertens. März 2021;23(3):672‑9.
26. Berney M, Fakhouri F, Wuerzner G. [Schwere asymptomatische Hypertonie und hypertensive Notfälle: Von der ambulanten Versorgung bis zur Notaufnahme]. Rev Med Suisse. 15. September 2021;17(750):1549‑55.
27. Ahmed N, Näsman P, Wahlgren NG. Wirkung von intravenös verabreichtem Nimodipin auf den Blutdruck und den Verlauf nach einem akuten Schlaganfall. Stroke. Juni 2000;31(6):1250‑5.
28. Ledingham JG, Rajagopalan B. Zerebrale Komplikationen bei der Behandlung von beschleunigter Hypertonie. Q J Med. Jan. 1979;48(189):25‑41.
29. Sandset EC, Bath PM, Boysen G, Jatuzis D, Kõrv J, Lüders S, et al. Der Angiotensin-Rezeptorblocker Candesartan zur Behandlung des akuten Schlaganfalls (SCAST): eine randomisierte, placebokontrollierte Doppelblindstudie. The Lancet. Februar 2011;377(9767):741‑50.
30. Vlcek M, Bur A, Woisetschläger C, Herkner H, Laggner AN, Hirschl MM. Zusammenhang zwischen hypertensiven Notfällen und nachfolgenden kardiovaskulären Ereignissen bei Patienten mit Bluthochdruck. J Hypertens. Apr. 2008;26(4):657‑62.
31. Goldberg EM, Wilson T, Jambhekar B, Marks SJ, Boyajian M, Merchant RC. Von der Notaufnahme bereitgestellte Blutdruckmessgeräte für zu Hause können helfen, nicht diagnostizierten Bluthochdruck zu erkennen. High Blood Press Cardiovasc Prev. Feb. 2019;26(1):45‑53.
32. Wachter RM. Symptomatische Hypotonie, ausgelöst durch Nifedipin bei der Akutbehandlung von schwerem Bluthochdruck. Arch Intern Med. März 1987;147(3):556‑8.
33. O’ Mailia JJ, Sander GE, Giles TD. Nifedipin-assoziierte Myokardischämie oder -infarkt bei der Behandlung von hypertensiven Notfällen. Ann Intern Med. August 1987;107(2):185‑6.
34. Grossman E, Messerli FH, Grodzicki T, Kowey P. Sollte ein Moratorium für sublinguale Nifedipin-Kapseln bei hypertensiven Notfällen und Pseudo-Notfällen verhängt werden? JAMA. 23. Oktober 1996;276(16):1328‑31.
35. Brody A, Rahman T, Reed B, Millis S, Ference B, Flack JM, et al. Sicherheit und Wirksamkeit von blutdrucksenkenden Medikamenten bei der Entlassung aus der Notaufnahme. Acad Emerg Med Off J Soc Acad Emerg Med. Mai 2015;22(5):632‑5.