Die Atemphysiotherapie umfasst ein breites Spektrum an Indikationen, darunter chronisch-respiratorische Erkrankungen, postoperative Situationen, Post-Covid und psychogene Ursachen. Dysfunktionale Atmung, die bei etwa 30 % der Post-Covid-Betroffenen auftritt, kann auch bei Asthma, COPD und Angststörungen vorkommen und sogar zu Fehldiagnosen eines Asthma führen. Die Prävalenz in der Bevölkerung liegt bei etwa 8 % und ist häufiger bei Frauen. Symptome umfassen Atemnot, Hyperventilation, Brustschmerzen und Schwindel. Diagnostische Instrumente wie der Nijmegen Fragebogen und das Breathing Pattern Assessment Tool (BPAT) erleichtern das Screening. Die Behandlung erfolgt durch Breathing Retraining, das die Atemkoordination und -kontrolle verbessert und die Lebensqualität nachhaltig steigert.
Respiratory physiotherapy encompasses a wide range of indications, including chronic respiratory diseases, postoperative situations, post-Covid conditions, and psychogenic causes. Dysfunctional breathing, which affects about 30 % of post-Covid patients, can also occur in asthma, COPD, and anxiety disorders, and can even lead to misdiagnoses of asthma. The prevalence in the population is about 8 % and is more common in women. Symptoms include shortness of breath, hyperventilation, chest pain, and dizziness. Screening tools such as the Nijmegen Questionnaire and the Breathing Pattern Assessment Tool (BPAT) facilitate screening. Treatment is carried out through breathing retraining, which improves breathing coordination and control and sustainably enhances quality of life.
Keywords: Dysfunctional Breathing, Breathing Pattern Disorder, Respiratory Physiotherapy, Pulmonary Rehabilitation
Indikation zur respiratorischen Physiotherapie
Die Atemphysiotherapie umfasst ein breites Spektrum an Indikationen und findet unter anderem Anwendung bei chronisch-respiratorisch Erkrankten sowie bei post-operativen Situationen, Post-Covid und psychogenen Ursachen. Die Indikationsstellungen zur respiratorischen Physiotherapie sind umfangreich (1):
• symptomatische, dysfunktionale Atmung
• Hyperventilationssyndrom
• schmerzbedingte Restriktion
• Sekretretention mit ineffektivem Husten
• Reizhusten
• Obstruktion
• Restriktion
• Atemmuskelschwäche
• Hypoxämie und Hyperkapnie
• Paradoxe Stimmlippenbewegungen
• Dekonditionierung und Immobilisation (v.a. bei respiratorischen Erkrankungen)
Spezialisierte respiratorische Physiotherapeutinnen und -therapeuten sind auch in der Lage, Sauerstofftitration in Aktivität zu eruieren und zu verordnen (2), oder Betroffene mit schwacher Atemmuskulatur mittels nicht-invasiver Ventilation (BiPAP) zu mobilisieren und zu trainieren (3–5).
Dysfunktionale Atmung
Besonders während und nach der Corona Pandemie gewann die «dysfunktionale Atmung» (engl. dysfunctional breathing, oder breathing pattern disorder) an neuer Bedeutung (6), die circa 30 % der Post-Covid-Betroffenen betrifft (7). Jedoch nicht nur Post-Covid-Betroffene können eine Atemmusterstörung entwickeln, sie kann auch im Kontext einer chronischen respiratorischen Erkrankung wie Asthma bronchiale (8) und COPD (9), aber auch bei Angststörungen auftreten (10).
Die tatsächliche Prävalenz in der Bevölkerung ist unklar, jedoch zeigen Daten aus England, dass die Prävalenz bei etwa 8 % bei Erwachsenen liegen könnte und diese Problematik häufiger bei Frauen auftritt (11). Bei Kindern und Jugendlichen liegt die Prävalenz zwischen 2.5 % bis 21 % (8, 12). In der Literatur gibt es eine Vielzahl an unterschiedlichen Bezeichnungen für die dysfunktionale Atmung (Abb. 1), die schon lange vor der Covid-19-Pandemie in der Bevölkerung existiert hat (6).
Obwohl manche der Bezeichnungen auf eine rein psychogene Ursache hindeuten, ist die dysfunktionale Atmung mitnichten nur darauf zu reduzieren. Neuere Theorien berufen sich auf ein Ungleichgewicht der Atemkontrolle, bei der zwischen der Vorhersage der Atemwahrnehmung und dem tatsächlichen Auftreten von Atemstimuli im Gehirn unerwartete Differenzen auftreten. Das Gehirn aktualisiert aufgrund der Differenzen die Erwartungshaltung, was folglich zum perpetuierten Erhalt der gestörten Atemwahrnehmung beiträgt (13).
Die Gründe und Ursachen für die Entwicklung einer dysfunktionalen Atmung sind nicht abschliessend geklärt, und eine allgemeingültige Klassifizierung existiert nicht (14, 15). Die Charakteristik der gestörten Atmung kann sich als Hyperventilation, irreguläre Atmung oder eine Asynchronität der unterschiedlichen Atembewegungen am Thorax äussern, und häufig bestehen mehrere dieser Charakteristika zeitgleich (16).
Beeinflussende oder auslösende Faktoren können vielfältig sein:
• Mechanische Faktoren (bspw. Thoraxwandbewegungen, strukturelle Anomalien wie bspw. Skoliose, Verengungen, Dysfunktionen der oberen Atemwege wie bspw. Nasenpolypen, muskuläre laryngeale Dysfunktionen wie bspw. die exercise-induced laryngeal obstruction, muskuläre Dyskoordination der Atemmuskulatur oder Adipositas)
• Psychologische Faktoren (bspw. Angststörungen, schlechte oder überschiessende Atemwahrnehmung und -kontrolle oder emotionaler Stress)
• Pulmonale Faktoren (bspw. Distributionsstörungen nach infektiösen Lungenerkrankungen)
• Chemische Faktoren (bspw. Säure-Basen-Haushaltsstörung oder Bikarbonat Homöostase)
• Adaption der Atmung unter Aktivität (bspw. Zunahme oder Demaskierung von dysfunktionaler Atemkoordination unter Belastung)
Somit stellt die dysfunktionale Atmung eine funktionelle respiratorische Störung der Atemkontrolle und -koordination dar, die häufig im Kontext mit anderen respiratorischen oder kardiologischen Erkrankungen auftritt, was häufig dazu führt, dass sie übersehen wird.
Symptome der dysfunktionalen Atmung
Das primäre Symptom ist Atemnot, Lufthunger, das Gefühl, nicht tief einatmen zu können, oder ein generelles Unwohlsein der Atmung (15). Häufig treten diese im Kontext einer dezenten, aber tragenden Hyperventilation auf und sind daher im Einklang mit Hypokapnie und respiratorischer Alkalose (bspw. Kribbelparaesthesien im Gesicht und in den Armen, neuromuskuläre Übererregbarkeit und Palpitationen). Weitere Symptome umfassen Brustschmerzen oder -enge, Schwindel, abdominales Blähungsgefühl und Angst (17).
Da die Symptome einem Asthma bronchiale stark ähneln können, kann es zu Fehldiagnosen und Überverordnung von Asthmamedikation kommen (18).
Screening und Untersuchung
Die Diagnostik einer möglichen dysfunktionalen Atmung kann durch standardisierte Fragebögen und eine gezielte Untersuchung der Atmung erleichtert werden.
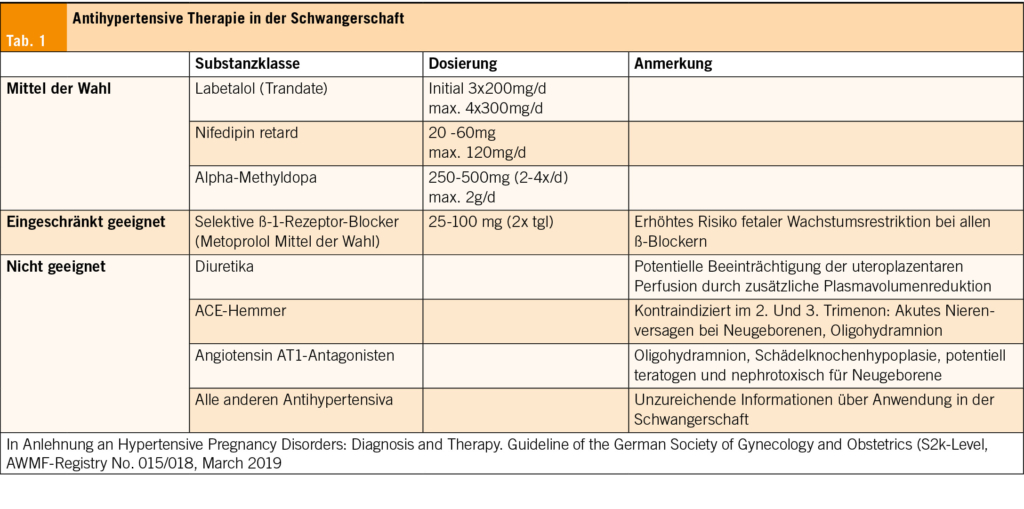
Als Ergänzung zur Anamnese dient der Nijmegen Fragebogen als zeitsparendes Instrument (Tab. 1) (19). Eine Gesamtsumme von ≥ 19 von 64 Punkten zeigt eine Untersuchung der arteriellen Blutgase und eine physische Untersuchung des Atemmusters an. Ebenso kann eine Wiederholung des Fragebogens klinisch wertvolle Informationen über sich verbessernde oder fortbestehende Symptome liefern. Alternativen zum Nijmegen Fragebogen sind der «Self Evaluation of Breathing Questionnaire» oder der «Breathing Vigilance Questionnaire», die aber in deutscher Sprache noch nicht validiert sind.
In manchen Fällen kann eine dysfunktionale Atmung erst unter anstrengenden Aktivitäten klinisch demaskiert werden. In diesen Fällen sollte ein standardisiertes Belastungsassessment wie der 6-Minuten-Gehtest (20), der 1-Minuten-Sitz-Stehtest (21), oder eine Spiroergometrie (22, 23) zum Einsatz kommen.
Zusätzlich zur Untersuchung der arteriellen Blutgase, mit der Fragestellung einer möglichen Hypokapnie oder respiratorischen Alkalose, ist die Untersuchung des Atemmusters mittels des «Breathing Pattern Assessment Tools» (BPAT) angezeigt (24, 25).
Die Untersuchung des Atemmusters startet nach einer fünfminütigen Ruhephase auf einem Stuhl mit angelehntem Rücken. Während einer einminütigen Erhebung der Atemfrequenz werden die Atembewegungen am Rumpf sowie der Atemweg während der Atmung untersucht. Vorsicht: Patient/-innen sollten nicht über die Erhebung der Atemfrequenz und des Atemmusters vorgängig informiert werden, da die Untersuchung dadurch verfälscht werden kann (automatische Anpassung der Atmung).
Eine Gesamtpunktzahl des BPAT von ≥ 4 Punkten zeigt eine mögliche dysfunktionale Atmung an und stellt eine Indikation für respiratorische Physiotherapie dar. Das BPAT ist für Asthma bronchiale (Sensitivität 92 %, Spezifität 75 %) und Post-Covid (Sensitivität 90 %, Spezifität 78 %) sehr sensitiv (24, 25) (Tab. 2).
Behandlung mittels Atemphysiotherapie
In atemphysiotherapeutischen Behandlungen wird bei der dysfunktionalen Atmung ein sogenanntes «Breathing Retraining» durch Physiotherapeut:innen angewandt (26), bei dem mittels Übungen die Atemkoordination und die rhythmischen Atembewegungen wieder erlernt werden. Die Atemkoordination und -bewegungen werden hierbei startend in der Ruheposition kontrolliert und mittels Biofeedback manuell (sogenanntes Fazilitieren) unterstützt. Mit zunehmender Kontrolle wird die Belastung progressiv gesteigert, sodass die Atemkontrolle schliesslich auch unter Aktivität und Trainingsbelastungen automatisch gewährleistet ist. Zusätzlich kommen gezielte Trainingstherapie, kontrollierte Atemtechniken (bspw. Nasenatmung, oder postinspiratorische Pausen, Bauchatmung, entschleunigte Atmung), aber auch Relaxationstechniken (progressive Muskelentspannung) zum Einsatz (16).
Da diese Therapie auf die Verbesserung der intermuskulären Koordination der Atemmuskulatur, also auf den autonomen Prozess der Atmung, abzielt, kann die benötigte Behandlungsdauer je nach Bewegungskompetenz und Verständnis der Betroffenen (sprachlich und kognitiv) variieren. Bei unkomplizierten Verläufen sind drei bis vier physiotherapeutische Einzelsitzungen (à 30–60 Minuten), verteilt über einen Zeitraum von 6 bis 12 Wochen indiziert (26–28). Hinzu kommt ein tägliches, gezieltes Selbsttraining der Betroffenen (27). Auch Apps können die vertiefte und ruhige Atemtechnik anleiten und unterstützend eingesetzt werden (29, 30).
Das Breathing Retraining hat positive Effekte auf die Symptome und Lebensqualität der Betroffenen, die nachhaltig bis zu 5 Jahre nach der Behandlung dokumentiert sind (28).
Copyright
Aerzteverlag medinfo AG
ZHAW Zürcher Hochschule für
Angewandte Wissenschaften
Departement Gesundheit,
Institut für Physiotherapie
Katharina-Sulzer-Platz 9
8400 Winterthur
Der Autor hat keine Interessenkonflikt im Zusammenhang mit diesem Artikel deklariert.
1. Weise S, Kardos P, Pfeiffer-Kascha D, Worth H. Empfehlungen zur Atemphysiotherapie. Dustri-Verlag. 2019;(3. erweiterte Auflage).
2. Riegler TF, Marcin T, Brun P. Implementation of an advanced practice role for oxygen prescription by physiotherapists in pulmonary rehabilitation: an explanatory sequential mixed-method quality evaluation. BMC Health Services Research. 2024;24(1):1585. doi:10.1186/s12913-024-12041-5
3. Koopman M, Franssen FME, Delbressine J, et al. Oxygen and ventilation during exercise in hyperinflated desaturating COPD patients. European Respiratory Journal. 2017;50(suppl 61). doi:10.1183/1393003.congress-2017.OA4874
4. Ambrosino N, Fracchia C. Strategies to relieve dyspnoea in patients with advanced chronic respiratory diseases. A narrative review. Pulmonology. 2019;25(5):289-298. doi:10.1016/j.pulmoe.2019.04.002
5. Dennis CJ, Menadue C, Schneeberger T, et al. Bilevel Noninvasive Ventilation During Exercise Reduces Dynamic Hyperinflation and Improves Cycle Endurance Time in Severe to Very Severe COPD. Chest. 2021;160(6):2066-2079. doi:10.1016/j.chest.2021.06.050
6. Gaffney A. Dysfunctional breathing after COVID-19: recognition and ramifications. European Respiratory Journal. 2024;63(4). doi:10.1183/13993003.00149-2024
7. Frésard I, Genecand L, Altarelli M, et al. Dysfunctional breathing diagnosed by cardiopulmonary exercise testing in “long COVID” patients with persistent dyspnoea. BMJ Open Respir Res. 2022;9(1):e001126. doi:10.1136/bmjresp-2021-001126
8. D’Alba I, Carloni I, Ferrante AL, Gesuita R, Palazzi ML, de Benedictis FM. Hyperventilation syndrome in adolescents with and without asthma. Pediatr Pulmonol. 2015;50(12):1184-1190. doi:10.1002/ppul.23145
9. Müllerová H, Lu C, Li H, Tabberer M. Prevalence and burden of breathlessness in patients with chronic obstructive pulmonary disease managed in primary care. PLoS One. 2014;9(1):e85540. doi:10.1371/journal.pone.0085540
10. Meuret AE, Ritz T. Hyperventilation in panic disorder and asthma: empirical evidence and clinical strategies. Int J Psychophysiol. 2010;78(1):68-79. doi:10.1016/j.ijpsycho.2010.05.006
11. Thomas M, McKinley RK, Freeman E, Foy C, Price D. The prevalence of dysfunctional breathing in adults in the community with and without asthma. Prim Care Respir J. 2005;14(2):78-82. doi:10.1016/j.pcrj.2004.10.007
12. Gridina I, Bidat E, Chevallier B, Stheneur C. [Prevalence of chronic hyperventilation syndrome in children and teenagers]. Arch Pediatr. 2013;20(3):265-268. doi:10.1016/j.arcped.2012.12.016
13. Peiffer C. Puzzled by dysfunctional breathing disorder(s)? Consider the Bayesian brain hypothesis! Front Neurosci. 2023;17:1270556. doi:10.3389/fnins.2023.1270556
14. Barker N, Everard ML. Getting to grips with “dysfunctional breathing.” Paediatr Respir Rev. 2015;16(1):53-61. doi:10.1016/j.prrv.2014.10.001
15. Boulding R, Stacey R, Niven R, Fowler SJ. Dysfunctional breathing: a review of the literature and proposal for classification. European Respiratory Review. 2016;25(141):287-294. doi:10.1183/16000617.0088-2015
16. Denton E, Bondarenko J, O’Hehir RE, Hew M. Breathing pattern disorder in difficult asthma: Characteristics and improvement in asthma control and quality of life after breathing re-training. Allergy. 2019;74(1):201-203. doi:10.1111/all.13611
17. Karkouli G, Douros K, Moriki D, et al. Dysfunctional Breathing in Children: A Literature Review. Children (Basel). 2024;11(5):556. doi:10.3390/children11050556
18. Barker N, Ugonna K, Thevasagayam R, Kirkby J. Practical guide to the management of dysfunctional breathing. Paediatrics and Child Health. 2018;28(3):149-151. doi:10.1016/j.paed.2018.01.003
19. Dixhoorn J van, Folgering H. The Nijmegen Questionnaire and dysfunctional breathing. ERJ Open Research. 2015;1(1). doi:10.1183/23120541.00001-2015
20. Holland AE, Spruit MA, Troosters T, et al. An official European Respiratory Society/American Thoracic Society technical standard: field walking tests in chronic respiratory disease. European Respiratory Journal. 2014;44(6):1428-1446. doi:10.1183/09031936.00150314
21. Bohannon RW, Crouch R. 1-Minute Sit-to-Stand Test: Systematic Review of Preocedures, Performance and clinimetric Properties. J Cardiopulm Rehabil Prev. 2019;39(1):2-8. doi:10.1097/HCR.0000000000000336
22. Ionescu MF, Mani-Babu S, Degani-Costa LH, et al. Cardiopulmonary Exercise Testing in the Assessment of Dysfunctional Breathing. Front Physiol. 2020;11:620955. doi:10.3389/fphys.2020.620955
23. Radtke T, Crook S, Kaltsakas G, et al. ERS statement on standardisation of cardiopulmonary exercise testing in chronic lung diseases. European Respiratory Review. 2019;28(154). doi:10.1183/16000617.0101-2018
24. Todd S, Walsted ES, Grillo L, Livingston R, Menzies-Gow A, Hull JH. Novel assessment tool to detect breathing pattern disorder in patients with refractory asthma. Respirology. 2018;23(3):284-290. doi:10.1111/resp.13173
25. Hylton H, Long A, Francis C, et al. Real-world use of the Breathing Pattern Assessment Tool in assessment of breathlessness post-COVID-19. Clin Med (Lond). 2022;22(4):376-379. doi:10.7861/clinmed.2021-0759
26. Bruton A, Lee A, Yardley L, et al. Physiotherapy breathing retraining for asthma: a randomised controlled trial. Lancet Respir Med. 2018;6(1):19-28. doi:10.1016/S2213-2600(17)30474-5
27. Schaadt L, Soerensen MD, Hull J, Porsbjerg C. The effect of breathing retraining on patients with difficult asthma and dysfunctional breathing. European Respiratory Journal. 2018;52(suppl 62). doi:10.1183/13993003.congress-2018.PA1703
28. Hagman C, Janson C, Emtner M. Breathing retraining – a five-year follow-up of patients with dysfunctional breathing. Respir Med. 2011;105(8):1153-1159. doi:10.1016/j.rmed.2011.03.006
29. Chittaro L, Sioni R. Evaluating mobile apps for breathing training: The effectiveness of visualization. Computers in Human Behavior. 2014;40:56-63. doi:10.1016/j.chb.2014.07.049
30. Faust-Christmann CA, Taetz B, Zolynski G, Zimmermann T, Bleser G. A Biofeedback App to Instruct Abdominal Breathing (Breathing-Mentor): Pilot Experiment. JMIR mHealth and uHealth. 2019;7(9):e13703. doi:10.2196/13703