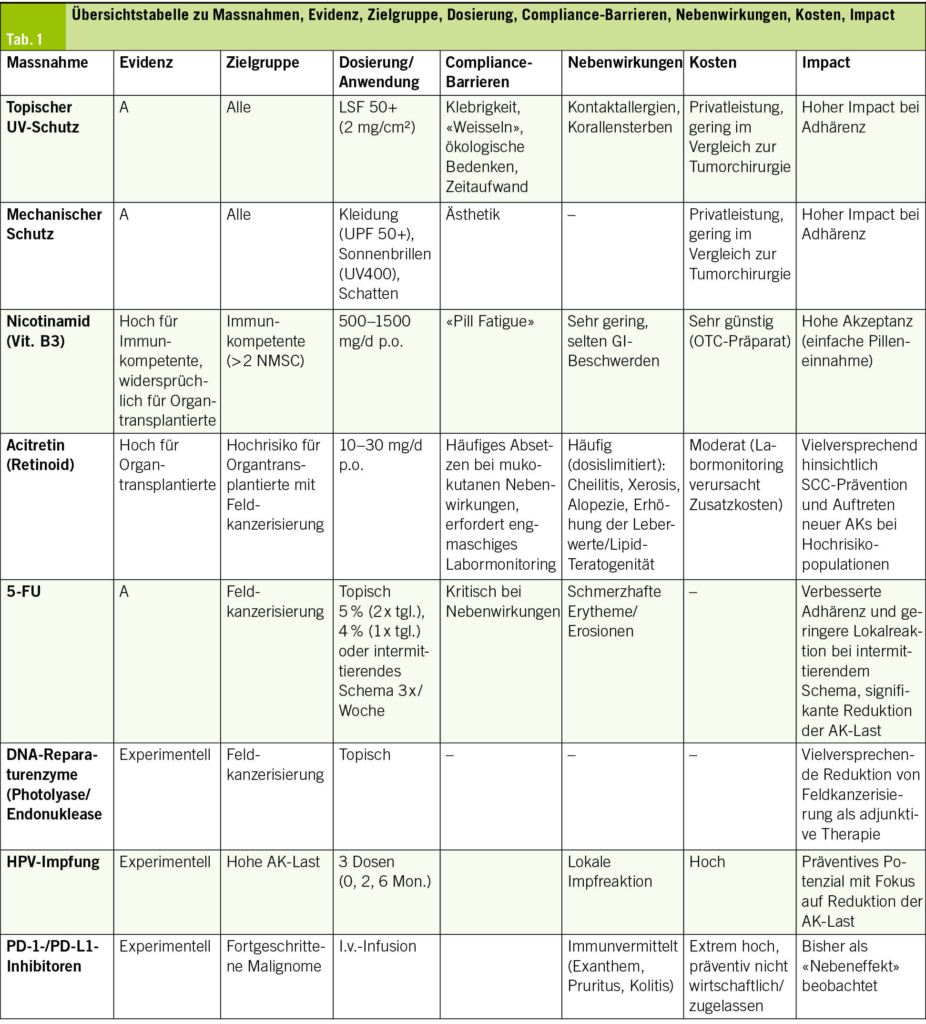
Angesichts weltweit steigender Inzidenzen ist die Prävention von Hautkrebs eine zentrale Säule des öffentlichen Gesundheitswesens. Während der UV-Schutz das Fundament der Primärprävention bildet, gewinnen pharmakologische Strategien (Chemoprävention) zunehmend an Bedeutung. Die vorliegende Arbeit bietet eine praxisorientierte Synthese aktueller Evidenz von der Verhaltensprävention über systemische Ansätze mit Nicotinamid und Retinoiden bis hin zu experimentellen Strategien wie Immuncheckpoint-Inhibitoren und DNA-Reparaturenzymen.
In view of rising incidence rates worldwide, the prevention of skin cancer is a central pillar of public health. While UV protection forms the basis of primary prevention, pharmacological strategies (chemoprevention) are becoming increasingly important. This paper provides a practice-oriented synthesis of current evidence, ranging from behavioural prevention and systemic approaches with nicotinamide and retinoids to experimental strategies such as immune checkpoint inhibitors and DNA repair enzymes.
Keywords: Skin cancer prevention, field cancerization, nicotinamide, actinic keratosis, chemoprevention
Einleitung
Hautkrebserkrankungen, insbesondere Keratinozytenkarzinome (KC) wie das Basalzellkarzinom (BCC) und das Plattenepithelkarzinom (SCC), stellen eine wachsende Herausforderung dar. Während das BCC meist lokal destruierend wächst, weist das SCC ein signifikantes Metastasierungsrisiko auf (1). Eine zentrale Rolle spielt die aktinische Keratose (AK) als Vorläuferläsion und Indikator einer Feldkanzerisierung (2, 3). Angesichts kumulativer UV-Exposition und steigender Lebenserwartung ist die Prävention nicht nur medizinisch, sondern auch gesundheitsökonomisch essenziell. Die Kosten für die Behandlung fortgeschrittener Tumoren übersteigen die Ausgaben für präventive Massnahmen um ein Vielfaches (2, 4–7).
Verhaltensprävention und UV-Schutz
UV-Strahlung induziert eine Migration von epidermalen Langerhans-Zellen und eine lokale Immunsuppression und ist der Hauptrisikofaktor für die Entstehung der meisten nicht melanozytären Hautkrebse (NMSC) sowie der einzige modifizierbare Risikofaktor in der Pathogenese des malignen Melanoms (4, 8). Effektive Prävention beginnt bereits vor der Anwendung von Topika durch gezielte Schulung und Verhaltensänderung.
Edukation und Public Health
Frühzeitige Sensibilisierung in Schulen und Kindergärten ist der nachhaltigste Schutz vor UV-induzierten Neoplasien. Ein zentraler Faktor bildet das Expositionsmanagement, wobei Aufenthalte im Freien zwischen 11 Uhr und 15 Uhr, insbesondere bei starker Sonneneinstrahlung, gemieden werden sollen. Zusätzlich senken strukturelle Ansätze, wie beispielsweise die architektonische Schaffung von Schattenplätzen in öffentlichen Räumen, das kollektive Expositionsrisiko kosteneffizient (9–13).
Mechanischer Schutz (Textilien)
UV-Schutzkleidung ist eine sehr effektive mechanische Massnahme. Sie ist kostengünstig, vermeidet Anwendungsfehler und erfordert kein Nachcremen. Die Schutzwirkung (Ultraviolet Protection Factor, UPF) korreliert mit der Webdichte und Stoffdicke. Ergänzt wird dies durch Kopfbedeckungen und zertifizierte Sonnenbrillen (UV400), um auch das Risiko für die Entstehung okulärer Neoplasien zu minimieren (12, 13).
Topischer UV-Schutz
Die tägliche Anwendung von Sonnenschutzmitteln fungiert als Barriere gegen DNA-Schäden und unterstützt durch die Immunfunktionen der Haut (4). Moderne Präparate mit LSF > 50 decken das gesamte Spektrum von UVB über UVA bis hin zu hochenergetischem sichtbarem Licht ab. Die wegweisende Nambour-Studie belegt den hohen Stellenwert eines konsequenten UV-Schutzes in der Primärprävention. Die tägliche Anwendung (LSF 15) senkte die SCC-Inzidenz signifikant auf 1115 vs. 1832 Fälle/100 000 Personenjahre und besitzt einen Legacy-Effekt mit um 40 % niedrigerer SCC-Rate noch acht Jahre nach Studienende (4, 6).
Auch für das maligne Melanom zeigt eine Nachanalyse nach zehn Jahren eine Risikohalbierung, hinweisend auf eine latenzbegleitete Protektion (9).
Bei bestehender Feldkanzerisierung fördert konsequenter Schutz die Remission aktinischer Keratosen (AK), wobei eine klare Dosis-Wirkungs-Beziehung besteht (5).
Compliance-Barrieren und Kosten
Wichtig für die Schutzwirkung ist somit auch eine adäquate Auftragsmenge. Der klinische Erfolg scheitert oft an einer Unterdosierung. Da der Zusammenhang zwischen Schichtdicke und Schutzwirkung nicht linear, sondern exponentiell verläuft, führt eine Unterschreitung der empfohlenen 2 mg/cm2 zu einem drastischen Schutzverlust (14).
Des Weiteren limitieren drei Hauptgründe die Compliance:
1. Galenik: Klebriges Hautgefühl, Ölfilme oder das Abfärben auf Kleidung werden häufig als störend empfunden und verhindern die grossflächige Anwendung.
2. Das Sonnenschein-Paradoxon: Da die kutanen Schäden oft erst Jahrzehnte nach der UV-Exposition auftreten und die unmittelbare negative Konsequenz (abgesehen von Sonnenbrand) fehlt, ist die Motivation zur Adhärenz im Alltag gering. Hier ist frühzeitige Schulung von besonderer Wichtigkeit.
3. Kosten: Sonnenschutz muss meist privat finanziert werden, was häufig in insuffizientem und sparsamem Umgang endet. Hierbei ist es wichtig zu betonen, dass die Kosten einer konsequenten Prophylaxe bei Weitem nicht so hoch sind wie die Behandlungskosten von Hauttumoren (14, 15).
Ökologische Toxizität
Neben der dermatologischen Sicherheit rückt die ökologische Verträglichkeit von UV-Filtern in den Fokus. Chemische Filter wie Oxybenzon oder Octocrylen schädigen marine Ökosysteme, fördern virale Infektionen in symbiotischen Algen und führen zur Korallenbleiche sowie zum Absterben ganzer Riffe (16). Zur Schonung dieser gefährdeten Ökosysteme gewinnen «Reef Safe»-Präparate (physikalische Filter, meist auf Basis von Zinkoxid oder Titandioxid, und moderne chemische Filter) an Bedeutung. In Kombination mit Schattensuche und photoprotektiver Kleidung fördert dies nicht nur den Umweltschutz, sondern erhöht auch die Akzeptanz bei umweltbewussten Personen (17).
Systemische Chemoprävention bei Hochrisikogruppen
Nicotinamid
Nicotinamid, die Amidform des Vitamins B3, fungiert als essenzieller Vorläufer von NAD+ und ist damit ein zentraler Cofaktor der mitochondrialen ATP-Produktion. Durch die Bereitstellung dieser zellulären Energie optimiert die Substanz die Reparatur UV-induzierter DNA-Schäden und wirkt der lokalen Immunsuppression entgegen, ohne die endogene Vitamin-D-Synthese zu beeinträchtigen (18, 19). Von dieser Immunprotektion profitieren besonders Personen mit hellem Hauttyp, bei denen bereits eine einwöchige Gabe die UV-induzierte Immunsuppression signifikant und dosisunabhängig reduziert (18).
Einsatz bei Immunkompetenz
Die randomisierte ONTRAC-Studie belegte bei immunkompetenten Patienten die Effektivität von 2 x 500 mg Nicotinamid täglich als Sekundärprävention. Bei Patient/-innen mit mindestens zwei NMSC innerhalb von 5 Jahren sank die Inzidenz neuer Tumoren innerhalb von 12 Monaten um 23 % (SCC –30 %, BCC –20 %). Besonders superfizielle BCC-Subtypen sprachen stark an, was auf eine differenzierte Empfindlichkeit hinweist. Gleichzeitig sank die Zahl aktinischer Keratosen (AK) um 13 %, während erste Effekte bereits nach drei Monaten messbar waren (1).
Einsatz bei Hochrisikogruppen
Im Gegensatz dazu konnte die ONTRANS-Studie bei Organtransplantierten (OTR) keinen signifikanten präventiven Effekt auf NMSC oder AK nachweisen. Aufgrund vorzeitiger Beendigung und unzureichender Rekrutierung bleibt die Wirksamkeit unter manifester Immunsuppression unklar (20, 21).
Retrospektive Daten stützen allerdings die Annahme: In einer weiteren Studie profitierten OTR nicht von der Therapie, während das allgemeine Hautkrebsrisiko in der Gesamtkohorte sank (14 % Risikoreduktion). Besonders eindrücklich war der Effekt bei einem Einsatz unmittelbar nach dem ersten NMSC (Reduktion von Folgetumoren um bis zu 54 %), wobei der stärkste Effekt bei SCC beobachtet wurde (22, 23).
Klinische Implementierung und Kosten
Nicotinamid ist in der klinischen Praxis dadurch attraktiv, dass es ein kostengünstiges, nicht verschreibungspflichtiges Präparat ist, welches anders als Nicotinsäure kein «Flushing» verursacht. Eine Hürde bei der Compliance stellt allerdings die «Pill Fatigue» dar, was bedeutet, dass insbesondere multimorbide Patienten, welche bereits zahlreiche Medikamente einnehmen, das Präparat eher absetzen. Trotz dieser Hürde sollte der Einsatz von Nicotinamid aufgrund der geringen Kosten und des hohen Nutzens sowie der Sicherheit in Erwägung gezogen werden.
Retinoide (Acitretin)
Systemische Retinoide sind eine etablierte Methode zur Hemmung der malignen Transformation von Keratinozyten (7, 24). Ihre Wirksamkeit ist jedoch stark vom Immunstatus und dem Zeitpunkt des Therapiebeginns innerhalb der Tumorgenese abhängig.
Einsatz bei Hochrisikogruppen
Besonders bei immunsupprimierten Organtransplantierten (OTR) mit hoher Feldkanzerisierung zeigen Retinoide eine ausgeprägte chemopräventive Wirkung. Eine doppelblinde Studie an Nierentransplantierten belegt unter Acitretin (30 mg/d) eine drastische Reduktion der SCC-Inzidenz von 47 % auf 11 %. Parallel sank die Zahl der AKs um 13.4 %, während sie in der Placebogruppe signifikant anstieg (24).
Der protektive Effekt zeigt sich über Jahre stabil, betrifft allerdings primär das SCC, während für BCC lediglich ein nicht signifikanter Trend beobachtet wurde (7, 24).
Einsatz bei Immunkompetenz
Bei immunkompetenten Patienten scheint der präventive Nutzen vor allem in frühen Stadien der Feldkanzerisierung zum Tragen zu kommen. Die SKICAP-AK-Studie belegte bei Patient/-innen mit moderater Tumorlast eine signifikante SCC-Reduktion (HR 0.74) (25).
Wurden hingegen Hochrisikopatienten mit bereits ≥ 4 vorausgegangenen Tumoren behandelt (SKICAP-S/B- Studie), blieb ein signifikanter Nutzen aus (25, 26). Dies unterstreicht, dass Retinoide primär die Frühstadien der Tumorentwicklung beeinflussen (25).
Klinische Barrieren
Trotz der hohen Evidenz wird der klinische Einsatz von Retinoiden limitiert. Zum einen gibt es dosisabhängige Nebenwirkungen wie Cheilitis, Xerosis cutis und Haarausfall, welche die Compliance einschränken. Zum anderen erfordert die Therapie ein engmaschiges Labormonitoring (Leberwerte, Lipide), was die indirekten Behandlungskosten erhöht und Adhärenz ebenfalls vermindert.
Feldtherapie: Prävention durch Sanierung
Die Behandlung der Feldkanzerisierung zielt auf die Beseitigung subklinischer Dysplasien ab und dient so der Tertiärprävention, indem die Progression zu invasiven KC eingedämmt wird.
Topisches 5-Fluorouracil (5-FU)
5-Fluorouracil (5-FU) zerstört als Antimetabolit selektiv dysplastische Keratinozyten, gilt als eine der wirksamsten Therapien zur Stabilisierung der Feldkanzerisierung und hemmt die Progression zu invasiven Tumoren (27).
Evidenz
Eine gross angelegte RCT zeigt, dass ein konventionelles Schema (5 % 5-FU, 2 x täglich über 2–4 Wochen) das Risiko für chirurgisch interventionsbedürftige SCC um 75 % reduziert (27). Insbesondere galt dies für solche, welche aufwendige Mohs-Chirurgie erfordert hätten, was den hohen Stellenwert von 5-FU in der Vermeidung invasiver Verläufe unterstreicht. Für BCC hingegen konnte kein signifikanter präventiver Effekt nachgewiesen werden (19).
Nebenwirkungen und Verbesserung der Compliance
Die Anwendung im konventionellen Schema führt häufig zu schmerzhaften Erythemen und Erosionen, was die Compliance im Praxisalltag massiv limitiert. Um diese Barriere zu überwinden, rücken zwei Ansätze in den Fokus:
Einerseits gibt es inzwischen ein galenisch optimiertes Präparat mit einer Konzentration von 4 %, das in klinischen Studien eine vergleichbare Wirksamkeit zeigt, aber nur einmal pro Tag angewendet werden muss.
Andererseits zeigen intermittierende Protokolle, dass eine dreimal wöchentliche Applikation über 120 Tage (in Kombination mit Nicotinamid) (28) zu einer signifikanten Senkung der AK-Last und Lichtschäden führt, während die Lokalreaktionen mild und gut kontrollierbar bleiben (28). Diese moderneren Schemata adressieren direkt das Problem der Therapieabbrüche und ermöglichen eine langfristige Sanierung der Feldkanzerisierung bei hoher Patientenakzeptanz.
Weitere Ansätze der Feldtherapie
Neben 5-FU tragen auch die photodynamische Therapie (PDT) wie auch medikamentöse Wirkstoffe wie Diclofenac oder Tirbanibulin zur präventiven Feldsanierung bei und verhindern wahrscheinlich in unterschiedlicher Ausprägung die Progression zu invasiven Karzinomen.
Photodynamische Therapie (PDT)
Die PDT ist ein Verfahren, das sowohl für einzelne Läsionen als auch zur Feldtherapie Anwendung findet. Die Wirkung beruht auf dem Applizieren von Vorstufen des Häm-Biosynthesewegs, die weiter intrazellulär in Porphyrine umgewandelt werden. Diese Porphyrine werden durch sichtbares Licht aktiviert, wobei reaktive Sauerstoffspezies (ROS) entstehen, die selektiv Zielzellen zerstören.
Die Therapie führt zur Verzögerung der Entstehung neuer Läsionen und zeigt sich bei immunkompetenten Personen effektiver als bei Immunsupprimierten. Der Vorteil ist, dass grossflächige Areale behandelt werden können und die Therapie keiner regelmässigen oralen Einnahme von Medikamenten bedarf, was eine bessere Compliance ermöglicht. Die PDT hat zudem die Eigenschaft, auch beginnende, klinisch noch nicht sichtbare Läsionen zu detektieren und anzugreifen (29, 30).
Weitere Ansätze und Zukunftsperspektiven
COX-2-Inhibition
Während Diclofenac als topisches Mittel Einsatz bei der Therapie von Feldkanzerisierung findet, gibt es auch Evaluationen zum systemischen Einsatz von COX-2-Inhibitoren (z. B. Celecoxib) in der Chemoprävention.
Evidenz
Die Cyclooxygenase-2 (COX-2) spielt eine Schlüsselrolle in der Pathogenese UV-induzierter Neoplasien. Die Einnahme von 2 x 200 mg Celecoxib täglich über neun Monate zeigte bei Personen mit ausgeprägten AKs eine differenzierte Wirkung je nach Stadium der Karzinogenese.
Nach neun Monaten ergab sich kein signifikanter Unterschied in der Anzahl verbliebener AKs, was verdeutlicht, dass die COX-2-Inhibition die klinisch sichtbare Feldkanzerisierung nicht reduziert.
Im Gegensatz dazu sank die Inzidenz neuer NMSC bis Monat 11 signifikant. Dieser protektive Effekt trat bereits nach drei (BCC) bzw. sechs Monaten (SCC) ein und blieb auch im Follow-up ohne Rebound-Phänomen stabil (23).
Limitationen
Trotz des nachgewiesenen chemoprotektiven Potenzials bleibt dieser Ansatz in der Langzeitprävention die Ausnahme. Das Haupthindernis stellt das kardiovaskuläre Risikoprofil der COX-2-Inhibition dar. Da diese Komplikationen statistisch meist erst bei einer Einnahmedauer von über einem Jahr auftreten, blieben sie in der genannten Neun-Monats-Studie aus (23). Dennoch limitiert das Nutzen-Risiko-Profil den breiten Einsatz, insbesondere bei der oft älteren, multimorbiden Zielgruppe der Hautkrebspatienten.
Immuntherapie mittels PD-1-/PD-L1-Blockade
Immuncheckpoint-Inhibitoren, insbesondere Antikörper gegen PD-1 oder PD-L1 (z. B. Cemiplimab, Pembrolizumab), haben die Therapie fortgeschrittener kutaner Malignome revolutioniert. Über die Tumortherapie hinaus rückt nun deren präventives Potenzial auf die Feldkanzerisierung in den Fokus.
Evidenz
Eine prospektive Studie (n = 23) verdeutlicht dieses Potenzial: Bei Patient/-innen, die aufgrund fortgeschrittener Neoplasien mittels I.v.-Therapie mit PD-1- oder PD-L1-Inhibitoren behandelt wurden, zeigte sich ein signifikanter Nebeneffekt auf Vorläuferläsionen. Die AK-Last sank innerhalb von 12 Monaten von 47.2 auf 14.3 Läsionen (70 %). Jüngere Patienten und solche mit anamnestisch schweren Sonnenbränden profitierten am stärksten.
Auch bei der Entwicklung invasiver Hauttumoren zeigte sich eine günstige Tendenz, diese allerdings nicht signifikant. Die Gesamtzahl der NMSC sank im Beobachtungszeitraum von 42 auf 17, die Zahl der SCC von 16 auf 5 (3).
Limitationen
Trotz dieser vielversprechenden Resultate ist die Datenlage derzeit noch begrenzt. Bei fast der Hälfte der Patienten (47.8 %) traten immunvermittelte Nebenwirkungen auf, primär makulopapulöse Exantheme und Pruritus. Ausserdem sind die Therapiekosten sehr hoch, was einen Einsatz ausserhalb der Onkologie in der Prävention derzeit nicht vertretbar macht. Die Ergebnisse unterstreichen die Rolle des Immunsystems bei der Kontrolle der Feldkanzerisierung, doch grössere randomisierte Studien sind erforderlich, um das Potenzial einer gezielten Immunprophylaxe für Hochrisikogruppen zu evaluieren (3).
DNA-Reparaturenzyme
Topische Reparaturenzyme wie Photolyase und Endonuklease verfolgen den Ansatz, UV-induzierte DNA-Schäden, insbesondere Cyclobutan-Pyrimidin-Dimere (CPDs), aktiv rückgängig zu machen und so die Karzinogenese chronisch lichtgeschädigter Haut abzuschwächen (19).
Eine kleine prospektive Studie (n = 28) verglich LSF 50 allein mit einer Kombination aus LSF 50 und Enzymen (1 % Photolyase/Endonuklease) über sechs Monate. Während die Hyperkeratose in beiden Gruppen sank, reduzierte die Enzymgruppe die Feldkanzerisierung signifikant stärker (–29 % vs. –10 %) und senkte die epidermalen CPDs um 61 % (vs. 35 % in der Kontrollgruppe) (19).
Eine Pilotstudie ohne zusätzlichen Sonnenschutz bestätigte diesen Trend. Die Enzymcreme senkte die AK-Zahl nach acht Wochen um 29.2 %, während die Placebogruppe eine Zunahme um 31.4 % verzeichnete (21).
Diese Ergebnisse legen nahe, dass DNA-Reparaturenzyme eine effektive Ergänzung zum Standardlichtschutz bei Patienten mit ausgeprägtem chronischem Lichtschaden darstellen könnten.
HPV-Impfung
Die Assoziation zwischen humanen Papillomviren (HPV) und kutaner Dysplasie ist insbesondere bei Immunsupprimierten bekannt, wo bis zu 85 % der SCC-Läsionen HPV-positiv sind. Die VAXAK-Studie untersuchte nun erstmals den Effekt der 9-valenten HPV-Impfung auf die AK-Last bei Immunkompetenten.
In dieser doppelblinden RCT (n = 70; ≥ 15 AKs) erhielten die Probanden die Impfung oder Placebo zum Monat 0, 2 und 6. Bereits nach zwei Monaten zeigte die Impfgruppe eine signifikant stärkere Reduktion der AK-Zahl sowie eine geringere Läsionsdicke im Vergleich zu Placebo. Der Effekt blieb bis zum 12. Monat stabil.
Obwohl die Inzidenz neuer Keratinozytenkarzinome im kurzen Beobachtungszeitraum nicht signifikant sank, liefert die Studie eine starke Evidenz für das präventive Potenzial der Impfung. Dies stützt die Hypothese, dass die gegen mukosale Typen entwickelte Vakzine eine immunologische Kreuzreaktion oder Protektion gegenüber kutanen HPV-Typen induziert, was die Tumorlast auf chronisch lichtgeschädigter Haut senken könnte (2).
Zusammenfassung und klinische Konsequenz
Angesichts der steigenden Inzidenzen von Hautkrebs rückt die Wichtigkeit einer wirksamen Präventionsstrategie immer weiter in den Vordergrund. Diese dient der Entlastung des Gesundheitssystems, indem chirurgische und medikamentöse Behandlungen invasiver Malignome minimiert werden können.
Die Grundlage bleibt die Verhaltensänderung sowie Public-Health-Massnahmen, da sie die Hautkrebsraten am kosteneffizientesten senken und in jeder Altersklasse implementierbar sind. Die Edukation bereits in frühen Jahren, besonders zur Aufklärung über das «Sonnenschein-Paradoxon», also dass UV-Schäden erst mit grosser Latenz klinisch manifest werden, ist essenziell. Weiterhin sollte der mechanische Schutz durch UV-Schutzkleidung nicht unterschätzt werden, insbesondere aufgrund der niedrigen Fehleranfälligkeit. Topischer Lichtschutz bleibt wichtig, ist jedoch im klinischen Alltag durch mangelnde Adhärenz limitiert. Neben galenischen Barrieren erschwert die private Finanzierung oft die konsequente Anwendung.
Bei Immunkompetenten mit einer Vorgeschichte multipler NMSC stellt Nicotinamid eine gut verträgliche und kostengünstige Option dar. Bei Hochrisikogruppen wie Organtransplantierten (OTR) mit ausgeprägter Feldkanzerisierung hingegen zeigt sich trotz des Monitoring-Aufwands ein früher Einsatz von Retinoiden (Acitretin) als geeignetes Mittel zur Senkung der SCC-Last.
Die Behandlung der Feldkanzerisierung, z. B. mittels 5-FU oder PDT, dient nicht nur der Therapie bestehender Läsionen, sondern auch der aktiven Karzinomprophylaxe und Verhinderung der Progression zur Invasivität. Hier zeigen moderne, intermittierende Schemata ein vielversprechendes Potenzial für eine verbesserte Adhärenz.
Der ökonomische Einfluss ist eindeutig: Die Behandlung fortgeschrittener oder metastasierter Hauttumoren mittels Chirurgie oder Immuntherapien belastet das Gesundheitssystem mit hohen Kosten. Dies kann durch eine konsequente, lebenslange Prophylaxe direkt adressiert werden, um die Gesundheitskosten nachhaltig zu senken.
Innovative Ansätze wie die HPV-Impfung oder der Einsatz topischer Reparaturenzyme bieten einen Blick in die Zukunft und könnten insbesondere bei therapierefraktärer Feldkanzerisierung eingesetzt werden. Was jedoch schlussendlich entscheidend bleibt, ist die langfristige Compliance und die ärztliche Rolle in der adäquaten Aufklärung.
Copyright
Aerzteverlag medinfo AG
Zweitabdruck aus der «PRAXIS» 02/2026
Universität Bern
– Senior Consultant
Klinik für Dermatologie
Universitätsspital Zürich
Rämistrasse 100, 8091 Zürich
reinhard.dummer@usz.ch
– Leiter Hautkrebszentrum
Kantonsspital Aarau, Hautkrebszentrum
Bahnhofplatz 3C
5001 Aarau
reinhard.dummer@ksa.ch
Angesichts weltweit steigender Inzidenzen ist die Prävention von Hautkrebs eine zentrale Säule des öffentlichen Gesundheitswesens. Während der UV-Schutz das Fundament der Primärprävention bildet, gewinnen pharmakologische Strategien (Chemoprävention) zunehmend an Bedeutung. Die vorliegende Arbeit bietet eine praxisorientierte Synthese aktueller Evidenz von der Verhaltensprävention über systemische Ansätze mit Nicotinamid und Retinoiden bis hin zu experimentellen Strategien wie Immuncheckpoint-Inhibitoren und DNA-Reparaturenzymen.
1. Chen AC, Martin AJ, Choy B, et al. A Phase 3 Randomized Trial of Nicotinamide for Skin-Cancer Chemoprevention. New England Journal of Medicine. 2015;373(17):1618-1626. doi:10.1056/NEJMoa1506197
2. Wenande E, Hastrup A, Wiegell S, et al. Human Papillomavirus Vaccination and Actinic Keratosis Burden: The VAXAK Randomized Clinical Trial. JAMA Dermatol. 2025;161(6):605-614. doi:10.1001/jamadermatol.2025.0531
3. Cox C, Brown S, Walpole E, et al. Immune Checkpoint Inhibitors in Field Cancerization and Keratinocyte Cancer Prevention. JAMA Dermatol. 2025;161(4):383-390. doi:10.1001/jamadermatol.2024.5750
4. Green A, Williams G, Nèale R, et al. Daily sunscreen application and betacarotene supplementation in prevention of basal-cell and squamous-cell carcinomas of the skin: a randomised controlled trial. The Lancet. 1999;354(9180):723-729. doi:10.1016/S0140-6736(98)12168-2
5. Thompson SC, Jolley D, Marks R. Reduction of solar keratoses by regular sunscreen use. N Engl J Med. 1993;329(16):1147-1151. doi:10.1056/NEJM199310143291602
6. van der Pols JC, Williams GM, Pandeya N, Logan V, Green AC. Prolonged prevention of squamous cell carcinoma of the skin by regular sunscreen use. Cancer Epidemiol Biomarkers Prev. 2006;15(12):2546-2548. doi:10.1158/1055-9965.EPI-06-0352
7. George R, Weightman W, Russ GR, Bannister KM, Mathew TH. Acitretin for chemoprevention of non-melanoma skin cancers in renal transplant recipients. Australas J Dermatol. 2002;43(4):269-273. doi:10.1046/j.1440-0960.2002.00613.x
8. Reduced Melanoma After Regular Sunscreen Use: Randomized Trial Follow-Up | Journal of Clinical Oncology. Accessed October 13, 2025. https://ascopubs.org/doi/10.1200/JCO.2010.28.7078
9. Green AC, Williams GM, Logan V, Strutton GM. Reduced melanoma after regular sunscreen use: randomized trial follow-up. J Clin Oncol. 2011;29(3):257-263. doi:10.1200/JCO.2010.28.7078
10. Glanz K, Buller DB, Saraiya M. Reducing ultraviolet radiation exposure among outdoor workers: state of the evidence and recommendations. Environ Health. 2007;6:22. doi:10.1186/1476-069X-6-22
11. Guidelines for School Programs To Prevent Skin Cancer. Accessed January 27, 2026. https://www.cdc.gov/mmwr/preview/mmwrhtml/rr5104a1.htm
12. S3-Leitlinie Prävention von Hautkrebs. Published online 2021.
13. Brochez L, Garbe C, Amaral T, et al. Messages for ultraviolet-radiation protection to fair-skinned populations. J Eur Acad Dermatol Venereol. Published online November 6, 2025. doi:10.1111/jdv.70148
14. Schalka S, dos Reis VMS, Cucé LC. The influence of the amount of sunscreen applied and its sun protection factor (SPF): evaluation of two sunscreens including the same ingredients at different concentrations. Photodermatol Photoimmunol Photomed. 2009;25(4):175-180. doi:10.1111/j.1600-0781.2009.00408.x
15. Gordon LG, Scuffham PA, van der Pols JC, McBride P, Williams GM, Green AC. Regular sunscreen use is a cost-effective approach to skin cancer prevention in subtropical settings. J Invest Dermatol. 2009;129(12):2766-2771. doi:10.1038/jid.2009.141
16. Danovaro R, Bongiorni L, Corinaldesi C, et al. Sunscreens Cause Coral Bleaching by Promoting Viral Infections. Environ Health Perspect. 2008;116(4):441-447. doi:10.1289/ehp.10966
17. Schneider SL, Lim HW. Review of environmental effects of oxybenzone and other sunscreen active ingredients. Journal of the American Academy of Dermatology. 2019;80(1):266-271. doi:10.1016/j.jaad.2018.06.033
18. Yiasemides E, Sivapirabu G, Halliday GM, Park J, Damian DL. Oral nicotinamide protects against ultraviolet radiation-induced immunosuppression in humans. Carcinogenesis. 2009;30(1):101-105. doi:10.1093/carcin/bgn248
19. Carducci M, Pavone PS, De Marco G, et al. Comparative Effects of Sunscreens Alone vs Sunscreens Plus DNA Repair Enzymes in Patients With Actinic Keratosis: Clinical and Molecular Findings from a 6-Month, Randomized, Clinical Study. J Drugs Dermatol. 2015;14(9):986-990.
20. Nicotinamide for Skin-Cancer Chemoprevention in Transplant Recipients | New England Journal of Medicine. Accessed October 13, 2025. https://www.nejm.org/doi/10.1056/NEJMoa2203086?url_ver = Z39.88-2003&rfr_id = ori:rid:crossref.org&rfr_dat = cr_pub % 20 % 200pubmed
21. Stoddard M, Herrmann J, Moy L, Moy R. Improvement of Actinic Keratoses Using Topical DNA Repair Enzymes: A Randomized Placebo-Controlled Trial. J Drugs Dermatol. 2017;16(10):1030-1034.
22. Nicotinamide for Skin Cancer Chemoprevention | Dermatology | JAMA Dermatology | JAMA Network. Accessed October 13, 2025. https://jamanetwork.com/journals/jamadermatology/article-abstract/2838591
23. Elmets CA, Viner JL, Pentland AP, et al. Chemoprevention of nonmelanoma skin cancer with celecoxib: a randomized, double-blind, placebo-controlled trial. J Natl Cancer Inst. 2010;102(24):1835-1844. doi:10.1093/jnci/djq442
24. Bavinck JN, Tieben LM, Van der Woude FJ, et al. Prevention of skin cancer and reduction of keratotic skin lesions during acitretin therapy in renal transplant recipients: a double-blind, placebo-controlled study. J Clin Oncol. 1995;13(8):1933-1938. doi:10.1200/JCO.1995.13.8.1933
25. Moon TE, Levine N, Cartmel B, et al. Effect of retinol in preventing squamous cell skin cancer in moderate-risk subjects: a randomized, double-blind, controlled trial. Southwest Skin Cancer Prevention Study Group. Cancer Epidemiol Biomarkers Prev. 1997;6(11):949-956.
26. Levine N, Moon TE, Cartmel B, et al. Trial of retinol and isotretinoin in skin cancer prevention: a randomized, double-blind, controlled trial. Southwest Skin Cancer Prevention Study Group. Cancer Epidemiol Biomarkers Prev. 1997;6(11):957-961.
27. Chemoprevention of Basal and Squamous Cell Carcinoma With a Single Course of Fluorouracil, 5 %, Cream: A Randomized Clinical Trial – PubMed. Accessed October 20, 2025. https://pubmed.ncbi.nlm.nih.gov/29299592/
28. Ferreira ER, Miola AC, Lima TRR, Schmitt JV, Abbade LPF, Miot HA. Efficacy of intermittent topical 5-fluorouracil 5 % and oral nicotinamide in the skin field cancerization: a randomized clinical trial. An Bras Dermatol. 2021;96(6):784-787. doi:10.1016/j.abd.2020.09.012
29. Morton C, Szeimies RM, Sidoroff A, et al. European Dermatology Forum Guidelines on topical photodynamic therapy. European Journal of Dermatology. 2015;25(4):296-311. doi:10.1684/ejd.2015.2570
30. Heppt MV, Leiter U, Steeb T, et al. S3 guideline for actinic keratosis and cutaneous squamous cell carcinoma – short version, part 1: diagnosis, interventions for actinic keratoses, care structures and quality-of-care indicators. JDDG: Journal der Deutschen Dermatologischen Gesellschaft. 2020;18(3):275-294. doi:10.1111/ddg.14048