Die subklinische Hypothyreose ist eine häufige Diagnose, die nicht immer einer Behandlung bedarf. Gerade im Alter sinkt der Bedarf an Schilddrüsenhormonen ab, ohne dass klinische Symptome für eine Hypothyreose auftreten. Eine grosse, randomisierte Studie und mehrere Metaanalyen konnten bei TSH-Werten <7mU/l keinen relevant negativen Einfluss auf das kardiovaskuläre Risiko, die Knochengesundheit oder die neurokognitive Funktion zeigen. Jedoch ergaben die Untersuchungen, dass bei einem Anstieg des TSH >10mU/l eine Schilddrüsenhormonsubstitution nach sorgfältiger Prüfung sinnvoll sein kann. Insgesamt sollte die Substitutionstherapie bei über 65-Jährigen niedrigdosiert begonnen werden.
Subclinical hypothyroidism is a common disease and does not necessarily require treatment. Especially in the elderly, the need for thyroid hormones decreases, often without clinical symptoms. A large, randomized study and several meta-analyses showed no relevant negative influence on cardiovascular risk, bone health or neurocognitive function at TSH levels <7mU/l. However, in individuals with a TSH >10mU/l, thyroid hormone substitution may be beneficial after careful consideration. Overall, substitution therapy should be started at low doses in people over 65 years of age.
Key Words: Subclinical hypothyroidism; elderly people, levothyroxine treatment
Die Hypothyreose ist in allen Altersgruppen eine der häufigsten chronischen Erkrankungen. In Europa liegt die Prävalenz bei Frauen zwischen 5-20% und bei Männern zwischen 3-8% (1). Bei der manifesten Hypothyreose liegt der TSH-Wert über dem oberen Referenzbereich bei gleichzeitig erniedrigten freien Schilddrüsenhormonen (fT4 und fT3). Die subklinische oder latente Hypothyreose zeigt ein erhöhtes TSH bei normalen peripheren Schilddrüsenhormonwerten. Ein generelles Bevölkerungsscreening auf Schilddrüsenfunktionsstörungen wird gemäss den aktuellen Guidelines nicht empfohlen. Jedoch hat der weitverbreitete Einsatz automatisierter Laboranalysen dazu geführt, dass die Schilddrüsenfunktion öfter kontrolliert wird und auch milde Schilddrüsenfehlfunktionen gehäuft detektiert werden. Die klinische Bedeutung dieser oft relativ milden Schilddrüsenhormonveränderungen, insbesondere bei älteren Personen, ist nach wie vor ungewiss. In den letzten Jahren konnten mehrere Untersuchungen zeigen, dass bei einer subklinischen Hypothyreose in vielen Fällen keine Behandlung notwendig und insbesondere bei älteren Personen sogar nachteilig sein kann. Im Gegensatz dazu ist eine adäquate Behandlung der manifesten Hypothyreose zur Reduktion der Morbidität und Mortalität, sowie der Verbesserung der Lebensqualität wichtig (2).
Seit vielen Jahren ist bekannt, dass der Schilddrüsenhormonbedarf im Alter absinkt (3) und die TSH-Werte im Durchschnitt höher liegen als bei jungen Erwachsenen, ohne dass eine schilddrüsenspezifische Erkrankung vorliegt (4). Die verschiedenen Aspekte der oft nur laborchemisch gestellten Diagnose einer subklinischen Hypothyreose werden im Folgenden in der Patientengruppe der über 65-Jährigen genauer betrachtet.
TSH-Verlauf beim Älterwerden
Grosse Observationsstudien konnten mit dem Älterwerden eine Verschiebung des TSH hin zu höheren Konzentrationen nachweisen (2). In einer grossen amerikanischen Untersuchung an über 16’000 schilddrüsengesunden Personen ab zwölf Jahren zeigte sich ein kontinuierlicher Anstieg des TSH mit zunehmendem Alter. In der Gruppe der über 65-Jährigen fanden sich in ungefähr 15% der Studienteilnehmenden ein TSH-Wert >4.5mU/l. Interessanterweise lagen die TSH-Werte aber zum grössten Teil in einem Bereich von 4.5-7mU/l und nur in ca. 5% der Bestimmungen lag der TSH-Wert über 10mU/l (5).
Symptome bei subklinischer Hypothyreose Häufig beschriebene Symptome der Hypothyreose (Müdigkeit, trockene Haut, Muskelschwäche und Ödeme) sind in allen Altersgruppen bei der subklinischen Hypothyreose im Allgemeinen deutlich weniger stark ausgeprägt als bei einer manifesten Hypothyreose. Gerade bei älteren Patientinnen und Patienten mit einer subklinischen Hypothyreose sind die Symptome häufig sehr mild bis nicht vorhanden. Die TRUST-Studie ist eine der grössten, doppelblinden, randomisierten Studien, welche Patientinnen und Patienten im Alter über 65 Jahren (Durchschnittsalter 74 Jahre) mit einer subklinischen Hypothyreose untersucht hat. In dieser europäischen Studie wurde an mehr als 700 Teilnehmenden der Zusammenhang zwischen Symptomen und dem Schilddrüsenhormonstatus untersucht. Die Studienteilnehmer wurden 1:1 in eine Behandlungsgruppe und eine Placebogruppe randomisiert. Die Personen in der Behandlungsgruppe erhielten zum Erreichen eines TSH-Wertes im Referenzbereich eine Schilddrüsenhormonsubstitution. Befragt nach der Veränderung der Lebensqualität, klinischen Symptomen einer Hypothyreose und speziell nach Müdigkeit zeigte sich im Follow-Up nach zwölf Monaten kein signifikanter Unterschied zwischen den Gruppen (6).
Einfluss auf Kognition und Depression
In einzelnen Untersuchungen zur Assoziation zwischen subklinischer Hypothyreose und Gedächtnisstörung oder Demenz zeigten sich teilweise widersprüchliche Resultate, je nachdem ob es sich um Querschnitts- oder Beobachtungsstudien handelte. Insgesamt konnte aber in mehreren Metaanalysen bei Personen, welche älter als 65 Jahre waren, kein direkter Zusammenhang zwischen einer subklinischen Hypothyreose und kognitiven Einschränkungen hergestellt werden (7, 8). Auch in Bezug auf eine Depression ist die Assoziation geringer als im klinischen Alltag oft angenommen wird (9). Die Datenlage bezüglich depressiver Symptome bei älteren Patientinnen und Patienten mit einer subklinischen Hypothyreose ist spärlich. In eine Subgruppenanalyse von über 400 Teilnehmenden aus dem Kollektiv der TRUST-Studie konnte durch Gabe einer Schilddrüsenhormonsubstitution im Vergleich zur Placebogruppe nach 12 Monaten kein Unterschied bezüglich der depressiven Symptomatik detektiert werden (10).
Auswirkung auf das kardiovaskuläre Risiko
Eine subklinische Hypothyreose mit TSH-Werten >10mU/l ist mit einer erhöhten Rate von Herzinsuffizienz assoziiert. Ausserdem kann es durch eine subklinische Hypothyreose, v.a. bei TSH-Werten >7mU/l zu einer Verschlechterung einer bereits vorliegenden Herzinsuffizienz kommen. Auch das Auftreten einer koronaren Herzkrankheit ist bei TSH-Werten >10mU/l erhöht (11).
Eine Auswertung von 55 Kohortenstudien ergab bei Personen mit einer subklinischen Hypothyreose eine erhöhte Mortalität jeglicher Ursache (all-cause mortality) bei einem TSH >10mU/l. Gemäss den Autoren einer kürzlich publizierten amerikanischen Kohortenstudie mit mehr als 10’000 Teilnehmenden könnte v.a. das höhere kardiovaskuläre Risiko einen wichtigen Faktor für die Zunahme der Mortalität darstellen (12). Dahingegen konnte eine Metaanalyse von mehr als einer halben Million Patienten weder eine erhöhte Gesamtmortalität noch eine Erhöhung der Todesfälle durch kardiovaskuläre Ereignisse in der Untergruppe der über 65-Jährigen mit einer subklinischen Hypothyreose zeigen, wohingegen in der Gruppe der unter 65-Jährigen eine Assoziation bestand.
Die TRUST-Studie war ursprünglich als kardiovaskuläre Outcomestudie geplant. Zur Analyse des Effekts der Levothyroxin-Substitution bei Personen mit einer subklinischen Hypothyreose war aber weder die Dauer noch der Umfang der Untersuchung ausreichend. Über den Beobachtungszeitraum von einem Jahr konnte in keiner der beiden Gruppen ein Effekt auf die kardiovaskulären Endpunkte erhoben werden. Ebenso konnte kein signifikanter Unterschied beim Auftreten von Vorhofflimmern detektiert werden (6). In einer kürzlich veröffentlichten englischen Studie wurden 95 Patienten mit einer milden, subklinischen Hypothyreose und einem akuten Myokardinfarkt untersucht. Nach einem Jahr wurde in der Gruppe mit einer Schilddrüsenhormonsubstitution keine signifikante Verbesserung der linksventrikulären Funktion erreicht. (13)
Effekt auf den Knochen
Der negative Einfluss einer Schilddrüsenüberfunktion auf den Knochenmineralgehalt ist bekannt. Der Einfluss einer subklinischen Hypothyreose ist weniger genau untersucht, jedoch haben zwei kürzlich publizierte Metaanalysen den Effekt einer subklinischen Hypothyreose auf die Knochendichte untersucht. In der einen Analyse hatten 450 von 5458 Personen eine subklinische Hypothyreose. In einer Metaanalyse von 2015, welche 13 Kohortenstudien eingeschlossen hat, erfüllten 4092 von 70’298 Patientinnen und Patienten die Kriterien einer subklinischen Hypothyreose. Keine der beiden Untersuchungen konnte einen negativen Effekt auf die Knochendichte oder das Frakturrisiko zeigen (14, 15).
Risiko für die Entwicklung einer manifesten Hypothyreose
Ein mögliches Argument zur Behandlung einer subklinischen Hypothyreose ist die Verhinderung der Entwicklung einer manifesten Hypothyreose. Das jährliche Risiko eine manifeste Hypothyreose zu entwickeln liegt jedoch im tiefen einstelligen Prozentbereich. Höhere TSH-Werte bei Erstdiagnose, weibliches Geschlecht und positive TPO-Antikörper sind hier als Risikofaktoren für die Entwicklung einer manifesten Hypothyreose zu nennen (16, 17). Im Gegenzug zeigen mehrere Untersuchungen, dass sich bei einem einmaligen Nachweis einer subklinischen Hypothyreose die Schilddrüsenhormonwerte in 20-50% der Fälle wieder normalisieren. Es ist jedoch anzumerken, dass die Rate der spontanen Erholung der Schilddrüsenfunktion hauptsächlich von der initialen Höhe des TSH abhängig war (18, 19).
Potentielle Überbehandlung
In den letzten Jahren haben die Patienten, welche mit Schilddrüsenhormonen behandelt werden, stetig zugenommen. Bei älteren Personen ist das Risiko für eine Übertherapie erhöht. In diesem Kollektiv entwickeln 13-28% eine iatrogene Hyperthyreose. Bei einer Schilddrüsenhormonübersubstitution insbesondere mit TSH-Werten <0.1mU/l stieg das Risiko für Vorhofflimmern und Frakturen signifikant an. (11) Aus diesem Grund sollte die Indikation zum Beginn einer Schilddrüsenhormonsubstitution streng gestellt und mit einer niedrigeren Dosis (Levothyroxin 25-50µg/Tag) begonnen werden.(6)
Schlussfolgerung
Es konnte gezeigt werden, dass durch eine subklinische Hypothyreose bei Patienten, welche älter als 65 Jahre sind, kein erhöhtes krankheitsspezifisches Risiko in Bezug auf Symptome, Lebensqualität aber auch harte Endpunkte wie generelle Mortalität besteht. Neuere Daten aus randomisierten Studien sind mehrheitlich auf die TRUST-Studie und ihre Unterstudien begrenzt. Aber auch in älteren Observationsstudien und retrospektiven Analysen konnte bei TSH-Werten <7mU/l weder ein erhöhtes Risiko für das Auftreten von klinischen Symptomen noch für eine erhöhte Mortalität und Morbidität gezeigt werden. Einzig im Kollektiv mit einem erhöhten kardiovaskulären Risikoprofil konnte gezeigt werden, dass sich die Gefahr für das Auftreten einer koronaren Herzkrankheit, eines Schlaganfalls oder eine Herzinsuffizienz bei TSH-Werten >10mU/l erhöht ist. Hier sollte nach wiederholt erhöhten TSH-Werten eine niedrigdosierte Schilddrüsenhormonsubstitution erwogen und ein TSH-Ziel-Wert <7mU/l, idealerweise zwischen 3 – 6mU/l, angestrebt werden (11). Anhand der vorliegenden Daten kann aber keine generelle Empfehlung für eine Schilddrüsenhormonsubstitution bei Personen über 65 Jahren mit einer subklinischen Hypothyreose ausgesprochen werden (20).
Klinik für Endokrinologie, Diabetologie und Metabolismus
Universitätsspital Basel
Endonet Praxis und Osteologisches Universitätsforschungszentrum DVO
Aeschenvorstadt 57
4051 Basel
christian.meier@unibas.ch
Klinik für Endokrinologie, Diabetologie und Metabolismus
Universitätsspital Basel
Petersgraben 4
4031 Basel
Endonet Praxis
Aeschenvorstadt 57
4051 Basel
claudia.maushart@usb.ch
Die Autoren haben keine Interessenskonflikte im Zusammenhang mit diesem Artikel deklariert.
Literatur:
1. Duntas LH, Yen PM. Diagnosis and treatment of hypothyroidism in the elderly. Endocrine. 2019;66(1):63-9.
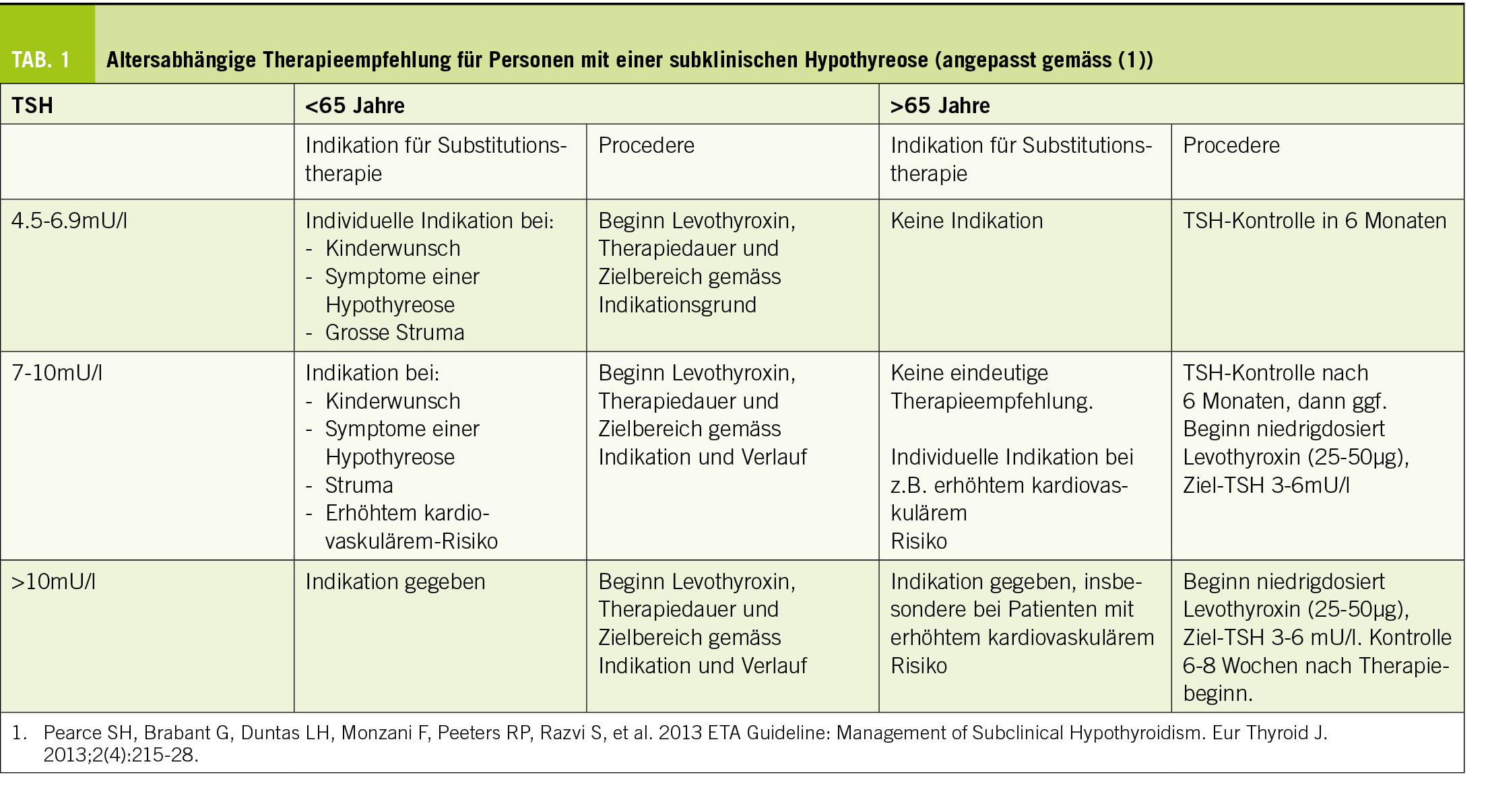
2. Pearce SH, Brabant G, Duntas LH, Monzani F, Peeters RP, Razvi S, et al. 2013 ETA Guideline: Management of Subclinical Hypothyroidism. Eur Thyroid J. 2013;2(4):215-28.
3. Sawin CT, Herman T, Molitch ME, London MH, Kramer SM. Aging and the thyroid: Decreased requirement for thyroid hormone in older hypothyroid patients. The American Journal of Medicine. 1983;75(2):206-9.
4. Bremner AP, Feddema P, Leedman PJ, Brown SJ, Beilby JP, Lim EM, et al. Age-Related Changes in Thyroid Function: A Longitudinal Study of a Community-Based Cohort. The Journal of Clinical Endocrinology & Metabolism. 2012;97(5):1554-62.
5. Surks MI, Hollowell JG. Age-Specific Distribution of Serum Thyrotropin and Antithyroid Antibodies in the U.S. Population: Implications for the Prevalence of Subclinical Hypothyroidism. The Journal of Clinical Endocrinology & Metabolism. 2007;92(12):4575-82.
6. Stott DJ, Rodondi N, Kearney PM, Ford I, Westendorp RGJ, Mooijaart SP, et al. Thyroid Hormone Therapy for Older Adults with Subclinical Hypothyroidism.
N Engl J Med. 2017;376(26):2534-44.
7. Akintola AA, Jansen SW, van Bodegom D, van der Grond J, Westendorp RG, de Craen AJ, et al. Subclinical hypothyroidism and cognitive function in people
over 60 years: a systematic review and meta-analysis. Front Aging Neurosci. 2015;7:150.
8. Rieben C, Segna D, da Costa BR, Collet TH, Chaker L, Aubert CE, et al. Subclinical Thyroid Dysfunction and the Risk of Cognitive Decline: a Meta-Analysis of Prospective Cohort Studies. J Clin Endocrinol Metab. 2016;101(12):4945-54.
9. Bode H, Ivens B, Bschor T, Schwarzer G, Henssler J, Baethge C. Association of Hypothyroidism and Clinical Depression: A Systematic Review and Meta-analysis. JAMA Psychiatry. 2021;78(12):1375-83.
10. Wildisen L, Feller M, Del Giovane C, Moutzouri E, Du Puy RS, Mooijaart SP, et al. Effect of Levothyroxine Therapy on the Development of Depressive Symptoms in Older Adults With Subclinical Hypothyroidism: An Ancillary Study of a Randomized Clinical Trial. JAMA Network Open. 2021;4(2):e2036645-e.
11. Biondi B, Cappola AR. Subclinical hypothyroidism in older individuals. The Lancet Diabetes & Endocrinology. 2022;10(2):129-41.
12. Inoue K, Ritz B, Brent GA, Ebrahimi R, Rhee CM, Leung AM. Association of Subclinical Hypothyroidism and Cardiovascular Disease With Mortality. JAMA Netw Open. 2020;3(2):e1920745.
13. Jabbar A, Ingoe L, Junejo S, Carey P, Addison C, Thomas H, et al. Effect of Levothyroxine on Left Ventricular Ejection Fraction in Patients With Subclinical Hypothyroidism and Acute Myocardial Infarction: A Randomized Clinical Trial. JAMA. 2020;324(3):249-58.
14. Segna D, Bauer DC, Feller M, Schneider C, Fink HA, Aubert CE, et al. Association between subclinical thyroid dysfunction and change in bone mineral density in prospective cohorts. J Intern Med. 2018;283(1):56-72.
15. Blum MR, Bauer DC, Collet T-H, Fink HA, Cappola AR, da Costa BR, et al. Subclinical Thyroid Dysfunction and Fracture Risk: A Meta-analysis. JAMA. 2015;313(20):2055-65.
16. Vanderpump MP, Tunbridge WM, French JM, Appleton D, Bates D, Clark F, et al. The incidence of thyroid disorders in the community: a twenty-year follow-up of the Whickham Survey. Clin Endocrinol (Oxf). 1995;43(1):55-68.
17. Huber G, Staub JJ, Meier C, Mitrache C, Guglielmetti M, Huber P, et al. Prospective study of the spontaneous course of subclinical hypothyroidism: prognostic value of thyrotropin, thyroid reserve, and thyroid antibodies. J Clin Endocrinol Metab. 2002;87(7):3221-6.
18. Somwaru LL, Rariy CM, Arnold AM, Cappola AR. The natural history of subclinical hypothyroidism in the elderly: the cardiovascular health study. J Clin Endocrinol Metab. 2012;97(6):1962-9.
19. Rosário PW, Carvalho M, Calsolari MR. Natural history of subclinical hypothyroidism with TSH ≤10 mIU/l: a prospective study. Clin Endocrinol (Oxf). 2016;84(6):878-81.
20. Bekkering GE, Agoritsas T, Lytvyn L, Heen AF, Feller M, Moutzouri E, et al. Thyroid hormones treatment for subclinical hypothyroidism: a clinical practice guideline. Bmj. 2019;365:l2006.