Die Atherothrombose ist eine chronisch progrediente Erkrankung. Nach einem ersten vaskulären Ereignis besteht ein deutlich erhöhtes Risiko für ein weiteres und somit ist das Sterberisiko erhöht. Deshalb sollten alle Möglichkeiten der Sekundärprävention genutzt werden. Dazu gehören neben Lifestyle-Veränderungen und optimaler Kontrolle der Risikofaktoren wie Diabetes und Hypertonie die antithrombotische Therapie und die Lipidsenkung.
Im Vergleich mit Gesunden ist die Lebenserwartung bei Patienten nach einem kardiovaskulären Ereignis um 7,7 Jahre, nach einem Infarkt um 9,2 Jahre und nach einem Insult sogar um 12 Jahre verkürzt. «Diese Zahlen untermauern die Notwendigkeit für eine optimale Sekundärprävention», so Professor Jan Steffel, Zürich. Die stabile KHK sei gar nicht stabil, deshalb sei es sinnvoll, von einem chronischen Koronarsyndrom zu sprechen.
Hochrisiko-Patienten profitieren von einer verlängerten dualen Plättchenhemmung
Das akute Koronarsyndrom (ACS) ist zwar ein akutes Ereignis, bedeutet jedoch eine chronische lebenslange Erkrankung, so dass die Sekundärprävention mit zwei Plättchenhemmern nicht immer nach 12 Monaten enden sollte. Die bisherigen Empfehlungen für eine duale Thrombozytenaggregationshemmung über 12 Monate bei diesem Krankheitsbild sind ausschliesslich der Dauer der entsprechenden Studien geschuldet, aber nicht dem klinischen Verlauf. Registerstudien zeigen, dass bei einem von fünf Patienten mit einem ACS erst im zweiten oder dritten Jahr nach dem initialen ACS ein erneutes kardiovaskuläres Ereignis auftritt. Dieses manifestiert sich in ca. 50% der Fälle an einer anderen Stelle des Koronarsystems. Dies ist die Rationale für eine über 12 Monate hinausgehende duale Thrombozytenaggregationshemmung mit dem Ziel, bei Hochrisiko-Patienten die kardiovaskuläre Rezidivrate weiter zu senken.
Im Rahmen der PEGASUS-TIMI 54-Studie (PrEvention with TicaGrelor of SecondAry Thrombotic Events in High-RiSk Patients with Prior AcUte Coronary Syndrome – Thrombolysis In Myocardial Infarction Study Group) , einer prospektiven, kontrolliert-randomisierten klinischen Studie mit 21.000 Patienten, wurde die Wirksamkeit einer Kombinationstherapie mit 2 x 60 mg oder 2 x 90 mg Ticagrelor (Brilique®) plus 75-100 mg ASS mit einer ASS-Monotherapie verglichen. Aufgenommen in die Studie wurden Hochrisiko-Patienten, bei denen das ACS ein bis drei Jahre zurücklag, die ein Mindestalter von 50 Jahren hatten und mindestens ein weiteres Hochrisiko-Charakteristikum aufwiesen. Dazu gehören ein Alter von mindestens 65 Jahren, ein medikamentös behandlungspflichtiger Diabetes mellitus, ein zweiter Myokardinfarkt in der Anamnese, eine koronare Mehrgefässerkrankung und/oder eine chronische Niereninsuffizienz mit einer Kreatinin-Clearance < 60 ml/Minute. Nach einer 36-monatigen Laufzeit mit einer medianen Beobachtungszeit von 33 Monaten wurde der kombinierte Endpunkt kardiovaskulärer Tod, Herzinfarkt und Schlaganfall um relativ 16% gesenkt (7,7% vs. 9,04%; HR: 0.84; 95% KI: 0,74-0,95; p = 0,004). Auch die Auswertung der Einzelkomponenten ergab eine signifikante Überlegenheit für Ticagrelor. Der Vorteil von Ticagrelor fand sich in allen Subgruppen (Diabetes, Stent, chronische Niereninsuffizienz) und stieg im Laufe der 33-monatigen medianen Nachbeobachtungszeit sogar an. Die eingeschränkte Nierenfunktion war mit einem erhöhten Risiko für ischämische Ereignisse bei vergleichbarem Blutungsrisiko assoziiert. Bei gleicher relativer Risikoreduktion ergibt sich daraus angesichts des erhöhten Risikos aber eine höhere absolute Risikoreduktion. Zwischen den beiden Dosisregimen fand sich kein signifikanter Unterschied.
Bzgl. der Sicherheit traten schwere Blutungen unter Ticagrelor signifikant häufiger auf (2,3% vs. 1,06%; HR: 2,32; 95% KI: 1,68-3,21; p < 0,001). Die jährlichen Raten schwerer Blutungen und der Unterschied zu Placebo nahmen jedoch im Studienverlauf ab. Keine signifikanten Unterschiede wurden hinsichtlich intrakranieller und fataler Blutungen beobachtet. Unter Ticagrelor wurde statistisch signifikant häufiger über Dyspnoe geklagt. Diese trat meist zu Beginn der Behandlung auf, war von relativ kurzer Dauer und von leichter bis mittlerer Intensität. Auch Gicht-Anfälle wurden häufiger beobachtet.
Fortschritte mit Faktor-Xa-Inhibitor
Bei der Atherothrombose handelt es sich immer um eine chronisch-progressive, systemische, multivaskuläre Erkrankung. Für den KHK-Patienten bedeutet das: Nach dem Infarkt ist vor dem Infarkt. Und 3 von 5 Patienten mit pAVK leiden auch unter atherothrombotischen Läsionen an anderen Gefässen. «Bereits in den ersten zwölf Monaten nach erstmaliger Behandlung der chronischen Extremitätenischämie verstirbt jeder Vierte, und zwar meist an einem kardiovaskulären Ereignis», so Steffel. Die gegenwärtigen antithrombotischen Therapien mit Plättchenhemmern seien im Hinblick auf die Reduktion kardiovaskulärer und Extremitäten-bezogener Ereignisse nur begrenzt wirksam. Deshalb bestehe Bedarf an neuen therapeutischen Ansätzen, wobei nach den Ergebnissen der COMPASS-Studie die duale Strategie mit dem direkten Faktor-Xa-Inhibitor plus ASS einen grossen Fortschritt darstellt.
Im Rahmen dieser Studie wurde die Kombination von Rivaroxaban in vaskulärer Dosierung (2 x 2,5 mg täglich) plus 100 mg ASS mit einer ASS-Monotherapie verglichen. Mit der zusätzlichen Gabe von Rivaroxaban konnte bei pAVK-Patienten die MACE-Rate um 28% und die Rate an Extremitäten-bezogenen Endpunkten (MALE) sogar um 46% gesenkt werden. Die Majoramputationen nahmen um 70% ab. Trotz eines Anstiegs schwerwiegender Blutungen (Rivaroxaban 3,1% vs. 1,9% ASS-Monotherapie) kam es nicht zu einem Anstieg bei tödlichen oder kritischen Organblutungen. Bei KHK-Patienten wurde die MACE-Rate um 26% und die Gesamtsterblichkeit um 23% gesenkt. Und Diabetiker profitierten gleichermassen von der dualen Therapie wie Stoffwechselgesunde.
Innovative Visionen
Trotz aller interventionellen und operativen Fortschritte ist die Behandlung der zugrunde liegenden Arteriosklerose bisher unbefriedigend. Weder mit einer Bypass-Operation noch durch die Implantation von Stents kann dieser Erkrankung, bei der es sich um eine chronische Entzündung handelt, Einhalt geboten werden. Folgerichtig sind innovative Forschungsansätze notwendig, mit dem Ziel neue pharmakologische Therapieverfahren zu entwickeln, die das Potential haben, die Behandlung der Atherosklerose wesentlich zu verändern. Dabei könnten spezifisch wirkenden antientzündlichen Strategien z.B. mit spezifischen Antikörpern, die gegen Entzündungsmediatoren oder Entzündungszellen gerichtet sind, eine grosse Bedeutung auch im Sinne einer individualisierten Therapie zukommen vergleichbar mit der personalisierten Tumortherapie. Studien mit unspezifisch wirkenden Substanzen wie Methotrexat konnten dagegen nicht überzeugen. Mit spezifisch wirkenden Therapieoptionen könnten gezielt Signalkaskaden attackiert werden, die an der Progression der KHK beteiligt sind. Auch die Idee, eine Impfung gegen Epitope von Cholesterinpartikeln, die besonders atherogen wirken, zu entwickeln, ist sehr attraktiv und gegenwärtig Ziel intensiver Forschungsbemühungen. Es wäre aber naiv zu glauben, dass man mit einer einzigen Substanz ein so komplexes Krankheitsbild wie die Atherosklerose rückgängig machen oder ihre Entstehung verhindern könnte.
Neue ESC-Guideline für die Lipidsenkung
«Der entscheidende Risikofaktor für die KHK ist ein erhöhtes LDL-Cholesterin», erläuterte Steffel. Das LDL-Cholesterin sei kein Risikomarker, sondern kausal in die Manifestation und Progression der Atherogenese involviert.
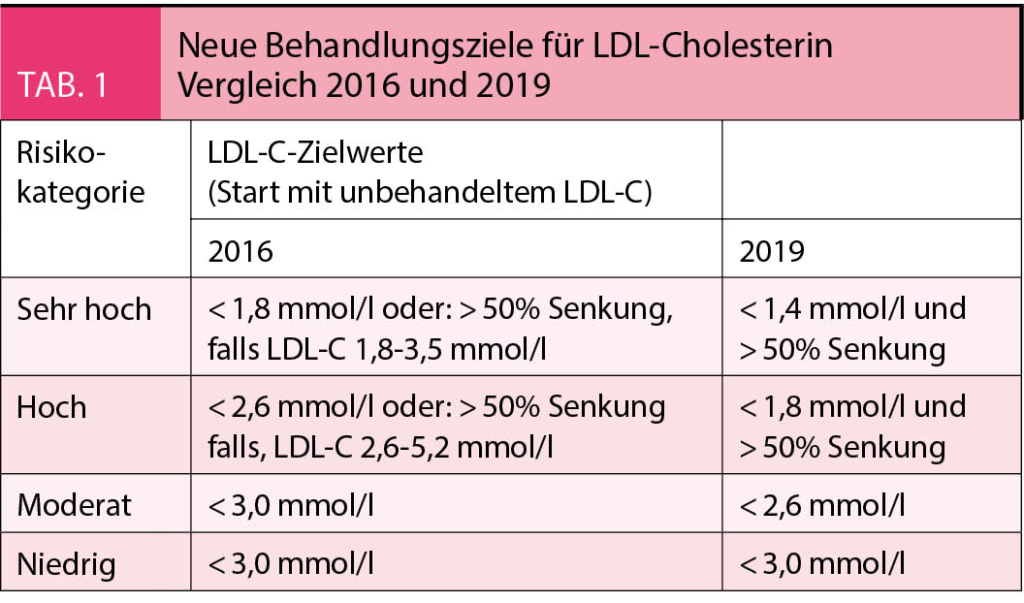
Nach der neuen ESC Leitlinie von 2019 sollten sich die Zielwerte für das LDL-C am individuellen Risiko orientieren, wobei ein höchstes, sehr hohes, hohes und moderates Risiko unterschieden werden. Der niedrigste Zielwert von < 40 mg/dl wird für Höchst-Risiko-Patienten empfohlen, die ein zweites vaskuläres Ereignis innerhalb von zwei Jahren trotz maximaler lipidsenkender Therapie erlitten haben. Bei Patienten mit einem sehr hohen Risiko (bekannte KHK, St.n. Myokardinfarkt, St.n. ischämischen Schlaganfall, pAVK, dokumentierte atherosklerotische Gefässerkrankung, Typ-2-Diabetiker, Typ-1-Diabetiker mit Endorganschäden) sollte ein LDL-C-Wert von < 55 mg/dl bzw. eine > 50%ige LDL-C-Senkung angestrebt werden. Als hohes Risiko gilt, wenn ein Risikofaktor wie eine familiäre Hypercholesterinämie oder eine schwere Hypertonie oder ein Diabetes mellitus ohne Folgeschäden vorliegt bzw. die Ereignisrate in den nächsten 10 Jahren 5 – 10% beträgt. Bei solchen Patienten sollte ein Zielwert von < 70 mg/dl erreicht werden. Bei einem moderaten Risiko, d.h. einer Ereigniswahrscheinlichkeit in den nächsten 10 Jahren von 1 – 5%, gilt als LDL-Zielwert < 116 mg/dl.
Durch ein Statin kann das kardiovaskuläre Risiko aber nur um relativ 20-25% gesenkt werden. Und auch bei einer Hochdosis und unter modernen Kombinationen mit Ezetimib oder PCSK9-Inhibitoren werden die Zielwerte oft nicht erreicht, wobei aber Nebenwirkungen und auch eine unzureichende Adhärenz eine Rolle spielen.
Innovative Diabetestherapie
2018 wurde von der amerikanischen (ADA) und der europäischen (EASD) Diabetes-Gesellschaft ein gemeinsames Konsensus-Statement veröffentlicht. «Konkret sollte bei einem Patienten mit einer KHK oder einer anderen atherosklerotischen Erkrankung nach Metformin vorrangig ein GLP-1-Rezeptor-Agonist oder ein SGLT2-Inhibitor mit einem nachgewiesenen kardiovaskulären Vorteil eingesetzt werden» so Steffel. Bei Patienten mit Herzinsuffizienz oder chronischer Niereninsuffizienz (CKD) sollte nach Metformin als Zweites ein SGLT2-Inhibitor mit bei diesen Krankheitsbildern nachgewiesenem Wirkprofil zum Einsatz kommen. Wenn der SGLT2-Inhibitor aber nicht vertragen wird oder bei stark erniedrigter GFR nicht gegeben werden kann, sollte als Alternative der GLP-1-Rezeptor-Agonist verordnet werden.
2019 wurde von der ESC und der EASD eine Aktualisierung der Leitlinie vorgestellt. Danach kann bei Vorliegen einer atherosklerotischen Erkrankung die Therapie auch sofort mit einem GLP-1-RA oder einem SGLT2-Inhibitor begonnen werden, also auch ohne vorangegangene Metformin-Therapie.
Quelle: Prof. Jan Steffel, MediDays 2020, Zürich, 3.9.2020