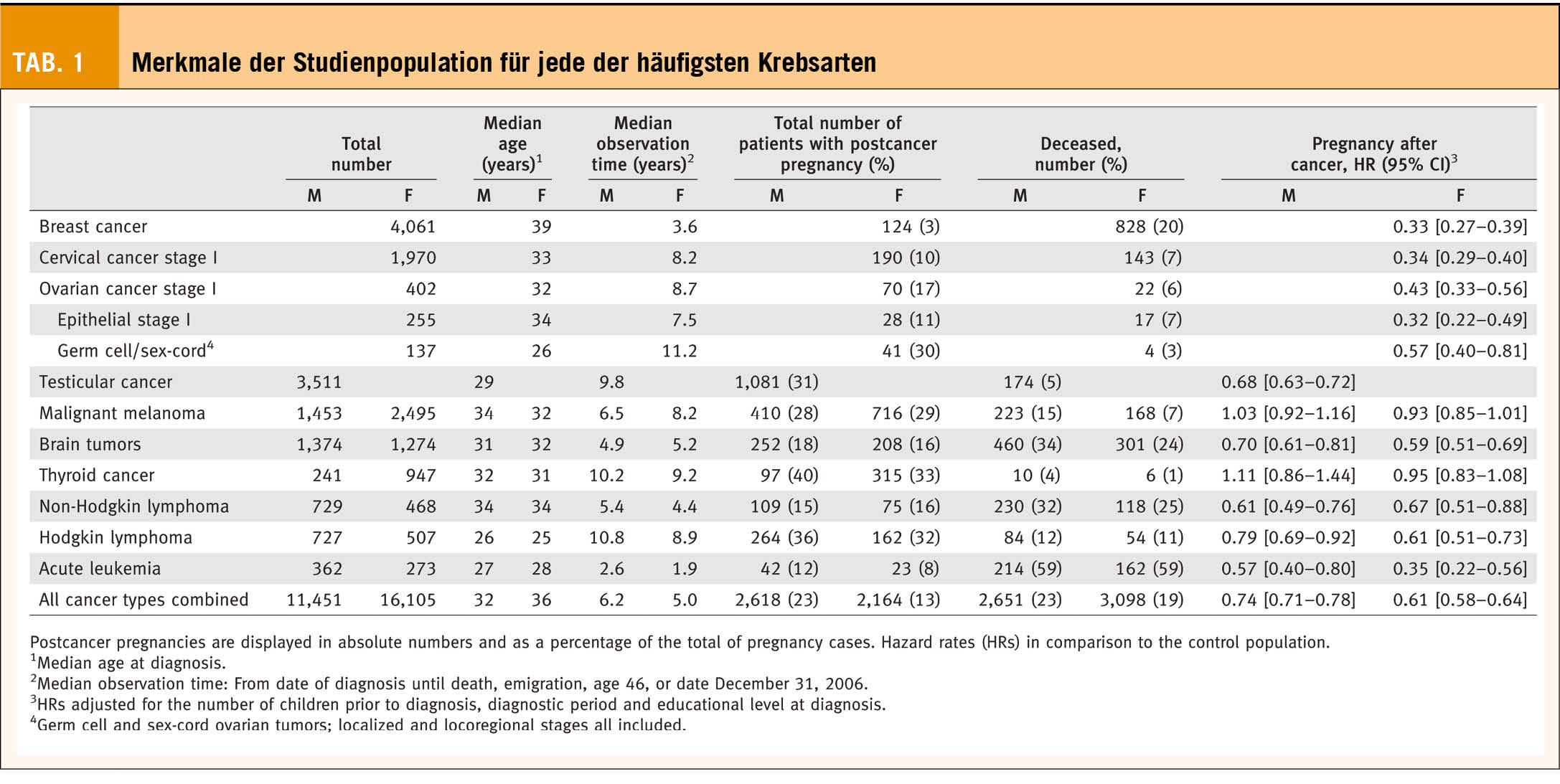
Social Egg Freezing (SF) ist eine neue und vielversprechende reproduktionsmedizinische Methode, die es ermöglicht, die altersbedingte Abnahme der Fertilität zu überwinden. Die vitrifizierten Oozyten dürfen in der Schweiz maximal 10 Jahre gelagert werden. Bei Eintritt einer Sterilität können sie aufgetaut und für eine ICSI (intrazytoplasmatische Spermieninjektion) verwendet werden. SF eröffnet nicht nur Chancen. Es ist eine für die Frau belastende und teure Option zur Erhaltung der Fruchtbarkeit, die auch Risiken aufweist.
Seit einigen Jahren besteht in der Schweiz die Möglichkeit für Frauen, ihre reifen und unbefruchteten Oozyten einzufrieren und für einen späteren Gebrauch zu lagern. Ausgangspunkt dieser neuen, sich schnell ausbreitenden Fortpflanzungsmethode waren die USA. In Europa wurde das Social Freezing einer breiteren Bevölkerung bekannt durch das Angebot von Apple und Facebook, ihren Mitarbeiterinnen die Kosten für ein SF zu erstatten. Zwar wurde und wird SF in Europa nicht nur freudig begrüsst, sondern auch kritisch diskutiert. Umso überraschender ist es, dass SF in der ansonsten der Reproduktionsmedizin gegenüber eher reservierten Schweiz bei vielen Frauen schnell Akzeptanz und eine rasch zunehmende Nachfrage gefunden hat. Bedingt ist dies – mindestens teilweise – durch die in dieser Sache für einmal, vom Parlament jedoch nicht beabsichtigte, liberale Schweizer Gesetzgebung.
Die Gründe für die zunehmende Popularität des SF sind vielfältig. So ist bei uns seit Anfang des letzten Jahrhunderts die Lebenserwartung von rund 50 auf heute weit über 80 Jahre angestiegen. Der Lebensentwurf erstreckt sich heute also auf eine um Jahrzehnte längere Zeitperiode als derjenige unserer Eltern, Grosseltern und Urgrosseltern. Es war deshalb auch kein Wunder, dass sich in dieser Zeit der Kinderwunsch in ein immer höheres Lebensalter verschoben hat. Problematisch ist jedoch, dass die Lebenserwartung der Oozyten weitgehend unverändert geblieben ist. So betrug das durchschnittliche Menopausenalter, also das Alter der letzten spontanen Ovulation und somit der letzten Möglichkeit einer Schwangerschaft, im Jahre 1900 50 Jahre, heute erst 51 Jahre. Im Bewusstsein, dass die Fertilität der Frau ab 35 rapide abnimmt, wird es für viele Frauen durch die altersbedingte Abnahme von Qualität und Zahl der Eizellen immer schwieriger Kinder zu haben (1). Methodisch entscheidend für den Durchbruch des SF war die Entwicklung der Vitrifikationstechnik, einer ultraschnellen Einfriermethode. Während bei älteren Kryokonservierungstechniken ein Grossteil der Oozyten beim Einfrier- und Auftauprozess degenerierten, darf heute davon ausgegangen werden, dass nahezu alle vitrifizierten Eizellen nach dem Auftauen intakt sind.
Indikation
Vom Social Egg Freezing muss das Medical Freezing (MF) abgegrenzt werden. In beiden Fällen geht es darum, die Fertilität zu erhalten.
Beim MF werden Gameten oder Embryonen präventiv kryokonserviert, typischerweise vor einer gonadotoxischen Therapie zur Bekämpfung eines Malignoms, welche zur kompletten Zerstörung des Follikelpools führt. Damit kann eine betroffene Patientin trotz eliminiertem Follikelpool nach der Genesung ohne heterologe Eizellspende noch schwanger werden.
Beim SF geht es darum, elektiv Keimzellen einzulagern mit dem Ziel, die bei Oozyten ab 35 Jahren schnell fortschreitende Alterung zu überwinden, die eine reduzierte Befruchtungschance und ein höheres Abortrisiko nach sich zieht. So kann auch diesen Frauen ermöglicht werden, später mit guten Chancen und den eigenen Eizellen Mutter zu werden. Für optimale Chancen sollten die Gewinnung und Einlagerung der Eizellen spätestens mit 35 Jahren erfolgen. Allerdings kann diese Altersgrenze individuell abweichen. Spätere Kryokonservierungen sind möglich. Jedoch muss die Erfolgsprognose bei Verwendung dieser Oozyten entsprechend angepasst werden. Es kann davon ausgegangen werden, dass die Erfolgschancen eines SF auf die Geburt eines Kindes gleich hoch und die Risiken vergleichbar sind wie bei der Verwendung frischer Eizellen (2).
Meistens interessieren sich in der Schweiz Frauen für ein SF, die mit 35 oder später noch nicht den richtigen Partner für die Erfüllung des Kinderwunsches gefunden haben. Eine andere wichtige Gruppe von Frauen hat sich in der zweiten Hälfte der Dreissiger von ihrem langjährigen Partner getrennt, ohne dass sie ihren Kinderwunsch aufgeben möchten. Eher die Ausnahme sind die in den Medien immer wieder kolportierten Frauen, die zugunsten ihrer Karriere den Kinderwunsch aufschieben wollen. Da das zunehmende Lebensalter ein zunehmendes Schwangerschaftsrisiko darstellt, ist von der letztgenannten Indikation auch abzuraten. Grundsätzlich ist es deswegen ratsam, in jedem Falle nicht die maximale Lagerdauer auszureizen.
Vorgehen
Prinzipiell handelt es sich beim SF um eine IVF- (In-Vitro-Fertilisation) bzw. ICSI-Behandlung (Intrazytoplasmatische Spermieninjektion), wie wir sie schon seit Jahrzehnten kennen. Im Unterschied zur Therapie bei aktuell unerfülltem Kinderwunsch wird die IVF beim SF mit der Gewinnung und Vitrifizierung der Eizellen unterbrochen (Abb. 1, 2 und 3). Erst bei späterem Bedarf – bei unerfülltem Kinderwunsch – werden die Eizellen aufgetaut, der Prozess mittels ICSI fortgeführt und die Embryonen transferiert. Gelagert werden dürfen die Gameten in der Schweiz gemäss Fortpflanzungsmedizingesetz (FMedG) maximal 10 Jahre.
Es muss vor Aufnahme der Behandlung in jedem Fall eine ausführliche Information erfolgen über den Ablauf eines SF (analog ICSI), die Chancen, die kindlichen und mütterlichen Risiken sowie die Kosten und gesetzlichen Regelungen. Dabei muss erwähnt werden, dass die Chancen abhängig sind vom Alter der Frau zum Zeitpunkt der Vitrifikation der Eizellen und der Anzahl der gewonnenen Eizellen. Für eine optimale Chance müssen 20-30 Oozyten kryokonserviert werden, was mehrere hormonelle Stimulations- und Punktionszyklen nötig machen kann. In Einzelfällen kann es vorkommen, dass wider Erwarten keine befruchtungsfähigen Oozyten gewonnen werden können. Der ganze Sammelprozess kann mehrere Monate dauern mit konsekutiven Kosten von CHF 10’000-20’000. Darin eingeschlossen sind die Kosten für die Vorabklärung, die in der Regel mindestens eine Abklärung der aktuellen Eizellreserve (AMH und AFC (Antral Follicle Count) sowie eine Infektdiagnostik umfasst.
Gesetzliche Grundlagen und Kassenzulässigkeit
SF war zum Zeitpunkt der Revisionsdiskussion des FMedG in den 90er-Jahren noch nicht bekannt. Deshalb ist das SF trotz heutigem Stirnrunzeln breiter Bevölkerungsteile in der Schweiz im aktuell gültigen Fortpflanzungsmedizingesetz nur teilweise geregelt. Die primäre Ablehnung des SF durch viele Menschen, die nach korrekter Information häufig Verständnis weicht, ist in erster Linie durch die einseitigen Medienberichte über angeblich karriereorientierte Amerikanerinnen verschuldet.
Ohne wesentliche Einschränkungen möglich ist die Gewinnung und Kryokonservierung der Eizellen. Einzig die Lagerdauer ist auf maximal 10 Jahre limitiert. Die nach dem Auftauen notwendige ICSI ist jedoch im Fortpflanzungsmedizingesetz detailliert geregelt. Diese Regelungen gelten nicht nur bei der Erfüllung eines aktuellen Kinderwunsches, sondern bei jeder ICSI und somit auch beim SF. So darf die ICSI nur bei einem heterosexuellen Paar erfolgen bei Vorliegen einer Sterilität.
Wie IVF und ICSI ist analog auch das SF in der Schweiz nicht kassenzulässig – dies im Unterschied zum Medical Freezing, bei dem seit Juli 2019 zumindest die Kosten für die Gewinnung der Gameten und deren Lagerung von den Kassen übernommen werden müssen. Dass in den USA die SF-Kosten von diversen Firmen bezahlt werden, ist dadurch begründet, dass dort die Kassenzugehörigkeit nicht eine persönliche Angelegenheit, sondern über den Arbeitsvertrag geregelt ist. Trotzdem ist diese Grosszügigkeit auch im internationalen Kontext eine Ausnahme, zumal SF beispielsweise in Österreich oder Frankreich verboten ist.
Ethische Diskussion
Seit den ersten Meldungen zum SF in den USA wird in der Öffentlichkeit der Sinn eines SF auch in unseren Breitengraden intensiv diskutiert. So wird immer wieder darauf hingewiesen, dass nur wenige Frauen auf ihre kryokonservierten Eizellen zurückgreifen (3). Dies ist aber auch zu erwarten. So geben viele Frauen ihren Kinderwunsch auf oder werden trotz fortgeschrittenem Fertilitätsalter spontan schwanger. Das SF ist also eine Art Fruchtbarkeitsversicherung. Wie bei jeder Versicherung üblich kommt es nur selten zum Schadenfall. Zudem wird das SF in vielen Ländern erst seit relativ kurzer Zeit in einem grösseren Rahmen durchgeführt. Es ist also durchaus möglich, dass in Zukunft weitere Frauen auf ihre Eizellreserven zurückgreifen müssen.
SF ist eine Antwort der Reproduktionsmedizin auf das Problem der frühzeitigen Alterung der Oozyten. Eine weitere Option ist, dass Gesellschaft und Staat es den Frauen leichter machen, Beruf und Familie miteinander zu verbinden, z.B. mit einfacherem Zugang zu Kindertagesstätten und Tagesschulen vor allem auch auf dem Lande. Das würde bestimmt viele Paare dazu motivieren, in jüngeren Jahren Kinder zu haben. Dieser Lösungsansatz kann jedoch nur von der Politik umgesetzt werden und ist kein Widerspruch zum SF. SF und bessere Vereinbarung von Beruf und Kindern sind sich ergänzende Methoden.
Ein Diskussionspunkt ist immer wieder, ob durch das SF Frauen unter Druck gesetzt werden, auch im höheren Fertilitätsalter Kinder haben zu müssen. Das kann leider nicht mit Sicherheit in jedem Fall ausgeschlossen werden. Die breite Masse der Frauen in Mitteleuropa ist aber in den letzten Jahrzehnten erfreulicherweise zunehmend selbstbewusster geworden. Das beinhaltet auch die Kontrolle der Fruchtbarkeit, sei es zur Schwangerschaftsverhütung oder zur Bestimmung des Zeitpunktes, Kinder haben zu wollen.
In den letzten Jahrzehnten konnte der Kinderwunsch bei Frauen ohne oder ohne befruchtungsfähige Eizellen mit der (heterologen) Eizellspende erfüllt werden. Allerdings ist diese reproduktionsmedizinische Methode in der Schweiz nicht zugelassen. Schätzungsweise mehrere Hundert Schweizer Paare müssen pro Jahr für eine Eizellspendenbehandlung ins europäische Ausland reisen, v.a. Spanien und die Tschechei, wo die Schweiz keine Einflussmöglichkeiten hat. SF kann also Fortpflanzungstourismus verhindern.
Im Unterschied zur heterologen Eizellspende sind beim SF, das faktisch einer Eigeneizellspende entspricht, die Schwangerschaftsrisiken geringer. So ist bekannt, dass das Präeklampsie-Risiko bei Schwangerschaften nach heterologer Eizellspende signifikant höher ist als bei der Verwendung eigener Eizellen (4).
Copyright bei Aerzteverlag medinfo AG
Senior Consultant Kinderwunschzentrum
360° Zürich
bruno.imthurn@uzh.ch
Die Autoren haben im Zusammenhang mit diesem Artikel keine Interessenskonflikte deklariert.
1. Steiner AZ, Jukic AM. Impact of female age and nulligravidity on fecundity in an older reproductive age cohort. Fertil Steril. 2016; 99:1584-8
2. Practice Committees of American Society for Reproductive Medicine; Society for Assisted Reproductive Technology. Mature oocyte cryopreservation: a guideline. Fertil Steril. 2013;99:37-43.
3. Blázquez A, García D, Rodríguez A, Vassena R, Figueras F, Vernaeve V. Is oocyte donation a risk factor for preeclampsia? A systematic review and meta-analysis. J Assist Reprod Genet. 2016;33:855-63.
4. Cobo A, García-Velasco JA, Coello A, Domingo J, Pellicer A, Remohí J. Oocyte vitrification as an efficient option for elective fertility preservation. Fertil Steril. 2016;105:755-64.