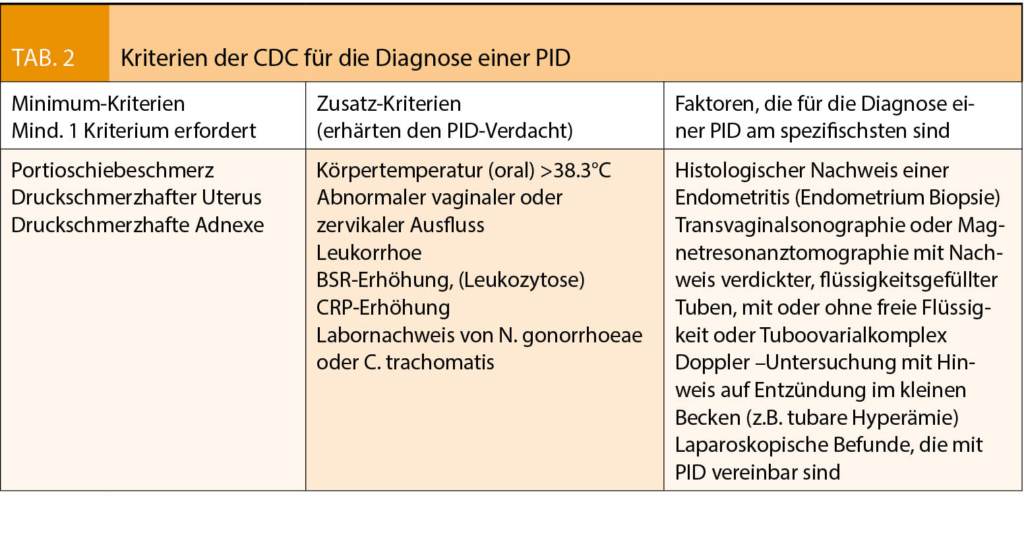
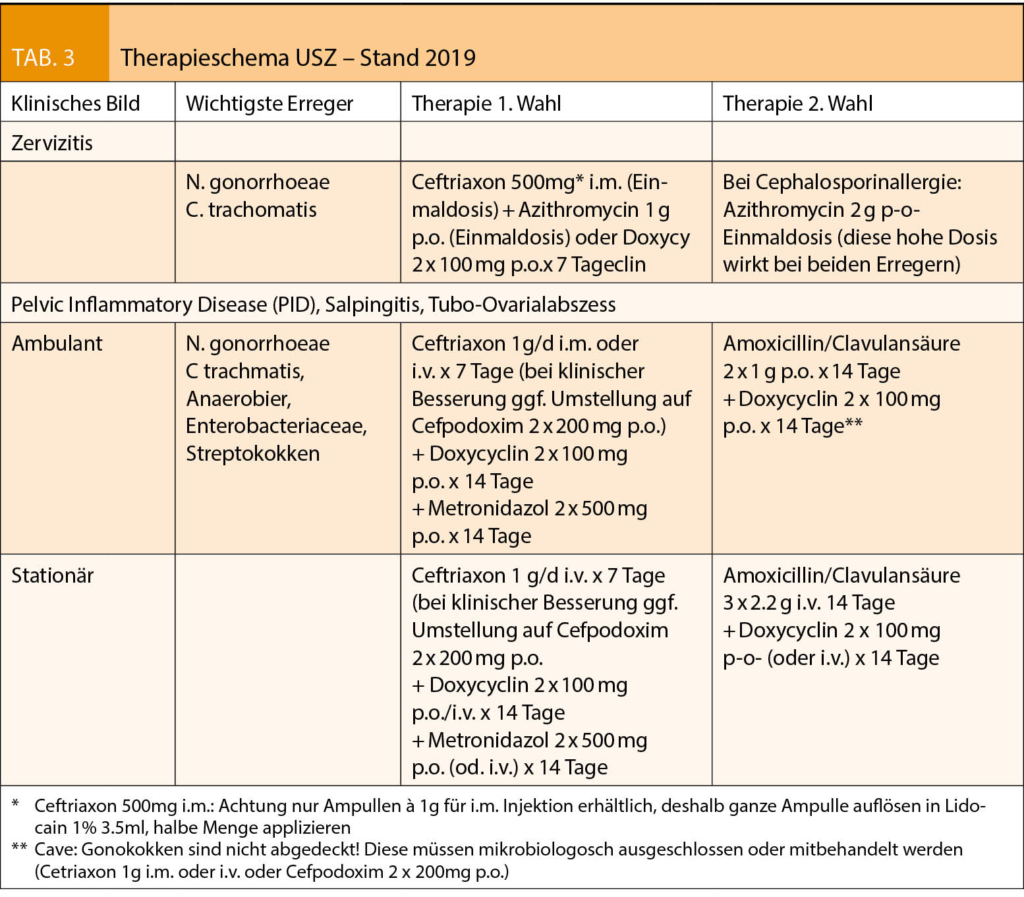
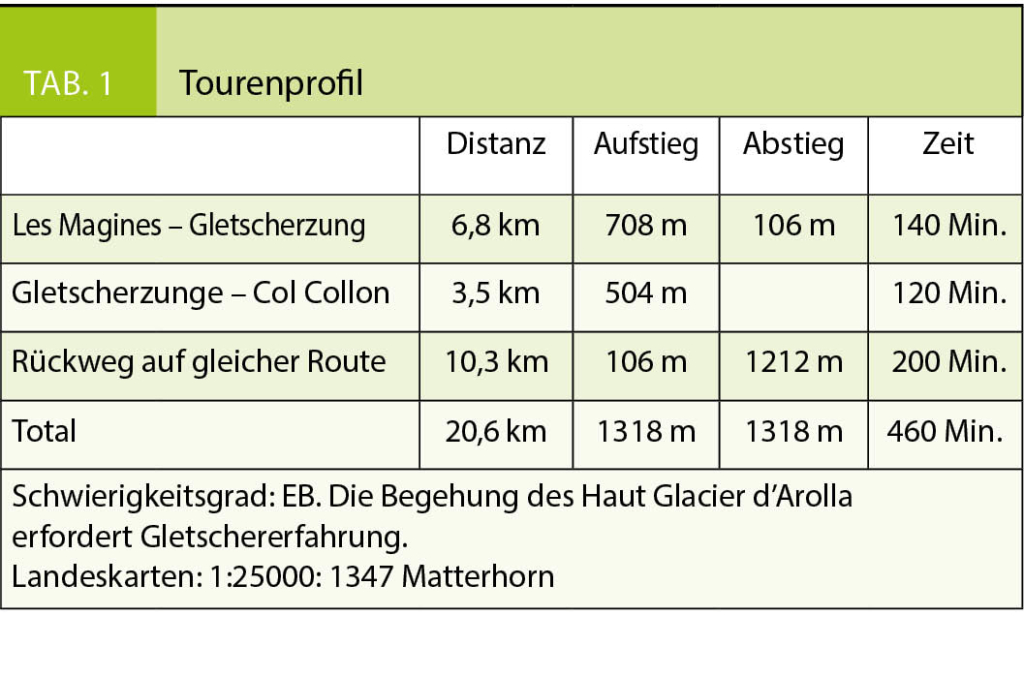
Im Gespräch mit Prof. Dr. med. Roger von Moos, Chur
Welches waren für Sie die Highlights am diesjährigen ASCO?

Der diesjährige ASCO war mehr durch Evolution als Revolution geprägt. Die ganz grossen Überraschungen und überwältigenden News blieben aus.
Zu meinen persönlichen Highlights gehören drei Studienresultate:
Die Studie Monaleesa 7 hat prä- und perimenopausale Frauen mit einem ER-positiven Tumor in eine Gruppe mit Standard endokrine Therapie (Goserelin plus Tamoxifen oder nicht steroidaler Aromataseinhibitor) gegenüber Standard endokrine Therapie plus Ribociclib verglichen (LBA 1008). Am ASCO wurde nun der sekundäre Endpunkt Gesamtüberleben präsentiert. Das mediane Überleben im experimentellen Arm war noch nicht erreicht, im Standard-Arm betrug es 40.9 Monate. Die Landmark-Analyse nach zwei Jahren zeigte ein Überleben von 72 versus 65%. Dies sind die ersten Daten für einen CDK4/6-Inhibitor, welche einen Überlebensvorteil zeigen. Natürlich sind noch viele Fragen offen, wie welche Subgruppe am meisten profitiert und ob diese Kombination wirklich für alle Frauen notwendig sein wird.
Eine zweite kleinere Studie, welche als Poster präsentiert wurde, zeigt ebenfalls interessante Resultate. Im Rahmen einer Phase-1-Studie mit Extension Cohort wurden Patienten mit Magen- respektive Colonkarzinom untersucht (Abstract 2522). Alle Patienten hatten einen mikrosatelliten stabilen Tumor. Die Patienten wurden mit Regorafenib in steigender Dosierung zusammen mit Nivolumab behandelt. Die maximal tolerable Dosis für Regorafenib lag bei 80 mg. Die Overall Response Rate lag bei 40%, beim Colonkarzinom bei 33%, beim Magenkarzinom bei 44%. Das progressionsfreie Überleben beim Colonkarzinom lag bei 6.3 Monaten, beim Magenkarzinom bei 5.8 Monaten. Das sind sehr ermutigende Resultate für eine solch stark vorbehandelte Gruppe mit MSS-Tumoren. Auf jeden Fall sollte diese Kombination in diesen als auch anderen Entitäten weiter untersucht werden.
Last but not least zeigten die Kanadier um den Studienleiter Marc Clemons die ersten Vergleichsdaten von Denosumab alle 12 versus alle 4 Wochen (Abstract 11501). Im REaCT-BTA Trial wurden Patientinnen mit ossär metastasiertem Mammakarzinom oder Patienten mit metastasiertem Prostatakarzinom eingeschlossen. Ob eine Vortherapie oder keine durchgeführt wurde war egal. Der primäre Endpunkt war Quality of life, der sekundäre Endpunkt Rate der symptomatischen skelettalen Events (SSE). Die Studie lief über 1 Jahr und es wurden insgesamt 263 Patienten eingeschlossen. Betrachtet man die Subgruppe der Patienten mit Denosumab, waren 77 versus 71 Patienten in den zwei Armen. Für die Gesamtgruppe war die Studie im primären Endpunkt Lebensqualität positiv. Die postulierte Gleichwertigkeit von Denosumab alle 12 versus alle 4 Wochen mit dem Endpunkt SSE kann durch die Studiendaten aber in keiner Weise gestützt werden. Trotz interessantem Ansatz muss hier auf die SAKK-Studie 96/12 (REDUSE) gewartet werden.
Welche Resultate/Erkenntnisse haben Sie überrascht? Positiv oder negativ?
Wie bereits oben erwähnt, sind die grossen Überraschungen am ASCO ausgeblieben. Möglicherweise wird aber bereits im Herbst am ESMO in Barcelona wieder Highlight nach Highlight präsentiert. Durch die stetigen sensationellen Resultate der letzten Jahre ging man natürlich auch mit sehr grossen Erwartungen nach Chicago.
Welche Erkenntnisse haben für Ihre tägliche Praxis die grösste Bedeutung?
Schaut man alle Resultate im Detail an, so geht es immer mehr in Richtung individualisierte Therapie. Die Möglichkeiten der therapeutischen Optionen nehmen exponentiell zu, viele Fragen aus der täglichen Praxis bleiben aber offen. So zum Beispiel: Kann ich Patienten, die nicht durch die Ein- und Ausschlusskriterien der Studien abgedeckt waren genau gleich behandeln? Sind in diesen Patienten die Toxizitäten und die Vorteile gleich? Hier haben wir leider keinerlei Antworten. Ein weiteres Problem ist die Sequenz der Therapien. Auch hier kriegen wir meist keine Antworten, ob wir zuerst die Therapie A und dann B und C nehmen sollen oder zuerst C dann A und dann B.
Welches sind die Bereiche mit dem noch grössten Forschungsbedarf?
Wir haben wieder viele Resultate für den durchschnittlichen Patienten gehört. Welche Patientengruppe aber am meisten oder kaum profitiert, wissen wir nicht. Es sind viel mehr Anstrengungen nötig, zielgerichtete Therapien auch gezielt nur den Patienten zu verabreichen, welche am meisten profitieren. Daneben braucht es mehr Forschung zur optimalen Dosierung von Substanzen, besseres Nebenwirkungsmanagement, und Fragen zur Therapiesequenz müssen gelöst werden. In diesen Bereichen wird die SAKK weitere Anstrengungen vornehmen.
Wie sehen Sie die Schweiz als Forschungsplatz am ASCO repräsentiert?
Die SAKK ist an den grossen Kongressen jeweils gut repräsentiert. Natürlich können wir nicht jedes Jahr gross auftreten, für das sind wir zu klein und das Studienportfolio in der Gesamtzahl ist zu gering. Dieses Jahr durften wir viele Gespräche mit unseren Partnern zu neuen Studienideen besprechen. Insgesamt bin ich mit den Resultaten zufrieden.
Eleonore E. Droux
Im Gespräch mit PD Dr. med. Richard Cathomas, Chur
Welches waren für Sie die Highlights am diesjährigen ASCO?

Ich finde, dass ASCO dieses Jahr ein sehr gutes Motto für den Kongress gefunden hat:«Caring for every patient, learning from every patient». Tatsächlich ist das unsere tägliche Aufgabe und Herausforderung und einer der Gründe, warum die Arbeit als Onkologe Freude macht. Wenn wir zudem gemeinsam von jedem Patienten lernen und dieses Wissen weitergeben, dann können sowohl Patienten wie Ärzte von diesem grossen Erfahrungsschatz profitieren. Passend zum Motto wurden in verschiedenen Sessions die Schwierigkeiten in der täglichen Patientenbetreuung thematisiert. Dazu gehören auch Ungerechtigkeiten beim Zugang zu Therapien; dieses Thema wurde sogar in der Plenary session aufgenommen (Abstract LBA1). Diese Problematik betrifft jedoch nicht nur die USA, sondern zunehmend auch die Schweiz und daher sollten wir die Entwicklung mitgestalten.
Welche Resultate/Erkenntnisse haben Sie überrascht? Positiv oder negativ?
Wie auch in anderen Bereichen, so stand der ASCO 2019 auch im urogenitalen Bereich im Zeichen einer gewissen Konsolidierung der Resultate. Insofern gab es nicht so viele neue Erkenntnisse. Etwas überraschend war, dass die Kombination von Abirateron und Enzalutamid beim metastasierten kastrationsresistenten Prostatakarzinom (mCRPC) in einer grossen randomisierten Studie keine Verbesserung gegenüber einer Monotherapie mit einer der beiden Substanzen zeigte (Abstract 5008). Enttäuschend war auch das Resultat einer Studie Metformin beim mCRPC: die Zugabe von Metformin zu Docetaxel hatte keinerlei Einfluss auf die Wirksamkeit, aber führte zu etwas verstärkter Toxizität (Abstract 5004).
Als positive Überraschung zu werten ist das Resultat einer Phase-2-Studie mit dem Antibody-drug conjugate Enfortumab vedotin, das gegen Nectin-4 auf Urothelkarzinomzellen gerichtet ist. Bei stark vorbehandelten Patienten (Chemotherapie und Immuntherapie) mit metastasiertem Urothelkarzinom wurde eine Ansprechrate von 44% und ein mittleres Überleben von mehr als 11 Monaten gezeigt bei akzeptabler Toxizität (Abstract LBA4505).
Welche Erkenntnisse haben für Ihre tägliche Praxis die grösste Bedeutung?
Praxisrelevant sind die Resultate der beiden grossen Phase-3-Studien für Patienten mit
metastasiertem hormonsensitiven Prostatakarzinom (mHSPC): sowohl mit der Gabe von Apalutamid (TITAN-Studie, Abstract 5006, Publikation im NEJM) wie auch mit Enzalutamid (ENZAMET-Studie, Abstract LBA2, Publikation im NEJM) kann das Überleben dieser Patienten signifikant verlängert werden. Beide Substanzen ergänzen nun die Therapieoptionen für Pateinten mit neu diagnostiziertem mHSPC. Diese Resultate bestätigen vorangehende Studien mit Abirateron sowie Docetaxel in der gleichen Population. Interessant an beiden Studien war der Einschluss von Patienten mit vorangehender Gabe von Docetaxel. Für diese Patienten schien die zusätzliche Gabe von Apalutamid oder Enzalutamid keinen Einfluss auf das Gesamtüberleben zu haben.
Wichtig ist auch das Update der CARMENA-Studie zum Einsatz der Nephrektomie beim metastasierten Nierenzellkarzinom (Abstract 4508). Die Studie wurde im vergangenen Jahr in der Plenary session vorgestellt und im NEJM publiziert, aber sehr kontrovers diskutiert. Das Update zeigt nun, dass die zytoreduktive Nephrektomie bei Patienten der intermediären Risikogruppe gemäss IMDC, die nur einen Risikofaktor aufweisen, ihren Stellenwert behält. Für Patienten mit mehr als einem Risikofaktor soll jedoch primär eine Systemtherapie begonnen werden und die Nephrektomie allenfalls im Verlauf bei gutem Ansprechen erfolgen.
Welches sind die Bereiche mit dem noch grössten Forschungsbedarf?
Nach wie vor fehlen für die immer häufiger angewendeten Immuntherapien verlässliche prädiktive Biomarker. Trotz grosser Anstrengungen in vielen verschiedenen Studien hat sich bislang immer noch kein Marker wirklich etablieren können. Interessant in diesem Zusammenhang war eine retrospektive Analyse bei Melanompatienten , die mit Checkpoint-Inhibitoren behandelt worden waren: Der Nachweis einer Erhöhung von CRP oder Interleukin-6 ist ein starker negativer prognostischer Faktor (Abstract 100). Beide Laborwerte sind einfach zu bestimmen und günstig und könnten uns im Alltag hilfreich sein.
Im Bereich des Prostatakarzinoms müssen für viele Patienten mittlerweile mehrjährige Therapien mit intensivierter Androgendeprivation vorgenommen werden. Hier erscheint es sinnvoll, Ansätze für eine Deeskalierung zu prüfen. Allenfalls könnte weniger auch mal mehr sein.
Wie sehen Sie die Schweiz als Forschungsplatz am ASCO repräsentiert?
Am diesjährigen ASCO war die Schweiz weniger präsent als in den Vorjahren. Aufgrund der vielen laufenden und gut rekrutierenden SAKK-Studien in vielen verschiedenen Bereichen ist damit zu rechnen, dass sich dies bald wieder ändern wird. Die Schweiz hat den grossen Vorteil, dass wir über ein gut funktionierendes Netzwerk verfügen und so relevante Fragestellungen angehen können. Ich freue mich auf jeden Fall bereits jetzt auf die Schweizer Präsentationen an kommenden ASCO-Kongressen!
Eleonore E. Droux
Im Gespräch mit Prof. Dr. med. Dieter Köberle, Basel
Welches waren für Sie die Highlights am diesjährigen ASCO?

Aus Sicht der Gastrointestinalonkologie waren dies zwei Studien: Die IDEA-Analyse zum Kolonkarzinom im Stadium II mit Risikofaktoren und die erste positive randomisierte Studie zur Präzisionsonkologie beim metastasierten Pankreaskarzinom. Beide Studien sind praxisrelevant und werden unter Punkt 3 näher ausgeführt. Daneben gab es ein reichhaltiges Programm zu diversen Themen der GI-Tumoren, welche interessante Erkenntnisse gebracht haben – in Summe ein hochattraktives Meeting für diesen Fokus.
Das Meeting selbst stand unter dem Namen «Caring for every patient, learning from every patient». Betreffend «Caring», bzw. «patient care» fanden sich, wie auch in den Vorjahren, zahlreiche und beachtenswerte Beiträge am ASCO-Meeting. Die Parole «learning from every patient» ist hochrelevant, da weiterhin nur ein Bruchteil der Patienten in klinischen Studien behandelt werden und die Majorität aus vielen Gründen ausgeschlossen bleibt. Der gemeinsam nutzbare Erkenntnisgewinn aus dieser riesen Ressource liegt noch brach. Das Thema «real-world evidence» hat enormes Potenzial , die onkologische Versorgung zu verbessern, vorbehaltlich der grundsätzlichen Bereitschaft und mittelfristig der technischen Lösungen zum Datenaustausch, sowie einer übergeordneten Strategie, aus diesen Daten einen Nutzen zu generieren.
Welche Resultate/Erkenntnisse haben Sie überrascht? Positiv oder negativ?
Ein Beispiel einer positiven Überraschung war für mich eine Studie aus dem UK zum metastasierten Magen- und Speiseröhrenkarzinom (Abstract 4006). Es handelt sich um die bislang grösste Studie für ältere und schwächere Patienten, bei der die Frage gestellt wurde, ob eine XELOX-Chemotherapie mit 100%, 80% oder 60% der Zieldosis gegeben werden soll, ohne dass ein relevanter Nachteil entsteht (Non-Inferioritätsstudie). Eingeschlossen wurden 512 Patienten mit einem Durchschnittsalter von 76 Jahren. Mehr als die Hälfte der Patienten wurde als sehr schwach eingestuft. Betreffend Lebenszeit, wie auch progressionsfreie Zeit, ergab sich keine Unterlegenheit für die 60% Dosis, welche auch in der sogenannten «overall treatment utility» (einer Betrachtung von klinischem Profit, Patientenzufriedenheit, Toxizität und Lebensqualität) am besten abgeschnitten hat.
Eine Enttäuschung war für mich die KEYNOTE-240-Studie, welche eine Immuntherapie gegenüber BSC in der zweiten Behandlungslinie beim HCC untersucht hat. Diese randomisierte Studie hat negative Ergebnisse präsentiert. Die entstandene Enttäuschung beruht auf der (weiter bestehenden) Erwartung einer Wirksamkeit von Checkpoint-Inhibitoren beim HCC, basierend auf verschiedenen Phase-II-Studien. Weitere, gross angelegte Studien beim HCC werden folgen, weswegen es aktuell voreilig wäre, breitere Schlüsse aus der KEYNOTE-240-Studie zu ziehen.
Welche Erkenntnisse haben für Ihre tägliche Praxis die grösste Bedeutung?
Die IDEA-Analyse (Abstract 3505) zum Kolonkarzinom im Stadium II mit Risikofaktoren zeigt, dass man mit einer XELOX-Chemotherapie über 3 Monate den Patienten eine zeitverkürzte Alternative zu einer 6-monatigen Chemotherapie mit FOLFOX oder mit Capecitabine (mono) anbieten kann. Für mich stellt dies eine attraktive Variante für die Praxis dar.
Das Thema Olaparib beim metastasierten Pankreaskarzinom (Abstract LBA 4, vgl. auch die entsprechende Publikation im NEJM) ist ein erstes Indiz, dass ein zielgerichteter Therapieansatz beim Pankreaskarzinom möglich ist. Die praktische Umsetzung lässt aber noch viele Fragen offen. Aus meiner Sicht sollte bei jüngeren Patienten mit metastasiertem Pankreaskarzinom, insbesondere, wenn eine Familienanamnese vorliegt und/oder ein gutes Ansprechen auf FOLFIRINOX, eine Keimbahnanalyse auf BRCA 1&2 vorgenommen werden. Bei Nachweis einer gBRCA-Mutation erweitert eine Therapie mit Olaparib das bestehende Behandlungsspektrum und verspricht bei Erreichen einer Remission unter dieser Therapie eine chemotherapiefreie Zeit von rund 2 Jahren.
Welches sind die Bereiche mit dem noch grössten Forschungsbedarf?
Die personalisierte Onkologie macht zahlreiche Fortschritte – dazu zählte eine vielbeachtete ASCO-Präsentation zu frühen klinischen Daten von einem neuen Molekül namens AMG 510, einem oralen KRASG12C-Inhibitor. Dieser, wie auch andere KRAS-Inhibitoren werden hoffentlich die bislang verschlossene Tür zu den KRAS-getriebenen Tumoren öffnen und damit – aufgrund ihrer hohen Mutationsfrequenz – einen Meilenstein in der Onkologie bilden. Frühe Daten wohlgemerkt, die aber vielversprechend sind!
Eleonore E. Droux
Im Gespräch mit Prof. Dr. med. Christoph Renner, Zürich
Welches waren für Sie die Highlights am diesjährigen ASCO?

Bezogen auf die Hämato-Onkologie waren die High-lights recht dünn gesät. Zu erwähnen sind 2 Studien:
1. CASSIOPEIA mit der Frage der CD38 MAb - Therapie in Kombination mit dem Triplet VTD als Induktion in der Erstlinientherapie von bisher unbehandelten fitten Myleom-Patienten.
2. Venetoclax + Obinutuzumab in der Erstlinien-Behandlung komorbider CLL-Patienten für einen definierten Zeitraum von 12 Monaten.
In beiden Studien war der experimentelle (neue) Arm dem bisherigen Standard überlegen und legt damit einen Wechsel im Therapiealgorithmus nahe.
Welche Resultate/Erkenntnisse haben Sie überrascht? Positiv oder negativ?
Oben genannte Resultate waren vielleicht nicht überraschend, aber haben erfreulicherweise doch gezeigt, dass Medikamente mit Wirksamkeit in sog. späteren Therapielinien auch in der Erstlinientherapie wirksam sind und sich gut mit bestehenden Medikamenten kombinieren lassen. Das ist vielversprechend. Enttäuschend aus hämato-onkologischer Sicht waren die Daten zum Hodgkin-Lymphom und den aggressiven Lymphomen, da wurden schlicht keine wegweisenden Studiendaten präsentiert.
Welche Erkenntnisse haben für Ihre tägliche Praxis die grösste Bedeutung?
Schwierig abzuschätzen, da sämtliche Studien bzw. die eingesetzten Medikamente in der verabreichten Form einen Off-Label use darstellen und damit einer Kostengutsprache durch die Krankenkassen bedürfen. Prinzipiell würde man aber gerne die neuen Medikamente frühzeitig zum Wohle der Schweizer Patienten einsetzen.
Welches sind die Bereiche mit dem noch grössten Forschungsbedarf?
Patienten mit frühem Rezidiv. Dies gilt sowohl für Patienten mit Lymphomen als auch Myelomen. Für beide Entitäten gilt, dass ein frühes Rezidiv bzw. eine primär refraktäre Situation mit einer sehr raschen Krankheitsprogression einhergeht. Auch wenn zum Teil wirksame Medikamente zur Verfügung stehen, so sind die Kombinationsmöglichkeiten nahezu unbegrenzt und es Bedarf einer intensiven Studientätigkeit.
Wie sehen Sie die Schweiz als Forschungsplatz am ASCO repräsentiert?
Auch dies ist schwierig. Die Schweiz wird keine eigenständigen grossen Studien durchgführen können. Aufgrund der zunehmenden Fragmentierung der Erkrankungen (z.B. durch die molekulare Definition von Subgruppen) fehlen uns die Patientenzahlen. Daher können wir in der Regel nur kleinere Phase-I/II-Studien im Sinne einer «Hypothesis-generating»-Studie durchführen.
Eleonore E. Droux
Im Gespräch mit Prof. Dr. Dr. Markus Jörger, St. Gallen
Welches waren für Sie die Highlights am diesjährigen ASCO?

Die wichtigsten und praktisch relevantesten Highlights dieses Jahr kamen aus den Bereichen des androgensensitiven Prostatakarzinomes, des fortgeschrittenen Magenkarzinomes und des fortgeschrittenen Pankreaskarzinomes. Die TITAN-Studie zeigte einen Überlebensvorteil durch Addition des Androgenrezeptorblockers Apalutamid zu einer konventionellen Androgenblockade in Patienten mit metastasiertem, androgensensitivem Prostatakarzinom (HR = 0.67, P = 0.005). Die ENZAMET-Studie untersuchte ebenfalls Patienten mit metastasiertem, androgensensitivem Prostatakarzinom, und zwar wurde Enzalutamid verglichen mit einem nichtsteroidalen Antiandrogen (Bicalutamid, Nilutamid, Flutamid), und beide Patientengruppen erhielten eine konventionelle Androgenblockade und konnten auch Docetaxel erhalten haben. Auch die ENZAMET - Studie zeigte einen Überlebensvorteil unter Enzalutamid (HR = 0.66, P = 0.002).
Die Keynote-062 Studie untersuchte Pembrolizumab versus Standardchemotherapie versus Pembrolizumab und Standardchemotherapie in Patienten mit fortgeschrittenem, PDL1-positivem, HER2-negativem Magenkarzinom in der ersten Therapielinie. Pembrolizumab präsentierte sich als nicht-inferior gegenüber Chemotherapie, allerdings war die Kombination von Pembrolizumab und Chemotherapie auch superior gegenüber Chemotherapie. In Patienten mit einem PDL1 CPS von ≥10 war Pembrolizumab allerdings einer Chemotherapie signifikant überlegen (HR = 0.69, P < 0.05). Die POLO-Studie schliesslich untersuchte den Wert einer Olaparib-Erhaltungstherapie in Patienten mit fortgeschrittenem Pankreaskarzinom nach mindestens einer Krankheitsstabilisierung unter Chemotherapie. Alle Patienten hatten Keimbahnmutationen in BRCA1 oder BRCA2. Das progressionsfreie Überleben wurde durch Olaparib deutlich verbessert (HR 0.53, = 0.004), das Gesamtüberleben allerdings blieb kaum verändert (HR = 0.91, P = 0.68). Die NCCN-Richtlinien empfehlen in der Zwischenzeit die Testung von Patienten mit fortgeschrittenem Pankreaskarzinom auf BRCA-Mutationen, was auch eine entsprechende genetische Beratung mit sich bringt.
Welche Resultate/Erkenntnisse haben Sie überrascht? Positiv oder negativ?
Enttäuscht haben die Resultate der ANNOUNCE-Studie, welche keinen Vorteil des anti-PDGFRa monoklonalen Antikörpers Olaratumab zu Doxorubicin gegenüber Doxorubicin- Monotherapie in Patienten mit fortgeschrittenem Weichteilsarkom zeigen konnte. Diese Resultate waren im Januar diesen Jahres bereits vom Hersteller verkündet worden und werden die provisorische FDA-Zulassung von Olaratumab in dieser Indikation beenden. Ebenfalls enttäuschend waren Resultate der APACT-Studie, welche keinen Benefit einer Hinzugabe von Abraxane zu Gemzitabine in der adjuvanten Situation beim Pankreaskarzinom aufzeigen konnte (DFS: HR = 0.88, P = 0.18). Positiv überrascht haben sehr vielversprechende Daten für einige frühklinische Substanzen beim Bronchialkarzinom, etwa JNJ-732 (28% Tumoransprechen beim EGFR-mutierten Bronchialkarzinom nach Osimertinib), U3-1402 (31% Tumoransprechen beim EGFR-mutierten Bronchialkarzinom nach Osimertinib), Poziotinib (55% Tumoransprechen beim EXON20-mutierten Bronchialkarzinom), Tepotinib (58% Tumoransprechen beim MET-Exon14 mutierten Bronchialkarzinom), BLU-667 (60% Tumoransprechen beim RET-mutierten Bronchialkarzinom) oder AMG510 (30% Tumoransprechen beim KRAS G12C-mutierten Bronchialkarzinom).
Welche Erkenntnisse haben für Ihre tägliche Praxis die grösste Bedeutung?
Die Resultate der TITAN- und ENZAMET-Studien werden die neuen Androgenrezeptorblocker im Setting des metastasierten, hormonsensitiven Prostatakarzinoms einführen. Die
Daten der Keynote-062 Studie werden gewissen Patienten mit fortgeschrittenem PDL1-positivem, HER2-negativem Magenkarzinom eine Alternative zur Chemotherapie bieten.
Welches sind die Bereiche mit dem noch grössten Forschungsbedarf?
Es gibt leider weiterhin einige Tumorentitäten, welche nur wenige Fortschritte in der Behandlung erzielen konnten, insbesondere das Glioblastom, die Sarkome sowie die kleinzelligen Karzinome. Hier herrscht der grösste Forschungsbedarf. Grosse Aufmerksamkeit dürfte das Thema «synthetische Lethalität» bei soliden Tumoren in den nächsten Jahren erhalten. Nachdem dieses Prinzip für die PARP-Inhibitoren klar aufgezeigt wurde, gibt es eine Vielzahl neuerer Substanzen, die ebenfalls zielgerichtet – und möglicherweise präferentiell in Kombination – effektiv eingesetzt werden können, etwa Inhibitoren von ATR, WEE1, CKH u.a.m.
Eleonore E. Droux
Im Gespräch mit Prof. Dr. Reinhard Dummer, Zürich
Welches waren für Sie die Highlights am diesjährigen ASCO?

Im Themenbereich Hautkrebs gab es einige beachtenswerte Beiträge. Ein Schwerpunktthema war die Behandlung von Patienten mit Hirnmetastasen. Hier hat eine grosse internationale Studie den Stellenwert der adjuvanten Ganzhirnbestrahlung (zusätzlich zu stereotaktischer Bestrahlung oder Operation) untersucht. Diese sehr aufwändige Studie in der ca. 200 Patienten randomisiert wurden, zeigte ganz klar, dass die adjuvante Ganzhirnbestrahlung keinen Nutzen für Melanompatienten bringt. Dies bestätigt das Vorgehen in der Schweiz und zeigen insbesondere die Entscheidungen des Hautkrebstumorboards am Universitätsspital, die die Ganzhirnbestrahlung nur in Ausnahmefällen empfehlen.
Gleich in der anschliessenden Präsentation wurden Resultate zur Kombinationsbehandlung von Ipilimumab und Nivolumab gezeigt. Wie schon im Vorjahr konnte eindeutig gezeigt werden, dass Patienten mit kleinen Hirnmetastasen ähnlich gut auf die Kombinationsimmunbehandlung reagieren wie Patienten ohne Hirnmetasten. Die Ansprechrate im Gehirn ist durchaus vergleichbar mit der ausserhalb des ZNS. Nun wurden zusätzliche Patienten untersucht, die eine höhere Tumorlast im Gehirn zeigten. Die Auswertung dieser Patienten war leider weniger erfreulich. Nur ca. 20% der Patienten zeigten die gewünschten Resultate. Diese Remissionsrate ist etwa nur halb so hoch wie die bei Patienten mit kleiner Tumorlast im ZNS. Das bestätigt die Notwendigkeit weiterer Untersuchungen, insbesondere zur Kombinationstherapie von Kinase-Inhibitoren, Immunmodulatoren und radiotherapeutischen Therapieverfahren.
Weitere Highlights waren die aktuellen Ergebnisse der neoadjuvanten Therapieansätze. Darunter verstehen wir eine Systemtherapie vor der operativen Entfernung von Melanommetastasen. Alle Therapieverfahren wurden inzwischen im neoadjuvanten Setting untersucht einschliesslich Immuntherapie, zielgerichtete Behandlung und replizierenden Herpesviren. Bei allen kommt es zu einem histologischen dokumentierten kompletten Verschwinden von Melanommetastasen, das mit einem sehr positiven Langzeiteffekt verbunden ist.
Welche Resultate/Erkenntnisse haben Sie überrascht? Positiv oder negativ?
Überrascht haben mich die Resultate einer neoadjuvanten Studie mit dem replizierenden Herpesvirus T-VEC bei Patienten mit Melanom. Diese nur 12 Wochen dauernde
Behandlung hat zu einer überraschend deutlichen Verbesserung des Rezidiv-freien Intervalls geführt. Soweit beurteilbar wahrscheinlich auch zu einer Verbesserung des Gesamtüberlebens. Sehr vielversprechend sind auch neue rekombinante T-Zell-Rezeptoren für die Behandlung des Aderhautmelanoms. Negative Überraschungen blieben weitgehend aus. So lagen die 5-Jahres-Überlebensrate bei der Behandlung mit kombinierten Kinase-Inhibitoren (Dabrafenib und Trametinib) und die 4-Jahres-Überlebensrate mit der Kombination Encorafenib und Binimetinib in dem Bereich, der erwartet werden durfte.
Bestätigt wurden auch positive Behandlungsergebnisse mit dem Anti-PD1-Antikörper Cemiplimab bei Patienten mit fortgeschrittenen Plattenepithelkarzinom der Haut.
Welche Erkenntnisse haben für Ihre tägliche Praxis die grösste Bedeutung?
Als grosses international anerkanntes Forschungszentrum haben wir an vielen der beschriebenen Projekte federführend mitgearbeitet und kennen ihre Bedeutung. Diese Ergebnisse fliessen schon sehr früh in unsere täglichen Therapieentscheidungen ein. Insbesondere ist der Einschluss in klinischen Studien zu erwähnen. Das führt dazu, dass wir durchschnittlich neue therapeutische Verfahren 2-3 Jahre vor der Einführung einsetzen. Das gilt aktuell zum Beispiel für die Behandlung von Patienten mit einer 3-fachen Immuntherapie oder mit einer Kombinationsbehandlung aus 2 Kinase-Inhibitoren sowie einem immunmodulatorischen Antikörper. Somit werden unsere internen Algorithmen nicht geändert.
Welches sind die Bereiche mit dem noch grössten Forschungsbedarf?
Der grösste Forschungsbedarf besteht meines Erachtens im Bereich der Biomarker. Es ist äusserst wichtig, Patienten zu identifizieren, die von bestimmten Behandlungsansätzen profitieren bzw. Patienten, die nur einen Behandlungsansatz benötigen, damit Kosten und Nebenwirkungen reduziert werden können.
Daneben ist es äussert dringend notwendig, Behandlungsoptionen für seltene Melanomformen wie das Aderhautmelanom oder die Schleimhautmelanome zu entwickeln. Entsprechende Studien sind inzwischen am Universitätsspital Zürich in der Dermatologischen Klinik etabliert worden.
Wie sehen Sie die Schweiz als Forschungsplatz am ASCO repräsentiert?
Die Schweiz ist ein Land mit höchster medizinischer Qualität und mit sehr guter allgemeiner Versorgung. Das Schweizer Gesundheitssystem erhebt zu Recht den Anspruch auf einen der besten Plätze in der Welt. Leider ist dies aus meiner Sicht an internationalen Kongressen nicht genügend zu sehen. Dies liegt in erster Linie daran, dass die Fallzahlen in klinischen Studien eingebracht werden und die Fallzahlen für Biomarker-Analysen zu gering sind. Hier wäre es zwingend notwendig, dass die universitären Zentren, die diese Forschung vorantreiben, durch die niedergelassenen Onkologen besser unterstützt werden und Patienten gezielt zur Behandlung in klinischen Studien zugewiesen werden. Leider sehe ich in den letzten Jahren genau die gegenteilige Entwicklung. Unter wirtschaftlichem Druck macht man erst einmal das, was man auch peripher machen kann und schickt den Patienten erst spät, oft ist es dann schon zu spät für klinische Studien. Ein Umdenken wäre dringend angezeigt.
Eleonore E. Droux
Im Gespräch mit PD Dr. Aurelius Omlin, St.Gallen
Welches waren für Sie die Highlights am diesjährigen ASCO?

Das Highlight am ASCO ist jeweils die Interaktion mit Kolleginnen und Kollegen aus aller Welt. Dieser Austausch, die Diskussionen und Interpretationen helfen, das neu erworbene Wissen in den Kontext der bestehenden Informationen zu integrieren.
Welche Resultate/Erkenntnisse haben Sie überrascht? Positiv oder negativ?
Gross überraschende Erkenntnisse gab es dieses Jahr keine am ASCO, aber es gibt immer Erweiterungen und neue Aspekte, welche evtl. auch in Zukunft wichtig sein könnten. Interessant waren die Daten aus dem Royal Marsden/ICR zur PSMA-Expression an Tumorbiopsien, präsentiert von Dr. Paschalis. Die grosse Intra- und Inter-Patienten-Variabilität war uns so sicher nicht bewusst. Diese Information kann wichtig sein bei der Interpretation von Daten zur Radio-Liganden-Therapie (RLT) mittels Lutetium-177 (Lu-177) markierten PSMA-Antagonisten. Diese Therapie ist in der Schweiz noch nicht verfügbar und bislang liegt nur eine prospektive Studie mit weniger als 50 behandelten Männern vor, grosse
prospektive und randomisierte Studien sind am Laufen.
Welche Erkenntnisse haben für Ihre tägliche Praxis die grösste Bedeutung?
Zwei Studien wurden zum metastasierten kastrations-sensitiven Prostatakarzinom präsentiert (TITAN, ENZAMET), welche zeigen, dass die neuen Androgenrezeptor-Antagonisten Apalutamide und Enzalutamide in Kombination mit ADT zu einem Gesamtüberlebensvorteil führen gegenüber ADT alleine. Allerdings gibt es in dieser Indikation bereits zwei therapeutische Optionen (Abiraterone und Docetaxel) und somit stellen die neuen Resultate mehr eine Erweiterung der Therapie-Möglichkeiten in diesem Bereich dar.
Welches sind die Bereiche mit dem noch grössten Forschungsbedarf?
Beim Prostatakarzinom sind es ganz klar prädiktive Marker, welche bislang leider mehrheitlich fehlen. Dies hat vor allem Auswirkungen bei der Wahl der Therapien, es gilt überwiegend noch der «one-size fits all»-Approach.
Wie sehen Sie die Schweiz als Forschungsplatz am ASCO repräsentiert?
Im Uro-onkologischen Bereich war, soweit ich das überblicken kann, die Schweiz nur minimal vertreten. Prof. Silke Gillessen hat eine Education Session zum Thema «Disparities in Prostate Cancer» geleitet und eine Discussion von 3 Abstracts in der Session «Symptoms and Survivorship» geführt.
Eleonore E. Droux
Im Gespräch mit Prof. Dr. Silke Gillessen, St.Gallen
Welches waren für Sie die Highlights am diesjährigen ASCO?

Aus der Perspektive des Urogenitalkarzinoms ist für mich das Highlight die ENZAMET-Studie, in der getestet wurde, ob die Zugabe von Enzalutamid, einem der neueren Androgenrezeptor-Antagonisten, zu ADT bei Start der ADT-Therapie, also in der kastrastions-sensitiven/naiven Situation, das Überleben verbessert. Das Gesamtüberleben war durch diese Kombinationstherapie klar signifikant verbessert. ENZAMET ist die Studie einer kollaborativen Gruppe und keine Firmenstudie, was einmal mehr zeigt, dass man gute akademische Studien machen kann.
Generelles Highlight ist, wie die «medicaid expansion» im Rahmen des ACA (Affordable Care Act) klar die «racial disparities» bei «access to care» reduziert hat. Ich denke, ein Thema das in den USA besonders dominant ist, aber auch bei uns in der Schweiz wichtig ist. Die Unterschiede in verschiedenen Bevölkerungsschichten in Bezug auf Information, Prävention, Frühdiagnose und Behandlung sind auch in Europa vorhanden und sollten angegangen werden.
Welche Resultate/Erkenntnisse haben Sie überrascht? Positiv oder negativ?
Ich war positiv überrascht, wie viel man durch eine gesundheitspolitische Änderung erreichen kann, auch wie relativ schnell das gehen kann.
Welche Erkenntnisse haben für Ihre tägliche Praxis die grösste Bedeutung?
Auch wieder die Erkenntnisse aus der ENZAMET-Studie. Sobald die Zulassung erfolgt ist, ergibt sich mit Enzalutamid in Kombination mit ADT eine weitere Option für Männer mit einem neu diagnostizierten metastasierten Prostatakarzinom.
Welches sind die Bereiche mit dem noch grössten Forschungsbedarf?
«Best use» von zugelassenen Medikamenten und die Erforschung einiger seltener Krebsarten.
Wie sehen Sie die Schweiz als Forschungsplatz am ASCO repräsentiert?
Leider habe ich nicht viel Schweizer Studien gesehen, aber ich habe in meiner Discussion in der Oral Survivorship Session, die REDUSE (SAKK 96/12) Studie erwähnt, meines Erachtens eine sehr wichtige Studie, die vor allem dank des grossen Engagements von Prof. Roger von Moos durchgeführt wird. Wir müssen unbedingt mehr Werbung dafür machen, damit die Zentren Patienten in die Studie einschliessen und wir diese bald abschliessen können. Man wartet auf diese Resultate!
Eleonore E. Droux
Im Gespräch mit PD Dr. med. Arnoud Templeton, Basel
Welches waren für Sie die Highlights am diesjährigen ASCO?

Wenn in der Plenary session eine akademische Prostatakarzinom-Studie präsentiert wird, ist das sicher ein Highlight.
Welche Resultate/Erkenntnisse haben Sie überrascht? Positiv oder negativ?
Mir fallen gleich zwei Beispiele ein, die zeigen wie wichtig Phase-3-Studien sind: Nachdem Olaratumab zur Behandlung von Sarkomen bereits zugelassen war (in Ergänzung zu Doxorubicin), war die Phase-3-Studie klar negativ. Oder: Avastin bei metastasiertem Urothelkarzinom sah in einer einarmigen Studie super aus, hat aber in der randomisierten Phase- 3-Studie überhaupt nichts gebracht. Positiv überrascht war ich z.B. über die Wirkung von Enfortumab vedotin, einem Antibody Drug Conjugate, bei metastasiertem Urothelkarzinom nach vielen Vortherapien. Aber auch hier gilt: Jetzt braucht es randomisierte Studien.
Welche Erkenntnisse haben für Ihre tägliche Praxis die grösste Bedeutung?
Enthusiasmus für Neues ist gut, eine kritische Reflektion über Neues aber mindestens so wichtig.
Welches sind die Bereiche mit dem noch grössten Forschungsbedarf?
Kosten-Nutzen-Analysen neuer Therapien und Verfahren.
Wie sehen Sie die Schweiz als Forschungsplatz am ASCO repräsentiert?
Mein Eindruck war, dass am diesjährigen ASCO Referenten und Arbeiten aus der Schweiz und Europa klar unterrepräsentiert waren.
Eleonore E. Droux