Die Möglichkeiten der Behandlung der Migränekrankheit mit ihrem verheerenden Einfluss auf die Lebensqualität der Betroffenen hat in den letzten Jahren eine klinisch bedeutende Entwicklung durchgemacht. Nach einem letzten Überblick über die Behandlung der Migräne in der Dezemberausgabe von «der informierte arzt» 2019 folgt hier ein Update über die aktuelle Weiterentwicklung.
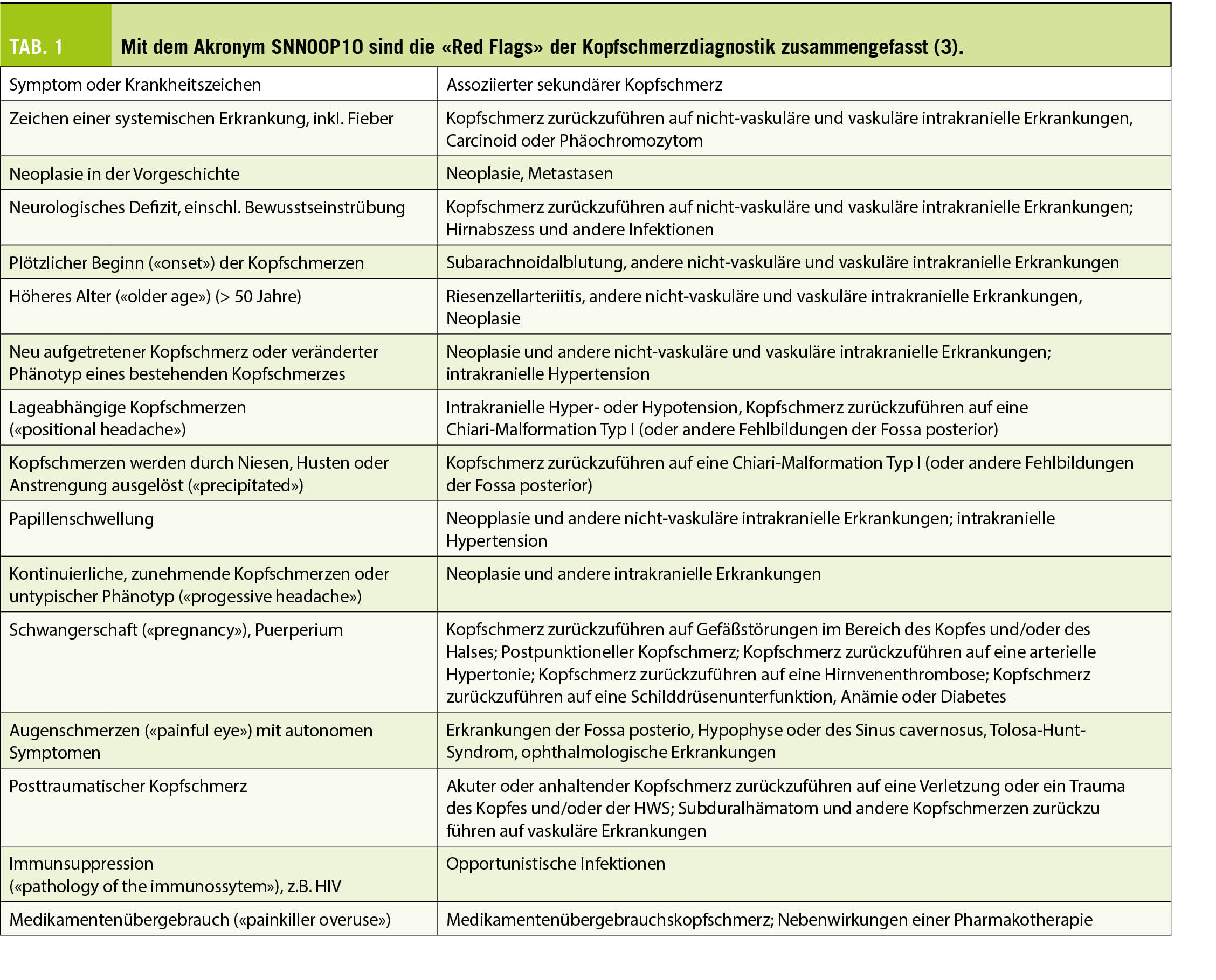
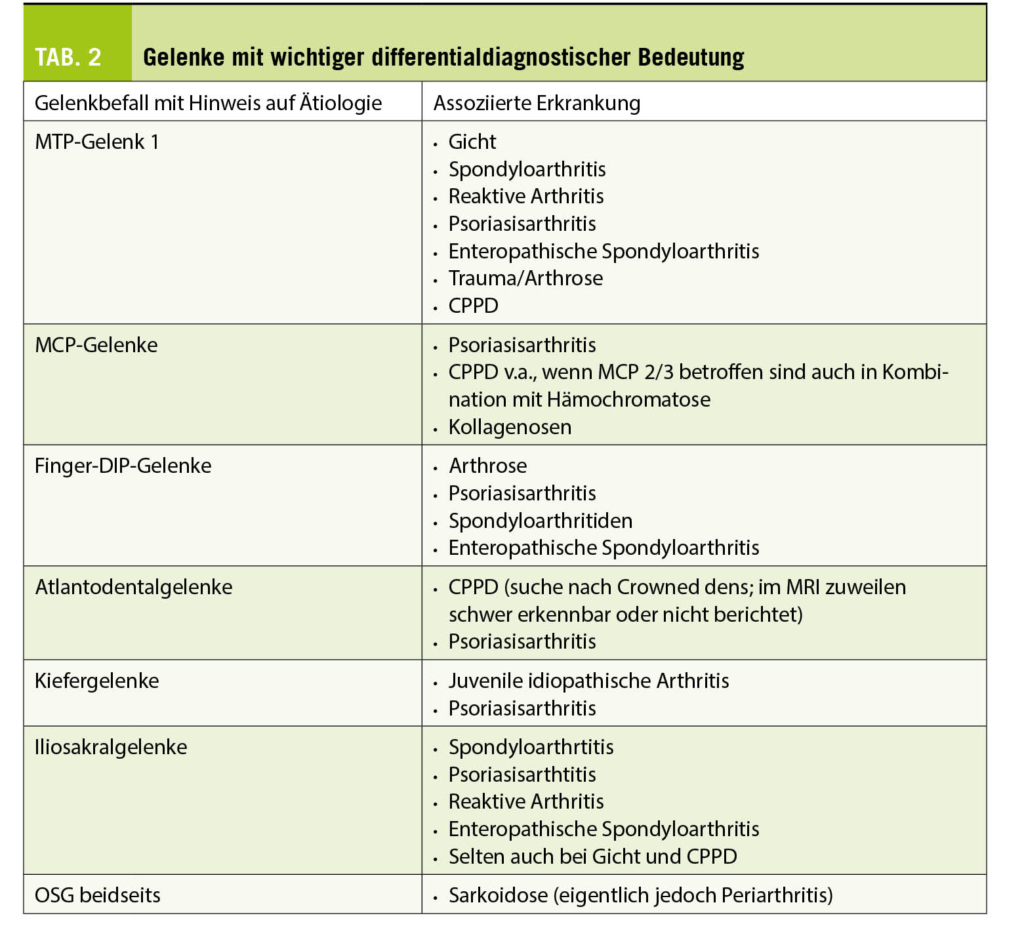
Die Migränebehandlung beginnt mit der korrekten Diagnose. Diese wird aufgrund einer sorgfältigen Anamnese und einer unauffälligen neurologischen Untersuchung gestellt. Die betroffenen Patienten berichten über wiederkehrende, oft halbseitige Kopfschmerzen begleitet von einer Reizüberempfindlichkeit auf Licht und Geräusche, aber auch Gerüche, Bewegung oder Berührung (Allodynie). Neben der Migräne sind um 300 weitere primäre und sekundäre Kopfschmerzen in der ICHD-3 definiert (1). Ein wichtiges Hilfsmittel zum Erkennen von Mustern kann ein Kopfschmerztagebuch sein. Idealerwiese führen die Patienten dieses bereits 3-4 Wochen vor der Konsultation beim Spezialisten, aber auch zur Verlaufsbeobachtung unter Therapie. Bei der Migräne werden eine episodische und eine chronische Form unterschieden, je nachdem ob weniger oder mehr als die Hälfte der Tage im Monat betroffen sind. Bei der chronischen Form müssen zudem mindestens die Hälfte der Kopfschmerztage ‒ also 8 Tage pro Monat ‒ Migränekriterien erfüllen. Die wichtigste Differentialdiagnose ist hier sicherlich der Medikamentenübergebrauchskopfschmerz (2). Andere Kopfschmerzarten müssen erwogen werden, wenn sich die Kopfschmerzen nicht migränetypisch zeigen und v.a. wenn sogenannte «Red Flags» vorliegen (Tab. 1. (3)).
Die Abgrenzung zu den streng einseitigen Cluster-Kopfschmerzen kann dann schwierig werden, wenn es Überlappungen von migränösen oder autonomen (Augentränen, Nasenlaufen etc.) Symptomen gibt, oder wenn beide Kopfschmerztypen gemischt auftreten. Die deutlich kürzere Attackendauer bei höherer Frequenz, aber auch die nächtlichen Attacken oder die begleitende motorische Unruhe, sprechen dann für Letzteren.
Auch wenn die Pathophysiologie nach wie vor nicht vollständig verstanden ist, kam die Migräneforschung des Rätsels Lösung in den letzten Jahren deutlich näher. Insbesondere CGRP (Calcitonin Gene-Related Peptide) kann eine pivotale Rolle in der Schmerzentstehung zugeordnet werden (4-7), was direkte therapeutische Ansatzpunkte generiert.
Die Bausteine der Migränebehandlung
Vor Therapiebeginn sollten eine korrekte Diagnose gestellt und dazugehörende Information über die Erkrankung und deren Konsequenzen an den Patienten gegeben worden sein. Die Migränebehandlung basiert auf 3 Säulen.
Erste Säule – Akutbehandlung
Die Attackenbehandlung soll stratifiziert erfolgen (8, 9) d.h. die Medikation richtet sich nach Stärke und Begleitsymptomen. Triptane haben die beste Wirksamkeit, aber auch einfache und nicht-steroidale Analgetika (NSAR) können effizient sein (10, 11). Im Notfall oder später während der Attacke bieten sich parenterale Applikationsformen an, z.B. intranasal, subkutan oder intravenös (12). Eine regelmässige Einnahme von Akutschmerzmitteln an 10 oder mehr Tagen pro Monat birgt die Gefahr einer Chronifizierung. Opiate haben in der Migränebehandlung keinen Stellenwert (13).
Als weitere Wirkstoffklassen stehen die «Ditane» (Serotonin-Rezeptoragonisten, 5-HT1F), welche keine potentiell vasokonstriktiven Effekte haben, und auch die «Gepants» («small molecule CGRP antagonists») kurz vor der Marktzulassung in Europa und der Schweiz (14, 15).
Zweite Säule – Medikamentöse Prophylaxe
Der Zeitpunkt für den Beginn einer Basisprophylaxe hängt von der Dauer und Häufigkeit der Attacken, aber vor allem vom individuellen Leidensdruck und der Belastung im Alltag ab. Von den meisten Richtlinien wird der Beginn ab 3-5 Migränetage pro Monat empfohlen (16). Die positive Wirkung zahlreicher Medikamente auf die Migräne wurde in den letzten Jahrzehnten meist zufällig entdeckt und dann wissenschaftlich untersucht. In der Schweiz haben Amitriptylin, Propranolol, Metoprolol, Flunarizin, Topiramat und die neuen monoklonalen Antikörper eine Zulassung zur Migräneprophylaxe (16). In den letzten Jahren wurden nun spezifische Migräneprophylaktika auf Basis des CGRP-Mechanismus entwickelt (17). Durch eine medikamentöse Migräneprophylaxe darf jedoch kein «Heilung» erwartet werden. Ziel der Behandlung ist eine Reduktion der Anfallshäufigkeit um 50%.
Dritte Säule – Nicht-medikamentöse Optionen
Die nicht-medikamentösen Optionen bilden die dritte Säule. Wie in der Altersvorsorge ist diese variabel, aber nicht weniger effektiv. Die Verträglichkeit dieser Optionen ist durchwegs sehr gut, sie sind beliebig kombinierbar und haben als Nachteil vor allem den Zeitaufwand. Generell kann ein regelmässiger, ausgeglichener Lebensstil empfohlen werden. Als psychologisch-therapeutischer Ansatz wurde die positive Wirkung kognitiver Verhaltenstherapie in verschiedenen Studien belegt (18). Biofeedback-Therapie, Entspannungstechniken (z.B. progressive Muskelrelaxation) und aerobes Ausdauertraining können ebenfalls empfohlen werden (19-21). Auch die externe Neuromodulation passt in diese Säule. Schliesslich konnte durch Modulation des trigeminalen Systems sowohl akute wie prophylaktische Effekte erzielt werden (22, 23). Weitere Verfahren befinden sich in der Prüfung, so die Stimulation des Nervus vagus und die transkranielle Gleichstromstimulation (24-26).
Copyright bei Aerzteverlag medinfo AG
Facharzt Neurologie
Neurologie am Untertor
Erachfeldstrasse 2
8180 Bülach
www.neurologie-untertor.ch
andreas.gantenbein@zurzachcare.ch
Heiko Pohl
Klinik für Neurologie
Universitätsspital Zürich
Schweiz
AG hatte in den letzten 3 Jahren finanzielle Verbindungen (Beratungstätigkeiten, Honorare für Vorträge, Reisekostenübernahmen, Studienunterstützungen) mit folgenden Firmen: Allergan, Almirall, Eli Lilly, Novartis, TEVA/Mepha.
HP hatte in den letzten 3 Jahren finanzielle Verbindungen (Beratungstätigkeiten, Honorare für Vorträge, Reisekostenübernahmen, Studienunterstützungen) mit folgenden Firmen: Eli Lilly, Novartis, TEVA/Mepha. HP ist Forschungsstipendiat des Werner Dessauer Clusterstipendium.
1. Olesen, J., International Classification of Headache Disorders. The Lancet Neurology, 2018. 17(5): p. 396-397.
2. Diener, H.-C. and Z. Katsarava, Medication Overuse Headache*. Current Medical Research and Opinion, 2008. 17(sup1): p. s17-21.
3. Do, T.P., et al., Red and orange flags for secondary headaches in clinical practice: SNNOOP10 list. Neurology, 2019. 92(3): p. 134-144.
4. Goadsby, P.J., et al., Pathophysiology of Migraine: A Disorder of Sensory Processing. Physiol Rev, 2017. 97(2): p. 553-622.
5. Gross, E.C., et al., The metabolic face of migraine – from pathophysiology to treatment. Nat Rev Neurol, 2019. 15(11): p. 627-643.
6. Gormley, P., et al., Meta-analysis of 375,000 individuals identifies 38 susceptibility loci for migraine. Nature Genetics, 2016. 48(8): p. 856-866.
7. Close, L.N., et al., Cortical spreading depression as a site of origin for migraine: Role of CGRP. Cephalalgia, 2019. 39(3): p. 428-434.
8. Pohl, H., et al., A Survey on Probable and Improbable Decisions About Headache Treatment. SN Comprehensive Clinical Medicine, 2020.
9. Lipton, R.B., et al., Stratified care vs step care strategies for migraine: the Disability in Strategies of Care (DISC) Study: A randomized trial. JAMA, 2000. 284(20): p. 2599-605.
10. Xu, H., et al., Network meta-analysis of migraine disorder treatment by NSAIDs and triptans. J Headache Pain, 2016. 17(1): p. 113.
11. Andrée, C., et al., The EUROLIGHT cluster headache project: Description of methods and the study population – An Internet-based cross-sectional study of people with cluster headache. Cephalalgia Reports, 2019. 2.
12. Linde, M., A. Mellberg, and C. Dahlof, Subcutaneous sumatriptan provides symptomatic relief at any pain intensity or time during the migraine attack. Cephalalgia, 2006. 26(2): p. 113-21.
13. Tepper, S.J., Opioids should not be used in migraine. Headache, 2012. 52 Suppl 1: p. 30-4.
14. Kuca, B., et al., Lasmiditan is an effective acute treatment for migraine: A phase 3 randomized study. Neurology, 2018. 91(24): p. e2222-e2232.
15. Lipton, R.B., et al., Rimegepant, an Oral Calcitonin Gene-Related Peptide Receptor Antagonist, for Migraine. N Engl J Med, 2019. 381(2): p. 142-149.
16. Andrée, C., et al., Therapieempfehlungen für primäre Kopfschmerzen. 2019, Schweizerische Kopfwehgesellschaft SKG.
17. Edvinsson, L. and P.J. Goadsby, Discovery of CGRP in relation to migraine. Cephalalgia, 2019. 39(3): p. 331-332.
18. Harris, P., et al., Systematic review of cognitive behavioural therapy for the management of headaches and migraines in adults. Br J Pain, 2015. 9(4): p. 213-24.
19. Varkey, E., et al., Exercise as migraine prophylaxis: a randomized study using relaxation and topiramate as controls. Cephalalgia, 2011. 31(14): p. 1428-38.
20. Meyer, B., et al., Progressive muscle relaxation reduces migraine frequency and normalizes amplitudes of contingent negative variation (CNV). J Headache Pain, 2016. 17: p. 37.
21. Andrasik, F., What does the evidence show? Efficacy of behavioural treatments for recurrent headaches in adults. Neurol Sci, 2007. 28 Suppl 2: p. S70-7.
22. Danno, D., et al., The safety and preventive effects of a supraorbital transcutaneous stimulator in Japanese migraine patients. Sci Rep, 2019. 9(1): p. 9900.
23. Przeklasa-Muszynska, A., et al., Non-invasive transcutaneous Supraorbital Neurostimulation (tSNS) using Cefaly((R)) device in prevention of primary headaches. Neurol Neurochir Pol, 2017. 51(2): p. 127-134.
24. Dimitri, D., et al., The Efficacy of tDCS In The Treatment Of Migraine: A Review. Journal of Neurology and Neurorehabilitation Research, 2018. 03(01).
25. Silberstein, S.D., et al., Chronic migraine headache prevention with noninvasive vagus nerve stimulation: The EVENT study. Neurology, 2016. 87(5): p. 529-38.
26. Pohl, H., et al., Long-Term Effects of Self-Administered Transcranial Direct Current Stimulation in Episodic Migraine Prevention: Results of a Randomized Controlled Trial. Neuromodulation: Technology at the Neural Interface, 2020.