Die Brachytherapie ist eine Behandlungsmodalität in der Radio-Onkologie mit sehr langem geschichtlichen Hintergrund. Die ersten gynäkologischen Radiumeinlagen folgten kurz nach der Entdeckung der Radioaktivität um 1904. Anschliessend hatte die Brachytherapie über Jahrzehnte einen festen Einsatz bei vielen definitiven und adjuvanten Tumorbehandlungen. Über die unterschiedlichsten Applikatoren intraluminal oder interstitiell kann dabei mit der radioaktiven Quelle eine entsprechend hohe Dosis in einem umschriebenen Volumen direkt an Ort und Stelle appliziert werden. Dieses Prinzip wurde als alleinige Behandlung (z.B. beim Prostata-Karzinom) oder als Dosisaufsättigung (z.B. beim Zervix-Karzinom) fast alternativlos eingesetzt.
Während der letzten 20 Jahre verzeichnete sich ein deutlicher Rückgang der Brachytherapie-Anwendungen. Dies wurde weltweit festgestellt und analysiert. Ausschlaggebend waren dabei unterschiedliche Faktoren. Einerseits erfordert die Brachytherapie teils chirurgisch anatomische Kenntnisse des Radio-Onkologen, aber eben auch Spezialisierungen des Physikers, des technischen sowie pflegerischen Personals, was kleinere, meist nicht akademische Abteilungen nicht mehr anbieten konnten. Auf der anderen Seite waren die technischen Fortschritte in der perkutanen Radiotherapie so attraktiv und auch für nicht-operativ tätige Strahlentherapeuten breit nutzbar und von der Industrie angepriesen. In den USA dokumentiert, führten auch abrechnungstechnische Veränderungen zu einem Rücklauf der Brachytherapie. Um die Kosten der Abteilung decken zu können, wurden die lukrativeren perkutanen Verfahren, wie intensitätsmodulierte Radiotherapie (IMRT), Rotationsbestrahlungen (VMAT) und die Körperstereotaxie (SBRT) eingesetzt. Die Auswirkungen auf das Outcome der Tumorbehandlungen und weitere Aussichten der Brachytherapie sollen hier im Folgenden dargestellt werden.
Zervixkarzinom
Bereits 1997 zeigte die Publikation von Landis et al., dass schon beim Zervixkarzinom FIGO IB bis IIA die alleinige Radiotherapie, in Form einer kombinierten perkutanen Bestrahlung und einer intrauterinen Brachytherape, hinsichtlich des Overall-survivals gleichwertig ist im Vergleich zur operativen Behandlung. 1999 konnten mehrere Studien einen Vorteil der Radio-Chemotherapie gegenüber der alleinigen Bestrahlung darstellen, was eigentlich bedeuten würde, dass die Radiochemotherapie des Zervixkarzinoms der Operation überlegen sein dürfte. Die randomisierten Daten hierzu fehlen und doch ist auch in der neuesten Version u.a. der europäischen Leitlinie (1) die kombinierte Radiochemotherapie unter Einschluss der intrauterinen Brachytherapie als lokale Tumoraufsättigung die Therapie der ersten Wahl beim lokoregionär fortgeschrittenen Karzinom (> FIGO IIB, Klassifikation von 2018). Trotz dieser Ausgangssituation verzeichnete man seit der Jahrtausendwende weltweit einen Rückgang des Einsatzes der Brachytherapie. Die Amerikaner haben dies in zwei unterschiedlichen Datenanalysen deutlich demonstrieren können (2, 3). Während die Anzahl der Anwendungen der Brachytherapie als lokale Dosisaufsättigung sank, stieg auf der anderen Seite der Einsatz der perkutanen Verfahren (IMRT, VMAT, SBRT). Es konnte gleichzeitig eindeutig gezeigt werden, dass mit sinkendem Einsatz der Brachytherapie, sich parallel das Outcome, das Überleben verschlechterte.
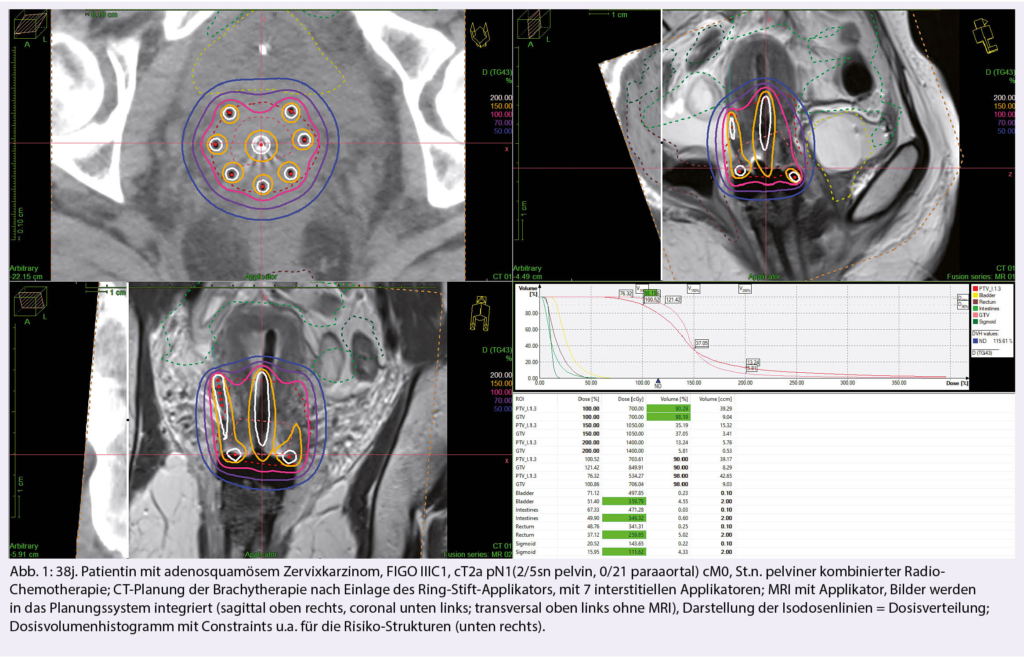
Unbeirrt dieser Tendenzen gegen die Brachytherapie beim Zervixkarzinom hat sich die GEC-ESTRO-Gyn-Workinggroup über viele Jahre nicht nur um die technische Verbesserung der intrauterinen und interstitiellen HDR-Brachytherapie bemüht. Durch die Integration der MR-Bildgebung (Abb. 1) in die Bestrahlungsplanung, sowie der breiten Auswertung der retrospektiven wie prospektiven (EMBRACE) Daten und Verbesserung der Dosisspezifikationen (ICRU), konnten diese Bemühungen auch anderen Institutionen helfen, die lokoregionären Kontrollen deutlich zu verbessern und gleichzeitig die Nebenwirkungen zu reduzieren (4, 5).
Prostatakarzinom
Wie bereits in der Ausgabe 05, September 2020 in info@onkologie von M. Shelan dargestellt, ist die extreme Hypofraktionierung beim Prostatakarzinom, d.h. ein verkürztes perkutanes Therapieschema durch die Applikation höherer Einzeldosen aber geringerer Gesamtdosen, eine immer mehr eingesetzte Behandlungsstrategie in der Strahlentherapie. Das Konzept der verkürzten Therapiedauer verfolgt im Prinzip auch die Brachytherapie und doch konnten auch hier die Amerikaner zeigen, dass die Anwendung der Brachytherapie beim Prostatakarzinom trotz günstiger publizierter Daten zurückging. Die Begründung hierbei sehen die Autoren in der invasiven Methode mit notwendiger hoher operativer Expertise sowie in der finanziellen Abgleichung im Gegensatz zu den perkutanen und insbesondere stereotaktischen strahlentherapeutischen Alternativen (6).
Mammakarzinom
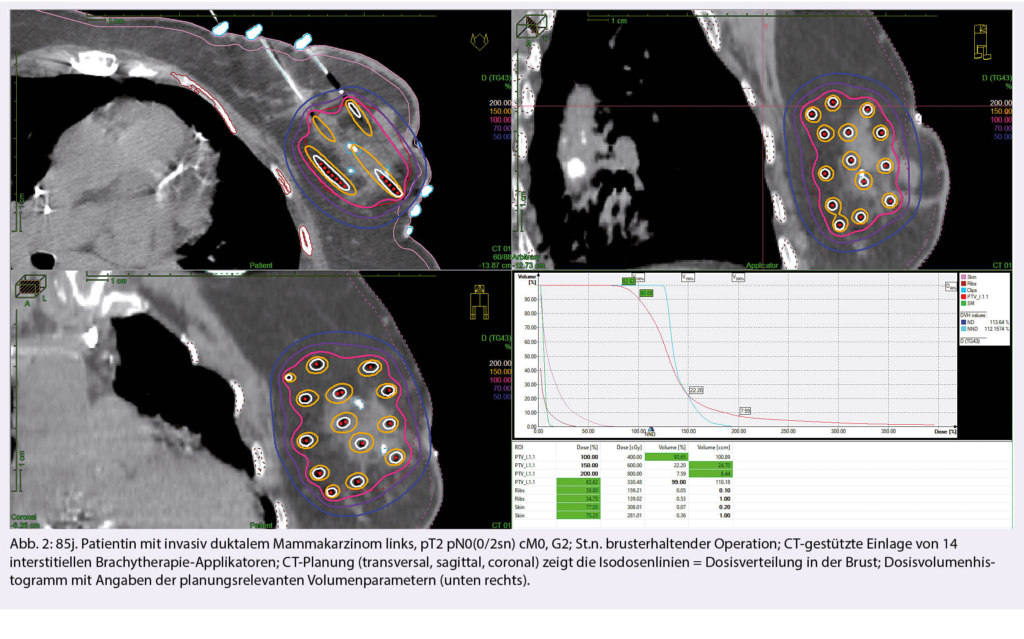
Die Brachytherapie beim Mammakarzinom war über viele Jahrzehnte eher eine seltenere Möglichkeit der Dosisaufsättigung bei Hochrisikosituationen in wenigen meist akademischen Institutionen. Ein eindeutiger Vorteil der Brachytherapie konnte auf Grund der geringen Fallzahlen in der Boost-versus-no-Boost-Studie (7) nicht dargestellt werden. Der Einsatz konzentrierte sich vielmehr seit den 90er Jahren auf die alleinige Teilbrustbestrahlung (PBI) (Abb. 2) in der low-risk-Situation. Die 2016 erstmalig publizierten 5-Jahres-Follow-up-Daten der randomisierten Phase-III-Studie der GEC-ESTRO-Breast-Group um V. Strnad und C. Polgar konnten für die interstitielle Multikatheter-Brachytherapie eine Gleichwertigkeit der akzellerierten Teilbrustbestrahlung (APBI) (8 x 4 Gy, 2x/die) gegenüber der Standard-Ganzbrustbestrahlung (25 x 2 Gy, + 5 x 2 Gy Boost, 1x/die) darlegen (8). Es folgten ebenso hochrangige Publikationen zur Akut- und Langzeittoxizität, die die gleichwertige oder teils bessere Verträglichkeit unterstreichen (9, 10). Das einzige, was den Kritikern der Multikatheter-APBI noch blieb, war das Argument der Inakzeptanz der Patientinnen durch die Invasivität des Eingriffes. Aber auch hier konnte die Studie durch Veröffentlichung der Quality-of-Life-Daten zeigen, dass die interstitielle APBI keinesfalls der Standard-Ganzbrustbestrahlung unterlegen ist (11). Eine Alternative zur invasiven Multikatheter-APBI stellten anfangs noch die intraoperativen Verfahren, mittels Elektronen oder 50-kV-Photonen (Intrabeam-Gerät) dar, deren Follow-up-Daten jedoch der Standardbehandlung nicht standhalten konnten. Neuere Daten zur perkutanen Teilbrustbestrahlung scheinen zwar bezogen auf das onkologische Outcome gleichwertig zu sein, können aber bezogen auf die Langzeittoxizitätsrate oder die Kosmetik nicht mit dem Fraktionierungsschema (Behandlung über 1 Woche mit 2 Bestrahlungen täglich) konkurrieren (RAPID-Trial) oder weisen ein deutlich grösseres Bestrahlungsvolumen und eine längere Behandlungsdauer (40 Gy, 15 Fraktionen) auf (UK LOW-IMPORT-Trial) (12, 13).
Ein weiteres Einsatzgebiet ergibt sich bei den Inbrust-Rezidiven nach initialer brusterhaltender Operation mit Ganzbrustbestrahlung, die bis vor einigen Jahren noch standardmässig mit einer Ablatio behandelt wurden. Die GEC-ESTRO-Breast-Group konnte auch hier in einer matched-pair-Analyse darlegen, dass die erneute brusterhaltende Therapie mit anschliessender interstitieller Multikatheter-Teilbrustbrachytherapie der Mastektomie nicht unterlegen ist (14).
Weitere Einsatzbereiche
Die weiteren Einsatzbereiche der Brachytherapie können im kurativen Setting zum Organerhalt oder als palliative Methode zur Symptomlinderung dienen. Neue Daten z.B. beim seltenen Vaginalkarzinom konnten in der Arbeit von Reshko et al. das gleiche Phänomen zeigen wie beim Zervixkarzinom (15): Durch den Einsatz der interstitiellen Brachytherapie zur pelvinen Radio-Chemotherapie an Stelle einer perkutanen lokalen Dosisaufsättigung, kann eine Verbesserung des Overall-Survivals erreicht werden (62,9% vs. 49,3%, p=0,0126). Hierdurch lässt sich, wie auch beim fortgeschrittenen Vulvakarzinom, ggfs. eine ausgedehnte Operation wie z.B. eine Exenteratio vermeiden.
Beim Lippenkarzinom ist der Einsatz der Brachytherapie ebenfalls eine kurative Behandlungsstrategie mit Organerhalt, was wir bei dieser Entität mit eigenen Daten belegen konnten (16). Weitere zahlreiche Einsatzgebiete sind sowohl in der primären Behandlung der HNO-Tumore, wie bei den Zungenkarzinomen, als auch in der palliativen Situation zur Verbesserung der Schluckbeschwerden beim rezidivierenden Oesophaguskarzinom.
Eine sehr klassische, einfache und wenig invasive Brachytherapiebehandlung stellt die Vaginalstumpfbehandlung mittels eines Vaginalzylinders dar, die auf Grund der geringen Wahrscheinlichkeit an Spättoxizitäten früher häufig bereits in Frühstadien (FIGO IA, G 2) eingesetzt wurde. Da diese Patientinnen jedoch auch ohne eine adjuvante Behandlung eine sehr gute Prognose haben, reduzierte sich der Einsatz dieser Behandlung auf der einen Seite. Andererseits wurde in den Europäischen Guidelines zur Behandlung des Endometriumkarzinoms (17) der Einsatz der perkutanen Beckenbestrahlung zu Gunsten der alleinigen vaginalen Brachytherapie gewechselt. Grundlage hierfür waren die europäischen PORTEC-Studien sowie diverse GOG-Studien der Amerikaner.
Durchführung der Brachytherapie an spezialisierten Zentren – eine Frage der Kooperation
Die (interstitielle) Brachytherapie, die heute durchgeführt wird, ist eine bildgestützte Behandlung. D.h. es werden nicht nur Schnittbilder (CT, MRI, PET-CT) zur Hilfestellung bei der Implantation der Applikatoren benutzt, sondern auch die Bestrahlungsplanung erfolgt zumindest mit einer CT-Bildgebung, beim Zervixkarzinom auch mit MRI (Abb. 1). Dies bedeutet einen erheblichen logistischen und zeitlichen Mehraufwand. Mit vorhandenen Bilddaten lässt sich nicht nur ein Zielvolumen für die Planung definieren, sondern auch alle umgebenden Risikostrukturen werden erfasst. So sind in den vergangenen Jahren Guidelines für die Dosisoptimierung sowohl für das Tumorgeschehen selbst, als auch für die Risikostrukturen entstanden. Diese Bestrahlungsplanung erfordert ein spezialisiertes Team aus Pflege, MTRA’s, Physikern und Ärzten. Da diese personellen Aufwände, wie die Daten zeigen, gerechtfertigt sind, sind die Brachytherapien nur noch in wenigen Brachytherapie-Zentren möglich. Es bestehen Kooperationen unter den radio-onkologischen Instituten, die heimatortnah für den Patienten die perkutane Bestrahlung und im spezialisierten Zentrum die lokalisierte Brachytherapie ermöglichen. Diese Tendenz zeichnet sich in vielen europäischen Ländern bereits ab und verspricht vor allem den Zervixkarzinom-Patientinnen eine optimale kurative Behandlung. Man konnte aber noch andere Entwicklungen u.a. in den USA feststellen. Die Erfahrung und Fertigkeit, die es für diese Therapien benötigt, muss an die nächste Generation weitergegeben werden. Es gibt gerade im Bereich der Brachytherapie weltweit wenige Ausbildungsmöglichkeiten. Die GEC-ESTRO versuchte im letzten Jahr durch einen Fragebogen an die auszubildenden zukünftigen Radio-Onkologen die Wünsche und Erwartungen bezogen auf die Brachytherapie und deren Ausbildung einzuholen. Die Resultate dieser europäischen Umfrage stehen noch aus. Ziel ist, den Nachwuchs zur Durchführung der Brachytherapie auch in Zukunft sicherzustellen, denn dank zunehmenden publizierten Daten, erfolgsoptimierten und toxizitätsreduzierten Bestrahlungsplanungen, Patienten-orientierten Abläufen und kostengünstigen Behandlungen sind auch die zuweisenden mitbehandelnden Ärzte wieder zunehmend von dieser alten, «renovierten» Brachytherapie überzeugt.
Copyright bei Aerzteverlag medinfo AG
Stv. Chefärztin
Klinik und Poliklinik für Radio-Onkologie
Inselspital/Universität Bern
Freiburgstrasse 18
3010 Bern
Kristina.Loessl@insel.ch
Die Autorin hat im Zusammenhang mit diesem Artikel keine Interessenskonflikte deklariert.