Welcher ärztliche Grundversorger kennt sie nicht: Patienten mit den Symptomen einer emotionalen Erschöpfung. In der Abklärung finden sich keine körperlichen Ursachen. Die Anam-
nese hingegen weist auf länger andauernde Belastungen am Arbeitsplatz hin. Soll der Hausarzt in diesen Fällen für seine Diagnose und die anschliessende Kommunikation vom Begriff «Burnout» Gebrauch machen? Und wenn ja, wann und wie? Welches sind die Pro- und Contra-Argumente der aktiven Verwendung des Begriffs «Burnout»?
Das Burnout-Phänomen (englisch für «Ausgebranntsein») gilt als Paradigma für die negativen Auswirkungen der Postmoderne auf das Individuum in der Arbeitswelt.
Besonders im deutschsprachigen Mitteleuropa erfährt Burnout seit Jahren hohe Popularität: Medien porträtieren Betroffene oder versuchen, Burnout differenziert zu ergründen. Anbieter von Dienstleistungen zur Stressprophylaxe oder zur Behandlung von Stressfolgeerscheinungen nutzen den Begriff oft mit reisserischen Mitteln für ihre Zwecke.
Burnout scheint also mehr als eine Modeerscheinung zu sein. Arbeitsassoziierte Erschöpfungsphänomene stellen ein relevantes Phänomen dar, was durch die Erfahrungsberichte und Symptom-
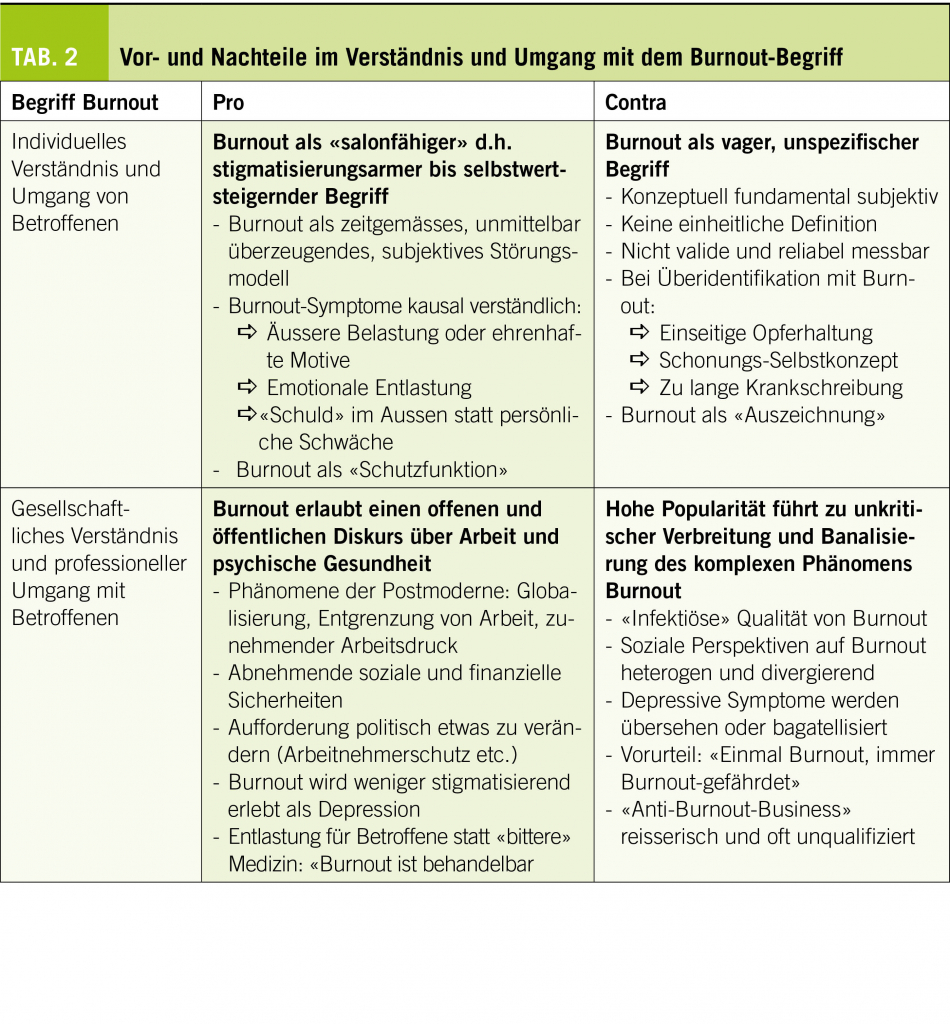
beschreibungen unserer Patienten immer wieder neu bestätigt wird. Jedoch sollten wir uns als ärztliche Grundversorger um eine differenzierte Haltung zu «Burnout» bemühen und die Vor- und Nachteile bei der Verwendung des Begriffs im Kontakt mit Betroffenen und Angehörigen, Versicherungen oder dem Arbeitgeber sorgfältig abwägen.
Welche Argumente sprechen aus individueller Per-spektive für die Verwendung des Begriffs «Burnout»?
In unserer Psychotherapie-Klinik mit 70 stationären Betten beträgt der durchschnittliche Anteil der Patienten, die an psychischen Folge-erkrankungen eines Burnout-Prozesses leiden, 15-20%. In einem wöchentlichen Patienten-Seminar werden in fünf Modulen die relevanten Perspektiven auf das Burnout-Phänomen bearbeitet. Auffällig ist, wie offen die Betroffenen nach anfänglicher Zurückhaltung über ihre subjektiv erlebte Burnout-Entwicklung sprechen. Im Wissen, dass sie «nicht alleine» sind und sich gemeinsam auf vollbrachte Leistungen resp. ehrenhafte Motive in ihrer Arbeitsbiographie (z.B. «Nur wer entflammt war, kann ausbrennen») beziehen können, erfahren sie emotionale Entlastung und Selbstwertstärkung. Ihre Symptome werden kausal verständlich («Batterie leer», «zu viel gearbeitet»), Schuld- und Schamgefühle bleiben erträglich. Burnout kann auch als «Schutzfunktion» von Körper und Geist bei der Gefahr energetischer Selbstausbeutung verstanden werden. Die klinische Erkenntnis, dass es für die Umkehr des pathogenen Burnout-Prozesses keine einfachen Lösungen gibt und viel Zeit braucht, in der Regel 6-18 Monate bis zur vollständigen Rekonvaleszenz, macht betroffen.
Trotzdem ist die Stimmung in den Gruppen meist gut und im Hinblick auf die eigene Genesung relativ optimistisch. Diese positive Haltung findet Unterstützung in einer Schweizer Studie, die aufzeigt, dass die stationäre multimodale Psychotherapie bei Burnout-assoziierten Erkrankungen als effektive Behandlungsmethode zu empfehlen sei. Nach sechswöchiger Therapie in einer auf Burnout spezialisierten Klinik haben 71% der Teilnehmenden den beruflichen Wiedereinstieg geschafft (7). Fazit: Burnout wird von den Betroffenen als plausibler und «salonfähiger» d.h. stigmatisierungsarmer bis sogar selbstwertsteigernder Begriff wahrgenommen und kann damit als aktuelles, unmittelbar überzeugendes und somit zeitgemässes, subjektives Störungsmodell verstanden und auch von professionellen Grundversorgern genutzt werden.
Welche Argumente sprechen aus gesellschaftlicher Per-spektive für die Verwendung des Begriffs «Burnout»?
Den stigmatisierungsarmen Umgang mit dem Burnout-Begriff verstehen wir als Spiegel des mittlerweile gesellschaftlich akzeptierten offenen und öffentlichen Diskurses über kontroverse Phänomene der Postmoderne wie Globalisierung, Entgrenzung von Arbeit, zunehmendem Arbeitsdruck, abnehmende soziale und finanzielle Sicherheiten sowie den individuellen Zusammenhang von Arbeit und psychischer Gesundheit. Indem das Burnout-Phänomen die öffentliche Wahrnehmung auf Themen wie Arbeitnehmerschutz (in der Schweiz z.B. via SECO) lenkt und auf politischer Ebene Verhältnis-Prävention fördert, erscheint dies aus ärztlicher Sicht angemessen, richtig und wichtig.
Welche Argumente sprechen aus individueller Perspektive gegen die Verwendung des Begriffs «Burnout»?
Unbestritten ist, dass es sich bei Burnout nicht um eine definierte Erkrankung handelt. Somit lässt sich auch keine Diagnose «Burnout» stellen, die aus medizinischer Perspektive hinreichend objektiv, reliabel (reproduzierbare Befunde) und valide (auf eine Ursache zurückführbar resp. ätiologiebezogen behandelbar) ist (1). Das wusste schon der Erstbeschreiber Herbert Freudenberger, der 1974 das Burnout-Phänomen «entdeckte» und Burnout als Zustand körperlicher und psychischer Erschöpfung in der Folge beruflicher Überlastung bei zuvor besonders Engagierten beschrieb. Er postulierte, dass die Symptome bei jedem Betroffenen anders, also unspezifisch seien und dass es auch kein spezifisches Burnout-Syndrom gibt (2). Um diese Theorielücke zu schliessen, bemühte sich Christina Maslach in den 80er Jahren um eine psychometrische Definition des Burnout-Konstrukts und postulierte die Trias: Emotionale Erschöpfung, De-Personalisierung (emotionale Distanznahme gegenüber Anspruchsgruppen, z.B. Kunden) und Ineffektivität (reduzierte Leistungsfähigkeit) (3). Hohe Burnout-Werte, gemessen mit dem weit verbreiteten MBI (= Maslach Burnout Inventar) korrelieren zwar mit Depression und Angsterleben sowie beruflicher Unzufriedenheit, spiegeln aber primär subjektives Belastungserleben und inwieweit der Befragte seine Symptomatik als Burnout resp. «ausgebrannt sein» erlebt (1). Besonders problematisch ist, dass es zum MBI bis heute keine für die Bevölkerung repräsentativen Normwerte gibt. Auch neuere Instrumente und Biomarker zeigen Grenzen der Sensitivität und v.a. Spezifität, das heisst Burnout-Parameter messen nur bedingt das, was Fachleute oder Laien damit verbinden. Trotz der Tatsache, dass wir Burnout nur vage definieren können, glauben wir zu wissen, was es ist:
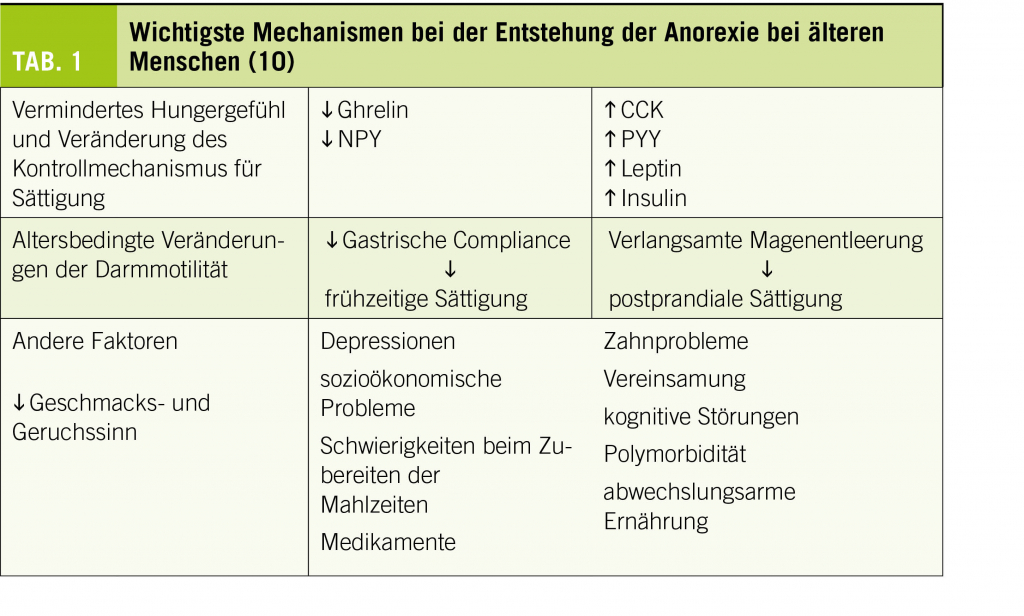
Burnout entspricht, und das ist nur einer von gegen 100 in der Literatur beschriebenen Definitionsvorschlägen, einem körperlichen, mentalen, geistigen und sozialen Erschöpfungssyndrom (vgl. Tab. 1) und kann als «Risikoprozess» verstanden werden, der durch länger dauernde Überlastung im beruflichen, privaten oder ehrenamtlichen Bereich meist schleichend entsteht, in dessen Folge es zu körperlichen oder psychischen Erkrankungen kommen kann, aber nicht muss. In der Literatur finden sich über 130 Einzelsymptome, welche mit Burnout in Verbindung gebracht werden. Als häufige Gemeinsamkeiten in der Begriffsbestimmung gelten, dass individuelle Faktoren (z.B. hoher Perfektionismus) und Arbeitsplatzbedingungen (z.B. geringe Wertschätzung, hoher Leistungs- und Wettbewerbsdruck) zur Überforderung beitragen können (4).
Auch die Prävalenz von Burnout ist nur sehr vage eruierbar: Etwa ein Drittel der erwerbstätigen Bevölkerung befindet sich laut einer deutschen Studie selbstdeklarativ in einem Erschöpfungs-Prozess oder empfindet sich als «ausgebrannt», wobei jeder Zweite, der sich von «Burnout» Betroffen, aber nur jeder Fünfte, der sich «ausgebrannt» fühlt, die Screening-Kriterien einer Depression erfüllt (6). Ebenfalls kritisch zu sehen ist, wenn Betroffene, basierend auf einer Überidentifikation mit Burnout, die Ursachen einseitig nur im Aussen suchen, in der Opferrolle verharren («Burnout als Auszeichnung») und damit der Bearbeitung eigener Anteile aus dem Weg gehen. Diese Haltung ist oft verbunden mit Selbstzuschreibungen wie «Ich habe ein Burnout und kann deshalb gar nichts mehr», in deren Folge das Bedürfnis entstehen kann, sich übermässig zu schonen oder über eine längere Krankschreibung die benötigte Entlastung zu suchen. Die allgemein und bei nicht-toxischen Bedingungen vorwiegend gesundheitsförderlichen Aspekte der Arbeit wie Strukturgabe, Identitätsstärkung und soziale Interaktion gehen damit verloren.
Burnout lässt sich demnach als «fundamental subjektives Konzept» mit unscharfer d.h. unspezifischer und uneinheitlicher Definition ohne valide Messbarkeit beurteilen, d.h. jeder, der sich in Burnout erkennen möchte, kann sich darin wiederfinden.
Bei einer Vermischung der Betroffenen- und Experten-Perspektive droht gemäss Hillert (6) «babylonische Sprachverwirrung» und, bei allem Engagement für Patientenbedürfnisse und soziale Missstände, Professionalitätsverlust.
Welche Argumente sprechen aus gesellschaftlicher Perspektive gegen die Verwendung des Begriffs «Burnout»?
Im sozialwissenschaftlichen Diskurs über aktuelle Entwicklungen in Gesellschaft und Arbeitswelt divergieren Begriffe, Perspektiven und Gewichtung von Einzelfaktoren, so dass die Relevanz des Burnout-Begriffs nicht sicher eruierbar ist. Auch kann das Burnout-Phänomen infolge der hohen Popularität und Prägnanz auf psychologischer Ebene «infektiöse» Qualität haben, was bei leichtfertiger Verwendung des Burnout-Begriffes zu Banalisierung (z.B. «jeder hat mal ein Burnout») führen kann, was dann umso problematischer ist, wenn depressive Symptome übersehen oder bagatellisiert werden. Noch schlimmer ist es, wenn z.B. seitens Arbeitgeber oder HR-Vertretern, basierend auf Vorurteilen vertreten wird, Burnout sei «irreversibel», das heisst «als Veranlagung im betroffenen Menschen drin und trotz therapeutischer Anstrengungen nicht zu ändern.», vgl. zusammenfassende Übersicht in Tab 2.
Umgang mit Burnout in der Praxis
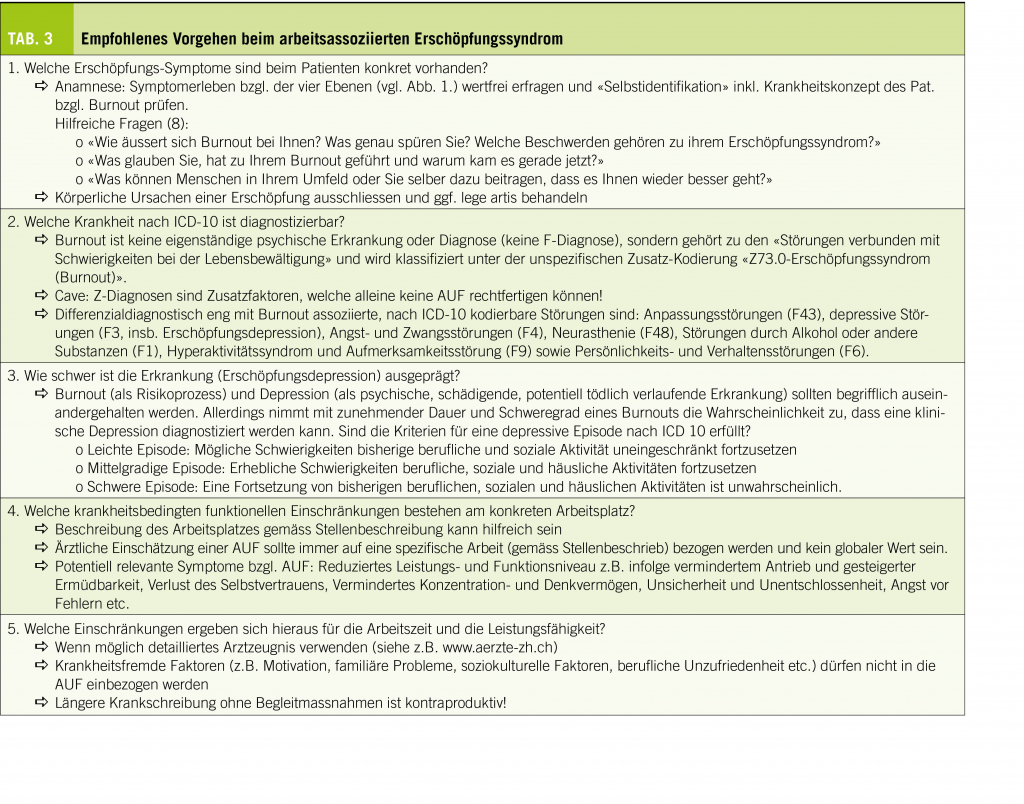
In der Konsequenz der diskutierten Pro- und Contra-Argumente empfiehlt sich im Umgang mit dem Burnout-Begriff eine pragmatische Herangehensweise (siehe Tab. 3). Manchen Patienten ist es durch den Begriff «Burnout» überhaupt erst möglich, psychosoziale Faktoren als Erklärung für ihre Symptome in Betracht zu ziehen. Produktiver als der Streit darüber, ob die subjektive Krankheits-Theorie von Burnout zutreffend ist oder nicht, kann es im Dialog mit den PatientInnen hilfreich sein, den Begriff Burnout individuell mit relevanten Inhalten zu füllen (8).
Zudem ermöglicht der Burnout-Begriff gerade dank der unscharfen Definition einen zweckmässigen Einsatz in der Praxis, da diese den Spielraum für individuelle Lösungswege vergrössert.
Leiter Schwerpunkt Burnout und Belastungskrisen
Privatklinik Hohenegg AG
Hohenegg 1
8706 Meilen
sebastian.haas@hohenegg.ch
Der Autor hat in Zusammenhang mit diesem Artikel keine Interessenskonflikte deklariert.
Literatur:
1. Hillert A. Burnout – Zeitbombe oder Luftnummer? Schattauer Verlag 2014
2. Freudenberger HJ. Staff Burnout. J Soc Issues 1974, 30: 159-165
3. Maslach C et al. Maslach burnout inventory manual (3rd ed.). Palo Alto: Cons. Psych. Press: 1996
4. Burisch M. Das Burnout-Syndrom. Theorie der inneren Erschöpfung. 5. Aufl. Heidelberg: Springer; 2014
5. Haas S. Burn-out und arbeitsassoziierte Störungen. in Systemische Therapie; Beltz Verlag 2018; in Press
6. Hillert A. Was versteckt sich hinter Burnout? Psychotherapie im Dialog 2018; 19: 15-21
7. Schwarzkopf K. et al. Einmal Burnout ist nicht immer Burnout: Eine stationäre multimodale Psychotherapie ist eine effektive Burnout-Behandlung. Praxis 2016; 105 (6), S. 315-321.
8. Köllner V. Der Begriff Burnout: Sinnvoller Einsatz in der Psychotherapie. Psyth im Dialog 2018; 19: 23-27