Unerwartet hat die Ausbreitung des SARS-CoV-2-Virus im März 2020 zu einer weltweiten Gesundheitskrise geführt. Um die Ausbreitung der Pandemie zu bremsen, wurden drastische gesellschaftliche Massnahmen ergriffen. Die Coronakrise hat auch zu einer Flut von medizinischen Publikationen geführt, welche zum Teil auf neuen und unerprobten Plattformen publiziert wurden. Die wissenschaftliche Qualität mancher Publikation war besorgniserregend schlecht. Gleichzeitig hat die Laienpresse scheinbar wichtige Nachrichten auch aus fragwürdigen Publikationen schnell verbreitet und die Social Media beluden sie mit Emotionen. Die Probe im Spannungsfeld vom Wunsch nach schnellen gültigen medizinischen Antworten auf die COVID-Krankheit und langsamer sorgfältiger wissenschaftlicher Arbeit hat die Wissenschaft nur zum Teil bestanden. Der angerichtete Schaden ist vor allem ein Verlust an Glaubwürdigkeit.
Unexpectedly, the spread of the SARS-CoV-2 virus in March 2020 has led to a global health crisis. Drastic societal measures were taken to slow the spread of the pandemic. The corona crisis also led to a flood of medical publications, some of which were published on new and unproven platforms. The scientific quality of some publications was worryingly poor. At the same time, the lay press quickly disseminated seemingly important news, even from questionable publications, and social media loaded them with emotion. The test in the tension between the desire for quick valid medical answers to COVID disease and slow careful scientific work was only partially passed by science. The damage done is above all a loss of credibility.
Key Words: SARS-CoV-2, ARDS, myocarditis, mRNA vaccination, endothelitis
Am 1. Dezember 2019 ist der erste Patient an einer neuen Form einer viralen Pneumonie erkrankt. Am 15. Februar hat die WHO den Erreger als SARS-CoV-2 bezeichnet und der Krankheit den Namen COVID-19 gegeben. Am 22. Februar 2020 starben in Italien die ersten zwei europäischen Patienten. Am 11. März 2020 erklärte die WHO die COVID-19-Krankheit zur weltweiten Pandemie. Das schwere ARDS, das durch SARS-CoV-2 ausgelöst wird mit den anfänglich hohen Todesraten, wie wir sie im Falle von Italien und zum Teil dem Tessin hautnah miterlebt haben, veranschaulichte die Ernsthaftigkeit der Krankheit, machte Angst und resultierte in weitgehenden gesellschaftlichen Massnahmen, um die Ausbreitung der Pandemie zu bremsen. Die unerwartete Krise der Weltgesundheit hatte eine Flut von medizinischen Fachpublikationen in kurzer Zeit ausgelöst. So hat in den ersten sechs Monaten von 2020 die Zeitspanne vom Einreichen bis zur Publikation eines Artikels zur COVID-Krankheit in 16 renommierten Zeitschriften inklusive Nature oder Nature Medicine von 119 auf 20 Tage abgenommen (1). Zusätzlich sind Plattformen, welche eine Pre-Publication ohne Peer-review-Prozess erlaubten, z.B. MedRxiv oder researchsquare, rege genutzt worden. Selbstredend litt darunter die wissenschaftliche Qualität. So wurden viele Fallstudien und monozentrische retrospektive Kohortenstudien mit kleinen Patientenzahlen publiziert. Eine statistische Analyse der Daten wurde manchmal nur rudimentär durchgeführt und unvollständige Daten wurden zur Formulierung von neuen Hypothesen gebraucht. Verständlicherweise hatte die Bevölkerung ebenfalls das Bedürfnis, möglichst schnell, möglichst viel über COVID-19 zu erfahren. Die Laienpresse nahm deshalb jede scheinbar wichtige Nachricht auf, verbreitete sie global und machte eine Sensation daraus. Die Social Media haben das ihre dazu beigetragen, diese Nachrichten mit Emotionen zu beladen.
Einfache Antworten versus wissenschaftliche Sorgfalt
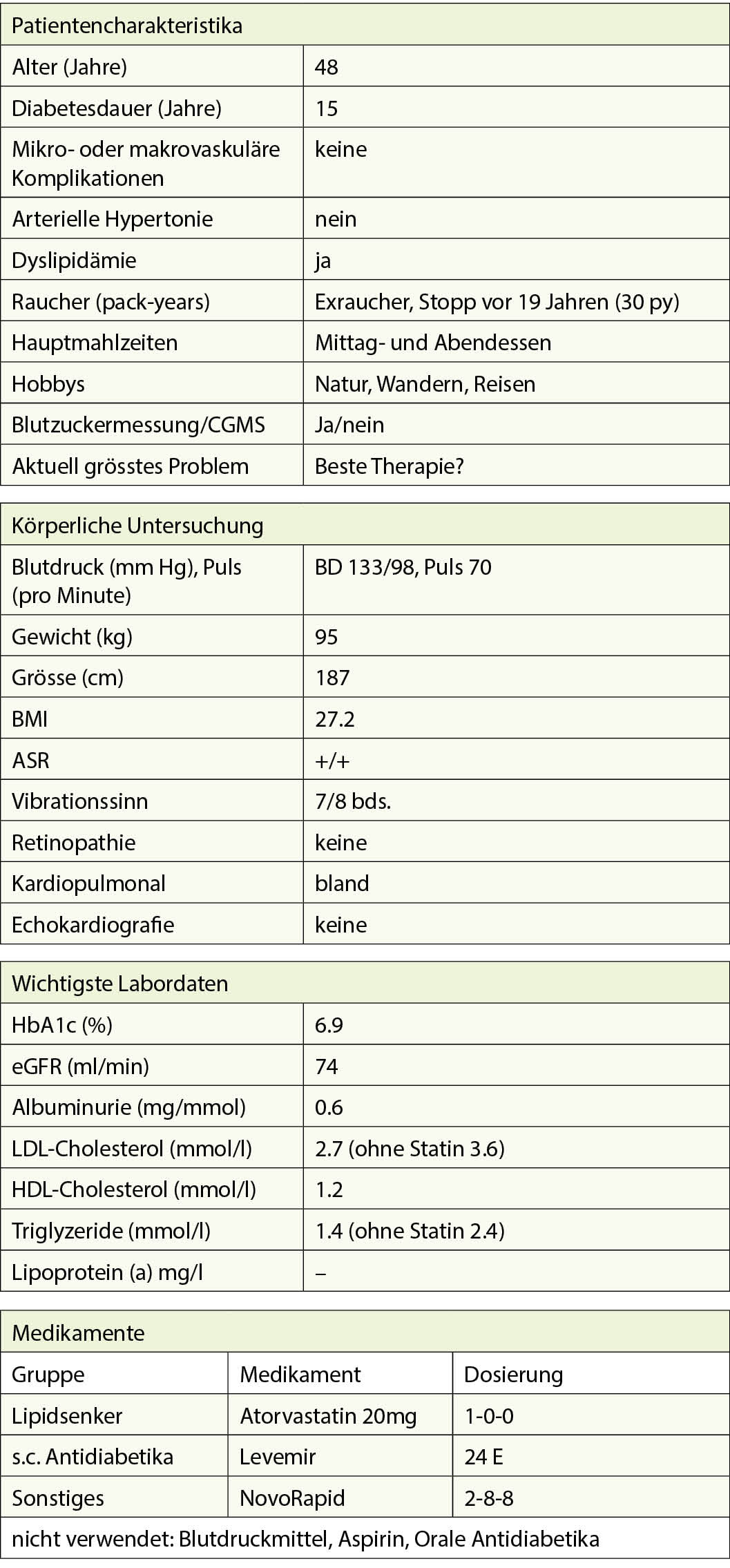
Es stellt sich die Frage, ob diese Kombination aus nachlässiger Wissenschaft und Hunger nach Informationen die Bewältigung der COVID-Krise erschwert und das Vertrauen der Bevölkerung in die medizinische Forschung und die Medizin reduziert hat. Denn betroffen war in der einen oder anderen Weise jeder von uns. Zum Beispiel hat das BAG auf Empfehlung der Fachgesellschaften PatientInnen mit Diabetes und Hypertonie oder mit kardiovaskulären Vorerkrankungen als HochrisikopatientInnen eingestuft und schon früh zu Home Office verpflichtet. Auf welcher Evidenz beruhte diese Empfehlung im März 2020?
Die ersten Kohortenstudien aus China im Frühjahr 2020 berichteten, dass vermehrt PatientInnen in hohem Alter an COVID-19 erkrankt oder gestorben seien. Diese PatientInnen litten auch vermehrt an Hypertonie, Diabetes und kardiovaskulären Vorerkrankungen. Die Schlussfolgerungen waren, dass Hypertonie, Diabetes und kardiovaskuläre Erkrankungen die Anfälligkeit für COVID-19 erhöhten und für schwere Verläufe der Krankheit zuständig seien. Viele Nachfolgestudien haben diese Assoziation weitergetragen, ohne dass eine Gewichtung der Risikofaktoren mittels einer multivariaten Analyse vorgenommen wurde, wie es sonst der Standard bei Beobachtungsstudien ist. Dabei hatte bereits die erste Metaanalyse aus China keine erhöhte Prävalenz dieser Vorerkrankungen in COVID-19-PatientInnen im Vergleich zur Prävalenz in der nicht erkrankten Population gefunden (2). In einer der seltenen multivariaten Analysen blieb denn auch nur das Alter als prädisponierender Faktor übrig (3). Von der unglaublichen Anzahl an Publikationen zu diesem Thema und deren fragwürdiger Qualität zeugt eine Übersichtsanalyse (Umbrella Review) von 84 Metaanalysen (4). Nur eine dieser 84 Metaanalysen war von guter Qualität, während zwei Drittel qualitativ schlecht bis äusserst schlecht waren. Diese schlechten Daten scheinen zu belegen, dass Hypertonie, Diabetes und kardiovaskuläre Vorerkrankungen die Mortalität bei einer COVID-19-Erkrankung erhöhen (4). Die Autoren der Übersichtsanalyse warnen vor dieser Schlussfolgerung. Die nötigen multivariaten Analysen mit den adäquaten Variablen wie Alter, Ethnizität etc. waren nicht gemacht worden. Im Übrigen erinnern sie daran, dass «Beobachtungsstudien immer Evidenz mit wenig Gewicht liefern und niemals eine Kausalität beweisen können». Inzwischen ist bekannt, dass die immunologische Antwort und damit der Schweregrad der Covid-19-Erkrankung nicht nur durch das Alter (immunologische Seneszenz!), sondern auch durch mehrere genetische Faktoren bestimmt wird (5, 6, 7). Diese Faktoren sind der wahrscheinlichere Schlüssel zur Frage, warum die einen PatientInnen an COVID-19 sterben und die anderen mit den gleichen Risikofaktoren einen milden Verlauf erleben.
Hypothesen auf der Basis unvollständiger Daten
Zu Beginn der Pandemie wurden aufgrund von unvollständigen Daten Hypothesen bezüglich des Gefässbefalls und des myokardialen Schadens aufgestellt. Der direkte Befall des Endothels und des Myokards durch das Coronavirus und die daraus entstehende Endothelitis und Myokarditis wurde als grosse Gefahr dargestellt (8, 9). Insbesondere die mittels kardialem MRI festgestellten myokarditisähnlichen Veränderungen haben in der Presse ein nie dagewesenes Echo ausgelöst und zu grosser Verunsicherung, zu vielen unnötigen MRI-Untersuchungen und in Amerika fast zum Erliegen des Mittelschul- und Hochschulsports geführt. Da hat es auch nicht geholfen, dass kurz nach der Publikation die MRI-Studie über die Myokarditis wissenschaftlich in Frage gestellt wurde, die Autoren schliesslich die Aussagen korrigieren mussten und nun von nur geringen myokardialen Veränderungen nach COVID-19 sprachen. Ein Vergleich mit anderen ARDS-PatientInnen zeigte in der Folge, dass der myokardiale Schaden bei schwerer COVID-19 sich nicht von dem myokardialen Schaden bei anderen Formen des ARDS unterscheidet (10). Sorgfältige pathologische Studien und MRI-Untersuchungen haben zudem gezeigt, dass eine Myokarditis durch eine Corona-infektion sehr selten ist und praktisch nie zu einem klinisch relevanten Myokardschaden führt (11, 12, 13). Zudem konnte bis jetzt nie ein Befall der Myozyten durch das Coronavirus nachgewiesen werden (14). Die seltenen virusnegativen Myokarditiden könnten, wie die Myokarditis nach der mRNA-Impfung, durch immunologische Prozesse vermittelt sein (14).
Bezüglich der Endothelitis als wichtigem pathophysiologischem Faktor ist es ebenso im Verlauf der Pandemie zu einer Relativierung gekommen. Eine Studie fand, dass das SARS-CoV-2-Virus die Endothelzellen nicht befallen kann, weil Endothelzellen keine ACE-2-Rezeptoren aufweisen (15). Die Endothelitis-Hypothese wurde nach der Untersuchung von drei (!) PatientInnen aufgestellt (8). Die Autoren mussten in einer Nachfolgestudie eingestehen, dass sich in grossen Gefässen und den Kranzarterien keine Endothelitis fand (16).
Betrügereien in den Studien zu Ivermectin und Hydroxychloroquin
Es ist nicht verwunderlich, dass der Wunsch nach schnellen Antworten und die Vernachlässigung der Peer Review zu Betrügereien geführt hat. Diese haben enormen Schaden nicht zuletzt bei PatientInnen verursacht. Als Beispiel seien die Betrügereien in den Studien zu Ivermectin und Hydroxychloroquin aufgeführt. Alle Studien, welche einen Behandlungserfolg mit Ivermectin zeigten, sind entweder vollständig erfunden, oder die Studien sind mit extremen Fehlern behaftet und die Resultate unglaubwürdig (17). Obwohl die Evidenz für einen Nutzen von Ivermetin in keiner Weise gegeben ist, sind aufgrund der fehlerhaften und betrügerischen Studien hunderttausende PatientInnen in Südamerika und Afrika mit Ivermectin bei COVID-19-Infektionen behandelt und potentiell gefährdet worden.
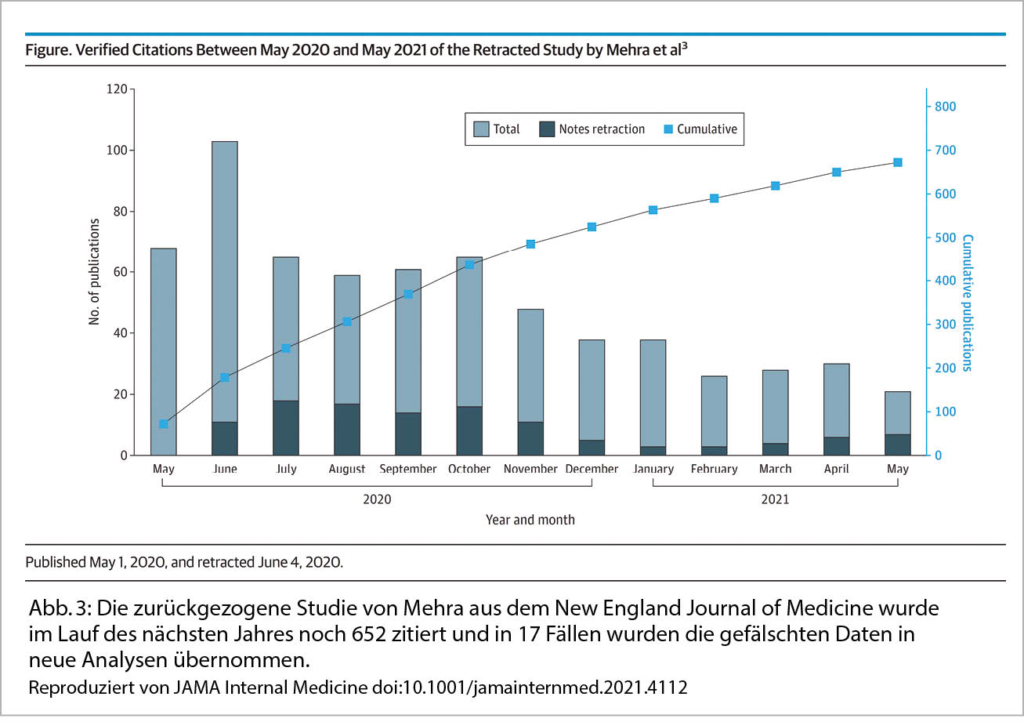
Einige Tage nach Ausbruch von COVID-19 in Frankreich behauptete im März 2020 der Mikrobiologe Didier Raoult, aufgrund einer kleinen klinischen Studie, Hydroxychloroquin sei 100% wirksam gegen COVID-19 (Abb. 1). Präsident Macron besuchte ihn in Marseille und der brasilianische und amerikanische Präsident deklarierten Hydroxychloroquin zum Heilmittel, das die Pandemie zum Stillstand bringen werde. Zwei Monate später, im Mai 2020 publizierte The Lancet eine Studie der Surgisphere-Datenbank mit 96 032 PatientInnen, von denen angeblich 14 888 mit Hydroxychloroquin behandelt worden waren (18). In dieser Studie brachte Hydroxychloroquin nicht nur keinen Nutzen, sondern führte zu einem Anstieg der Mortalität. Aufgrund der negativen Resultate in dieser riesigen Beobachtungsstudie wurden sofort alle klinischen Studien zu Hydroxychloroquin, die dessen Wirkung in randomisierter Weise untersuchten, unterbrochen. Dumm und peinlich war, dass die gesamte Surgisphere-Studie mit allen Resultaten frei erfunden war. Der Editor-in-Chief des Lancet sprach von einem «monumentalen Betrug». Mit Daten aus der gleichen Surgisphere-Datenbank war bereits vorher eine Beobachtungsstudie zu kardiovaskulären Vorerkrankungen und deren Einfluss auf die Mortalität bei COVID-19 im New England Journal of Medicine publiziert worden (19). Auch hier war der Betrug offensichtlich und die Studie musste am 4. Juni 2020 zurückgezogen werden (Abb. 2). Damit war der Schaden, den diese Publikation der Wissenschaft zugefügt hatte, aber nicht behoben. Der im New England Journal zurückgezogene Artikel wurde im Verlauf des nächsten Jahres noch 652-mal zitiert (20). Nur 18% der Zitationen erwähnten den Rückzug. In den anderen Publikationen wurde dessen Schlussfolgerung zur Bestätigung einer eigenen Beobachtung gebraucht und in 17 Artikeln wurden die gefälschten Daten gar für eine neue Analyse eingesetzt (20).
Warum diese Verletzung der Integrität der medizinischen Literatur?
Über die Gründe der im Rahmen der Coronapandemie zum Teil so eklatant verletzte Integrität der medizinischen Literatur kann man nur spekulieren. Wahrscheinlich wurde die Publikationswelle von der Angst vor dem unvorhersehbaren Verlauf der Pandemie getrieben und dem Verlangen, diese unbekannte Krankheit und deren Bedrohung zu verstehen. Dies erklärt aber nicht, warum einige, aber lange nicht alle, wissenschaftlichen Zeitungen den Peer-review-Prozess praktisch aufhoben und die üblichen wissenschaftlichen Standards nicht eingefordert haben. Wollte man lieber schnelle und vielleicht fehlerhafte Antworten als keine Antworten auf brennende Fragen haben? Fehlte der Mut einzugestehen, dass man gewisse Aspekte der Krankheit schlicht noch nicht wissen konnte, weil der gesellschaftliche und politische Druck auf die «Wissenschaft» zu gross war? Die akademische Welt, welche ja von Natur aus nicht unumstössliche Fakten liefern kann, sondern durch das Überprüfen von verschiedenen Hypothesen eine Annäherung an mögliche Wahrheiten suchen muss, ist in der Coronapandemie in ein Spannungsfeld von Wunsch nach schnellen, gültigen Fakten und langsamer, sorgfältiger wissenschaftlicher Arbeit gekommen. Sie hat die Krise nicht ohne Schaden überstanden, wobei der teilweise Verlust der Glaubwürdigkeit der Wissenschaft der offensichtlichste ist.
Bei diesem Artikel handelt es sich um einen Zweitabdruck des in «info@herz+gefäss» 01-2022 erschienenen Originalartikels.
Copyright bei Aerzteverlag medinfo AG
Stadtspital Zürich Triemli
Klinik für Kardiologie
Birmensdorferstrasse 497
8063 Zürich
franz.eberli@triemli.zuerich.ch
Der Autor deklariert, keine Interessenskonflikte im Zusammnehang mit diesem Artikel zu haben.
1. Barakat AF, Shokr M, Ibrahim J, Mandrola J, Elgendy iY. Timeline from receipt to online publication of COVID-19 original research articles. MedRxiv June 26,2020 DOI.org.10.1101/2020.06.22.20137653
2. Yang J et al. Int J Infect Dis. 2020 Mar 12;94:91-95. doi: 10.1016/j.ijid.2020.03.017
3. Zhou F, Yu T, Du R et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet 2020;395:1054-1062
4. Harrison SL et al. Eur Heart J Qual Care Clin Outcome 2021;7:330-339
5. The Severe COVID-19 GWAS Group NEJM 17June2020 DOI:10.1056/NEJMoa2020283
6. Pairo-castineura E et al. Nature 2021;591:92-98
7. Qian Zjang et al. Science 2020;370:422. Doi.org/10.1126/science.abd4570
8. Varga Z, Flammer AJ, Steiger P et al. Endothelial cell infection and endotheliitis in COVID-19. Lancet 2020;395:1417-1418.
9. Puntmann V, et al. JAMA Cardiology. 2020;5:1265-73
10. Metkus et al. Circulation 2021;143:553-565
11. Halushka MK, Vander Heide RS. Myocarditis is rare in COVID-19 autopsies:
cardiovascular findings across 277 postmortem examinations. Cardiovasc Pathol 2020;50:107300
12. Daniels CJ, et al. JAMA Cardiol.Pub online May 27, 2021. doi:10.1001/jamacardio.2021.2065
13. Joy G et al. JACC Cardiovasc Imaging 2021;14:2155-2166
14. Caforio et al. Clinically Suspected and Biopsy-Proven Myocarditis Temporally Associated with SARS-CoV-2 Infection. Annu Rev Med 2022. 73: 10.1-10.18.
15. McCracken JR, Circulation 2021;143:865-68
16. Maccio U et al. EBioMedicine 2021;63:103182
17. Lawrence JM et al Nature Medicine 2021. Doi.org/10.1038/s41591-021-01535-y
18. Mehra MR, Desai SS, Ruschitzka F, Patel AN. Lancet 2020: doi.org/1016/S0140-6736(20)31180-6
19. Mehra MR et al. Cardiovascular diesease, drug therapy, and mortality in Covid-19. N Engl J Med 2020;382:e102
20. Lee RC et al. JAMA Internal Medicine 2021. Doi:10.1001/jamainternmed.2021.4112