Der Kongress des Kollegiums für Hausarztmedizin stand im Zeichen der Neuerung: Unter dem Motto «Alles bleibt im Wandel» stellten die Organisatoren ein Programm zusammen, welches einen tiefgreifenden Einblick in die gegenwärtigen und zukünftigen Entwicklungen der Allgemeinmedizin gab. «Nichts ist so beständig wie der Wandel» (Heraklit von Ephesos) stellte Dr. med. Stefan Zinnenlauf in seiner Begrüssung fest. Im Folgenden wird über den Wandel in der Schmerztherapie berichtet.
Über die Herausforderungen in der Schmerztherapie sprachen die Hausärztin Dr. med. Rachel Enz Perschel, Zürich und die Schmerzspezialistin Dr. med. Monika Jaquenod-Linder, Schmerz-Clinic-Zürich Hirslanden. Schmerzen provozieren die Patienten, stellte Monika Jaquenod-Linder eingangs fest. Sie sind durchdringende Störfaktoren, sowohl tagsüber als auch nachts. Schmerzen fordern auf, zu reagieren: Massnahmen zu ergreifen, einen Arzt aufzusuchen oder sich zu schonen. Die Patienten kommen mit vielen Vorschlägen und einer grossen Erwartungshaltung in die Praxis. Hier überträgt der chronische Schmerz-Patient die Verantwortung an den behandelnden Arzt, der entsprechend handelt, beispielsweise physiotherapeutische Massnahmen durchführt, Medikamente verordnet oder eine Operation vornimmt.
Schmerzen lösen beim Patienten oft ein Unverständnis über die Tatsache aus, weshalb die moderne Medizin keine Lösung bietet – die medizinische Realität des Versagens trifft auf die versprochene Schmerzfreiheit, welche die Pharmaindustrie proklamiert. Die Vortragenden sprachen in diesem Zusammenhang auch von den sogenannten «High-Utilizer»: Patienten, die bereits zahlreiche ambulante und stationäre Therapieversuche ohne den erhofften Erfolg durchlaufen haben und bei denen nur wenige erklärende Befunde vorliegen, was mit hohen Kosten einhergeht.
Pain reduction through exercise
Ambulanter Knie-Gelenkersatz bei einem unter 75 Jahre alten, gesunden Patienten.
• Normalerweise dauert die Hospitalisation 5 bis 7 Tage, 20-100 % gehen in die Rehakliniken – Kosten!
• Outcome-Vergleich ambulant – stationär: Komplikationen/Rehospitalisierungen sind identisch; die Schmerzen sind ambulant leicht geringer. Der Performance-Status ist bei ambulanten Patienten besser. Zwei Tage Bettruhe verursacht Schwindel, Quadriceps-Reflex (ungebrauchter Quadriceps, bleibt Tage inaktiv).
• Optimale perioperative Betreuung: perioperative Physiotherapie, intraoperativ kurze/keine Blutsperre, Spez. Chirurgischer Zugang, intraoperativ Dexamethason, Transexansäure (Blutgerinnung). LA-Schmerzpumpe 3 Tage, Oxynor, 5mg, sehr frühe Mobilisierung.
• GP sind massgeblich involviert.
Körperliche Aktivität
Mindestens 150-300 Minuten moderate körperliche Aktivität pro Woche verbessert die Immunfunktion und senkt die Inflammation. Körperliche Aktivität hilft bei Schmerzen, bei der Genesung nach einer Covid-Infektion (2021), sorgt für besseres Outcome bei malignen Erkrankungen, besseres Outcome bei Herzerkrankungen, Lungenerkrankungen, Diabetes.
Inaktivität führt dagegen zu verminderter Kollagenproduktion der Sehnen, was wiederum mehr Sehnenrisse verursacht.
Fallbeispiel
Distorsion in der Praxis . Weber-A-Fraktur. Bestehen nach dem Entfernen der Schiene Fussschmerzen? Traumatologie?
Physiotherapie: Fussgelenke mobilisiert; nach zwei Tagen Besserung, Joggen, … schmerzfrei.
Aktivieren Sie Ihre Patienten
• Vor und nach einer Operation
• Gründe dafür erklären
• Schrittzähler empfehlen
• Aktive Physiotherapie vorschlagen
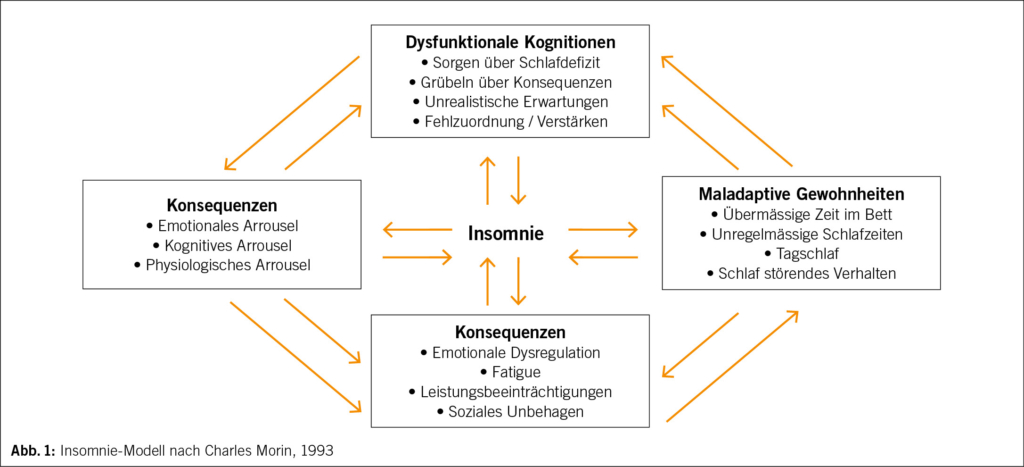
Bio-Psycho-Soziale Dimension chronischer Schmerzen
• Biologische Komponente: Nociception durch Schmerzen, Schmerzgedächtnis
• Psychologische Komponente: Emotion (Angst, Panik). Kognition (Erfahrung)
• Soziale Komponente: Familie, Arbeit, finanzielle Probleme, Versicherungsprobleme→ «disuse Syndrom»
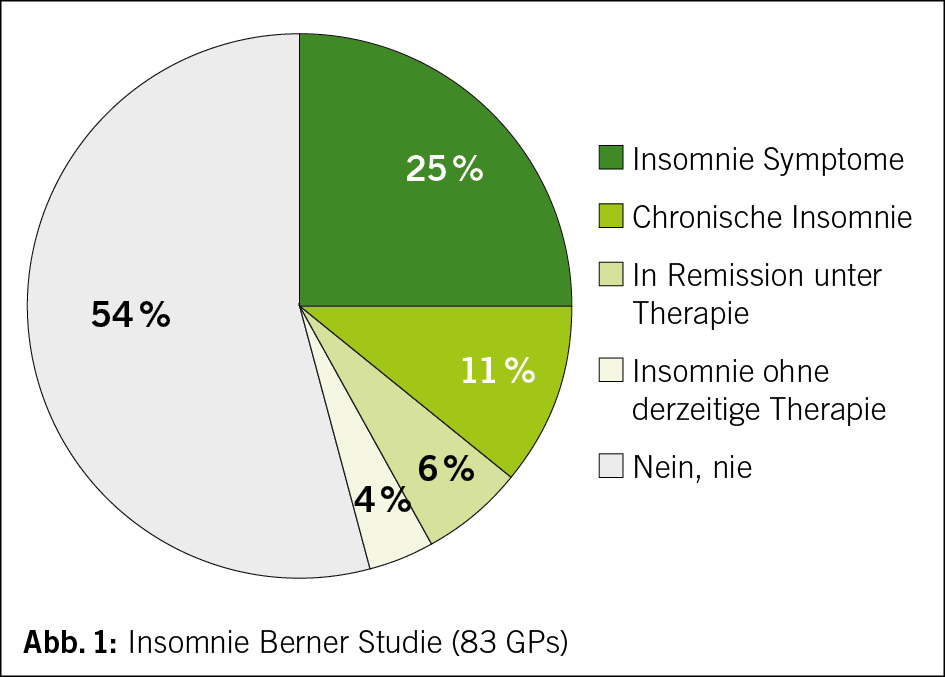
Schlaf
Schlafhygiene
Pregabalin
Antidepressiva (Trittico…)
Sirdalud
Melatonin
Sporadisch Z-Substanzen
Chronifizierungsrisiken, «Red Flags» für schlechtes Outcome
• Der Schmerz wird immer schlimmer.
• Der Schmerz lässt sich durch nichts positiv beeinflussen.
• Der Schmerz wird immer mehr zum Zentrum des Lebens des Patienten.
• Der Patient wünscht immer mehr und immer wieder somatische Abklärungen, beginnendes «Doctor-Hopping».
• Die Liste an Medikamenten wird länger und länger, der Patient wünscht (immer mehr) Opioide und Benzodiazepine zur Schmerztherapie.
• Psychische Auffälligkeiten, katastrophisierendes Denken, Angst, depressive Symptomatik, Kinesiophobie.
• Der Patient hat in seiner Anamnese psychosomatische oder psychiatrische (Vor-)Erkrankungen.
• Das Denken des Patienten engt sich immer mehr auf seine Schmerzen ein.
• Der Patient zieht sich von seinem sozialen Umfeld zurück, Arbeitsunfähigkeiten.
(Mandat PEPra Modul Schmerzmedizin, W. Ruppen, 2023)
Fallbeispiel
Ein 61-jähriger Patient hat zunehmend Schmerzen in der linken Körperhälfte. Die Schmerzen sind stechend, dumpf, brennend. «high utilizer», d.h. er nutzt die medizinischen Leistungen sehr häufig. In der Folge macht er eine REHA, lässt sich von Spezialisten behandeln, macht Therapien, nimmt Medikamente und lässt Infiltrationen machen.
Ängste: Nein!!! (SAEZ 2023;104(51-62):18-21).
Wie werde ich glücklicher mit Schmerzpatienten?
Ich lobe die Patienten mehr, nehme meinen Druck weg, akzeptiere, dass ich nicht immer erfolgreich sein kann, erhalten des status quo.
Genaue Anamnese: 2020 Covid-Pandemie mit auffälligem Verhalten, dann «schlimme Diagnosen»: stiff person syndrome, Kollagenose, degenerative Veränderungen der Wirbelsäule.
Anleitung zum Glück trotz Krankheit
• Glücklichere Menschen sind in der Lage, Dinge, die nicht mehr sind, loszulassen.
• Sie haben eine (kleine) Aufgabe, geben sich einer Sache ganz hin.
• Diese Menschen empfinden sich weniger als Opfer, denn als Gestalter.
WHO-Stufenschema
Stufe 1: Nicht-Opioidanalgetika (ggf. zusätzlich Co-Analgetika)
Stufe 2: Niederpotente Opioidanalgetika + Nicht-Opioidanalgetika (ggf. zusätzlich Co-Analgetika).
Stufe 3: Hochpotente Opioidanalgetika + Nicht-Opioidanalgetika (ggf. zusätzlich Co-Analgetika).
NSAIDs
Wirken Entzündungshemmend, keine Überdosierungen (keine NSAID- Kombinationen).
Vorsicht geboten ist bei Nieren-, Magen-, Darm- und herzkranken Patienten.
Eine langfristige Verordnung muss sehr gute Gründe haben.
Keine Kombinationstherapie mit Diuretika und ACE-Hemmern.
Mögliche Darmflora-Veränderungen nach zwei Wochen.
Erhöhte arterielle Thromboembolien (2023).
Erhöhte venöse Thromboembolien mit Kontrazeptiva (2023).
Motivation zur intermittierenden Einnahme.
Paracetamol
Hypertonie, GI-Blutungen, Nierenbecken-Ca???
Bei gewissen Patienten wenig wirksam.
Über 2g lebertoxisch, ähnliche Nebenwirkungen wie NSAIDs.
Metamizol
Analgetisch, antipyretisch, spasmolytisch, sehr schwach entzündungshemmend.
In Pflegeheimen Nr. 1 (Analgetika 2024).
Langzeitanwendung: Risiko der Toleranzentwicklung, weniger in Kombination mit Opioiden.
Die Wirkung wird potenziert mit Tramadol/Opioiden (unklare Mechanismen).
Agranulozytose: Heiserkeit, Angina, Fieber, Rachenulzerationen, die Anzahl von «drug induced liver injury» steigt mit vermehrtem Einsatz in Europa.
Die Mortalität ist tiefer als mit Paracetamol.
Neuropathische Schmerzen
Trizyklica, SNRI, (SSRI), Pregablin, Gbapentin, Lamotrigin, Topiramate, Oxcarbazepine (Europ J Neurol 2006 ;13 :1153-1168)
30% Schmerzlinderung mit medikamentösen antineuropathischen Therapien (Pain 2022 ;163:964-974).
Trizyklische Antidepressiva
Trimipramin (Surmontil®)
Tropfen 4%: initial 5 Tropfen = 5mg abends 18h, täglich um 1 Tropfen steigern bis Nebenwirkungen oder max. 50-100mg
1. Tag – 5 Tropfen
2. Tag – 6 Tropfen
3. Tag – 7 Tropfen
4. Tag – 8 Tropfen
Etc.
Gapapentinoide
Wirkung:
• Stimmungsstabilisierung
• Verbesserung Tiefschlaf
• Anxiolyse
Nebenwirkungen
• Gewichtszunahme, Schwindel, Müdigkeit
• Periphere Ödem
• COPD-Abhängigkeit??
• Nebenwirkungen: Gewichtszunahme, Schwindel, Müdigkeit ! Periphere Ödeme! COPD ! Abhängigkeit ??, «Ruf nach irica»! Interaktionenpotential, Atemdepression, Todesfälle; «street drug»; In vielen Fällen von Pregabalin-Missbrauch wurde es nicht verschrieben – es wurde von Freunden bezogen oder auf der Strasse oder über das Internet gekauft. Die Wirkung ist sehr gut bis wirkungslos.
Antiepileptika
Vom Na Kanal-Typ
Membranstabilisierend
• Carbamazepin (Tegretol®)
• Oxcarabazepin (Trileptal®)
• Topiramat (Topamax®)
• Lamotrigin (Lamictal®)
Antiepileptika und psychiatrische Erkrankungen
Lamotrigen: antidepressiv
Carbamazepin / Oxcarbazepin: immunstabilisierend
Gabapentin / Pregabalin: anxiolytisch
Opioide
Fälle – Aktuelle Opioid-Dosierung:
Fall 1: 4 x 20 Tropfen Tramal und 4 x 1 Tbl Co-Dafalgan
Fall 2: 150 µg/h Durogesic alle 3 Tage
Fall 3: Methadon 3 x 10 mg, Durogesic 125 µg/h, Oxynorm 3 x 1 ml
Fall 4: 6 x 20 mg Morphin s.c.
Fall 5: Targin 20/10 mg 0-0-1 Fall 6: Palladon Retard 8 mg ½-0-½ Kps
Fall 7: Tramal 200 mg retard 1-0-1; Palladon 4 mg retard 1-1-1; Tramal Tropfen in Reserve
Fall 8: Oxynorm 6 x 10 mg/Tag, bezieht immer früher die Rezepte
S-3-Leitlinie zur Langzeitanwendung von Opioiden bei nicht-tumorbedingten Schmerzen = LONTS
Wesentliche Punkte der neuen Fassung der LONTs-Leitlinie mit Empfehlungen zur Praxis der Opioidtherapie sind
• Setzen realistischer Therapieziele
• Regelmässige Überprüfung der Indikationen
• Absetzen der Opioidmedikation
• Höchstdosis von Morphiumäquivalenten (120mg/Tag) und
• Gute Patientenaufklärung
Herausforderung chronische Schmerzen
• Schmerz ist komplex: Es gibt wenig Patentrezepte – Individuelle Dosierung – Grenzen respektieren – Optimieren in kleinen Schritten – Interesse für den Patienten – Schlaf verbessern – Patient in die Verantwortung einbeziehen.
• Schmerzreduktion, Abgabe von Medikamenten – Zeit – Compliance.
• Langfristigkeit, Wirksamkeit, Gewöhnung, Grenzen respektieren.
• Medikamente allein genügen nie – es braucht zusätzlich körperliche, soziale und berufliche Aktivität
riesen@medinfo-verlag.ch