Ein von Novartis unterstütztes Webinar unter dem Vorsitz der Professoren Thomas F. Lüscher, London und Zürich, und Nils Kucher, Zürich, mit internationaler Besetzung, widmete sich den ungelösten medizinischen Bedürfnissen in der Therapie von Dyslipidämien. Der folgende Bericht fasst die Referate zusammen.
Behandlungslücken in der realen Welt: das Da Vinci-Register

DA VINCI, eine europaweite Observationsstudie, untersuchte die Lipid-modifizierende Therapie in der Primär- und Sekundärprävention mit dem Ziel, die lipidsenkende Therapie (LLT) über ein breites Spektrum von Patientenpopulationen in Europa zu beschreiben und zu untersuchen, wie die derzeitige Praxis die Zielwerterreichung beeinflusst. Die Studie wurde von Prof. Dr. med. Kausik K. Ray, London, dem Studienleiter vorgestellt.
Von den Patienten, bei denen ein Lipidsenker verabreicht wurde und das LDL-C-Ziel bestimmt werden konnte, nahmen 94% der Primärpräventionspatienten und 94% der etablierten ASCVD-Patienten ein Statin ein. Die Verwendung von Statinen hoher Intensität lag bei 22% der Patienten in der Primärprävention und bei 42% der ASCVD-Patienten. Statine mit mittlerer Intensität als Monotherapie waren in allen Risikokategorien die häufigste Therapieform. Ezetimibe in Kombination mit Statinen wurde bei 9% aller Patienten eingesetzt und PCSK9-Inhibitoren bei 1% aller Patienten.
2016 wurde das LDL-C-Ziel bei 54% der Patienten erreicht. Bei den Patienten mit niedrigem, moderatem, hohem und sehr hohem CV-Risiko waren dies 63%, 75%, 63% und 39%.
In der Primärpräventionsgruppe war die Zielerreichung unter Verwendung eines Statins niedriger Intensität bei Patienten mit mittlerem Risiko höher (67%) als bei Patienten mit sehr hohem Risiko (25%). Nur wenige Patienten mit sehr hohem Risiko erreichten ihr LDL-C-Ziel, unabhängig vom Statinschema. Nur zwei Patienten in dieser Gruppe erhielten ein hochintensives Statin plus Ezetimibe und erreichten ihr Ziel nicht.
In der Gruppe der Sekundärprävention erreichten 39% ihr LDL-C-Ziel. Die Zielerreichung war wahrscheinlicher bei Verwendung eines hochwirksamen Statins (45%), in Kombination mit Ezetimibe (54%), oder mit einem PCSK9-Inhibitor (67%).
Insgesamt erreichten weniger Patienten die LDL-C-Ziele von 2019 als die Ziele von 2016 (33%, 95% CI: 32-35 vs. 54%, 95%, wobei die Wahrscheinlichkeit der Zielerreichung mit steigendem Risiko geringer war. Die Zielerreichung auf Basis der 2019er-Leitlinie lag bei 18% (95% CI: 17-20) der Patienten mit sehr hohem Risiko. Bei Personen mit hohem und sehr hohem Risiko in der Primärprävention war die Zielerreichung 2019 etwa halb so hoch wie 2016 (25% vs. 63% und 11% vs. 21%).
Auch in der Gruppe der etablierten ASCVD-Patienten war die Zielerreichung 2019 etwa halb so hoch wie 2016 (18 % vs. 39 %).
Fazit des Referenten
- Die DA VINCI-Studie zeigte, dass bei den Patienten, die eine LLT erhielten, 54% ihr risikobasiertes LDL-C-Ziel nach den Leitlinien von 2016 und 33% nach den Leitlinien von 2019 erreichten.
- Die Autoren schlussfolgern, dass «selbst mit optimierten Statinen eine stärkere Nutzung einer zusätzlichen LLT wahrscheinlich erforderlich ist, um diese Lücken für Patienten mit höchstem Risiko zu reduzieren».
Behandlungslücken in der Schweiz: Lipid-Ziele in der Allgemeinpraxis

Hausärzte spielen eine Schlüsselrolle im Schweizer Gesundheitssystem. Durchschnittlich 1,7 RFE (Reason For Encounter) pro Konsultation und ein breites klinisches Spektrum an Problemen wurden in der Primärversorgung registriert. 94,3% aller Probleme wurden indessen in der Primärversorgung gelöst, was die entscheidende Rolle der Hausärzte als Koordinatoren der Gesundheitsversorgung unterstreicht, stellte Prof. Dr. med. Thomas Rosemann, Zürich, fest.
Der Referent präsentierte anschliessend Daten zur Bedeutung der ESC-Guidelines für das kardiovaskuläre Risikomanagement aus der FIRE-Studie, einer Studie in der Allgemeinpraxis. Ziel dieser Studie war es, die Auswirkungen der 2019 veröffentlichten Leitlinie der European Society of Cardiology (ESC)/European Atherosclerosis Society (EAS) zum kardiovaskulären (CV) Risikomanagement im Vergleich zu ihrem Vorgänger von 2016 in einer Kohorte in der allgemeinen Praxis zu bewerten. Die Studie war eine retrospektive Querschnittsstudie mit Daten aus elektronischen Krankenakten. Die Studienkohorte umfasste 103 351 Patienten mit bekanntem CV-Risiko. Es wurden die Veränderungen in der CV-Risikoklassifizierung und den LDL-Cholesterin-Zielwerten, die Auswirkungen auf die LDL-C-Erfolgsraten und die aktuellen lipidsenkenden Behandlungen bewertet. Nach der ESC-Richtlinie 2019 änderten sich die CV-Risikokategorien bei 27,5% der Patienten, die LDL-C-Zielwerte sanken bei 71,4% der Patienten, und die LDL-C-Zielerfolgsrate sank von 31,1 % auf 16,5%. Unter denjenigen, die die Zielwerte von 2019 nicht erreichten, fehlten bei 52,2% die lipidsenkenden Medikamente vollständig und 41,5% hatten konventionelle Medikamente mit einer submaximalen Intensität. Von den Patienten in den Kategorien mit hohem und sehr hohem Risiko erreichten mindestens 5% trotz der Behandlung mit herkömmlichen lipidsenkenden Medikamenten den LDL-C-Zielwert nicht, so dass sie für PCSK-9-Inhibitoren in Frage kamen. Insgesamt bewirkte die ESC/EAS-Leitlinie 2019 eine Senkung der LDL-C-Zielwerte für die Mehrheit der Patienten in der allgemeinen Praxis und halbierte die Zielerfolgsraten für LDL-C. Es besteht nach wie vor grosses Potenzial, das CV-Risiko durch die Einführung konventioneller lipidsenkender Medikamente zu vermindern, insbesondere bei Patienten mit hohem oder sehr hohem CV-Risiko. Ein erheblicher Teil der Patienten kann die LDL-C-Ziele nur mit PCSK-9-Inhibitoren erreichen, was derzeit eine mindestens 10-fache Erhöhung der Verschreibung dieser Medikamente erfordern würde.
Fazit des Referenten
- Hausärzte spielen eine entscheidende Rolle im Lipidmanagement in der Schweiz.
- Daten aus der Praxis zeigen, dass viele Patienten gar nicht oder zumindest unzureichend behandelt werden und die empfohlenen Ziele nicht erreichen
- Dies gilt sowohl für die Primärprävention als auch für die Sekundärprävention
- Die Unterbehandlung hat mit den neuen ESC-Leitlinien zugenommen
Lipoprotein (a): der Rückkehrer

Hohe Lp(a)-Werte werden als kausaler Risikofaktor für kardiovaskuläre Krankheit betrachtet. Ein Vergleich mit LDL-Cholesterin zeigt, dass sowohl Lp(a) als auch LDL-C eine direkte Assoziation mit dem kardiovaskulären Risiko in verschiedenen epidemiologischen und in genetischen Studien aufweisen, stellte Prof. Dr. med. François Mach, Genf, fest.
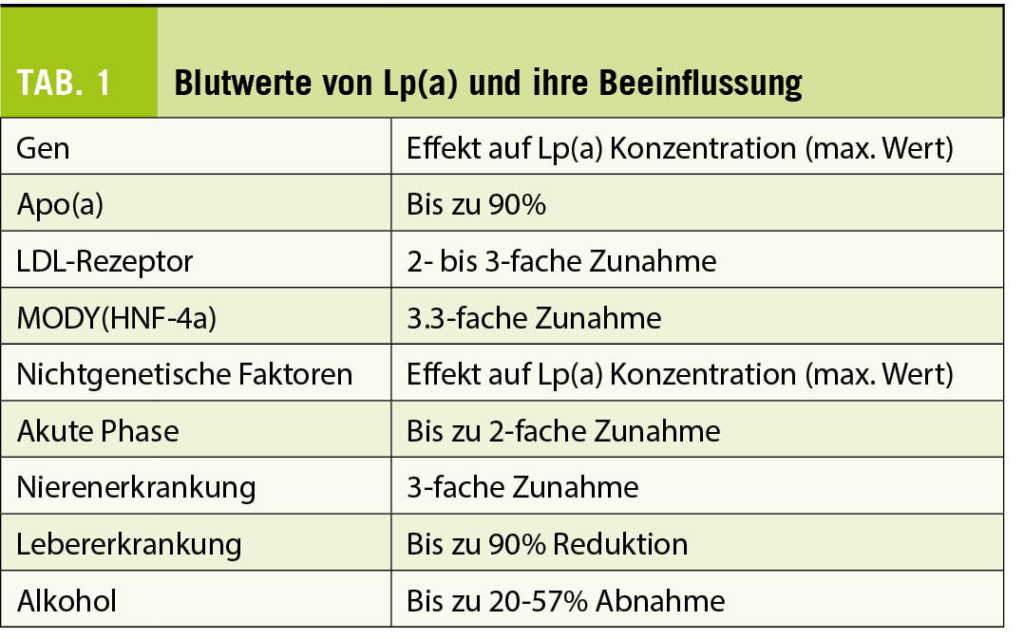
LDL-C und Lp(a) sind proatherogen, wie zahlreiche Studien ergaben. Die Kausalität für kardiovaskuläres Risiko wurde indessen nur für LDL-C mit den Statinstudien belegt, während dies für Lp(a) noch nicht eindeutig belegt ist. Die Blutwerte von Lp(a) stehen vor allem unter genetischer Kontrolle. Die Tabelle 1 gibt einen Überblick über weitere Beeinflussungsmöglichkeiten.
Statine erhöhen Lp(a). In verschiedenen Studien wurden unter Statintherapie Konzentrationszunahmen von Lp(a) bis über 20% festgestellt.
Möglichkeiten zur Senkung von Lp(a)
Verschiedene Hormone senken die Plasmakonzentration von Lp(a). So Thyroxin (10-25% Senkung), Estrogene (37% Reduktion), Progesteron (3-5% Reduktion), Tamoxifen (35% Reduktion), Tibolon (35% Reduktion), Raloxifen (18% Reduktion), Testosteron (30-40% Reduktion), anabole Steroide (60-70% Reduktion), ACTH (30-40% Reduktion). In der Schwangerschaft tritt eine 2.5- bis 3-fache Lp(a) Erhöhung auf.
Obwohl Niacin Lp(a) senkt, ergab die Studie HPS2-THRIVE mit Extended release Niacin und Laropiprant keine signifikante Senkung des kardiovaskulären Risikos, aber eine Zunahme der Nebenwirkungen. PCSK9-Hemmer senken Lp(a) in der Grössenordnung von bis zu 35%. Evolocumab senkte die Lp(a)-Spiegel signifikant, wobei Patienten mit höheren Ausgangs-Lp(a)-Spiegeln eine stärkere absolute Senkung des Lp(a) erfuhren und tendenziell einen grösseren koronaren Nutzen aus der PCSK9-Hemmung zogen. Die Senkung von Lp(a) durch Alirocumab sagte das MACE-Risiko nach einem kürzlichen ACS voraus, wie die Daten aus ODYSSEY OUTCOMES zeigten. Inclisiran, ein siRNA gegen PCSK9, senkt Lp(a) ebenfalls. Mit einem Apo(a)-Antisense-Oligonucleotid lässt sich Lp(a) um bis zu 90% senken (Koren MJ et al.Circulation. 2020;142:A13951). Das Oligonucletid TQJ230 wird von Novartis auf seine Wirkung auf kardiovaskuläre Ereignisse in der HORIZON-Studie untersucht.
Personalisierte Prävention: Füllen der Behandlungslücken
Die personalisierte Prävention umfasst die Behandlung der Risikofaktoren Inflammation (Canakinumab, Anakindra bei CRP >2 mg/dl, LDL-Cholesterin mit hochdosiertem Statin plus Ezetimibe bei LDL-C >1.8 mmol/l, Lp(a) mit Antisense und RNA Interferenz bei L(p) >300 mg/l, Triglyceride >2 mmol/l mit Antisense-Oligonucleotiden, Diabetes Typ 2 mit Metformin, SGLT2-Inhibitoren und GLP-1-RA bei HbA1c 7.5%, die Thrombose mit DAPT, niedrig dosiertem NOAC, stellte Prof. Dr. med. Thomas F. Lüscher, London und Zürich eingangs seines Referates fest.
Inflammation
Die Atherosklerose ist eine chronische Inflammation der Koronargefässe. Entsprechend konnten klinische Effekte in Studien mit anti-inflammatorischen Medikamenten gezeigt werden. Canakinumab senkte das kardiovaskuläre Risiko bei Patienten nach Myokardinfarkt signifikant um 15% ohne Senkung von LDL-C. Weitere Untersuchungen bei Patienten mit koronarer Herzkrankheit mit Colchicin (COLCOT Trial) und LoDoCo Trial ergaben ebenfalls signifikante Senkungen um 23% resp. 31%.
LDL-Cholesterin
Randomisierte kontrollierte klinische Studien, prospektive Kohortenstudien und Mendelsche Randomisierungsstudien zeigten alle: Je geringer die Exposition für LDL-Cholesterin ist, desto geringer sind die kardiovaskulären Endpunkte. Diese Erkenntnisse führten zu den neuesten Lipid-Guidelines der ESC/EAS, die für sehr hohes Risiko einen Zielwert für LDL-Cholesterin von 1.4 mmol/l und eine 50%ige Senkung von LDL-Cholesterin empfehlen. Der Referent präsentierte die Resultate der GLAGOV-Studie mit Evolocumab, die eine Rückbildung atheroskerotischer Plaques bei LDL-Cholesterinwerten unter 1.4 mmol/l zeigten. Dies war das erste Mal, dass eine Rückbildung atherosklerotischer Plaques nachgewiesen werden konnte.
Lp(a)
Lp(a) ist zu einem anerkannten Risikofaktor für kardiovaskuläre Erkrankungen geworden, aber der endgültige Nachweis der Kausalität steht noch aus. Die Hemmung der Apolipoprotein(a)-Produktion in Hepatozyten mit RNA-Silencing hat sich als elegante und effektive Lösung zur Senkung des Lp(a)-Plasmaspiegels erwiesen. Klinische Studien der Phase II haben gezeigt, dass das Antisense-Oligonukleotid Pelacarsen den mittleren Lp(a)-Spiegel um 80% senkte und es 98% der Probanden ermöglichte, unter der Behandlung Werte von <125 nmol/l (ca. 50 mg/dl) zu erreichen. In die Phase-III-Studie Lp(a) HORIZON (Assessing the Impact of Lipoprotein(a) Lowering With TQJ230 on Major Cardiovascular Events in Patients With CVD) werden derzeit ca. 7680 Patienten mit Myokardinfarkt, ischämischem Schlaganfall und symptomatischer peripherer arterieller Verschlusskrankheit in der Vorgeschichte und kontrolliertem Low-Density-Lipoprotein-Cholesterin mit TQJ230 (Pelacarsen) im Vergleich zu Placebo aufgenommen.
Triglyceride
Während die Phase-III-Studie STRENGTH vorzeitig mit hochdosierten Omega-3-Fettsäuren wegen Ineffektivität vorzeitig beendet wurde, war die REDUCE-IT-Studie mit dem verschreibungspflichtigen Präparat (Vascepa), das ausschliesslich EPA in Form von hochgereinigtem EPA-Ethylester (Icosapent-Ethyl) ohne DHA-Anteil enthält, sehr erfolgreich. Die relative Senkung des primären Endpunktes betrug ca. 25%. Die Number needed to treat (NNT) war 21. Neue Antisense-Oligonucleotid-Therapien zur Senkung der Triglyceride sind derzeit am Laufen.
Diabetes Typ 2
Metformin, SGLT-2 Hemmer und GLP-1-Rezeptoragonisten sind die derzeit als Erstlinientherapie eingesetzten Medikamente. Die SGLT2-Hemmer haben eine Reduktion der kardiovaskulären Ereignisse und der Herzinsuffizienz (auch bei Nichtdiabetikern) gezeigt. Die neuen ESC-Guidelines empfehlen eine enge Glukosekontrolle und einen Zielwert von HbA1c <7% (I/A). Der HbA1c-Zielwert sollte individuell der Diabetesdauer, den Komorbiditäten und dem Alter angepasst und Hypoglykämien sollten vermieden werden (I/C). Eine antihypertensive Therapie ist empfohlen, wenn der Blutdruck 140/90 mmHg übersteigt, bei älteren Patienten sollte ein Wert unter 120 mmHg vermieden werden (I/A). Der diastolische Druck sollte <80 mmHg sein, jedoch nicht <70 (I/C).
Thrombose
DAPT und niedrig dosierte NOACs sind die derzeit gängigen Massnahmen. Eine beeinträchtigte Fibrinolyse kann Patienten mit STEMI, die trotz PPCI und DAPT auf hohem kardiovaskulärem Risiko bleiben, identifizieren (Farag M et al Eur Heart J 2019;40:295-305). Das Verständnis der Thrombusfestigkeit könnte die Basis für eine personalisierte Antikoagulation ohne Blutung sein.
RNA-Interferenz und Antisense-Technologien als neue Form der Pharmakotherapie
Genetische Studien zeigen, dass Varianten in HMG-CoA-Reduktase, NPC1L1 und PCSK9 mit niedrigeren LDL-Cholesterinwerten und einem reduzierten Risiko für koronare Erkrankungen assoziiert sind, was mit den Ergebnissen der jüngsten gross angelegten klinischen Studien übereinstimmt. Mendelsche Randomisierungsstudien legen auch nahe, dass genetische Varianten, die zu hohen Lp(a)-Spiegeln führen, kausal mit einem erhöhten Risiko für koronare Erkrankungen verbunden sind.
Genetische Studien, die Varianten im endothelialen Lipase- oder SR-B1-Gen untersuchten, haben eine Assoziation in Zusammenhang mit erhöhten HDL-Cholesterinspiegeln gezeigt, berichteten aber nicht über ein verringertes Risiko für koronare Erkrankungen, was mit dem Konzept vereinbar ist, dass HDL-Cholesterinspiegel nicht notwendigerweise kausal mit einer koronaren Erkrankung verbunden sind. Dies steht auch im Einklang mit neueren klinischen Ergebnisstudien, die keine Verringerung des kardiovaskulären Risikos durch HDL-Cholesterin-erhöhende Behandlungen nachweisen konnten.

Vor allem neuere Studien, die über Gene berichten, die mit Triglycerid-reichen Lipoproteinen, wie z.B. apo-CIII, in Zusammenhang stehen, haben eine Assoziation mit niedrigeren Triglyzerid-Spiegeln (wenn auch nicht ausschliesslich) und einem reduzierten HDL-Cholesterin gezeigt, erläuterte Prof. Dr. med. Ulf Landmesser, Berlin.
RNA-gerichtete Therapien sind daran, die klassischen pharmakologischen Therapien zu ersetzen. RNA-gerichtete Therapien (z.B. apo(a)-ASO und PCSK9-siRNA) sind in gross angelegten klinischen Studien getestet worden und werden höchstwahrscheinlich in naher Zukunft eine neue effektive und sichere therapeutische Option für CVD darstellen, so der Referent. Die RNA-Interferenz geht auf Andreas Z. Fire und Craig C. Mello zurück, die dafür mit dem Nobelpreis für Medizin im Jahre 2006 ausgezeichnet wurden (Fire A, Mello CC. Potent and specific. Genetic interference by double-stranded RNA in Caenorhabditis elegans. Nature 1998 ; 391:
806-11). siRNA sind kurze Ribonukleinsäure-Moleküle, die keine Proteine kodieren, sondern sich mit komplementären einzelsträngigen Ribonukleinsäure-Molekülen verbinden, wodurch sie deren normale Funktion unterbinden. Die RNA wird über den Asialoglycoproteinrezeptor in die Zelle eingeschleust.
ORION-Studien mit Inclisiran
Der Referent präsentierte anschliessend die Resultate der Phase-II-
ORION-1-Studie, die Inclisiran, einen siRNA gegen PCSK9, untersucht hatte. Dabei senkte das am Tag 90 erneut verabreichte Medikament das LDL-Cholesterin über die Zeitdauer von 270 Tagen um im Mittel 51% (Ray KK et al NEJM 2017;376:1430-1441). In ORION 9 waren 482 Patienten mit heterozygoter familiärer Hypercholesterinämie (FH) behandelt worden (Raal FJ. N Engl J Med. 2020;382:1520-309), in ORION 10 und 11 zusammen 3178 Patienten mit kardiovaskulären Erkrankungen oder entsprechenden Risikofaktoren (Ray KK et al. N Engl J Med. 2020;382:1507-19). Die LDL-Ausgangswerte lagen unter Statin- und ggf. Ezetimibe-Therapie in ORION 10 und 11 knapp über 100 mg/dl sowie knapp über 150 mg/dl in ORION 9. In allen drei Studien wurde Inclisiran nach einer initialen Dosis erneut nach drei Monaten und dann alle 6 Monate appliziert. Primäre Endpunkte waren die LDL-C-Senkung nach 17 Monaten) und die mittlere LDL-C-Senkung zwischen Monat 3 und Monat 18. Im Vergleich zu den Placebogruppen erzielten Patienten der Verumgruppen absolute LDL-C-Senkungen um die 50%. 41% der FH-Patienten sowie 70% bzw. 74% der Patienten mit kardiovaskulären Erkrankungen erreichten Werte < 70 mg/dl. Nennenswerte Nebenwirkungen wurden nicht beobachtet.
Einen Ausblick auf die Zukunft der lipidsenkenden Therapie gab Prof. Landmesser mit dem in vivo CRISPR base editing von PCSK9, womit Cholesterin dauerhaft gesenkt werden könnte (Musunuru K et al. In vivo CRISPR base editing of PCSK9 durably lowers cholesterol in primates. Nature 2021;593:429-434).
Lp(a)
Das Antisense Oligonucleotid APO(a)-LRx reduzierte Lipoprotein(a) in einer Dosis-abhängigen Art bei Patienten mit erhöhten Lp(a)-Werten und etablierter kardiovaskulärer Krankheit (Tsimikas S et al. NEJM 2020;382: 244-255).
ANGPLT3 – bei erhöhten Triglyceriden
ANGPTL3 ist ein neues Ziel in der Lipid-gerichteten Prävention der koronaren Herzkrankheit. Klinische Ergebnisse stehen allerdings noch aus.
Präzisionsmanagement zur Prävention atherosklerotischer vaskulärer Herzkrankheit
Die zukünftigen Optionen für ein personalisiertes Risikomanagement umfassen primär eine Optimierung des Lebensstils und eine von den ESC-Guidelines empfohlene medizinische Behandlung inkl. Hypertonie-Management. Dabei sollen die atherogenen Lipoproteine (LDL durch PCSK9-Inhibition (mAB, siRNA), Lp(a) mit Antisense Oligonucleotid) und Triglycerid-reiche Lipoproteine gesenkt werden (ANGPLT3 ASO, Apo CIII ASO). Dies soll begleitet werden von einem Anti-Thrombosemanagement (gekürzte oder ausgedehnte duale antithrombotische Therapie), Immunmodulation (CRP, IL-6, CHIP durch Colchicin, IL-1βAntikörper), dem Management des metabolischen Risikos (HbA1c, Typ-2-Diabetes mit SGLT2-Hemmern, GLP-1-RA) und der Behandlung der Herzinsuffizienz (SGLT-2-Inhibitoren, ARNI).
Quelle: Unmet Medical Needs in Lipid Management: Current and Future Opportunities, Webinar 17.06.2021, Zurich Heart House, Zürich.
riesen@medinfo-verlag.ch