Im Rahmen der Jahrestagung des Kollegiums für Hausarztmedizin (KHM) fand ein von A. Vogel organisiertes Satellitensymposium statt, das sich den Themen Gelenk- und Rückenschmerzen widmete. Die Referierenden waren Frau Dr. med. Petra Höderath, Fachärztin für Neurochirurgie, Schmerzspezialistin und Leiterin der Schmerzkliniken der Hirslanden Klinik Stephanshorn in St. Gallen und des Landesspitals Liechtenstein in Vaduz, sowie Dr. med. Andreas Thueler, Facharzt für Rheumatologie und Chefarzt am Kantonsspital Baden. In ihren Vorträgen beleuchteten sie praxisrelevante Aspekte der Diagnostik und Therapie muskuloskelettaler Schmerzen – von der differenzialdiagnostischen Abklärung akuter Gelenkbeschwerden über konservative und interventionelle Therapien bis hin zu modernen Behandlungsansätzen bei chronischem Schmerz.
Gelenkschmerzen
Dr. Thüler wies in seiner Einführung darauf hin, dass bei der Untersuchung von Gelenkschmerzen die Rötung des betroffenen Gelenks ein zentrales diagnostisches Kriterium darstellt. Fehlt eine Rötung, kommen vor allem aktivierte Arthrosen, rheumatoide Arthritiden, seronegative Spondylarthropathien sowie reaktive oder postinfektiöse Arthritiden in Betracht. Ist das Gelenk hingegen gerötet, sollte an eine infektiöse Arthritis, eine Arthritis urica oder eine Chondrokalzinose gedacht werden.
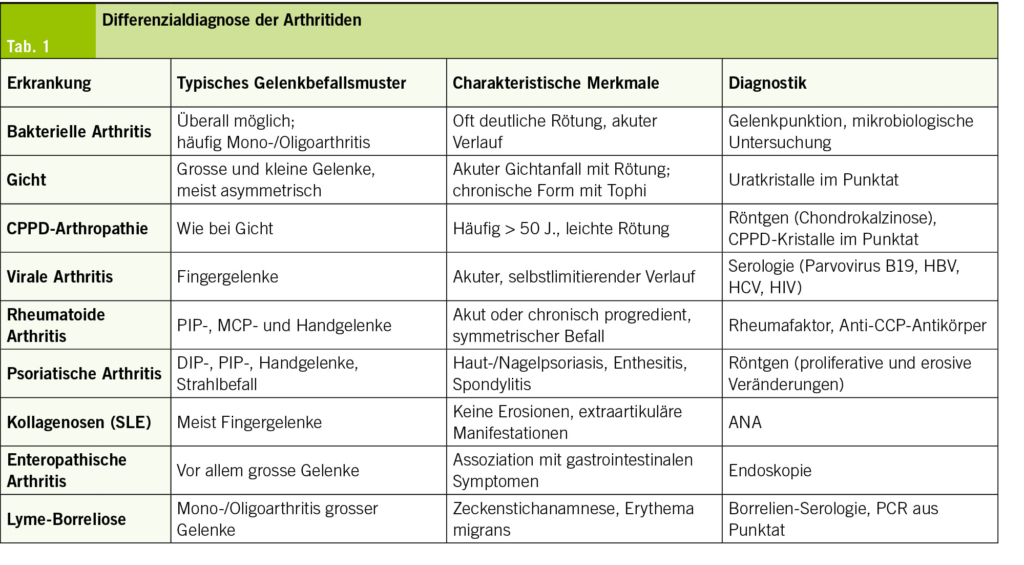
Differenzialdiagnose der Arthritiden
Die Unterscheidung der verschiedenen Arthritiden erfolgt anhand von Gelenkbefallsmuster, klinischen Besonderheiten und spezifischer Diagnostik (Tab. 1).
Arthrose: Vorkommen und Ursachen
Arthrose kann an verschiedenen Gelenken auftreten, darunter an den unteren Lendenwirbeln, am Daumensattelgelenk, am Grosszehengrundgelenk, an Knie, Fingerend- und Mittelgelenken, an der Hüfte und an den Halswirbeln. Die Ursachen sind vielfältig und umfassen muskuläre Atrophie, knöcherne Umbauvorgänge mit Sklerose, Knorpelabbau durch proinflammatorische Mediatoren wie IL-1β oder Matrix-Metalloproteinasen, Meniskusverletzungen, Synovialhypertrophie, Osteophytenbildung, Bandinstabilitäten sowie Veränderungen des Fettstoffwechsels wie erhöhte Leptinspiegel. Auch die Facettengelenke der Wirbelsäule können betroffen sein; bei einer Spondylarthrose reiben die Knochen aufgrund des abgenutzten Knorpels schmerzhaft aufeinander.
Therapieansätze
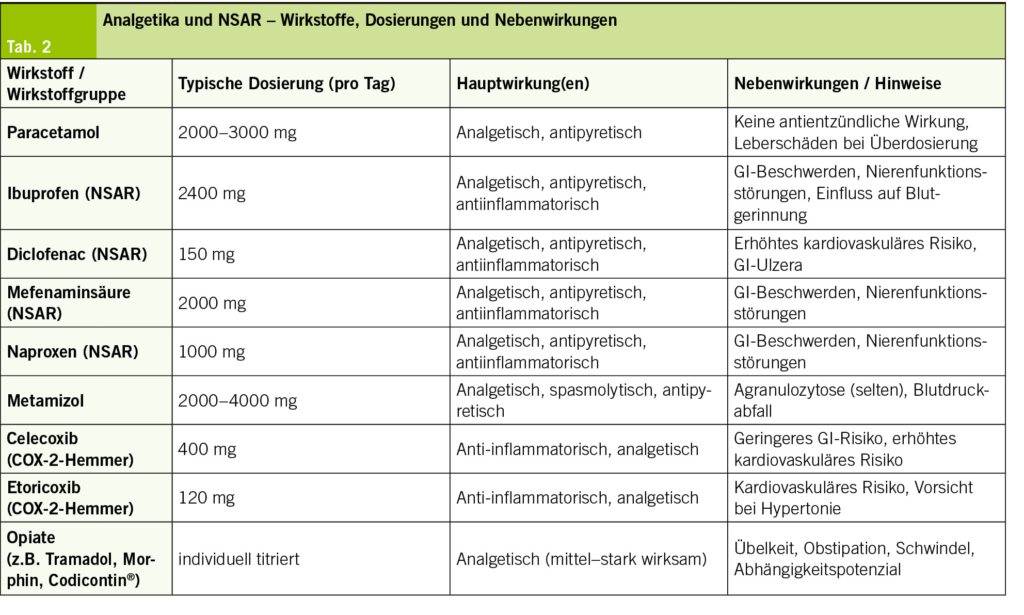
Zu den lokalen Anwendungen zählt insbesondere Arnika, deren Blüten ätherisches Öl, Flavonoide und Sesquiterpenlactone enthalten, die entzündungshemmend wirken. Daneben wurden Thymol in Form von Estern und Ethern, Hydroxycumarine, Phenylacrylsäuren sowie immunstimulatorische Polysaccharide nachgewiesen, die zusätzlich antiseptisch wirken. Eine randomisierte, doppelblinde, placebokontrollierte Studie mit 162 Patientinnen und Patienten zeigte, dass die tägliche Einnahme von 800 mg Chondroitinsulfat im Vergleich zu Placebo eine signifikante Schmerzreduktion und eine Verbesserung der Handfunktion bei gutem Sicherheitsprofil bewirkte. Systemische Therapieoptionen umfassen Paracetamol, nichtsteroidale Antirheumatika (NSAR) und Opiate. Eine Übersicht zu Dosierungen, Wirkungen und Nebenwirkungen dieser Substanzen bietet Tab. 2.
Phytotherapeutisch wird die Teufelskralle (Harpagophytum) eingesetzt, die in Studien eine knorpelschützende, antientzündliche Wirkung, eine Besserung muskuloskelettaler Schmerzen sowie eine Reduktion der Muskelsteifheit zeigte. Auch die Radiotherapie kann bei therapierefraktären Arthrosen wirksam sein: In einer Studie mit 73 Patientinnen und Patienten, die im Mittel vier Jahre nachbeobachtet wurden, führte eine lokale Bestrahlung mit einer Gesamtdosis von 6 Gy über zehn Wochen zu einer anhaltenden Linderung der Beschwerden.
Zu den weiteren medikamentösen Möglichkeiten zählen Basistherapeutika, Glukokortikoide, Colchizin und Methotrexat. Letzteres wird aufgrund der besseren Bioverfügbarkeit bevorzugt subkutan appliziert, was zu einem schnelleren Ansprechen führt. Biologische Basistherapeutika erhöhen das Infektionsrisiko, insbesondere in Kombination mit Steroiden, und können eine Tuberkulose reaktivieren oder eine Herzinsuffizienz verschlechtern. Gleichzeitig wird bei koronarer Herzkrankheit häufig eine CRP-Senkung beobachtet.
Rückenschmerzen
Dr. Thüler illustrierte das Thema Rückenschmerzen anhand mehrerer Fallbeispiele. Ein erster Fall betraf eine Osteochondrose mit schriftlichem MRI-Befund der Lendenwirbelsäule vom 20. Januar 2021. Beschrieben wurde eine multisegmentale Degeneration mit medianer bis rechts paramedianer Diskushernie auf Höhe LWK 5/SWK 1 und entsprechender Reizung der Nervenwurzel S1 rechts, eine aktivierte Osteochondrose auf Höhe LWK 4/5 sowie eine leichte Spondylarthrose der drei unteren Segmente. Diskutiert wurde, dass in diesem Befund weder die Hypermobilität noch der funktionelle Zusammenhang zu den Beschwerden erwähnt wurden. Entscheidend sei daher, die radiologischen Befunde stets im klinischen Kontext zu interpretieren.
Beim Trainingseffekt konnte gezeigt werden, dass 50 % der Patientinnen und Patienten im Rahmen eines multimodalen Behandlungskonzepts eine relevante Schmerzlinderung erfuhren.
Ein weiteres Fallbeispiel zeigte eine Chondrokalzinose, die mit NSAR behandelt wurde – unter Berücksichtigung der Nierenfunktion. Als alternative oder ergänzende Therapieoptionen kommen systemische oder intraartikuläre Steroide sowie Colchizin infrage. Wichtig ist auch die Behandlung möglicher Ursachen wie Störungen des Magnesium- oder Phosphatstoffwechsels, Hyperparathyreoidismus, Hypo- oder Hyperthyreose oder Eisenstoffwechselstörungen, beispielsweise bei Hämochromatose oder Morbus Wilson.
In einem dritten Fall wurde eine 75-jährige Patientin mit rheumatoider Arthritis vorgestellt, die seit vielen Jahren an der Erkrankung litt und seit drei Monaten zunehmende Nackenschmerzen verspürte. Röntgenaufnahmen der Halswirbelsäule zeigten eine atlanto-axiale Dislokation im Rahmen der rheumatoiden Arthritis sowie eine Spondylitis ankylosans.
Besondere Aufmerksamkeit galt der Hypothese, dass eine Spinalkanalstenose auch mit einer Fehlregulation des Eisenstoffwechsels assoziiert sein kann. Experimentelle Untersuchungen deuten darauf hin, dass Extrakte aus Harpagophytum oxidative Schäden durch Eisenablagerungen im Rückenmark mindern und die funktionelle Erholung nach einer Lumbalspinalstenose verbessern können.
Bei unspezifischen Rückenschmerzen wurden in einer doppelblinden, placebokontrollierten klinischen Studie 63 Patientinnen und Patienten mit leichten bis mittelschweren Schmerzen oder Muskelverspannungen über vier Wochen behandelt. Die Verumgruppe erhielt zweimal täglich 480 mg Harpagophytum-Extrakt, die Kontrollgruppe Placebo. Bereits nach zwei Wochen zeigten sich hochsignifikante Verbesserungen in der visuellen Analogskala, im Druckalgometertest, im Muskelsteifheitstest und im Muskelischämietest. In der Aufzeichnung antinozizeptiver Muskelreflexe und der EMG-Oberflächenaktivität gab es hingegen keine Unterschiede zum Placebo. Die Verträglichkeit war insgesamt gut, schwere Nebenwirkungen traten nicht auf.
Chronische Schmerzen
Frau Dr. med. Petra Höderath eröffnete ihren Vortrag mit einer Definition: Chronischer Schmerz ist eine eigenständige Erkrankung ohne biologische Warnfunktion, die weitgehend unabhängig von ihrem ursprünglichen Auslöser besteht. Als chronisch gilt ein Schmerz, wenn er über einen Zeitraum von drei oder mehr Monaten anhält oder wiederkehrt.
Epidemiologie
Chronische Schmerzen sind in der Bevölkerung weit verbreitet und beeinträchtigen Lebensqualität, Arbeitsfähigkeit und soziale Teilhabe erheblich. In Deutschland berichten rund 23 Millionen Menschen, das sind etwa 28 % der Bevölkerung, von chronischen Schmerzen. In der Schweiz sind schätzungsweise 1.5 Millionen Menschen betroffen. Davon geben 39 % an, immer Schmerzen zu haben, 35 % täglich und 26 % mehrmals pro Woche. Die Beschwerden bestehen bei den meisten seit vielen Jahren – im Durchschnitt seit 7.7 Jahren. Mit zunehmendem Alter steigt die Prävalenz deutlich an: Ab einem gewissen Alter leiden etwa 55 % der Menschen an chronischen Schmerzen.
Unterschiede zeigen sich auch in bestimmten Bevölkerungsgruppen: Bei zu Hause lebenden älteren Menschen liegt die Schmerzprävalenz zwischen 32 % und 57 %, bei Pflegeheimbewohnerinnen und -bewohnern zwischen 40 % und 80 %, und bei dementen Patientinnen und Patienten bei rund 40 %. Die Shelter-Studie ergab, dass ein Drittel der deutschen und ein Viertel der europäischen Pflegeheimbewohner mit mittelstarken bis starken Schmerzen keine oder lediglich eine Bedarfsmedikation erhalten.
Schmerzassessment
Für eine gezielte Therapie ist eine sorgfältige Schmerzerfassung unerlässlich. Dabei wird zunächst zwischen nozizeptiven und neuropathischen Schmerzen unterschieden, wobei Mischformen wie der Rückenschmerz oder der Tumorschmerz häufig sind. Nozizeptive Schmerzen entstehen beispielsweise bei Erkrankungen des Bewegungsapparates wie Arthritis oder Arthrose oder im Rahmen chronischer Entzündungen und viszeraler Schmerzsyndrome. Neuropathische Schmerzen sind Folge peripherer Schädigungen – etwa bei postzosterischer Neuralgie oder Trigeminusneuralgie – oder zentraler Läsionen wie Entzündungen im ZNS oder Rückenmarksschädigungen.
Ein etabliertes Screening-Instrument ist der PainDETECT-Fragebogen (Freynhagen R. et al., 2006), der eine neuropathische Schmerzkomponente identifizieren kann. Ein Wert unter 18 % spricht gegen, ein Wert über 90 % für eine neuropathische Schmerzkomponente, dazwischen liegt ein unklarer Bereich. In der klinischen Praxis wird häufig die numerische Ratingskala (NRS) verwendet, bei der 0 keinen Schmerz und 10 den schlimmsten vorstellbaren Schmerz bezeichnet. Bei Patientinnen und Patienten, die ihre Schmerzen nicht verbalisieren können, kommen Beobachtungsverfahren wie das Zurich Observation Pain Assessment (ZOPA) oder Skalen wie Doloplus-2 und BESD zum Einsatz. Diese bewerten Lautäusserungen, Gesichtsausdruck, Körpersprache und physiologische Parameter wie Puls, Blutdruck, Atmung, Hautfarbe, Schwitzen oder Rötung. Das bio-psycho-soziale Krankheitsmodell betont, dass Schmerzen auch ohne strukturellen Schaden entstehen und durch emotionale, kognitive und soziale Faktoren beeinflusst werden. Die emotionale Komponente wird somit gleichberechtigt neben der sensorischen betrachtet.
Multimodale Schmerztherapie
Die multimodale Schmerztherapie kombiniert medizinische, physiotherapeutische, psychologische und soziale Interventionen und ist besonders bei komplexen chronischen Schmerzen wirksam. Sie kann interventionelle und operative Massnahmen, Physiotherapie im ambulanten oder stationären Setting, psychologische Unterstützung, Sozialarbeit sowie Unterstützung durch die Spitex umfassen.
Medikamentöse Therapie
Dr. Höderath ging in ihrem Vortrag auch auf die pharmakologischen Behandlungsmöglichkeiten chronischer Schmerzen ein und stellte dabei die Grenzen des klassischen WHO-Stufenschemas heraus. Dieses, 1986 ursprünglich für die Tumorschmerztherapie konzipierte Konzept, berücksichtigt weder aktuelle pharmakologische Erkenntnisse noch pathophysiologische Unterschiede verschiedener Schmerzarten in ausreichendem Mass. Für chronisch nicht-tumorbedingte Schmerzen sei daher ein mechanismenorientierter Ansatz deutlich zielführender. In der mechanismenorientierten Pharmakotherapie werden Medikamente entsprechend ihrer Hauptwirkung den verschiedenen Schmerztypen zugeordnet. Bei nozizeptiv-inflammatorischen Schmerzen kommen in erster Linie NSAR, Coxibe oder enzymhemmende Substanzen wie selektive Cyclooxygenase-1/2-Hemmer zum Einsatz. Bei neuropathischen Schmerzen werden häufig trizyklische Antidepressiva (TCA), Serotonin-Noradrenalin-Wiederaufnahmehemmer (SNRI) oder Antikonvulsiva verwendet, die durch Blockade neuronaler Kalzium- oder Natriumkanäle die Erregbarkeit von Neuronen reduzieren und die Ausschüttung pro-noxischer Neurotransmitter wie Glutamat verringern. Tapentadol wirkt sowohl als Agonist am µ-Opioidrezeptor als auch als Noradrenalin-Wiederaufnahmehemmer und eignet sich für gemischte nozizeptiv-neuropathische Schmerzsyndrome.
Die S3-Leitlinie «LONTS» empfiehlt bei der Langzeitanwendung von Opioiden bei nicht-tumorbedingten Schmerzen eine enge Nutzen-Risiko-Abwägung, die sorgfältige Prüfung von Therapiealternativen, einen multimodalen Ansatz, ausführliche Aufklärung der Patientinnen und Patienten sowie eine engmaschige Kontrolle der vereinbarten Therapieziele.
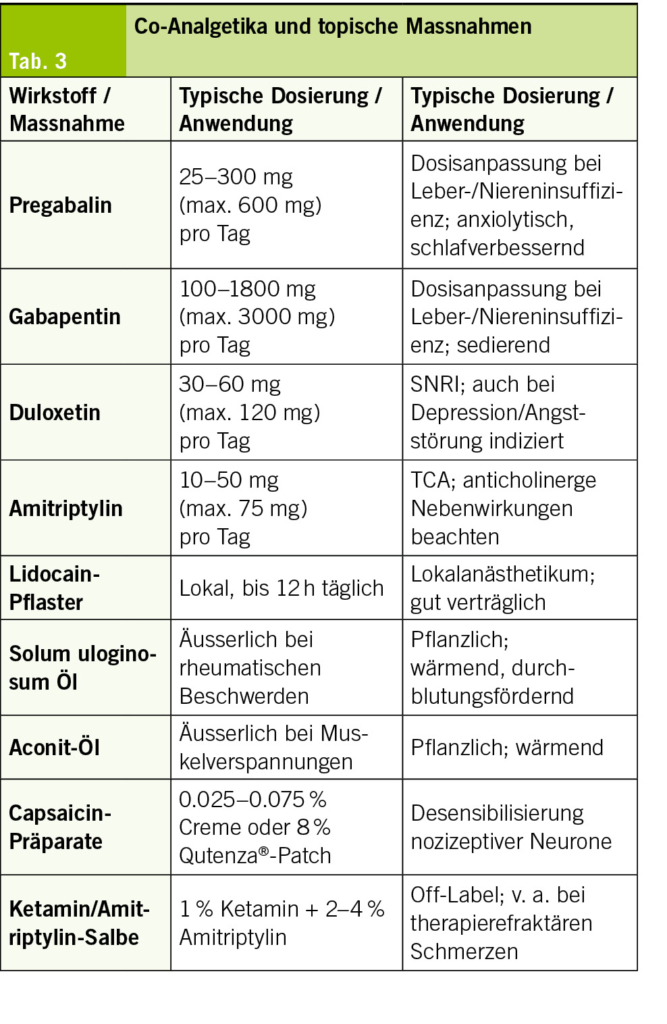
Für die Behandlung neuropathischer Schmerzen stehen neben den bereits genannten Antidepressiva und Antikonvulsiva auch topische Therapien zur Verfügung. Eine Übersicht der wichtigsten Substanzen, Dosierungen und Besonderheiten findet sich in Tab. 3.
Medizinalcannabis in der Schmerztherapie
Ein Schwerpunkt von Dr. Höderaths Vortrag lag auf dem Einsatz von Medizinalcannabis bei chronischen Schmerzen. Cannabis enthält verschiedene pharmakologisch aktive Cannabinoide, von denen Tetrahydrocannabinol (THC) und Cannabidiol (CBD) die wichtigsten sind. THC wirkt schmerzlindernd, muskelentspannend, antiemetisch, appetitanregend und schlaffördernd. In hohen Dosen kann es psychoaktive Effekte wie Euphorie («High») hervorrufen, die bei therapeutischer oraler Dosierung jedoch eher selten auftreten. CBD besitzt kein berauschendes Potenzial, kann aber ebenfalls schmerzlindernd und entzündungshemmend wirken.
Vor Beginn einer Therapie mit Medizinalcannabis sollten Patientinnen und Patienten umfassend aufgeklärt werden, unter anderem über die zu erwartende Wirksamkeit – etwa 30 % sprechen nicht ausreichend an –, den individuellen Charakter des Therapieversuchs, mögliche Nebenwirkungen, absolute und relative Kontraindikationen, potenzielle Arzneimittelinteraktionen sowie Auswirkungen auf die Fahrtüchtigkeit. In der Schweiz gilt, dass bei einem THC-Gehalt über 1 % eine Fahruntüchtigkeit vorliegt. Auch die Kostenübernahme ist zu klären, da Cannabispräparate in der Regel nicht Pflichtleistungen der Krankenkassen sind und ein Therapieversuch häufig zunächst selbst finanziert werden muss.
Der internationale Vergleich zeigt deutliche Unterschiede in der Indikationsstellung: In Dänemark und Tschechien wird Cannabis am häufigsten bei Epilepsie verordnet (über 75 % der Verschreibungen), in Grossbritannien liegt dieser Anteil bei 55 %, dort jedoch mit einem besonders hohen Einsatz bei Angststörungen (rund 25 %), was in den übrigen Ländern kaum eine Rolle spielt. Zweithäufigste Indikation ist die Spastizität, mit Ausnahme von Grossbritannien, wo andere Einsatzgebiete dominieren.
In der Schweiz hat sich die rechtliche Situation seit dem 1. August 2022 deutlich vereinfacht. Seither entfällt die Sonderbewilligungspflicht für die Verschreibung von Medizinalcannabis. Ärztinnen und Ärzte können Cannabispräparate wie andere Betäubungsmittel verschreiben, sofern sie die entsprechenden Rezepte ausstellen.
Fazit
Die Vorträge des Satellitensymposiums machten deutlich, dass Gelenk- und Rückenschmerzen differenzierte diagnostische Überlegungen erfordern und ein breites Spektrum an therapeutischen Optionen zur Verfügung steht – von klassischen Analgetika und NSAR über phytotherapeutische Präparate bis hin zu innovativen Ansätzen wie der Radiotherapie oder Medizinalcannabis. Chronische Schmerzen sollten im Rahmen eines bio-psycho-sozialen Modells betrachtet und multimodal behandelt werden, um eine bestmögliche Linderung und Verbesserung der Lebensqualität zu erreichen.
Prof. Dr. Dr. h.c. Walter F. Riesen
riesen@medinfo-verlag.ch