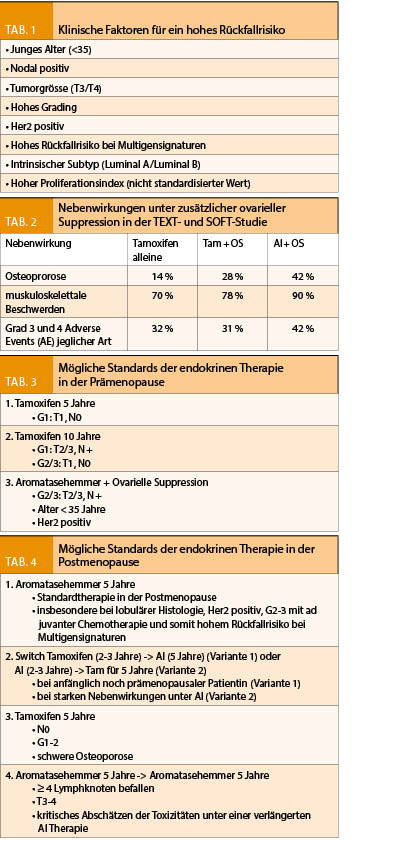
Auch wenn Frühaborte häufig ohne schwere mütterliche Morbidität einhergehen, so verursachen sie schon allein auf Grund ihrer hohen Inzidenz signifikante Kosten und sind Grund für häufige Arztbesuche. Die Behandlungsmöglichkeiten lassen sich grundsätzlich in drei Kategorien unterteilen: Exspektativ, medikamentös und chirurgisch. Welche davon gewählt wird, sollte – abgesehen von Notfallsituationen – mit der Patientin diskutiert und individuell entschieden werden.
Michelle Obama berichtet in ihren Memoiren von einem Abort und ihrem Umgang damit: «Ich hatte das Gefühl, versagt zu haben, weil ich nicht wusste, wie häufig Fehlgeburten sind. Niemand redet darüber.» Sie und viele andere Frauen möchten darüber reden und den Frühabort in den Fokus unserer Gesellschaft holen. Zu Recht, ist er doch mit 12-24% die häufigste Schwangerschaftskomplikation und damit täglich in unserer klinischen Arbeit präsent (1).
Eine dieses Jahr veröffentlichte Metaanalyse zum Management von Frühaborten, die 46 weltweite Studien (insgesamt 9250 Frauen) umfasste, belegt, dass ein exspektatives Vorgehen die geringsten Chancen für ein vollständiges Ausstossen des Schwangerschaftsgewebes hat, sowie, dass das chirurgische und medikamentöse Vorgehen bei den Erfolgsraten vergleichbar sind. Auch bei den Secondary Outcomes zeigten sich zwischen medikamentösem und chirurgischem Vorgehen keine Unterschiede bzgl. schweren Komplikationen, Bluttransfusion, Infektionen, Nausea, Diarrhoe oder Fieber. Frauen, die sich für ein exspektatives oder medikamentöses Vorgehen entschieden, benötigten mehr Schmerzmittel als nach einer chirurgischen Intervention. Die Behandlungszufriedenheit der Patientinnen war in allen Gruppen vergleichbar (2).
Klare Indikationen für eine primär chirurgische Therapie im Sinne einer Kürettage sind: Wunsch der Patientin, starke vaginale Blutungen, septischer Abort und V.a. Trophoblastenerkrankungen mit der Notwendigkeit einer histologischen Abklärung. Eine chirurgische Therapie kann Auswirkungen auf Folgeschwangerschaften haben: So wird der Zusammenhang zwischen CK-Dilatation bei einer Abortkürettage und einem erhöhten Frühgeburtsrisiko in weiteren Schwangerschaften diskutiert (1), jedoch konnte dies in der MIST-Studie in einem 5-Jahres Follow-up nicht bestätigt werden (3). Das Ashermann-Syndrom ist seit der mehrheitlichen Durchführung von Saugkürettagen zwar deutlich regredient, dennoch ist es auch weiterhin eine schwerwiegende Folge nach Kürettagen am schwangeren Uterus.
Exspektatives Management
Das exspektative Vorgehen wird von immer mehr Frauen gewünscht, um den «natürlichen» Weg zu fördern. Kommt es nach 7-14 Tagen zu keinem Ausstossen des Schwangerschaftsgewebes, sollte gemäss den NICE Guidelines eine medikamentöse oder chirurgische Therapie folgen (4). Studien zeigen beim exspektativen Vorgehen sehr unterschiedliche Erfolgsraten von 29-86%. Diese Bandbreite zeigt, dass Erfolgsraten von vielen Faktoren abhängig sind, vor allem aber, ob es sich bei der Diagnose um eine Missed abortion, Windmole oder einen Abortus incompletus handelt. Im Vergleich zum aktiven Management (chirurgisch oder medikamentös) ist beim abwartenden Vorgehen mit einer höheren Rate an Notfalleingriffen zu rechnen. Es zeigt sich keine erhöhte Infektrate und auch wenn sich die Transfusionsrate für Blutprodukte beim exspektativen Management gegenüber dem Aktiven verdoppelt, so ist diese mit 1.6% immer noch gering (1).
Medikamentöses Management
Misoprostol ist der aktuell am häufigsten verwendete Wirkstoff zur Therapie bei Aborten. In der Schweiz ist Misoprostol in Form von Cytotec nur im Offlabel Use einsetzbar, eine entsprechende Aufklärung der Patientin vorausgesetzt. Bei entzündlichen Darmerkrankungen und schwerwiegendem Asthma darf Misoprostol nicht eingesetzt werden.
Es besteht grundsätzlich kein Konsens über die Dosis und die Administrationsart von Misoprostol. Die NICE Guidelines und die WHO empfehlen eine einmalige Dosis von 800 µg vaginal bei Missed abortion oder Windmole. Bei Abortus incompletus könnte die Dosis auch auf 600 µg reduziert werden. Sollte eine vaginale Einlage nicht möglich oder gewünscht sein, so ist eine buccale Applikation alternativ möglich. Die orale Einnahme des Wirkstoffes hingegen erscheint mit mehr gastrointestinalen Nebenwirkungen verbunden zu sein (5). Der Patientin sollte eine grosszügige Analgesie und antiemetische Therapie abgegeben werden (4). Eine zweite Dosis von 800 µg vaginal kann evaluiert werden, sollte es nach der initialen Dosis nicht zu einem suffizienten Ausstossen der Fruchthöhle gekommen sein. Geringere Dosen, z.B. eine Einmaldosis von 400 µg, führen nur in 13% und selbst bei wiederholten Gaben von 400 µg nur in 50-70% zu einer vollständigen Uterusentleerung (6).
Mifepriston
Mifepristons abortive Wirkung beruht auf der kompetitiven Verdrängung von Progesteron aus Bindungen an den Progesteron-Rezeptoren. Es entfaltet seine Wirkung am besten in der Frühschwangerschaft. Die Effektivität sinkt – anders als bei Misop-rostol – mit zunehmendem Schwangerschaftsalter.
Angaben über die Erfolgsrate einer Kombinationstherapie von Mifepriston und Misoprostol bei Frühaborten variierten in der Literatur bisher stark. Eine randomisierte Studie an 300 Frauen (NEJM 2018) konnte nun jedoch eine signifikant höhere Erfolgsrate (Primary Outcome: Expulsion des Gestationssacks nach 8 Tagen) bei Frauen mit einer Kombinationstherapie (75% bei Misoprostol alleine vs. 89% bei Mifepriston und Misoprostol) zeigen (7).
In der Studie wurde als Kombinationstherapie Mifepriston 200 mg oral und 24 Std. später 800 µg Misoprostol (4 Tabl. à 200 µg als Einmaldosis) vaginal verwendet. Die dabei beschriebenen häufigsten Nebenwirkungen waren Müdigkeit, Kopfschmerzen, Schwindel, Schüttelfrost, Nausea und Diarrhoe; ohne signifikante Zunahme bei Patientinnen mit einer Kombinationstherapie (7).
Psychologische Aspekte
Aus Microarray-Analysen ist bekannt, dass über 90% der Aborte auf genetische Defekte zurückzuführen sind (8). Dieses Wissen und die damit verbundene Erkenntnis, dass nicht ein mögliches Fehlverhalten die Ursache darstellt, bedeutet für viele Frauen eine emotionale Erleichterung. Gleichzeitig sollte eine Bagatellisierung des Frühaborts vermieden werden, da dies bei Betroffenen als kränkend erlebt wird (9).
Auch wenn die psychische Reaktion individuell stark variiert, so ist für viele Frauen doch ein wichtiger Schritt, dass sie das therapeutische Vorgehen selbst entscheiden können. Gerade der zeitliche Faktor spielt dann eine wichtige Rolle. Für manche ist ein schneller Abschluss der Schwangerschaft im Rahmen eines chirurgischen Eingriffs in Narkose die bevorzugte Massnahme. Andere sehen im exspektativen oder medikamentösen Vorgehen den Vorteil, dass sie Zeit gewinnen, um sich emotional mit der Situation auseinander zu setzen und Abschied zu nehmen.
Pathologische Trauer nach einem Frühabort kann in Einzelfällen in eine reaktive Depression mit Symptomen wie quälende Schuldgefühle, zwanghaftes Grübeln über die Ursache des Abortes, Antriebslosigkeit, Schlafstörungen und sozialer Rückzug übergehen. Gemäss Wong et al. (10) weisen Frauen ohne soziale Ressourcen (Partnerschaft, Freunde, Familie) hierfür ein erhöhtes Risiko auf. Auch längerdauernde ungewollte Kinderlosigkeit, habituelle Aborte und psychiatrische Vorerkrankungen gelten als Risikofaktoren und sollten nach der Diagnose eines Aborts gezielt exploriert werden. Konkret kann die Betroffene mit Abschiedsritualen, Informationsmaterial und Kontaktmöglichkeiten für psychologische und spirituelle Nachbetreuung sowie Selbsthilfegruppen unterstützt werden. Ein routinemässig angebotener Nachbespre-chungstermin 6-8 Wochen nach dem Abort sowie eine intensivierte Betreuung in einer Folgeschwangerschaft helfen ferner, psychiatrische Folgeerkrankungen zu vermeiden (9).
Follow-up und Restgewebe
Die Restmaterialdiagnostik mit Hilfe der Transvaginalsonografie stellt häufig eine Herausforderung dar. Die Dicke und Echogenität der intrakavitären Befunde sowie dopplersonografische Untersuchungen könnten die Detektion von Restgewebe verbessern, jedoch nicht sicher ausschliessen. Ein Cut-off-Wert für die Endometriumdicke existiert nicht. Gemäss der Literatur muss davon ausgegangen werden, dass die Wahrscheinlichkeit für Restgewebe steigt, je breiter die sonografische Endometriumsdicke ist (11). Studien legen einen Wert von 10-13mm fest, ab dem von vorhandenem Restgewebe im Cavum auszugehen ist (12) (13) und eine erneute Therapie empfohlen werden sollte.
Der normale Menstruationszyklus sollte sich 1-2 Monaten nach dem Abort einstellen. Nach Sistieren der vaginalen Blutung kann die sexuelle Aktivität wiederaufgenommen werden. Aus medizinischer Sicht gibt es keine Gründe für ein Zuwarten mit einer nächsten Schwangerschaft. Im Gegenteil, eine breit angelegte schottische Studie zeigte, dass Frauen, die binnen 6 Monaten nach einem Abort wieder schwanger wurden, ein geringeres Risiko für einen zweiten Abort oder Schwangerschaftskomplikationen hatten als jene mit einem längeren Intervall (14).
Kantonsspital St. Gallen
Frauenklinik
Rorschacher Strasse 95
9007 St. Gallen
franziska.winder@kssg.ch
Frauenklinik
Kantonsspital St. Gallen
Rorschacher Strasse 95
9007 St. Gallen
Die Autoren haben keinen Interessenskonflikt in Zusammenhang mit diesem Artikel.
Literatur:
1. D. Jurkovic, «Diagnosis and management of first trimester miscarriage,» BMJ, p. 346, June 2013.
2. B. Al Wattar, N. Murugesu, A. Tobias, J. Zamora und K. Khan, «Management of first-trimester miscarriage: a systematic review and entwork meta-analysis,» Human Reproduction Update, pp. 1-13, 2019.
3. S. Petrou, J. Trinder, P. Brocklehurst und L. Smith, «Economic evaluation of alternative management methods of first-trimester miscarriage based on results from the MIST trial.,» BJOG, p. 879, 2006.
4. National Institute for Health and Care Excellence, «Ectopic pregnancy and miscarriage. CG154,» 2012. (Online). (Zugriff am 2019).
5. J. Blum, B. Winikoff, K. Gemzell-Danielsson, P. Ho, R. Schiavon und A. Weeks, «Treatment of incomplete abortion and miscarriage with misoprostol.,» Int J Gynaecol Obstet, p. 186, 2007.
6. çE. de Jonge, J. Makin, E. Manefeldt, G. De Wet und R. Pattinson, «Randomised clinical trial of medical evacuation and surgical curettage for incomplete miscarriage,» BMJ, p. 662, 1995.
7. C. Schreiber, M. Creinin, J. Atrio, S. Sonalkar, S. Ratcliffe und K. Barnahrt, «Mifepristone Pretreatment for the Medical Management of Early Pregnancy Loss,» NEJM, pp. 2161-2170, 2018.
8. F. Popescu, C. Jaslow und W. Kutteh, «Recurrent pregancy loss evaluation combined with 24-chromosome microarray of miscarriage tissue provides a probable or definite cause of pregnancy los in over 90% of patients,» Hum Reprod, pp. 579-587, 2018.
9. T. Wischmann, «Psychologische Aspekte bei Frühabort,» Gynäkologe, pp. 319-325, 2018.
10. M. Wong, T. Crawford und L. Gask, «A qualitative investigation into women`s experiences after a miscarriage: implications for the primary healthcare team,» Br J Gen pract, pp. 697-702, 2003.
11. M. Reeves, M. Fox, P. Lohr und M. Creinin, «Endometrial thickness following medical abortion is not predictive of subsequent surgical intervention.,» Ultrasound Obstet Gynecol, pp. 104-9, 2009.
12. C. Tzeng, J. Hwang, H. Au und L. Chien, «Sonographic patterns of the endometrium in assessment of medical abortion outcomes.,» Contraception., pp. 153-9, 2013.
13. E. Ustunyurt, «Role of transvaginal sonography in the diagnosis of retained products of conception,» Arch Gynecol Obstet, pp. 151-4, 2008.
14. E. Love, S. Bhattacharya und N. Smith, «Effect of interpregnancy interval on outcomes of pregnancy after miscarriage: retrospective analysis of hospital episode statistics in Scotland,» BMJ, p. 341, 2010.
15. V. Colleselli, T. Nell, T. Bartosik, C. Brunner und A. Ciresa-Koenig , «Marked improvement in the success rate of medical management of early pregnancy failure following the implementation of a novel institutional protocol and treatment guidelines: a follow-up study,» Arch Gynecol Obstet, pp. 1265-1272, 2016.
16. M. Lemmer, M. Verschoor, A. Hooker, B. Opmeer, J. Limpens, J. Huirne, W. Ankum und B. Mol, «Dilatation and curettage increases the risk of subsequent preterm birth: a systematic review and meta-analysis.,» Hum Reprod, pp. 34-45, 2016.
17. A. Nava, Z. Pino, A. Pérez, M. Hernández, M. Sánchez und J. Manzano, «Medical versus surgical treatment of first trimester spontaneous abortion: A costminimization analysis,» PLOS one, Bd. 14, Nr. 1, 2019.
18. J. Zhang, J. Gilles, K. Barnhart, M. Creinin, C. Westhoff und M. Frederick, «A comparison of medical management with misoprostol and surgical management for early pregnancy failure.,» NEJM, p. 761, 2005.
19. R. Allen und B. O`Brien, «Uses of Misoprostol in Obstetrics and Gynecology,»
Rev Obstet Gynecol., pp. 159-168, 2009.