In der klinischen Praxis kommt der Stress-Echokardiographie (SE) eine herausragende Bedeutung zu. Sie liefert nicht nur wertvolle diagnostische und prognostische Informationen bei zahlreichen kardiovaskulären Erkrankungen, sondern stellt auch eine kostengünstige und überall leicht verfügbare Methode dar. Dieser Beitrag gewährt einen Einblick in die Anwendungsbereiche der SE, gibt einen Überblick über die vielfältigen Indikationen und betont ihre Bedeutung im klinischen Alltag. Es werden spezifische, prognostisch relevante Befunde für die häufigsten Indikationen diskutiert, wobei auch die Implikationen für das weitere Management erläutert werden.
Stress echocardiography plays a pivotal role in clinical practice. Beyond furnishing valuable diagnostic and prognostic insights across a spectrum of cardiovascular disorders, it presents a cost-effective and widely accessible diagnostic tool. This article provides a glimpse into the domain of SE, offering a comprehensive overview of diverse indications and its clinical utility. Specific prognostically relevant findings for the most common indications are discussed, along with implications for further management.
Key words: Exercise stress echocardiography, dobutamine stress echocardiography, low-flow low-gradient aortic stenosis, hypertrophic obstructive cardiopathy
Stressechokardiographie bei ischämischen Herzerkrankungen
Konzept / Pathophysiologie
Der diagnostische Endpunkt zur Erkennung einer myokardialen Ischämie ist die durch Belastung induzierte Entwicklung einer regionalen Wandkinetik-Störung. Die Ischämie wird bei Vorhandensein einer hämodynamisch relevanten Stenose durch die Dysbalance zwischen erhöhtem Sauerstoffbedarf und unzureichender Sauerstoffzufuhr hervorgerufen. Die Belastung kann aktiv und physiologisch mittels Laufband oder Fahrrad in halbliegender Position erfolgen und stellt damit die sicherste Methode dar (1). Der Vorteil gegenüber einer medikamentösen Belastung liegt darin, dass der Patient während der Belastung klinisch beurteilt, die maximal erreichte Sollleistung bestimmt, Beschwerden objektiviert sowie das Herzfrequenz- und Blutdruckprofil beurteilt werden können. Zudem lassen sich auch belastungsabhängige Rhythmusstörungen objektivieren. Daher kann die Stress-Echokardiographie (SE) mit vergleichsweise geringen logistischen Veränderungen das altbewährte, jedoch für die Ischämie abgewertete Belastungs-EKG (IIb-Empfehlung) erheblich bereichern und Einzug in eine kardiologische Praxis finden.
Die Überlegenheit der SE beruht auf der ischämischen Kaskade. Relevante Ischämie führt initial zu einer Abnahme der koronaren Flussreserve, gefolgt von einem Perfusionsdefekt, welches einer strukturellen Reduktion der Kapillardichte entspricht. Bei anhaltender Ischämie resultieren diastolische Dysfunktion, regionale Wandmotilitätsstörungen und typische Ischämie-EKG-Veränderungen.
Belastungsart
Bei physikalischer Belastung werden klinische Parameter wie oben erwähnt objektiviert. Bei Unmöglichkeit erfolgt die Belastung medikamentös (meist Dobutamin) oder elektrisch (2). Ähnlich wie bei der physikalischen Belastung kommt es unter Dobutamin zu einer Inotropiesteigerung und der myokardiale Sauerstoffverbrauch wird erhöht, sodass hierbei die regionale Wandmotilität beurteilt wird. Alternativ kann auch Adenosin oder Regadenoson mittels Perfusionsstudie genutzt werden, auf welche hierbei nicht näher eingegangen wird.
Genauigkeit / Accuracy
Die SE zeichnet sich durch eine klinisch sehr nützliche Untersuchung aus (3). Der prädiktive negative Wert ist exzellent und liegt bei 93-99% (3, 4). Diese Methode bietet sich als äußerst effektiv an, da sie bei einem mittleren Risikoprofil (15-85%) ein ausgewogenes Verhältnis zwischen Sensitivität und Spezifität aufweist. Kontrastmittel verbessert die Visualisierung (5). Insbesondere bei Adipositas und älteren Patienten, aber auch sonstiger schlechter Schallqualität kann somit die Genauigkeit der Untersuchung in erfahrenen Händen deutlich verbessert werden (3).
Dank der hohen Spezifität schließt ein negativer Test das Vorliegen einer hämodynamisch relevanten Koronarstenose sehr zuverlässig aus. Die Sensitivität ist etwas geringer, sodass ein positiver Test mit induzierbarer Wandbewegungsstörung auch ohne epikardiale Koronarstenose auftreten kann. Hierbei sind insbesondere schwere Hypertonie, Aortenstenose, schwere Obstruktion bei hypertropher Kardiopathie (HCM) (aufgrund erhöhten Sauerstoffbedarfs) oder erheblicher Koronarspasmus, mikrovaskuläre Dysfunktion, tiefere/längere Myokardbrücke (aufgrund erniedrigter Sauerstoffzufuhr) oder rheologische Pathologie zu nennen (6).
Indikationen
Die häufigste Indikation für eine SE-Untersuchung ist die Abklärung von unklaren thorakalen Beschwerden und/oder Dyspnoe zur Suche nach myokardialer Ischämie.
Die SE sollte bei Patienten mit intermediärem kardiovaskulärem Risikoprofil durchgeführt werden, was für alle funktionellen Ischämietests wie Myokardszintigraphie, PET-Perfusionsimaging und Herz-MRI gilt (7). Die Stress-Echokardiographie zeichnet sich durch ihre einfache Verfügbarkeit, Strahlenarmut, relative Kostenersparnis und nahezu Null-Emission aus und ist somit klimaneutral (1).
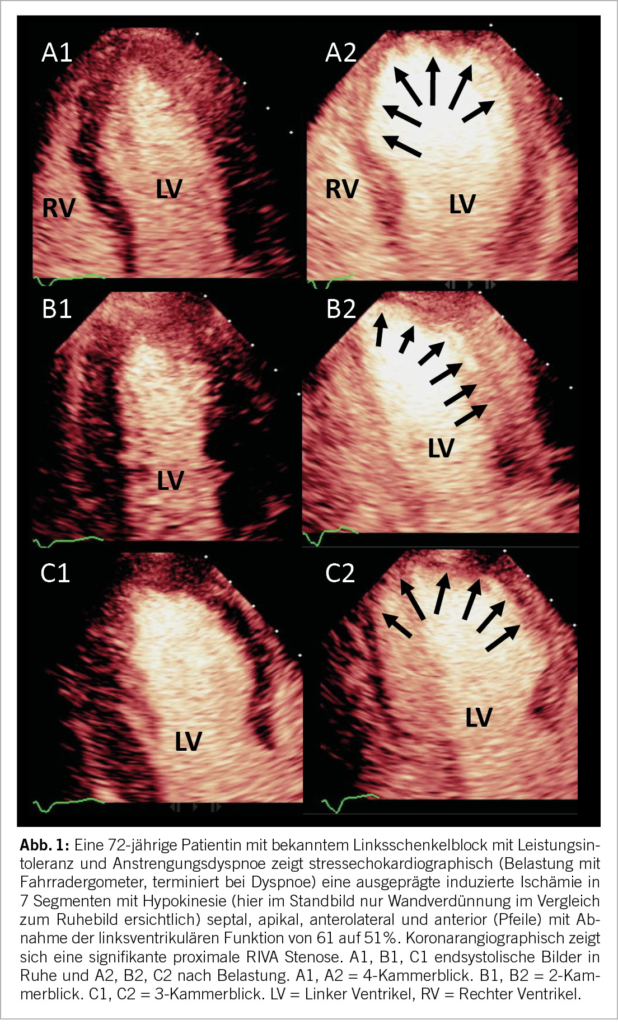
Weitere Gründe für die Durchführung eines funktionellen Ischämietests ergeben sich, wenn bereits eine koronare Herzerkrankung bekannt ist und Fragen zur Progression, höheren Kalkablagerungen oder moderaten Koronarstenosen bestehen, die mittels Koronar-CT diagnostiziert wurden. Das Ausmaß der myokardialen Ischämie beeinflusst die weiteren Schritte in Bezug auf Diagnose und Therapie. Eine prognostisch relevante Ischämie liegt vor, wenn drei oder mehr Segmente mit belastungsinduzierter Hypokinesie oder Akinesie auftreten (Abb. 1).
Neben der Ischämie ermöglicht die SE durch die Erfassung der kontraktilen Reserve in einem Myokardsegment auch die Beurteilung der Viabilität. Hierfür kann die Belastung entweder physikalisch oder medikamentös mit niedriger Dosierung von Dobutamin erfolgen. Zusätzlich können in derselben Untersuchung die diastolische Funktion unter Belastung sowie die koronare Flussreserve erfasst werden.
Stressechokardiographie bei nicht-ischämischen Herzerkrankungen
Indikationen
Weitere Indikationen für eine SE liegen in der Beurteilung von Klappenerkrankungen, einschliesslich Prothesen und Zustand nach Rekonstruktionen, der diastolischen Funktion, dem Ausmass der Obstruktion bei HCM, Dyspnoe unklarer Genese und seltener bei angeborenen Herzerkrankungen.
Aortenstenose
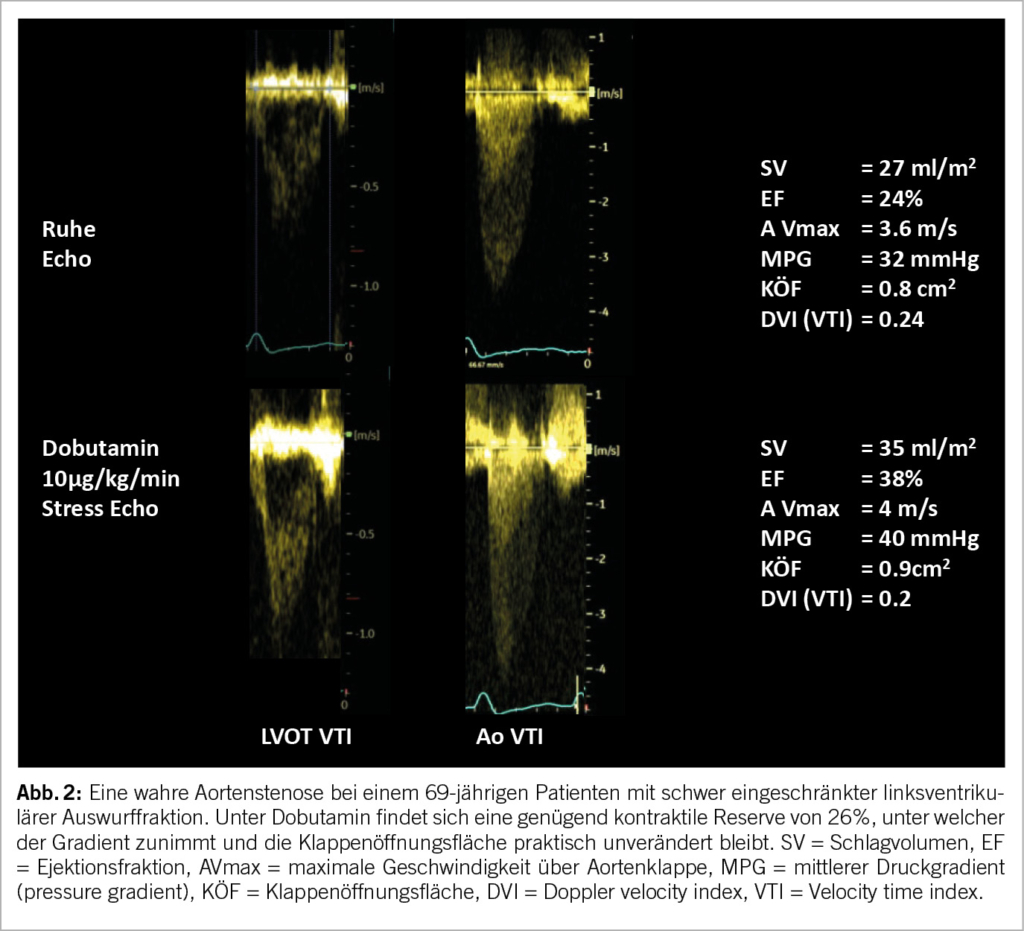
Die häufigste Indikation betrifft dabei eine schwere low-flow, low-gradient Aortenklappenstenose. Wenn eine solche diagnostiziert wird (systolischer mittlerer Druckgradient <40mmHg, Klappenöffnungsfläche ≤ 1cm2, linksventrikuläre Ejektionsfraktion (LVEF) < 50%, indexiertes Schlagvolumen ≤ 35ml/m2), sollte eine Dobutamin-SE durchgeführt werden. In Anwesenheit einer kontraktilen Reserve (= mindestens 20% Zunahme des Schlagvolumens) kann eine echte (Abb. 2) von einer pseudo-schweren Aortenstenose unterschieden werden, was eine klare IB Indikation für eine Intervention darstellt (8). Der Belastungstest kann Symptome bei vermeintlich asymptomatischer Aortenstenose aufdecken. Die physikalische SE liefert dabei prognostische Informationen. Bei einer über 20 mmHg erhöhten Zunahme des systolischen Druckgradienten wird eine frühe Intervention beim niedrigen peri-prozeduralen Risiko im Herzteam empfohlen (8, 9).
Dyspnoe Abklärung
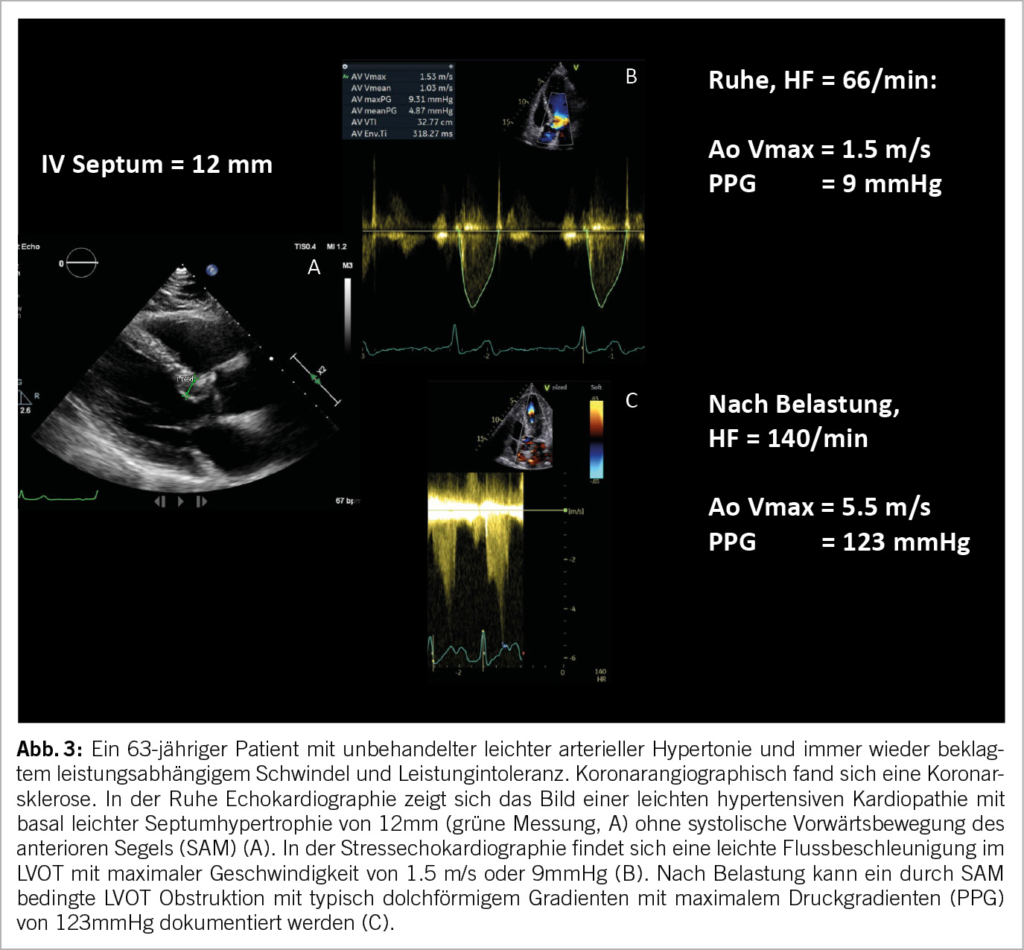
Die SE erweist sich als äußerst nützlich im Rahmen der Abklärung von Dyspnoe unklarer Ätiologie. Neben der Suche nach Ischämie ermöglicht sie gleichzeitig die Identifikation einer belastungsinduzierten höhergradigen diastolischen Dysfunktion oder belastungsinduzierten pulmonalen Hypertonie. Die Ursache der Dyspnoe kann auch auf eine dynamische Obstruktion im linksventrikulären Ausflusstrakt (LVOT) durch eine systolische Vorwärtsbewegung des anterioren Segels (SAM) zurückzuführen sein, was typischerweise bei hypertropher obstruktiver Kardiomyopathie (HOCM) auftritt. Eine weitere häufig anzutreffende Gruppe sind ältere Patienten, die in der Regel ein sigmoidförmiges Septum bei hypertensiver Kardiomyopathie und ein geringeres linksventrikuläres Volumen aufweisen (10) (Abb. 3). Eine weitere, seltenere Ursache der Dyspnoe kann ein unter Belastung auftretendes passageres apikales Ballooning in Patienten mit stattgehabtem Takotsubo Event sein (11).
Hypertrophe Kardiopathie
In der Risikostratifizierung für den plötzlichen Herztod bei HCM erhält die SE eine IB-Empfehlung. Diese dient der Bestimmung der relevanten Obstruktion im LVOT, insbesondere wenn in aufrechter Position oder unter Valsalva-Manöver keine Obstruktion von mindestens 50 mmHg provoziert werden kann (12). Die Auswahl der weiteren Therapiemöglichkeiten, sei es medikamentöse Therapie oder septale Reduktionstherapie, hängt massgeblich von dieser Bestimmung ab. Hinweise deuten darauf hin, dass höhere Gradienten detektiert werden können, wenn die Belastung durch ein Laufband erfolgt, im Vergleich zur Liegevelo-Position und unter Valsalva-Manöver (13).
Mitralinsuffizienz
Die SE ist im Management der Mitralinsuffizienz mit diskordanten Symptomen bedeutsam. Neben der Objektivierung der Dyspnoe liefert sie auch prognostisch relevante Informationen (14). Belastungsabhängige pulmonale Hypertonie (SPAP ≥ 60mmHg) und fehlende kontraktile Reserve (< 5% Anstieg der EF oder < 2% Anstieg des GLS) deuten auf eine ungünstige Prognose hin (10). Bei primärer Mitralinsuffizienz mit mittelschwerer Graduierung im Ruhezustand kann die physikalische SE bei Symptomen wie Atemnot oder Leistungsintoleranz aufschlussreich sein (8).
HFpEF
Einen weiteren Vorteil bietet die SE bei der Diagnose von Patienten mit Herzinsuffizienz mit erhaltener Pumpfunktion (HFpEF; Heart failure with preserved ejection fraction), für welche neue Therapiemöglichkeiten verfügbar sind. Besonders bei unklarer Diagnose und belastungsabhängigen Beschwerden kann die SE wertvolle Informationen liefern. HFpEF-Patienten zeigen eine beeinträchtigte frühe diastolische Relaxation. Die natürliche diastolische Saugfunktion und Anpassungsfähigkeit des linken Ventrikels ist behindert, was zu einer unzureichenden Zunahme von Schlagvolumen und Gesamtherzleistung führt. Dies manifestiert sich in erhöhten Füllungsdrücken und pulmonaler Drucksteigerung. Echokardiographisch werden diese Parameter durch E/e’ (≥ 15) und Geschwindigkeitsmessung der Trikuspidalinsuffizienz (> 3.4m/s) erfasst. Die Messung kann durch E/A-Fusion bei leichter Tachykardie (> 100/Minute) in etwa 10% der Fälle eingeschränkt sein (15, 16).
Copyright bei Aerzteverlag medinfo AG
Leitender Arzt Kardiologie
Kantonsspital Aarau
Tellstrasse 25
5001 Aarau
Der Autor hat keine Interessenskonflikte im Zusammenhang mit diesem Artikel deklariert
1. Picano E, Pierard L, Peteiro J, Djordjevic-Dikic A, Sade LE, Cortigiani L, et al. The clinical use of stress echocardiography in chronic coronary syndromes and beyond coronary artery disease: a clinical consensus statement from the European Association of Cardiovascular Imaging of the ESC. European Heart Journal – Cardiovascular Imaging. 2023.
2. Picano E, Alaimo A, Chubuchny V, Plonska E, Baldo V, Baldini U, et al. Noninvasive pacemaker stress echocardiography for diagnosis of coronary artery disease: a multicenter study. Journal of the American College of Cardiology. 2002;40(7):1305-10.
3. Woodward W, Dockerill C, McCourt A, Upton R, O’Driscoll J, Balkhausen K, et al. Real-world performance and accuracy of stress echocardiography: the EVAREST observational multi-centre study. Eur Heart J Cardiovasc Imaging. 2022;23(5):689-98.
4. Pellikka PA, Arruda-Olson A, Chaudhry FA, Chen MH, Marshall JE, Porter TR, et al. Guidelines for performance, interpretation, and application of stress echocardiography in ischemic heart disease: from the American Society of Echocardiography. Journal of the American Society of Echocardiography. 2020;33(1):1-41. e8.
5. Senior R, Becher H, Monaghan M, Agati L, Zamorano J, Vanoverschelde JL, et al. Clinical practice of contrast echocardiography: recommendation by the European Association of Cardiovascular Imaging (EACVI) 2017. Eur Heart J Cardiovasc Imaging. 2017;18(11):1205-af.
6. Edvardsen T, Asch FM, Davidson B, Delgado V, DeMaria A, Dilsizian V, et al. Non-invasive imaging in coronary syndromes: recommendations of the European Association of Cardiovascular Imaging and the American Society of Echocardiography, in collaboration with the American Society of Nuclear Cardiology, Society of Cardiovascular Computed Tomography, and Society for Cardiovascular Magnetic Resonance. Eur Heart J Cardiovasc Imaging. 2022;23(2):e6-e33.
7. Knuuti J, Wijns W, Saraste A, Capodanno D, Barbato E, Funck-Brentano C, et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes: The Task Force for the diagnosis and management of chronic coronary syndromes of the European Society of Cardiology (ESC). European Heart Journal. 2019;41(3):407-77.
8. Vahanian A, Beyersdorf F, Praz F, Milojevic M, Baldus S, Bauersachs J, et al. 2021 ESC/EACTS Guidelines for the management of valvular heart disease. EuroIntervention. 2022;17(14):e1126-e96.
9. Marechaux S, Hachicha Z, Bellouin A, Dumesnil JG, Meimoun P, Pasquet A, et al. Usefulness of exercise-stress echocardiography for risk stratification of true asymptomatic patients with aortic valve stenosis. Eur Heart J. 2010;31(11):1390-7.
10. Lancellotti P, Pellikka PA, Budts W, Chaudhry FA, Donal E, Dulgheru R, et al. The Clinical Use of Stress Echocardiography in Non-Ischaemic Heart Disease: Recommendations from the European Association of Cardiovascular Imaging and the American Society of Echocardiography. J Am Soc Echocardiogr. 2017;30(2):101-38.