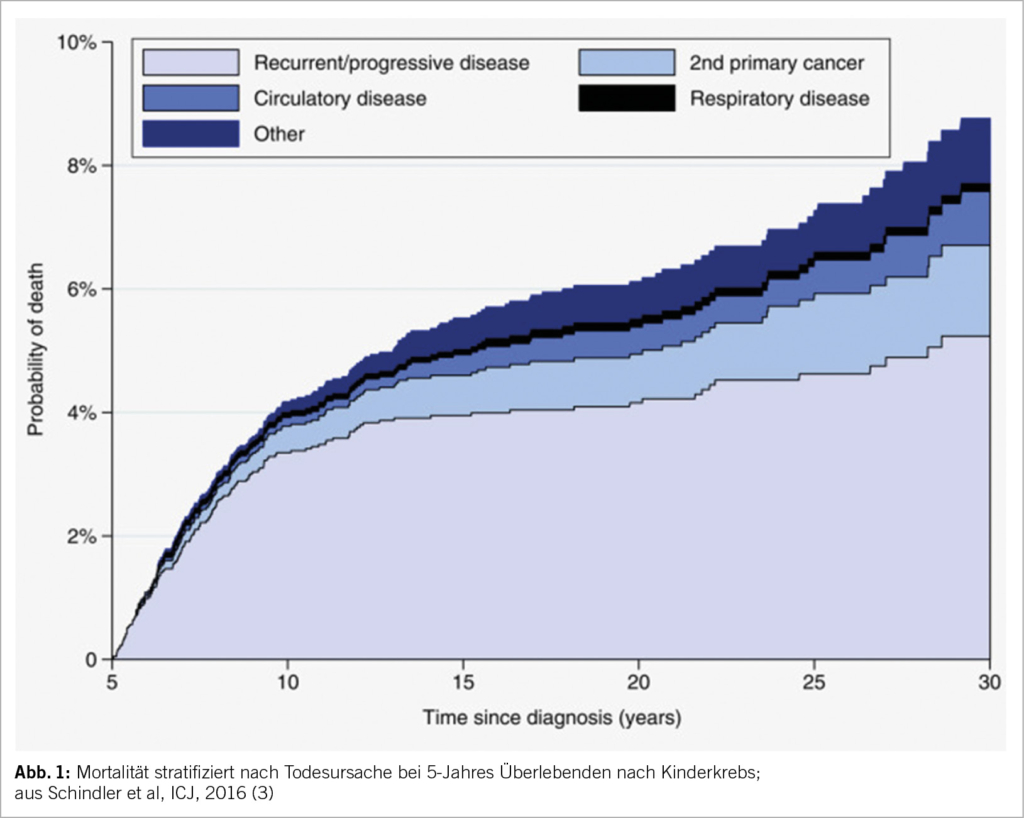
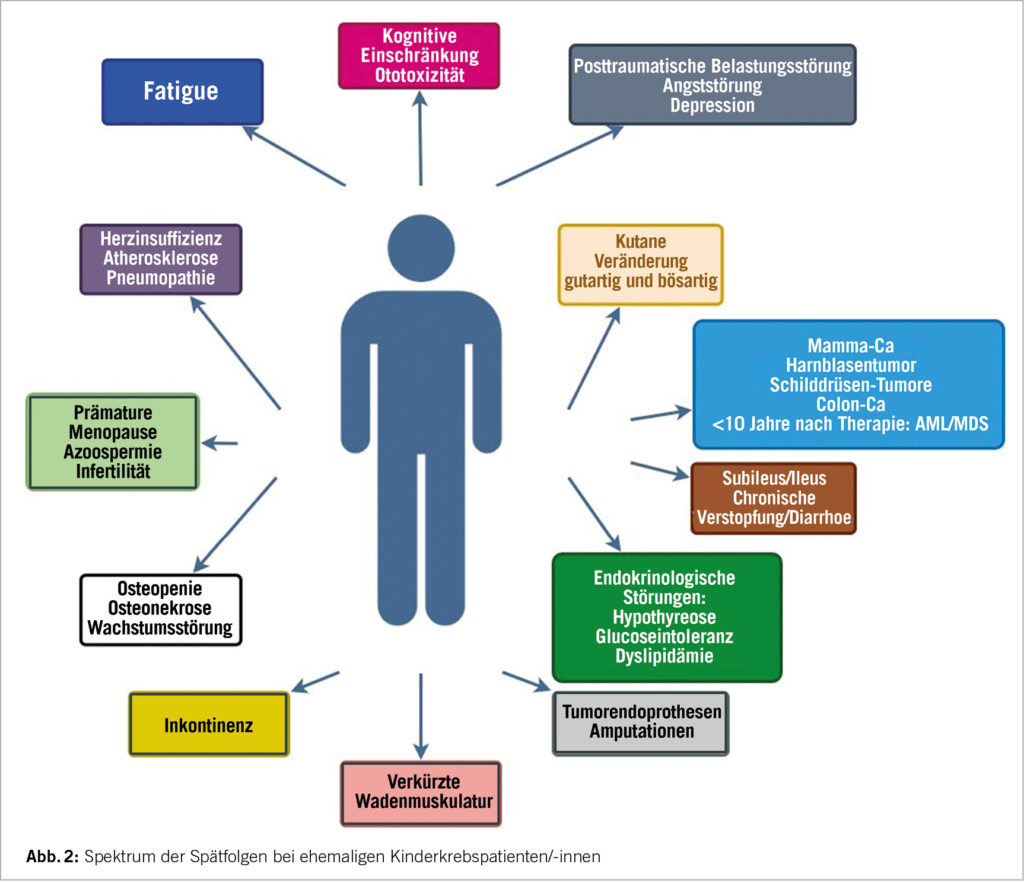
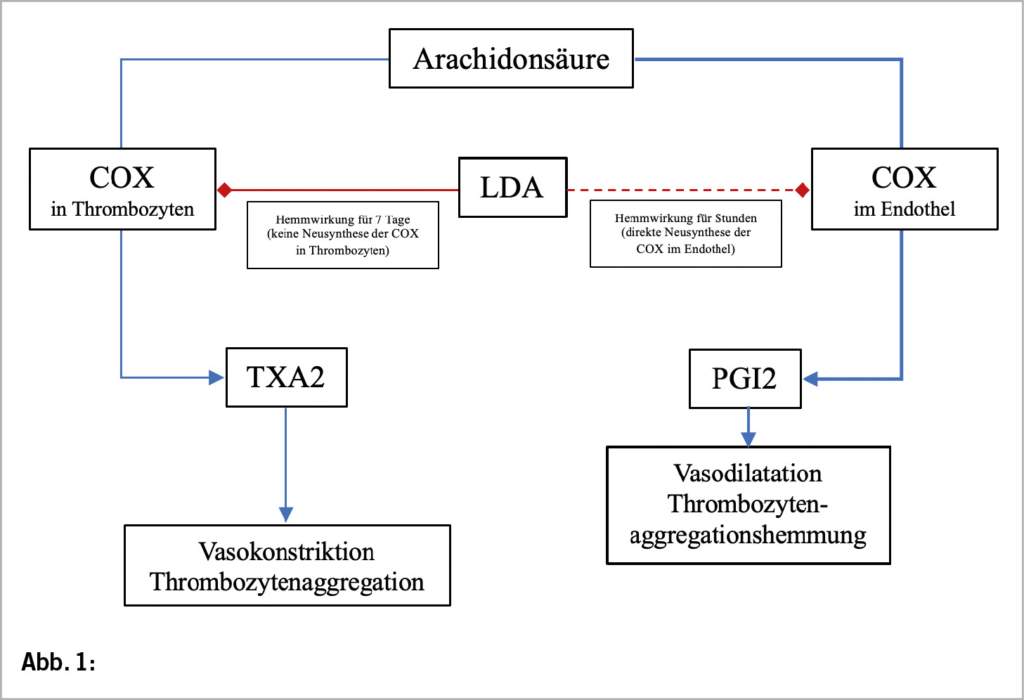
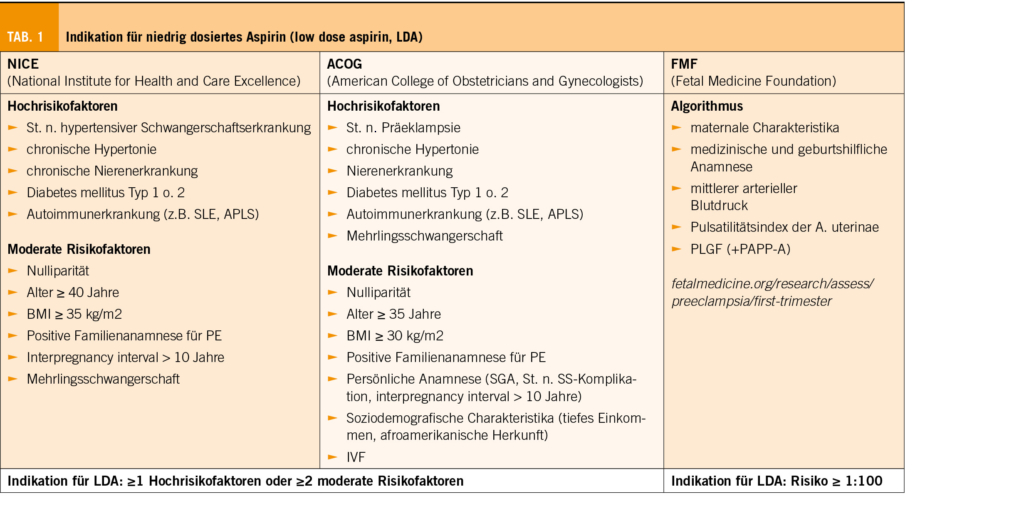
Valvuläre Herzkrankheiten stellen eine rasch zunehmende Ursache für kardiovaskuläre Morbidität und Mortalität sowohl auf globaler als auch auf nationaler Ebene in der Schweiz dar. Seit ihrer Einführung in den frühen 1990er Jahren hat sich die minimalinvasive Klappenchirurgie als signifikanter Fortschritt in der Therapie valvulärer Herzkrankheiten erwiesen. Der Begriff „minimalinvasive Klappenchirurgie“ bezieht sich nicht auf ein einzelnes Verfahren, sondern auf allgemeine therapeutische Strategien, die darauf abzielen, das chirurgische Trauma zu reduzieren, indem die Grösse der Inzisionen minimiert und der chirurgische Zugang so modifiziert wird, dass eine herkömmliche vollständige Sternotomie vermieden wird.
Valvular heart disease is a rapidly increasing cause of cardiovascular morbidity and mortality both globally and nationally in Switzerland. Since its introduction in the early 1990s, minimally invasive valve surgery has proven to be a significant advance in the treatment of valvular heart disease. The term „minimally invasive valve surgery“ does not refer to a single procedure, but to general therapeutic strategies aimed at reducing surgical trauma by minimising the size of incisions and modifying the surgical approach to avoid a conventional full sternotomy.
Key Words: Valvular heart disease, cardiovascular morbidity, minimally invasive valve surgery, sternotomy
Einführung
Die weltweit am häufigsten diagnostizierten valvulären Pathologien umfassen die Aortenklappenstenose und -insuffizienz, rheumatische und ischämische Mitralklappenvitien sowie, seltener, Erkrankungen der Trikuspidal- und Pulmonalklappe. Die therapeutischen Ansätze im Management valvulärer Herzerkrankungen erstrecken sich von pharmakologischen Interventionen über klappenerhaltende operative Massnahmen bis hin zu vollständigen Klappenersatzoperationen, die mittels konventioneller medianer Sternotomie oder in minimal-invasiver Technik durchgeführt werden können. Im Folgenden werden die aktuellen minimalinvasiven Verfahren im Bereich der Klappenchirurgie vorgestellt und die Perspektiven für deren Weiterentwicklung in diesem Bereich erläutert.
Moderne Minimalinvasive Aortenklappenchirurgie
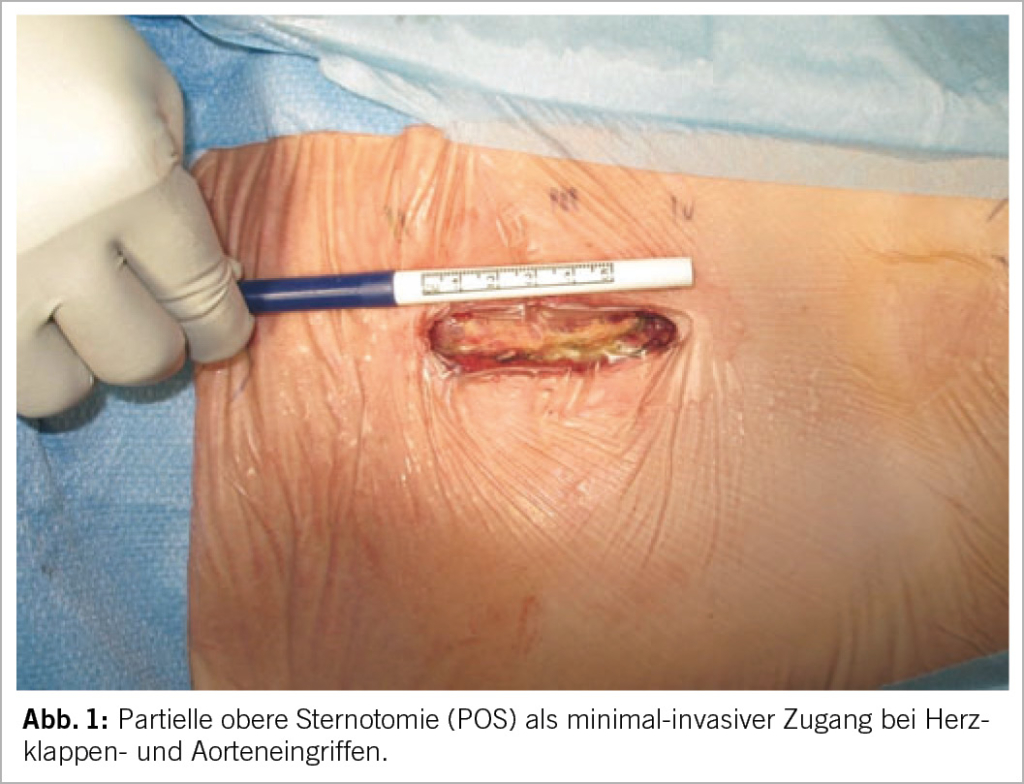
Die Fortschritte in der minimalinvasiven Aortenklappenchirurgie haben zu revolutionären Veränderungen in der Therapie von Aortenklappenerkrankungen geführt. Gegenwärtig sind die laterale Thorakotomie und die partielle Mini-Sternotomie die am häufigsten favorisierten Zugangswege für die minimalinvasive chirurgische Therapie der Aortenklappe. Die partielle Sternotomie, bekannt als „J“- oder umgekehrte „L“-Inzision, wurde erstmals 1997 von Cohn et al. für Aortenklappenoperationen implementiert und sekundär durch „L“-Inzisionen sowie umgekehrte „T“-Partial-Sternotomie erweitert (1–3). Partielle Sternotomie kann rechtsseitig („J“), linksseitig („L“) oder horizontal (umgekehrte „T“) ausgeführt werden und das Sternum wird in den meisten Fällen bis zum dritten oder vierten Interkostalraum eröffnet (4–6). Dadurch wird eine ausreichende Exposition der Aorta ascendens und des proximalen Aortenbogens erreicht, sodass ein minimalinvasiver Aortenklappenersatz und gegebenenfalls bei Bedarf ein begleitender Aortenwurzel- oder sogar komplexer Aortenbogenersatz nach dem Frozen Elephant Trunk-Verfahren durchgeführt werden könnten (7)(8)(9)(10)(11) (Abb. 1). Alternativ ist der parasternale oder anterolaterale Zugang via rechter anteriorer oder anterolateraler Thorakotomie eine etablierte Methode, die den Zugang durch den Interkostalraum ohne Sternumdiviation ermöglicht (4).
Beide Zugangsarten ermöglichen zentrale und periphere Kanüllierung, während Kardioplegie und Cross-Clamping üblicherweise direkt durch die Inzision erfolgen. Zahlreiche Studien unterstreichen die Vorteile des minimalinvasiven Verfahrens gegenüber konventionellen Methoden, darunter kürzere Erholungs- und Krankenhausaufenthaltszeiten, reduzierten Blutverlust und weniger Transfusionen, sowie verminderte Raten von Infektionen und Vorhofflimmern (11–15). Insbesondere nach vorherigen Herzoperationen, wie beispielsweise koronaren Bypass-Operationen, bietet das minimalinvasive Verfahren eine sichere Alternative, indem sie Verwachsungen und Graftverletzungen minimiert (16).
Moderne Minimalinvasive Mitralklappenchirurgie
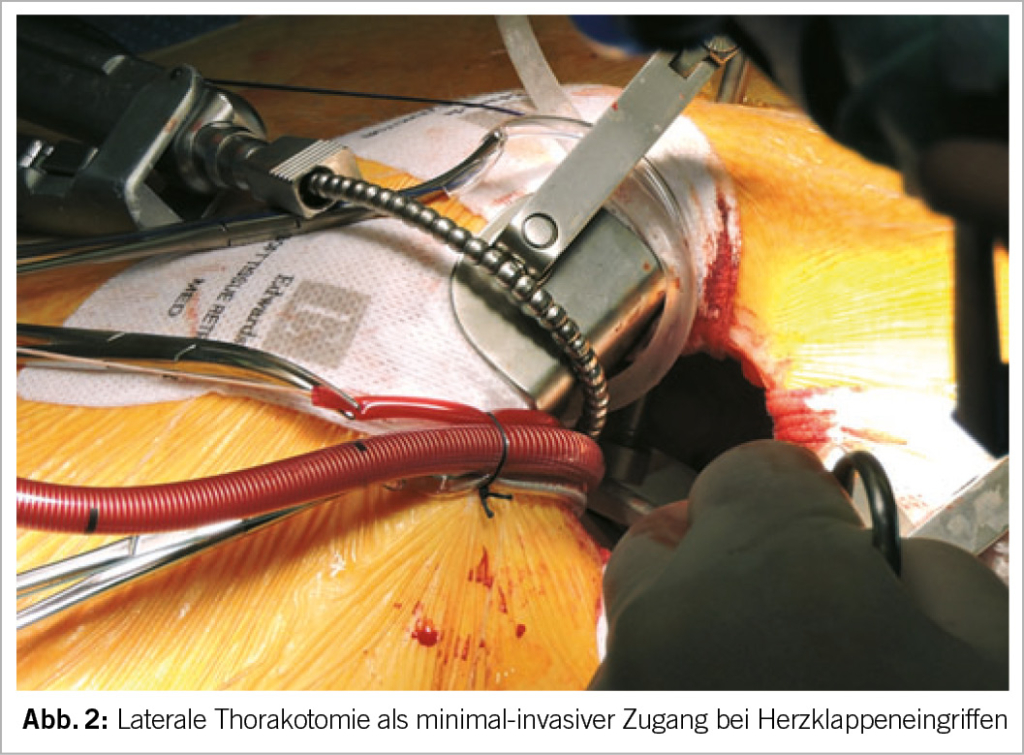
Walter Lillehei wird allgemein als Pionier in der Entwicklung der minimalinvasiven Mitralklappenchirurgie angesehen. Er führte bereits 1957 Mitralklappenoperationen mittels einer rechtslateralen Thorakotomie unter direkter Sicht durch (17). Im Jahr 1996 trieb der französische Herzchirurg Alain Carpentier die Weiterentwicklung in diesem Bereich voran, indem er den ersten videoassistierten Mitralklappeneingriff präsentierte (18). In den späten 1990er-Jahren expandierte der Bereich der minimalinvasiven Mitralklappenoperation durch die Integration der Video-assisted endoskopischen Technik, der Port-Access-Technik (Heartport, Inc., Redwood City, CA, USA) und endoaortalen Ballonokklusion (19,20). Ein weiterer entscheidender Fortschritt war die Einführung roboterunterstützter Verfahren in die Klappenchirurgie. So führten Carpentier et al. im Jahr 1998 die erste vollständig robotergestützte Rekonstruktion der Mitralklappe unter Verwendung des Da Vinci Surgical Systems (Intuitive Surgical, Inc., Sunnyvale, CA) durch (18). Moderne Innovationen erlauben aktuell die Ausführung von minimalinvasiven Mitralklappenoperationen, wobei nach individueller Erfahrung und Ressourcen des Zentrums mindestens eine von drei unterschiedlichen Techniken Anwendung findet: direkt sichtbare Operation via laterale Thorakotomie (Abb. 2), endoskopisch/videoassistiert oder roboterunterstützt mit sehr kleinen Inzisionen von etwa 2-3 cm Länge. Mehrere Studien haben bereits zahlreiche Vorteile der minimalinvasiven Methodik im Vergleich zu konventionellen Sternotomie-Operationen sowohl im frühen postoperativen Verlauf als auch bei langfristigem Follow-up nachgewiesen (21–29). Laut einer Metaanalyse von Al Shamry et al. verringert der minimalinvasive Ansatz postoperative Komplikationen wie Nierenversagen, Vorhofflimmern, Bluttransfusionen und Wundinfektionen und führt zu kürzeren Aufenthalten in Intensivstation und Krankenhaus sowie zu geringeren Gesamtkosten (30). Modi et al. berichteten über eine geringfügig niedrigere Sterblichkeitsrate in der minimalinvasiven Gruppe: 1,1% bei Reparaturen und 4,9% bei Ersatzverfahren, verglichen mit 1,5% bzw. 5,5% bei Mitralklappen-operationen mit medianer Sternotomie (22). Langfristige Ergebnisse sind ebenfalls positiv. Eine Meta-Analyse von Bonatti et al. verzeichnete nach 5 Jahren eine Freiheit von moderater bis schwerer Mitralklappenregurgitation von 12% bzw. 7,2% (31). McClure et al. berichteten über eine monozentrische Studie mit 1000 Patienten, wobei die Rate der Freiheit von rezidivierender, schwerer Mitralklappenregurgitation nach 1, 5 und 10 Jahren bei 99% ± 1%, 87% ± 2% bzw. 69% ± 4% lag (32).
Neue Perspektiven
Die Zukunft der minimalinvasiven Klappenchirurgie wird maßgeblich durch Fortschritte in diversen Bereichen der roboterunterstützten Chirurgie, durch die Implementierung von künstlicher Intelligenz und fortschrittlichen bildgebenden Techniken geprägt sein. Ziel dieser Innovationen ist es, eine sicherere und präzisere, weit verbreitete minimalinvasive Klappenchirurgie anzubieten, die hohe Patientensicherheit mit optimalen chirurgischen Ergebnissen kombiniert.
Copyright bei Aerzteverlag medinfo AG
Klinik für Herzchirurgie, Universitätsspital Zürich,
Allianz Herzchirurgie Zürich
– Klinik für Herzchirurgie, Universitätsspital Zürich,
Allianz Herzchirurgie Zürich
– Klinik für Herzchirurgie, Stadtspitals Triemli, Allianz Herzchirurgie Zürich
– Klinik für Herzchirurgie, Universitätsspital Zürich, Allianz Herzchirurgie Zürich
– Klinik für Herzchirurgie, Stadtspitals Triemli, Allianz Herzchirurgie Zürich
– Zentrum für translationale und experimentelle Kardiologie (CTEC), Klinik für Kardiologie, Universitätsspital Zürich
Die hier genannten Autoren haben keine Interessenkonflikte deklariert.
1. Svensson LG. Minimal-access “J” or “j” sternotomy for valvular, aortic, and coronary operations or reoperations. Ann Thorac Surg. 1997 Nov;64(5):1501–3.
2. Gundry SR. Aortic Valve Replacement By Mini-Sternotomy. Operative Techniques in Cardiac and Thoracic Surgery. 1998 Feb;3(1):47–53.
3. Gundry SR, Shattuck OH, Razzouk AJ, del Rio MJ, Sardari FF, Bailey LL. Facile
minimally invasive cardiac surgery via ministernotomy. Ann Thorac Surg. 1998
Apr;65(4):1100–4.
4. Doty DB, DiRusso GB, Doty JR. Full-spectrum cardiac surgery through a minimal incision: mini-sternotomy (lower half) technique. Ann Thorac Surg. 1998 Feb;65(2):573–7.
5. Chang YS, Lin PJ, Chang CH, Chu JJ, Tan PP. “I” ministernotomy for aortic valve replacement. Ann Thorac Surg. 1999 Jul;68(1):40–5.
6. Karimov JH, Santarelli F, Murzi M, Glauber M. A technique of an upper V-type
ministernotomy in the second intercostal space. Interact Cardiovasc Thorac
Surg. 2009 Dec;9(6):1021–2.
7. Byrne JG, Karavas AN, Cohn LH, Adams DH. Minimal access aortic root, valve, and complex ascending aortic surgery. Curr Cardiol Rep. 2000 Nov;2(6):549–57.
8. Tabata M, Khalpey Z, Aranki SF, Couper GS, Cohn LH, Shekar PS. Minimal
access surgery of ascending and proximal arch of the aorta: a 9-year experience. Ann Thorac Surg. 2007 Jul;84(1):67–72.
9. Perrotta S, Lentini S. Ministernotomy approach for surgery of the aortic root and ascending aorta. Interact Cardiovasc Thorac Surg. 2009 Nov;9(5):849–58.
10. Risteski P, Radwan M, Boshkoski G, Salem R, Iavazzo A, Walther T, et al. Minimally Invasive Aortic Arch Repair: Technical Considerations and Mid-Term Outcomes. Heart Surg Forum. 2020 Oct 27;23(6):E803–8.
11. Dogan S, Aybek T, Risteski PS, Detho F, Rapp A, Wimmer-Greinecker G, et al. Minimally invasive port access versus conventional mitral valve surgery: prospective randomized study. Ann Thorac Surg. 2005 Feb;79(2):492–8.
12. Brown ML, McKellar SH, Sundt TM, Schaff HV. Ministernotomy versus conventional sternotomy for aortic valve replacement: a systematic review and meta-analysis. J Thorac Cardiovasc Surg. 2009 Mar;137(3):670-679.e5.
13. Aris A, Cámara ML, Montiel J, Delgado LJ, Galán J, Litvan H. Ministernotomy
versus median sternotomy for aortic valve replacement: a prospective, randomized study. Ann Thorac Surg. 1999 Jun;67(6):1583–7; discussion 1587.
14. von Segesser LK, Westaby S, Pomar J, Loisance D, Groscurth P, Turina M. Lessinvasive aortic valve surgery: rationale and technique. Eur J Cardiothorac Surg. 1999 Jun;15(6):781–5.
15. Monsefi N, Risteski P, Miskovic A, Zierer A, Moritz A. Propensity-matched comparison between minimally invasive and conventional sternotomy in aortic valve resuspension. Eur J Cardiothorac Surg. 2018 Jun 1;53(6):1258–63.
16. Byrne JG, Karavas AN, Adams DH, Aklog L, Aranki SF, Couper GS, et al. Partialupper re-sternotomy for aortic valve replacement or re-replacement after previous cardiac surgery. Eur J Cardiothorac Surg. 2000 Sep;18(3):282–6.
17. Lillehei CW, Gott VL, Dewall RA, Varco RL. Surgical correction of pure mitral
insufficiency by annuloplasty under direct vision. J Lancet. 1957 Nov;77(11):446–9.
18. Carpentier A, Loulmet D, Carpentier A, Le Bret E, Haugades B, Dassier P, et
al. [Open heart operation under videosurgery and minithoracotomy. First case
(mitral valvuloplasty) operated with success]. C R Acad Sci III, Sci Vie. 1996
Mar;319(3):219–23.
19. Chitwood WR, Elbeery JR, Chapman WH, Moran JM, Lust RL, Wooden WA, et al. Video-assisted minimally invasive mitral valve surgery: the “micro-mitral” operation. J Thorac Cardiovasc Surg. 1997 Feb;113(2):413–4.
20. Mohr FW, Falk V, Diegeler A, Walther T, van Son JA, Autschbach R. Minimally invasive port-access mitral valve surgery. J Thorac Cardiovasc Surg. 1998 Mar;115(3):567–74; discussion 574.
21. Sündermann SH, Sromicki J, Rodriguez Cetina Biefer H, Seifert B, Holubec
T, Falk V, et al. Mitral valve surgery: right lateral minithoracotomy or sternotomy? A systematic review and meta-analysis. J Thorac Cardiovasc Surg. 2014 Nov;148(5):1989-1995.e4.
22. Modi P, Hassan A, Chitwood WR. Minimally invasive mitral valve surgery: a systematic review and meta-analysis. Eur J Cardiothorac Surg. 2008 Nov;34(5):943–52.
23. Iribarne A, Easterwood R, Russo MJ, Wang YC, Yang J, Hong KN, et al.
A minimally invasive approach is more cost-effective than a traditional sternotomy approach for mitral valve surgery. J Thorac Cardiovasc Surg. 2011
Dec;142(6):1507–14.
24. Murphy DA, Moss E, Binongo J, Miller JS, Macheers SK, Sarin EL, et al. The
expanding role of endoscopic robotics in mitral valve surgery: 1,257 consecutive procedures. Ann Thorac Surg. 2015 Nov;100(5):1675–81; discussion 1681.
25. Marin Cuartas M, Javadikasgari H, Pfannmueller B, Seeburger J, Gillinov AM, Suri RM, et al. Mitral valve repair: Robotic and other minimally invasive approaches. Prog Cardiovasc Dis. 2017 Nov 9;60(3):394–404.
26. Ramzy D, Trento A, Cheng W, De Robertis MA, Mirocha J, Ruzza A, et al. Three hundred robotic-assisted mitral valve repairs: the Cedars-Sinai experience. J Thorac Cardiovasc Surg. 2014 Jan;147(1):228–35.
27. Suri RM, Dearani JA, Mihaljevic T, Chitwood WR, Murphy DA, Trento A, et al.
Mitral valve repair using robotic technology: Safe, effective, and durable. J Thorac Cardiovasc Surg. 2016 Jun;151(6):1450–4.
28. Feirer N, Kornyeva A, Lang M, Sideris K, Voss B, Krane M, et al. Non-robotic
minimally invasive mitral valve repair: a 20-year single-centre experience. Eur J
Cardiothorac Surg. 2022 Oct 4;62(5).
29. Nifong LW, Rodriguez E, Chitwood WR. 540 consecutive robotic mitral valve repairs including concomitant atrial fibrillation cryoablation. Ann Thorac Surg. 2012 Jul;94(1):38–42; discussion 43.
30. Al Shamry A, Jegaden M, Ashafy S, Eker A, Jegaden O. Minithoracotomy versus sternotomy in mitral valve surgery: meta-analysis from recent matched and randomized studies. J Cardiothorac Surg. 2023 Apr 6;18(1):101.
31. Bonatti J, Crailsheim I, Grabenwöger M, Winkler B. Minimally Invasive and
Robotic Mitral Valve Surgery: Methods and Outcomes in a 20-Year Review. Innovations Phila Pa. 2021 Jul 27;16(4):317–26.
32. McClure RS, Athanasopoulos LV, McGurk S, Davidson MJ, Couper GS, Cohn LH. One thousand minimally invasive mitral valve operations: early outcomes, late outcomes, and echocardiographic follow-up. J Thorac Cardiovasc Surg. 2013 May;145(5):1199–206.
33. Lio A, Miceli A, Ferrarini M, Glauber M. Minimally invasive approach for double and triple valve surgery. J Vis Surg. 2019 Jan;5:1–1.
34. Santana O, Xydas S, Williams RF, LaPietra A, Mawad M, Hasty F, et al. Outcomes of minimally invasive double valve surgery. J Thorac Dis. 2017 Jun;9(Suppl 7):S602–6.
35. Risteski P, Monsefi N, Miskovic A, Josic T, Bala S, Salem R, et al. Triple valve
surgery through a less invasive approach: early and mid-term results. Interact
Cardiovasc Thorac Surg. 2017 May 1;24(5):677–82.