Die Prävalenz der Hypothyreose steigt mit zunehmendem Alter. Bei älteren Menschen kann das klinische Bild aufgrund von unspezifischen Manifestationen, Komorbiditäten sowie Neben- und Wechselwirkungen bestimmter Medikamente irreführend sein. Eine manifeste Hypothyreose erfordert eine Behandlung mit Levothyroxin, insbesondere aufgrund ihrer Auswirkungen auf das kardiovaskuläre und neurologische System sowie auf den Intermediär- und Knochenstoffwechsel. Es besteht jedoch eine anhaltende Kontroverse darüber, ob die Behandlung einer subklinischen Hypothyreose einen positiven Einfluss hat.
The prevalence of hypothyroidism increases with age. In older adults, the clinical presentation can be deceptive because of nonspecific manifestations, comorbidities, as well as adverse effects and interactions of certain medications. Overt hypothyroidism requires therapy with levothyroxine, in particular because of the impact on the cardiovascular and neurological systems, and intermediary and bone metabolism. There is ongoing controversy whether the treatment of subclinical hypothyroidism is beneficial.
Key Words: hypothyroidism, older, amiodarone, levothyroxine
Schilddrüsenfunktionsstörungen sind häufig und die Prävalenz der Hypothyreose steigt bei Personen über 65 Jahren an (1, 2). Die Prävalenz der Hypothyreose liegt in Europa bei allen Altersgruppen bei etwa 3%, wobei der Anteil der Frauen höher ist und sie bei der Mehrzahl der Betroffenen subklinisch ist (3). Patienten mit subklinischer Hypothyreose sind gefährdet, eine manifeste Hypothyreose mit einer durchschnittlichen jährlichen Progression von 2 bis 4% zu entwickeln. Dieses Risiko ist bei bestimmten Patienten erhöht: bei Frauen, bei Patienten mit positiven Thyreoperoxidase-Antikörpern (TPO-AK) und je höher der TSH-Spiegel ist (1).
Da die Bevölkerung immer älter wird, ist es wichtig, die physiologischen Veränderungen der Schilddrüse, die wichtigsten Ätiologien und die Behandlung älterer Menschen zu kennen.
Physiologie der Schilddrüse
Schilddrüsenhormone sind für die Entwicklung, das Wachstum und den Grundumsatz von entscheidender Bedeutung. Während des Älterwerdens kommt es zu anatomischen und hormonellen Veränderungen in der Schilddrüse. Anatomisch kommt es zu einer progressiven Atrophie der Drüse, einer Abnahme der Follikelgrösse und des Kolloidgehalts sowie einer Zunahme der Fibrose (4). Eine Vergrösserung der Drüse ist auch aufgrund der höheren Inzidenz von knotigen Schilddrüsenerkrankungen bei älteren Menschen möglich (5). Auf hormoneller Ebene steigt der TSH-Wert mit zunehmendem Alter an (6, 7). Der Spiegel des freien T4 (fT4) bleibt tendenziell im Normbereich. Das freie T3 (fT3) nimmt mit zunehmendem Alter ab (8).
Diagnose und Screening bei älteren Menschen
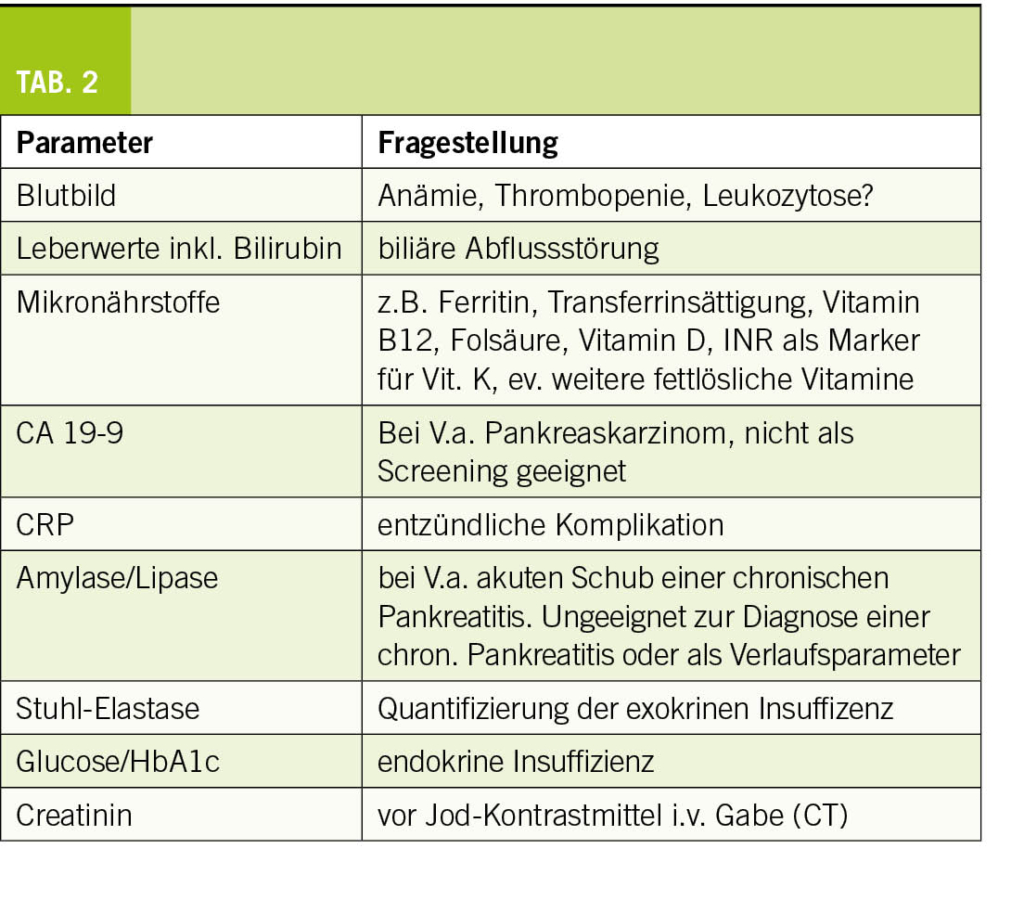
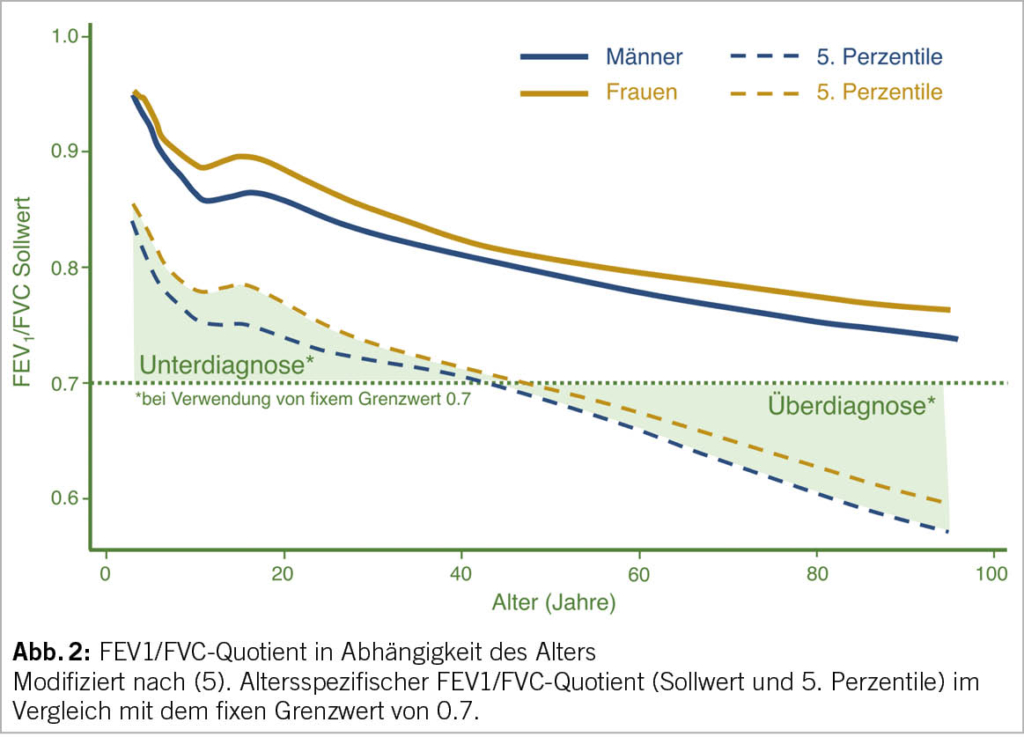
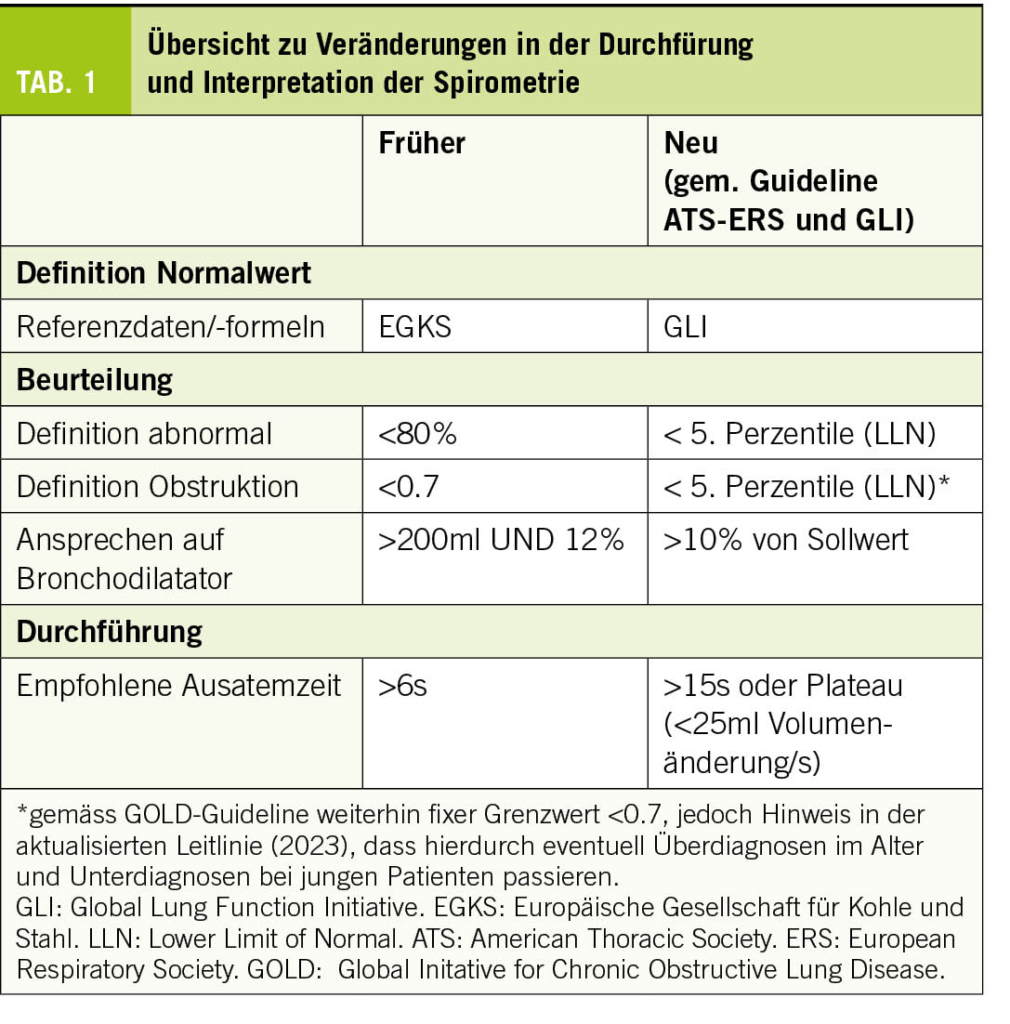
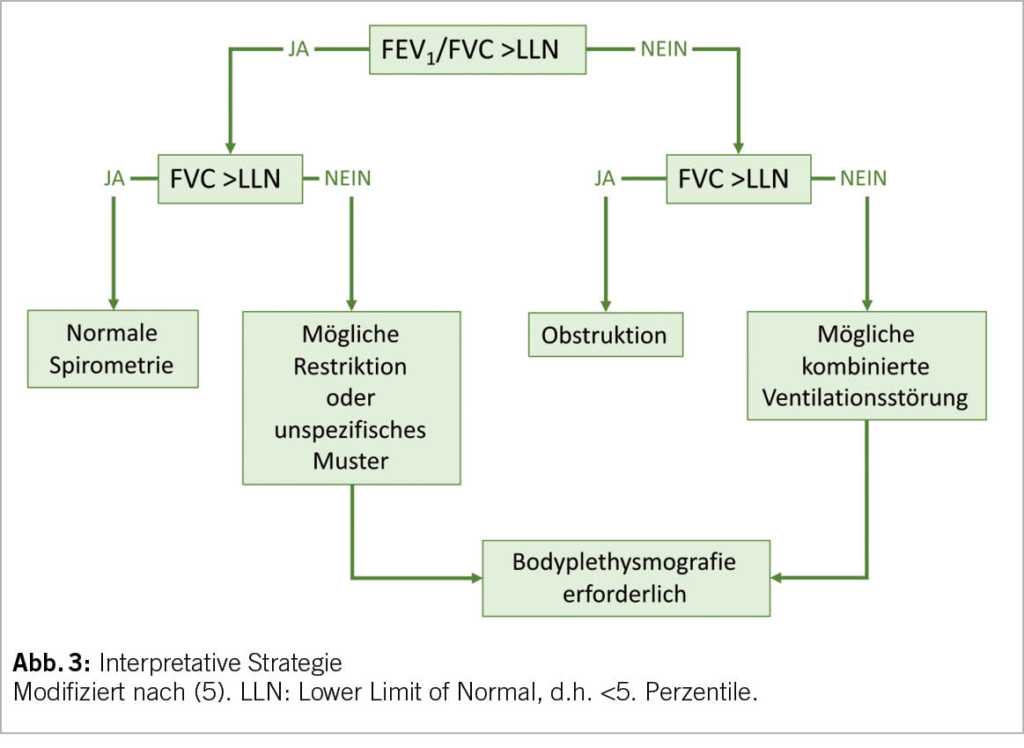
Die Diagnose beruht auf der Bestimmung der Schilddrüsenparameter im Serum. Eine primäre Hypothyreose ist durch ein erhöhtes TSH mit erniedrigtem freien T4 definiert, bei einer subklinischen Hypothyreose ist das TSH erhöht und das freie T4 (fT4) innerhalb des Referenzbereiches. Die subklinische Hypothyreose kann in zwei Kategorien eingeteilt werden: mässig mit TSH zwischen 4 und 10 mU/L und schwer mit TSH >10 mU/L. Die Bestimmung von Antikörpern gegen TPO und Thyroglobulin ermöglicht die Identifizierung von Patienten mit Autoimmunthyreoiditis. Die Empfehlungen der Französischen Gesellschaft für Endokrinologie (9) für das Screening auf Schilddrüsenfunktionsstörungen bei älteren Menschen sind in Tabelle 1 zusammengefasst.
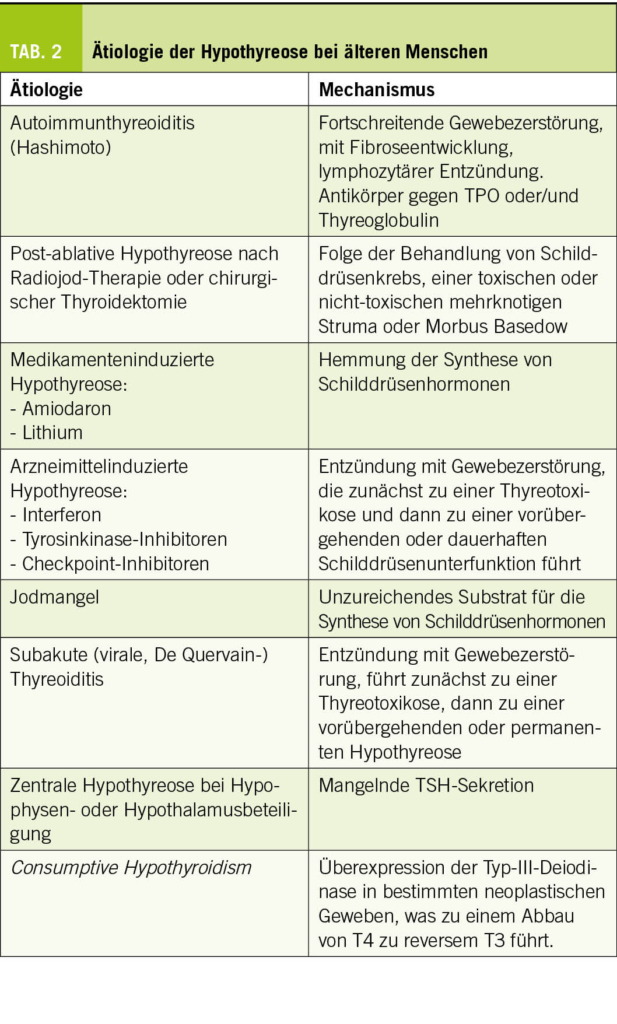
Ätiologien
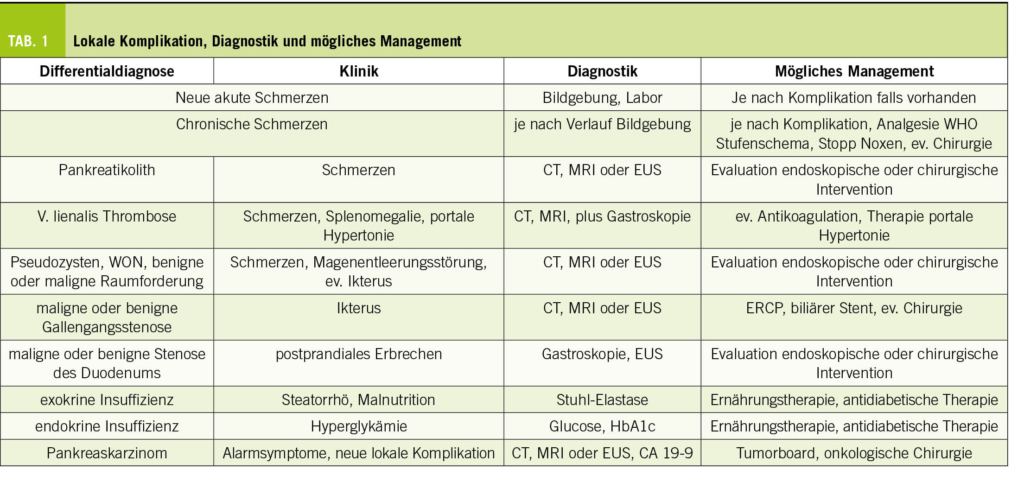
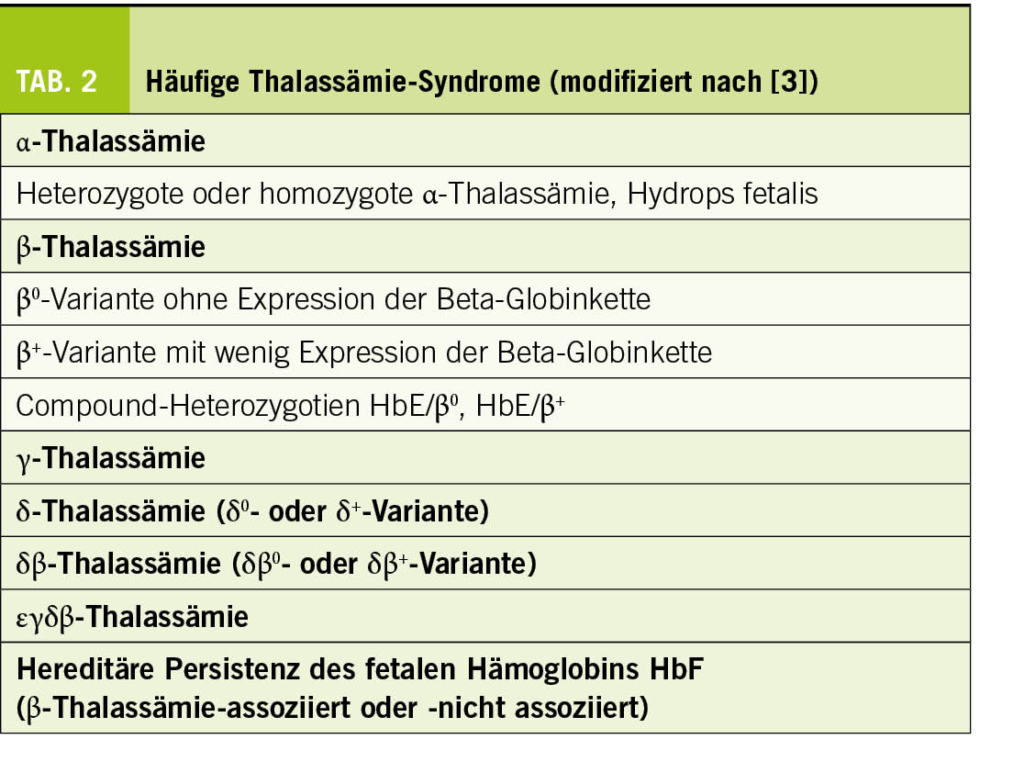
Die wichtigsten Ätiologien sind in Tabelle 2 zusammengefasst. Die Autoimmunthyreoiditis (Hashimoto-Thyreoiditis) ist die häufigste Ursache für eine primäre Hypothyreose (10, 11). Die Identifizierung der vorübergehenden Ursachen einer Hypothyreose ist wichtig, damit die Patienten nicht überbehandelt werden. Es ist wichtig zu wissen, dass sowohl Tyrosinkinaseinhibitoren als auch Checkpoint-Inhibitoren zu einer Schilddrüsenfunktionsstörung führen können, in der Regel mit einer anfänglichen Thyreotoxikose aufgrund einer destruktiven Thyreoiditis, der im weiteren Verlauf eine Hypothyreose folgt.
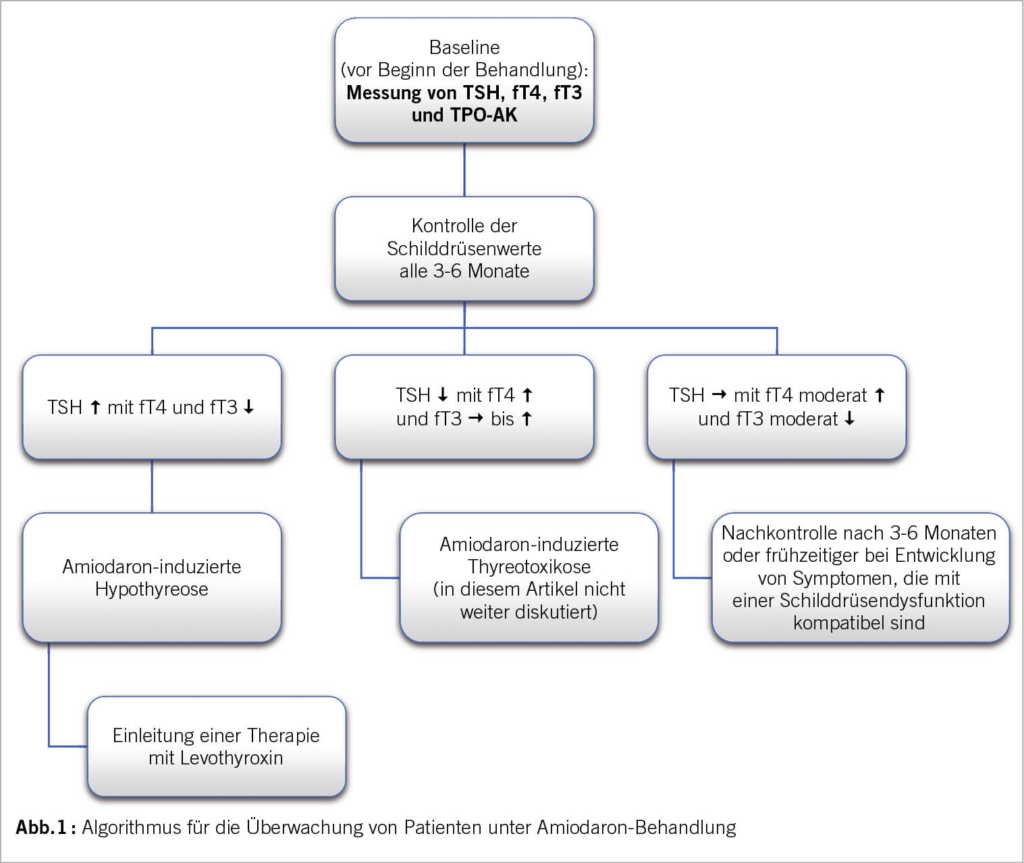
Sekundäre Schilddrüsenfunktionsstörungen nach Behandlung mit Amiodaron
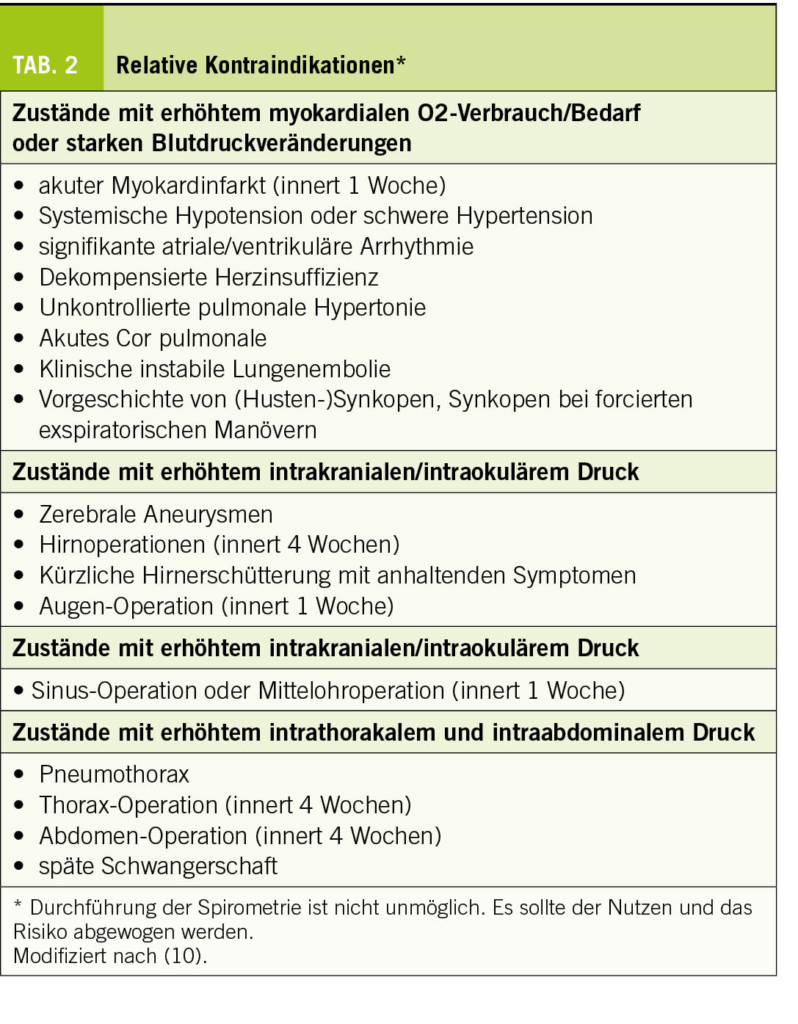
Amiodaron ist ein Antiarrhythmikum der Klasse III, das zur Behandlung von Herzrhythmusstörungen, einschliesslich des Vorhofflimmerns, eingesetzt wird (12, 13, 14). Amiodaron enthält zwei Jod-Atome pro Molekül und 200 mg Amiodaron enthalten 75 mg kovalent gebundenes Jod. In der Leber werden von diesen 75 mg etwa 6 mg in den Kreislauf freigesetzt (dies entspricht beinahe 40-mal mehr als dem Tagesbedarf von 150 μg Jod). Unter angemessener Jodzufuhr über die Ernährung können bis zu 20% der mit Amiodaron behandelten Patienten eine Hypothyreose und etwa 3% eine Hyperthyreose entwickeln (15). Amiodaron verursacht Veränderungen im Schilddrüsenhaushalt mit einem mässigen Anstieg von fT4, einem Rückgang des fT3 und einem leichten TSH-Anstieg zu Beginn der Therapie, der in der Regel auf die Basiswerte zurückkehrt. Diese Veränderungen werden zumindest teilweise durch eine Hemmung der Aktivität der Typ-I- und Typ-II-Deiodinasen verursacht, die die Umwandlung von fT4 in fT3 im peripheren Gewebe und in der Hypophyse katalysieren. Darüber hinaus kommt es aufgrund der übermässigen Jodzufuhr durch Amiodaron zu einem einem protektiven Regulationsmechanismus, dem sogenannten Wolff-Chaikoff-Effekt. Dieser führt durch eine Hemmung der Organifizierung von aufgenommenem Jod zu einer vorübergehenden Reduktion der Synthese von Schilddrüsenhormonen. Die Schilddrüsenunterfunktion bei Amiodaron ist die Folge einer fehlenden Anpassung an diesen Selbstregulierungsmechanismus, was zu einer anhaltenden Unterdrückung der Hormonsynthese führt. Dieses Risiko ist erhöht, wenn eine Autoimmunerkrankung vorliegt. Die Schilddrüsen-Laborwerte zeigen dann typischerweise die folgende Konstellation: TSH ↑, fT4 ↓, fT3 ↓. Die Entwicklung einer Hypothyreose ist keine Kontraindikation für die Fortsetzung der Amiodaron-Therapie und es sollte eine Substitution mit Levothyroxin eingeleitet werden (12, 13, 14, 15). Abbildung 1 zeigt einen Algorithmus für die Überwachung von Patienten unter Behandlung mit Amiodaron. Auf die Thyreotoxikose in Verbindung mit einer Amiodaron-Therapie wird in diesem Artikel nicht genauer eingegangen.
Low-T3-Syndrom / Non-Thyroidal Illness Syndrome (NTIS)
Ältere Menschen haben häufig Komorbiditäten und ein erhöhtes Risiko für ein NTIS (16), auch bekannt als Low-T3-Syndrom oder Euthyroid-Sick-Syndrom, das häufig im Zusammenhang mit schweren akuten Erkrankungen auftritt. Es ist durch die folgenden biologischen Veränderungen charakterisiert: Gesamt-T3 ↓, fT3 ↓, reverse T3 (rT3) ↑, TSH → oder inadäquat ↓, Gesamt-T4 → bis ↓, fT4 → bis ↓; diese Veränderungen sind zum Teil von der Dauer der Erkrankung abhängig. Eine Verminderung sowohl von T4 als auch von T3 ist ein prädiktiver Marker für ein erhöhtes Mortalitätsrisiko (17). Diese Veränderungen treten unabhängig von einer primären Schilddrüsenerkrankung auf und sind eine Folge der zugrunde liegenden Erkrankung und des Ernährungszustandes. Es handelt sich somit um eine adaptive/protektive Reaktion, deren Physiopathologie nach wie vor nicht vollständig geklärt ist (18). Die biochemischen Werte im Rahmen eines Screenings müssen daher immer unter Berücksichtigung der Komorbiditäten und des Ernährungszustands interpretiert werden.
Klinische Zeichen
Die klinischen Zeichen einer Schilddrüsenunterfunktion bei älteren Menschen sind oft unspezifisch oder fehlen sogar ganz, was die Diagnostik verzögern kann. Die am häufigsten auftretenden Symptome sind Asthenie und Schwäche. Darüber hinaus können diese Patienten an Verstopfung, Inappetenz und Kälteintoleranz leiden. Zum klassischen klinischen Bild gehören Bradykardie, diastolische Hypertonie, verzögerte Relaxationsphase der peripheren Reflexe, Ödeme, trockene und raue Haut sowie vermehrter Haarausfall.
Auswirkungen einer Hypothyreose bei älteren Menschen
Herz-Kreislauf-System
Eine manifeste Hypothyreose hat Auswirkungen auf das Herz-Kreislauf-System mit verminderter Herzleistung, erhöhtem Gefässwiderstand und dem Risiko einer Dyslipidämie mit der Entwicklung von Atherosklerose. Ausserdem besteht ein erhöhtes Risiko für Herzinsuffizienz (19) und kardiovaskuläre Mortalität (20). Die Beteiligung der subklinischen Hypothyreose an der Entwicklung einer Herzinsuffizienz ist unklar. Die Cardiovascular Health Study, eine prospektive Studie mit 4200 euthyreoten Patienten und 680 Patienten mit subklinischer Hypothyreose im Alter von >65 Jahren, zeigte nach einer Nachbeobachtungszeit von 10 Jahren unabhängig vom TSH-Spiegel keine Assoziation zwischen subklinischer Hypothyreose und Herzinsuffizienz (21). Andere Studien zeigten jedoch ein erhöhtes altersabhängiges Risiko für Herzinsuffizienz bei einem TSH-Wert von >10 mU/L (22).
Neuropsychiatrisches System
Eine manifeste Hypothyreose wirkt sich auf Stimmung (verlangsamtes Denken, verminderte Aufmerksamkeit, Apathie, Depression) und Kognition (Gedächtnis, Sprache, psychomotorische und exekutive Funktionen) aus (23). Die Rolle der subklinischen Hypothyreose ist weniger klar und die Daten sind nicht schlüssig.
Muskuloskelettales System
Mehrere Studien haben eine höhere Inzidenz von Frakturen bei manifester Hypothyreose gezeigt (24, 25). Andere Studien (HUNT2) haben diese Beobachtungen jedoch nicht bestätigt (26). Eine Hypothyreose kann mit retraktiler Kapsulitis, Karpaltunnelsyndrom, Dupuytren-Kontraktur oder Fibromyalgie assoziiert sein (27) sowie mit neuromuskulären Symptomen wie Myalgien, Krämpfen und Schwäche einhergehen (28).
Therapie
Die Indikation zur Einleitung einer Therapie bei manifester Hypothyreose wird aufgrund ihrer Auswirkungen auf Herz-Kreislauf, Neurologie und Knochen einhellig akzeptiert.
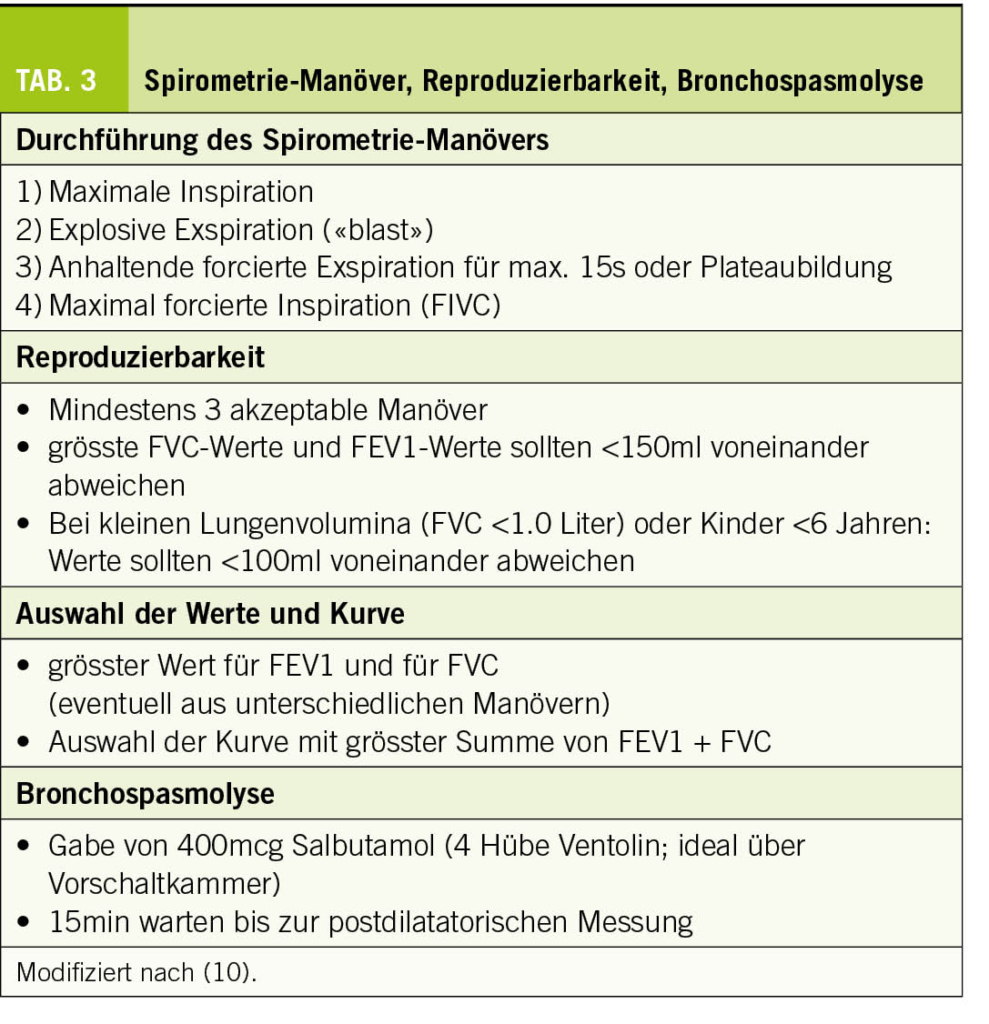
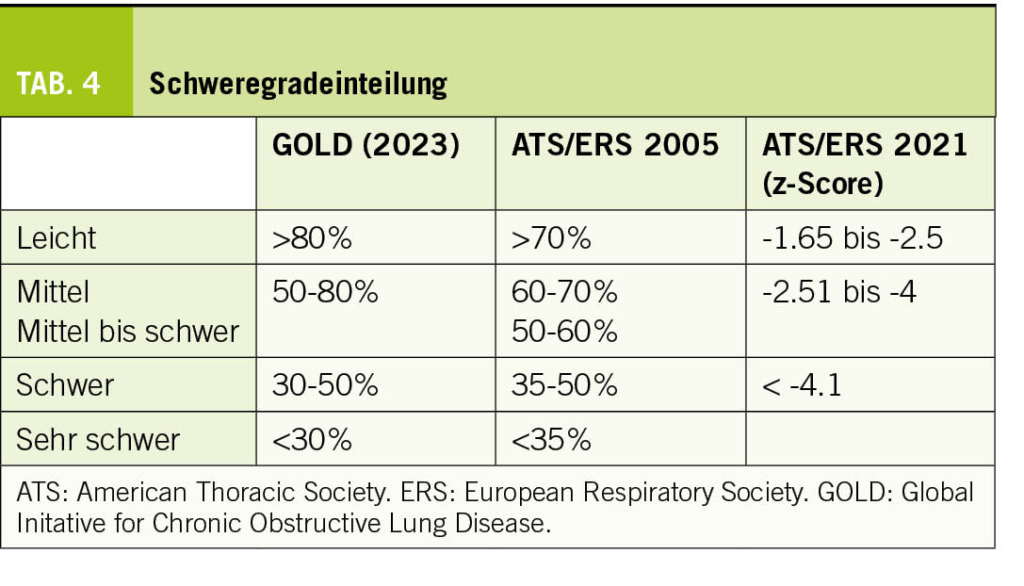
Die Empfehlungen der American Thyroid Association (29) sind in Tabelle 3 zusammengefasst. Der TSH-Zielwert liegt bei älteren Menschen an der oberen Grenze des Referenzbereiches.
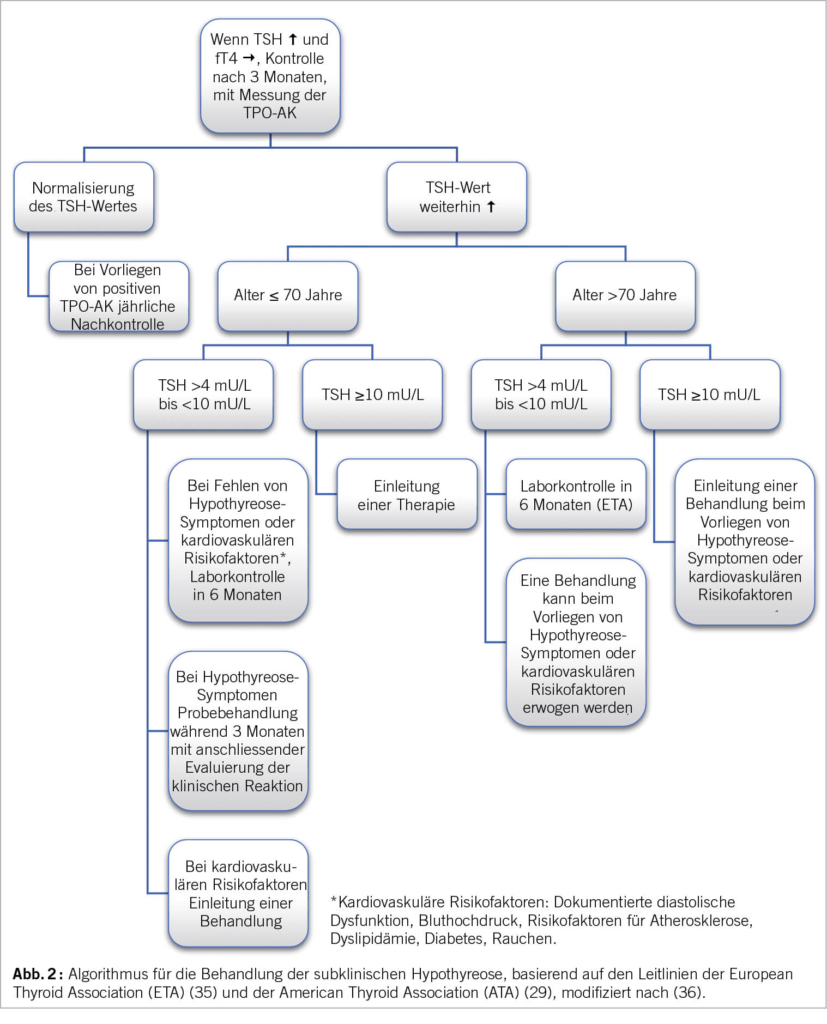
Die Einführung einer Substitutionstherapie bei subklinischer Hypothyreose bleibt jedoch nach wie vor kontrovers (30). Zunächst ist es wichtig, sicherzustellen, dass die subklinische Hypothyreose persistent und nicht transient ist (31).
Die TRUST-Studie, eine randomisierte, kontrollierte Doppelblindstudie mit 737 Erwachsenen im Alter von >65 Jahren mit anhaltender subklinischer Hypothyreose, zeigte keine positiven Auswirkungen einer Substitutionstherapie auf durch die Hypothyreose bedingte Symptome, Greifkraft, Blutdruck, Body-Mass-Index und andere Faktoren (32). Darüber hinaus zeigte die Leiden 85-Plus Study, dass Personen im Alter von >85 Jahren mit erhöhten TSH-Werten keine vermehrten Anzeichen für Depression, kognitiven Beeinträchtigungen oder Einschränkungen im täglichen Leben aufwiesen (33). Bemerkenswerterweise waren hohe TSH-Werte mit einer geringeren Sterblichkeit verbunden. Zudem ist ein leicht erhöhtes TSH, zumindest in gewissen Populationen, möglicherweise ein Parameter der mit einer erhöhten Lebenserwartung assoziiert ist (34). Ob die Einführung einer Sustitution bei Patienten, die älter als 80-85 Jahre sind von Nutzen ist oder nicht, bedarf weiterer Studien. Ein Ansatz für das Management der subklinischen Hypothyreose, der auf den Empfehlungen der europäischen und amerikanischen Fachgesellschaften beruht, ist in Abbildung 2 zusammengefasst.
Übersetzung aus la gazette médicale (noch nicht erschienen)
Copyright bei Aerzteverlag medinfo AG
Abteilung Endokrinologie, Diabetologie und Metabolismus
Universitätsspital CHUV Lausanne, Hôtel des patients
Avenue de la Sallaz 08
1011 Lausanne
elisa.gijs@chuv.ch
Abteilung Endokrinologie, Diabetologie und Metabolismus
Universitätsspital CHUV Lausanne, Hôtel des patients
Avenue de la Sallaz 08
1011 Lausanne
peter.kopp@chuv.ch
Die Autoren haben keine Interessenkonflikte im Zusammenhang mit diesem Artikel deklariert.
1. Vanderpump MPJ, Tunbridge WMG, French JM, Appleton D, Bates D, Clark F, et al. The incidence of thyroid disorders in the community: a twenty-year follow-up of the Whickham Survey. Clin Endocrinol. 1995;43(1):55-68.
2. Diab N, Daya NR, Juraschek SP, Martin SS, McEvoy JW, Schultheiß UT, et al. Prevalence and Risk Factors of Thyroid Dysfunction in Older Adults in the Community. Sci Rep. 2019;9(1):13156.
3. Garmendia Madariaga A, Santos Palacios S, Guillén-Grima F, Galofré JC. The incidence and prevalence of thyroid dysfunction in Europe: a meta-analysis. J Clin Endocrinol Metab. 2014;99(3):923-31.
4. Brent GA, Weetman AP. Hypothyroidism and Thyroiditis. In: William’ s textbook of endocrinology. 14e éd. Philadelphia: Elsevier, Inc. Melmed S, Auchus RJ, Goldfine AB, Koenig RJ, Rosen CJ (eds); 2019:404-432.
5. Kwong N, Medici M, Angell TE, Liu X, Marqusee E, Cibas ES, et al. The Influence of Patient Age on Thyroid Nodule Formation, Multinodularity, and Thyroid Cancer Risk. J Clin Endocrinol Metab. 2015;100(12):4434-40.
6. Aggarwal N, Razvi S. Thyroid and aging or the aging thyroid? An evidence-based analysis of the literature. J Thyroid Res. 2013;2013:481287.
7. Boelaert K. Thyroid dysfunction in the elderly. Nat Rev Endocrinol. 2013;9(4):194-204.
8. Jasim S, Gharib H. Thyroid and Aging. Endocr Pract. 2018;24(4):369-74.
9. Goichot B, Raverot V, Klein M, Vija Racaru L, Abeillon-Du Payrat J, Lairez O, et al. Management of thyroid dysfunctions in the elderly. French Endocrine Society consensus statement 2019. Long version. Ann Endocrinol. 2020;81(2-3):89-100.
10. Laurberg P, Andersen S, Bülow Pedersen I, Carlé A. Hypothyroidism in the elderly: pathophysiology, diagnosis and treatment. Drugs Aging. 2005;22(1):23-38.
11. Diez JJ. Hypothyroidism in Patients Older Than 55 Years: An Analysis of the Etiology and Assessment of the Effectiveness of Therapy. J Gerontol A Biol Sci Med Sci. 2002;57(5):M315-20.
12. Martino E, Bartalena L, Bogazzi F, Braverman LE. The effects of amiodarone on the thyroid. Endocr Rev. 2001;22(2):240-54.
13. Ylli D, Wartofsky L, Burman KD. Evaluation and Treatment of Amiodarone-Induced Thyroid Disorders. J Clin Endocrinol Metab. 2021;106(1):226-36.
14. Egloff, M, et al. Dysthyroïdies liées à une surcharge iodée. Rev Med Suisse. 2016;2(515):804-809.
15. Zimetbaum P. Amiodarone for atrial fibrillation. N Engl J Med. 2007;356(9):935‑41.
16. Langouche L, Jacobs A, Van den Berghe G. Nonthyroidal Illness Syndrome Across the Ages. J Endocr Soc. 2019;3(12):2313-25.
17. Tognini S, Marchini F, Dardano A, Polini A, Ferdeghini M, Castiglioni M, et al. Non-thyroidal illness syndrome and short-term survival in a hospitalised older population. Age Ageing. 2010;39(1):46-50.
18. Warner MH, Beckett GJ. Mechanisms behind the non-thyroidal illness syndrome: an update. J Endocrinol. 2010;205(1):1-13.
19. Udovcic M, Pena RH, Patham B, Tabatabai L, Kansara A. Hypothyroidism and the Heart. Methodist Debakey Cardiovasc J. 2017;13(2):55-9.
20. Evron JM, Hummel SL, Reyes-Gastelum D, Haymart MR, Banerjee M, Papaleontiou M. Association of Thyroid Hormone Treatment Intensity with Cardiovascular Mortality Among US Veterans. JAMA Netw Open. 2022;5(5):e2211863.
21. Hyland KA, Arnold AM, Lee JS, Cappola AR. Persistent subclinical hypothyroidism and cardiovascular risk in the elderly: the cardiovascular health study. J Clin Endocrinol Metab. 2013;98(2):533-40.
22. Gencer B, Collet TH, Virgini V, Bauer DC, Gussekloo J, Cappola AR, et al. Subclinical thyroid dysfunction and the risk of heart failure events: an individual participant data analysis from 6 prospective cohorts. Circulation. 2012;126(9):1040-9.
23. Samuels MH. Psychiatric and cognitive manifestations of hypothyroidism. Curr Opin Endocrinol Diabetes Obes. 2014;21(5):377-83.
24. Vestergaard P, Mosekilde L. Fractures in patients with hyperthyroidism and hypothyroidism: a nationwide follow-up study in 16,249 patients. Thyroid. 2002;12(5):411-9.
25. Maccagnano G, Notarnicola A, Pesce V, Mudoni S, Tafuri S, Moretti B. The Prevalence of Fragility Fractures in a Population of a Region of Southern Italy Affected by Thyroid Disorders. Biomed Res Int. 2016;2016:6017165.
26. Svare A, Nilsen TIL, Asvold BO, Forsmo S, Schei B, Bjøro T, et al. Does thyroid function influence fracture risk? Prospective data from the HUNT2 study, Norway. Eur J Endocrinol. 2013;169(6):845-5
27. Cakir M, Samanci N, Balci N, Balci MK. Musculoskeletal manifestations in patients with thyroid disease. Clin Endocrinol (Oxf). 2003;59(2):162-7.
28. Reuters VS, Teixeira P de FS, Vigário PS, Almeida CP, Buescu A, Ferreira MM, et al. Functional capacity and muscular abnormalities in subclinical hypothyroidism. Am J Med Sci. 2009;338(4):259-63.
29. Garber JR, Cobin RH, Gharib H, Hennessey JV, Klein I, Mechanick JI, et al. Clinical Practice Guidelines for Hypothyroidism in Adults: Cosponsored by the American Association of Clinical Endocrinologists and the American Thyroid Association. Endocr Pract. 2012;18(6):988-1028.
30. Biondi B, Cooper DS. The clinical significance of subclinical thyroid dysfunction. Endocr Rev. 2008;29(1):76-131.
31. Mooijaart SP, Du Puy RS, Stott DJ, Kearney PM, Rodondi N, Westendorp RGJ, et al. Association Between Levothyroxine Treatment and Thyroid-Related Symptoms Among Adults Aged 80 Years and Older with Subclinical Hypothyroidism. JAMA. 2019;322(20):1977-86.
32. Stott DJ, Rodondi N, Kearney PM, Ford I, Westendorp RGJ, Mooijaart SP, et al. Thyroid Hormone Therapy for Older Adults with Subclinical Hypothyroidism. N Engl J Med. 2017;376(26):2534-44.
33. Gussekloo J, van Exel E, de Craen AJM, Meinders AE, Frölich M, Westendorp RGJ. Thyroid status, disability and cognitive function, and survival in old age. JAMA. 2004;292(21):2591-9.
34. Atzmon G, Barzilai N, Surks MI, Gabriely I. Genetic predisposition to elevated serum thyrotropin is associated with exceptional longevity. J Clin Endocrinol Metab. 2009;94(12):4768-75.
35. Pearce SHS, Brabant G, Duntas LH, Monzani F, Peeters RP, Razvi S, et al. 2013 ETA Guideline: Management of Subclinical Hypothyroidism. Eur Thyroid J. 2013;2(4):215-28.
36. Peeters RP. Subclinical Hypothyroidism. N Engl J Med. 2017;376(26):2556-65.