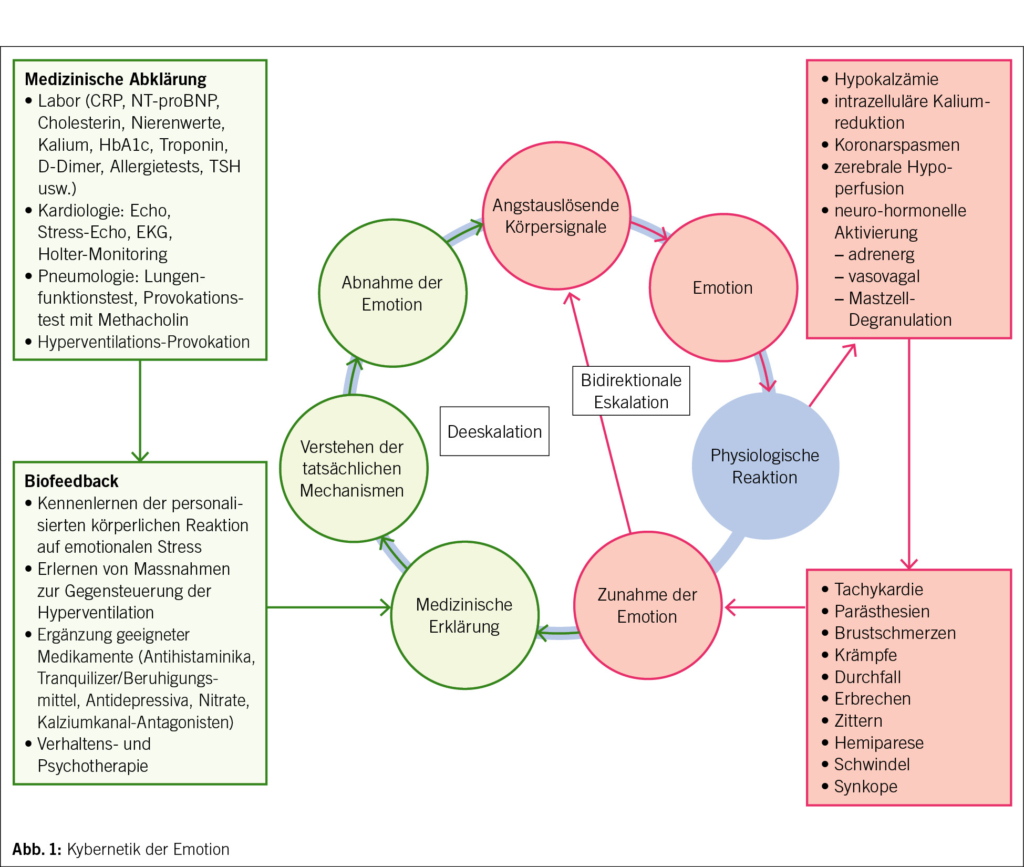
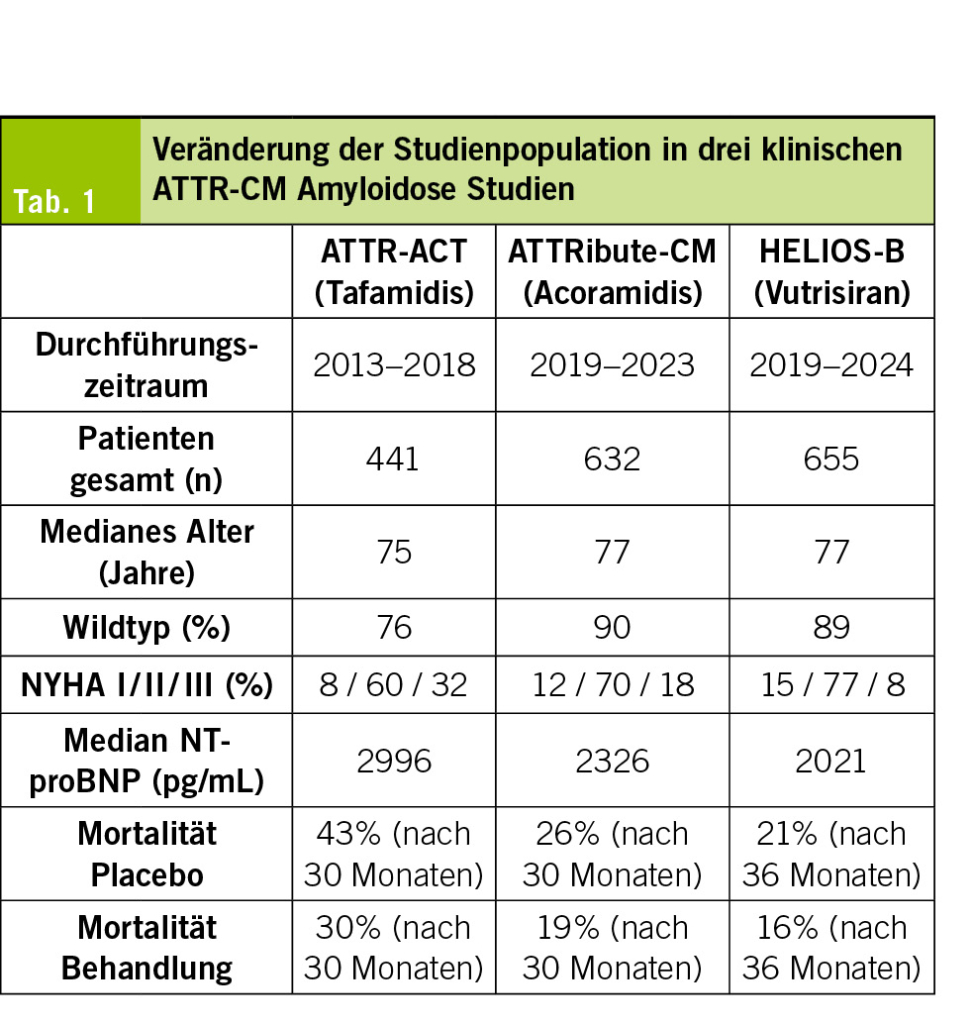
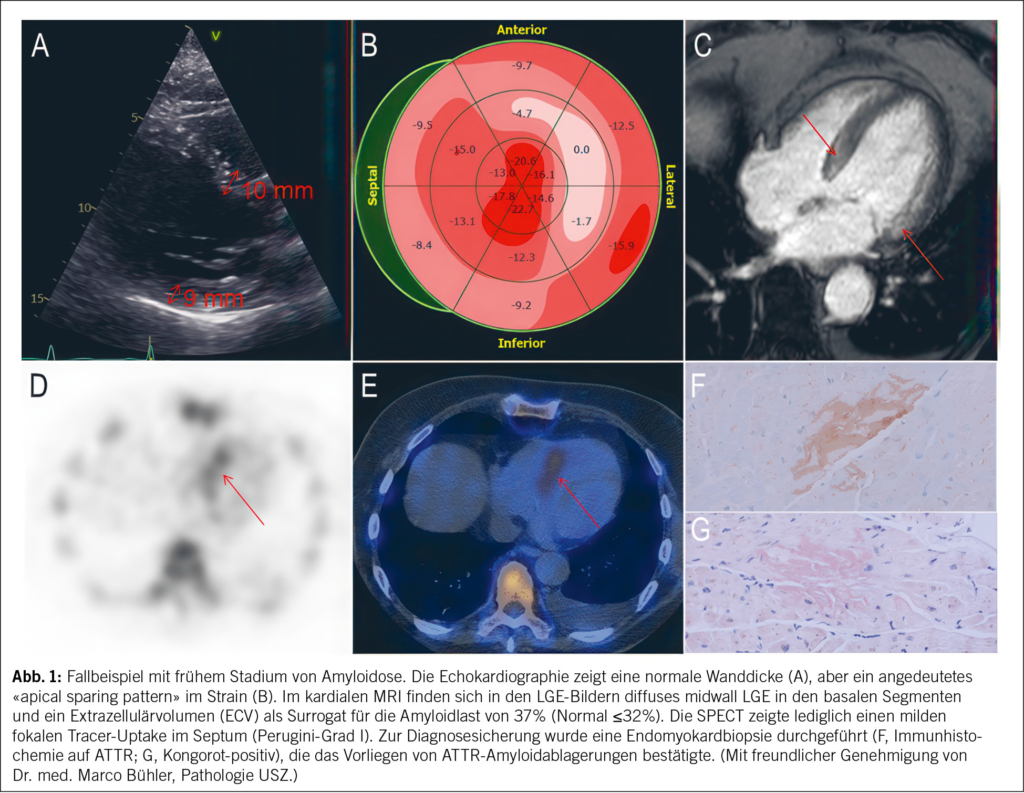
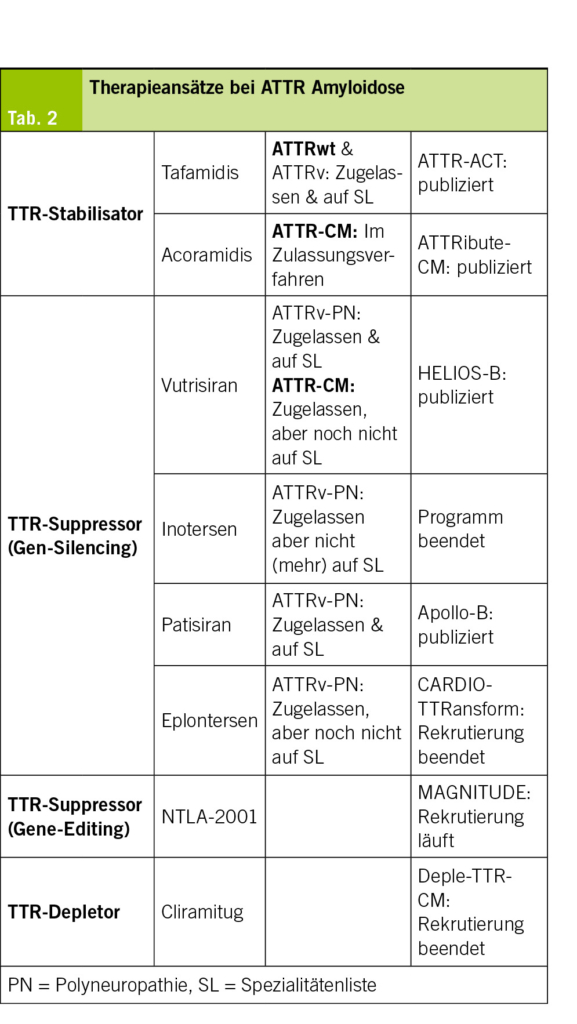
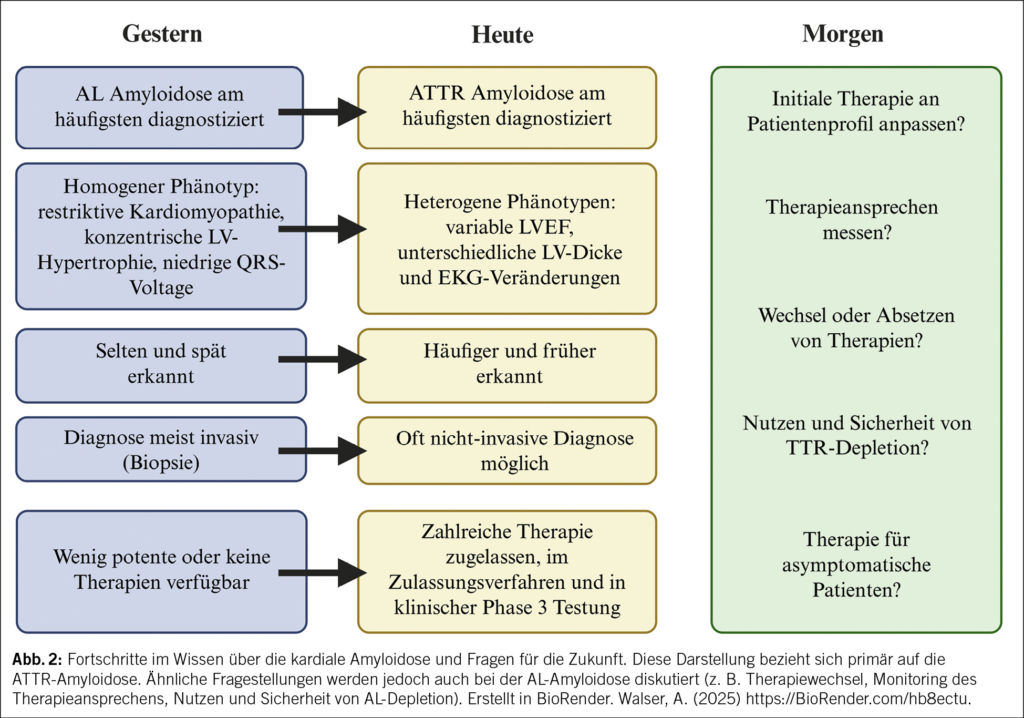
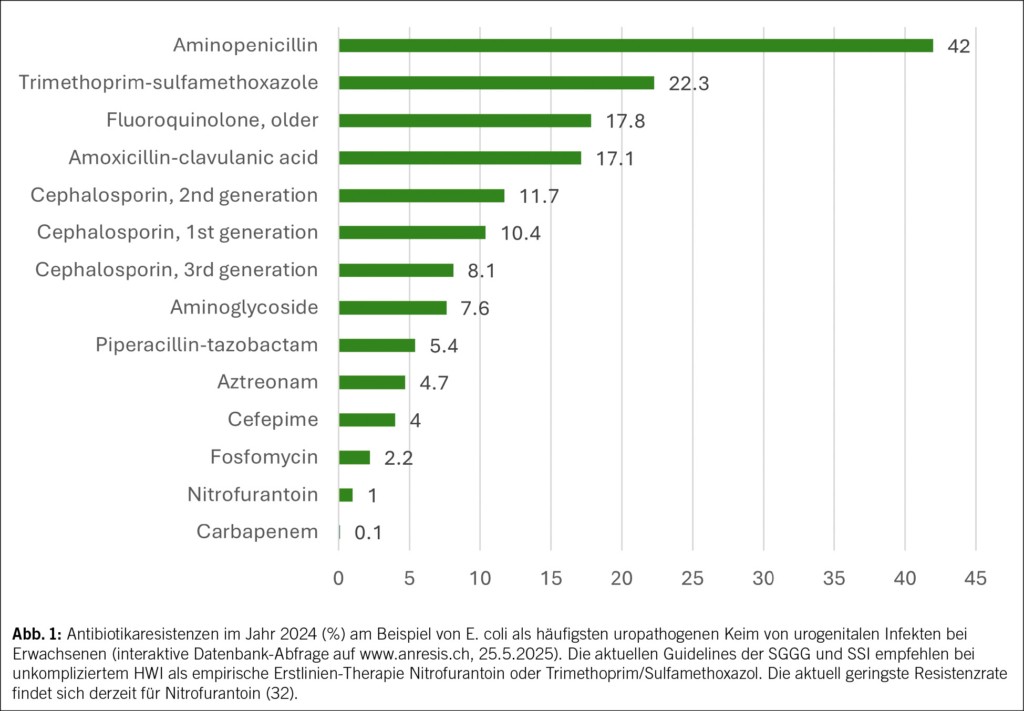
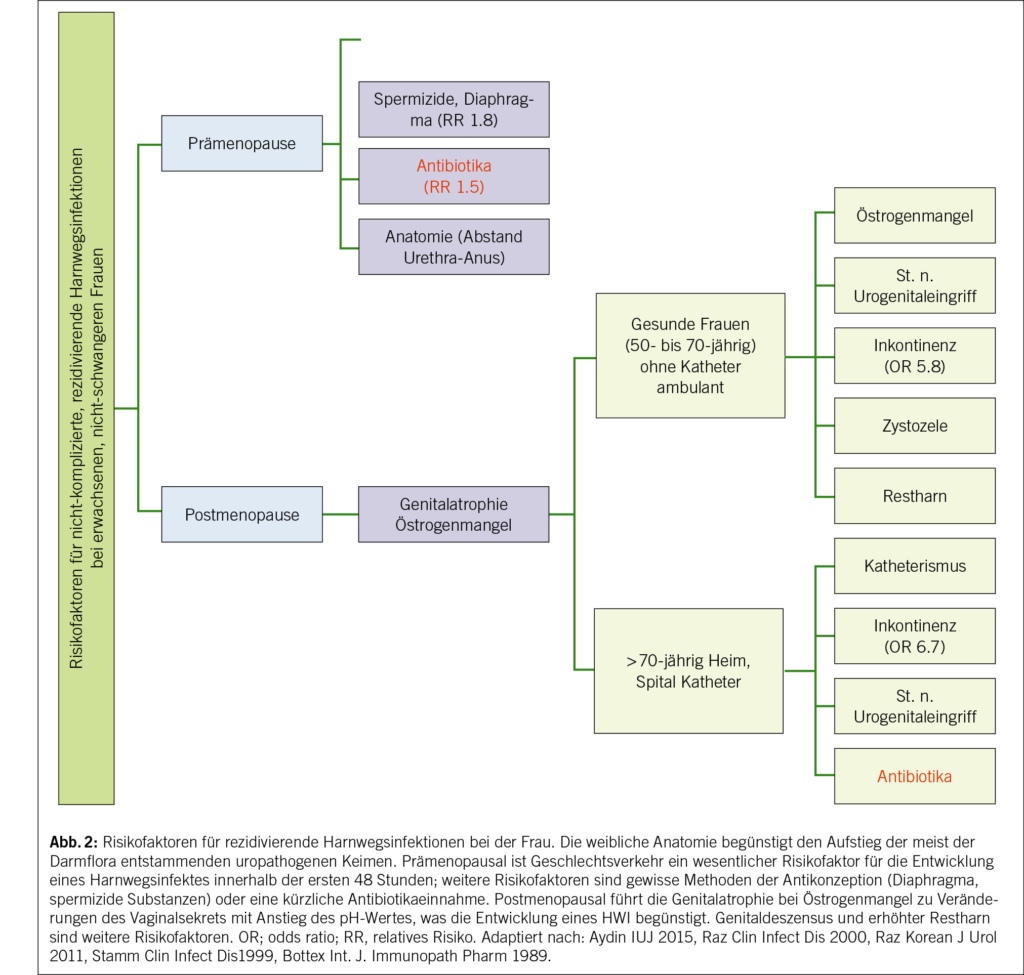
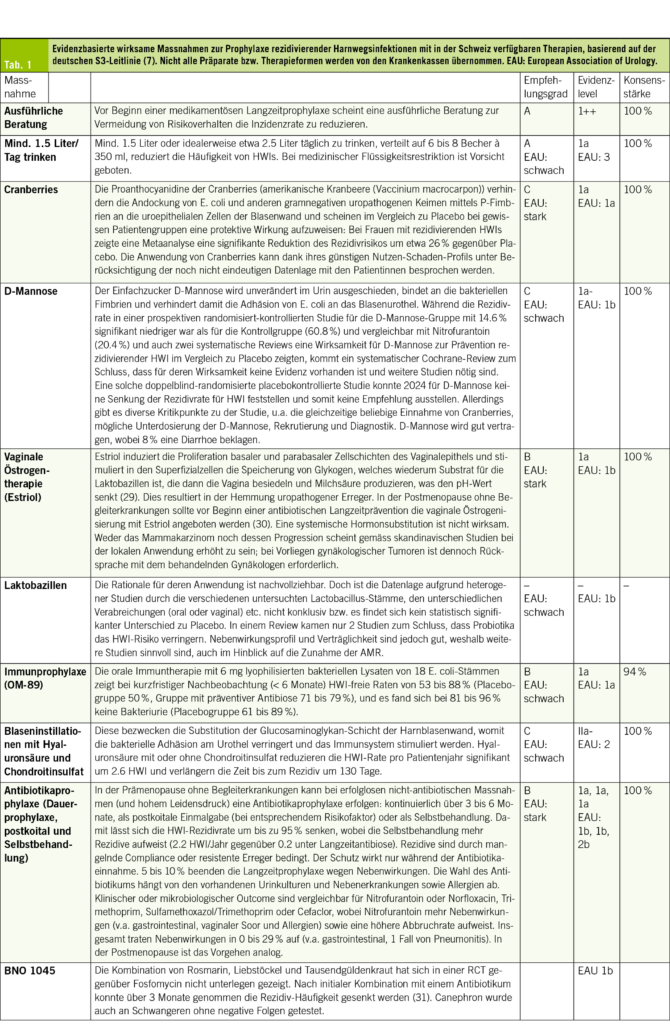
In diesem Artikel wird über das Asthma bronchiale in der Landwirtschaft berichtet. Ebenfalls erwähnt werden Berufskrankheiten, die durch den Kontakt mit Tieren und Tierfutterverursacht werden, sowie berufsbedingte respiratorische Erkrankungen durch organische Stäube wie Kaffeestaub, Gummi arabicum (sog. Druckerasthma) und Baumwollstaub u. a. Darüber hinaus werden Berufsallergien durch Chemikalien und in der Metallindustrie thematisiert. Abschließend werden Backmittel wie α-Amylase sowie weitere berufliche Inhalationsallergene in der Backwarenindustrie besprochen. Das Bäckerasthma ist seit Ramazzini die häufigste und sozial bedeutendste Berufsallergie. In dieser Berufsbranche ist weiterhin eine primäre Prävention gegenüber einer Exposition mit allergenen Stäuben erforderlich.
This article reports on bronchial asthma in agriculture. It also mentions occupational diseases caused by contact with animals and animal feed, as well as occupational respiratory diseases caused by organic dusts such as coffee dust, gum arabic (known as printer’s asthma), and cotton dust, among others. In addition, occupational allergies caused by chemicals and in the metal industry are discussed. Finally, baking agents such as α-amylase and other occupational inhalation allergens in the baking industry are discussed. Since Ramazzini, baker’s asthma has been the most common and socially significant occupational allergy. Primary prevention of exposure to allergenic dusts is still necessary in this occupational sector.
Key words: Occupational asthma, Occupational inhalant allergens, Wood dust, Gum Arabic, Coffee dust, Isocyanate, Bakery improver
Der Antigenkatalog gewerblicher Inhalationsallergene ist sehr umfangreich. Im ersten Teil der Arbeit über das Berufsasthma wurde eine Auswahl der Allergene, die zu gewerblichen Inhalationsallergien führen können, unter Berücksichtigung der Beiträge der Allergiestation Zürich zu dieser Thematik, aufgeführt (1). Das Berufsasthma durch Proteasen in der Waschmittelindustrie, Berufsallergien auf Enzyme in der Pharmaindustrie, im medizinischen Bereich sowie in nichtmedizinischen Berufen wie in der Nahrungsmittelindustrie, das Berufsasthma bei Gärtnern, Blumenzüchtern, Floristen und Gewächshausarbeitern wurden besprochen. In der Folge werden weitere Krankheitsbilder dargestellt.
Asthma bronchiale in der Landwirtschaft
Bei Ramazzini sind die Bauern und die Berufe in der Landwirtschaft gut dokumentiert (2–4). Das Interesse an den Berufskrankheiten der Landwirte hat dann allerdings zusammen mit der Industrialisierung im Verlauf der zwei letzten Jahrhunderte massiv abgenommen (5). Im Gegensatz zur Industrie lassen sich auf einem Bauernhof selten klar definierte berufsspezifische Allergene identifizieren (Abb. 1). Je nach Tätigkeit sind Landwirte und ihre Angehörigen Stäuben ausgesetzt, die mehrheitlich pflanzliche (Gras, Heu, Stroh) oder tierische (Kuhhaare, Schweine- oder Pferdeepithelien usw.) Allergenquellen enthalten. Darüber hinaus können spezifische Mikroorganismen wie Schimmelpilze vorkommen (5). Von besonderer Bedeutung ist, dass die Allergenmenge, die ein Bauer einatmet, sehr hoch ist. Dies liegt nicht nur an der hohen Arbeitsplatzkonzentration infolge der Nähe zur Allergenquelle (Pollen, Milben, Schimmelpilze, Bakterien), sondern auch an seiner Arbeit: Er erzeugt den Staub und muss gleichzeitig vermehrt ventilieren, da die Arbeit körperlich anstrengend ist. Es ist eigentlich erstaunlich, dass man in der Praxis eher selten mit Bauern mit akuten Asthma-Anfällen konfrontiert wird (5, 6). Auch suchen die betroffenen Landwirte mit Lungenproblemen relativ spät den Arzt, wenn Komplikationen, wie Bronchialinfekt, obstruktives Emphysem oder Herzinsuffizienz bereits aufgetreten sind (5). Auch auffallend ist die Übersterblichkeit der Bauern an Lungenkrankheiten. Eine Veränderung in der Landwirtschaft gegenüber früher sind die Spezialisierungen, die durch Mastbetriebe, vor allem durch Hühner- und Schweinemastbetriebe, entstanden sind. Bei den Nutztieren kommen die Epithelien und die Exkremente als Inhalationsallergene in Betracht, beim Geflügel auch Milben (7). Beim Bronchialasthma sollte unbedingt eine genaue allergologische Abklärung zur Erfassung des pathogenen Allergenspektrums erfolgen, um, falls möglich, eine strikte Expositionsprophylaxe durchzuführen (5, 6).
Eine typische und auch lebensbedrohliche Berufserkrankung des Landwirtes ist die Farmerlunge, die auf die Inhalation von verschimmeltem Heu oder Getreide zurückzuführen ist. Pathogenetisch handelt es sich um eine Reaktion vom Typ III (Arthus) in den Lungenalveolen, verursacht durch präzipitierende IgG-Antikörper auf thermophile Aktinomyceten der Gattung Micropolyspora (M. faeni = Thermopolyspora polyspora und Thermoactinomyces vulgaris), also um eine allergische Alveolitis (6, 8). Man unterscheidet eine akute und eine subakut-chronisch schleichende Form. Röntgenologisch findet man eine miliare Infiltration bei einer verstärkten retikulären Lungenzeichnung, im Spätstadium eine Lungenfibrose, und pathophysiologisch eine Störung des Gasaustausches, d.h. eine Einschränkung der O₂-Diffusionskapazität der Lunge, die zum Symptom «Dyspnoe» führt. Andere Symptome, je nach Typ, sind Fieberschübe, Frösteln, Druckgefühl in der Brust, Atemnot, Husten, Auswurf, Mattigkeit, Abgeschlagenheit, Inappetenz und Gewichtsverlust.
Berufsasthma durch Kontakt mit Tieren und Tierfutter
In Forschungslaboratorien bestehen die häufigsten Kontakte zu Ratten und Mäusen. Entsprechend wird die Rangliste der Labortier-Allergien (LTA) auch von diesen Spezies angeführt, gefolgt von Hamster, Meerschweinchen, Katze und Hund (9). Bei 110 Personen mit Labortierkontakten in Forschungslaboratorien des Universitätsspitals und der Universitätsinstitute Zürich litten 20.9 % der Probanden aktuell an einer LTA, 82.6 % waren Atopiker, 27.4 % waren jedoch Nichtatopiker. Bei 20 der Labortierallergiker bestand eine vorbestehende Allergie auf Katzenhaare. Bei zwei Akademikern bestand zudem eine bereits früher testmässig verifizierte aktuelle Sensibilisierung gegen Affen (Haare, Krallenhorn) (11). Technische, organisatorische und personenbezogene Massnahmen zur Verminderung der Allergenkonzentration sollten angestrebt werden und nicht erst, wenn die Sensibilisierung bereits klinisch manifest wird (10).
Neben den Allergien auf Labortiere muss auch an die Sensibilisierung auf Futtermittel gedacht werden. Von besonderer Bedeutung ist in diesem Zusammenhang das Fischfutter, insbesondere die roten Mückenlarven (Chironomiden) (11), wobei das wichtigste und am besten erforschte Allergen das Hämoglobin darstellt (12). Eine weitere wichtige Rolle spielen die Daphnien (Süsswasserflöhen). Meister beschreibt bei diesem ebenfalls aggressiven Allergen ein Sensibilisierungs-Index von 66 % (13). In Anbetracht der aggressiven Potenz dieser Fischfutterallergene ist es nicht erstaunlich, dass auch bei Aquarianern beim häuslichen Kontakt respiratorische Probleme auftreten können (14, 15) (Abb. 2).
Berufsasthma auf Fledermäuse und auf Bienenstaub
Ein junger Wissenschaftler, der seit seiner Kindheit an allergischer Rhinitis litt, erforschte Fledermäuse (Chiropteren) in ihren Höhlen. Nach etwa einem Jahr dieser Tätigkeit bekam er regelmässig Asthmaanfälle bei Kontakt mit diesen Tieren (16) (Abb. 3). Er hielt sich auch Fledermäuse in einem kleinen Käfig zu Hause und züchtete für ihre Nahrung Mehlwurmlarven (Tenebrio molitor) in einer offenen Schale neben dem Käfig. Die staubförmigen Abbauprodukte dieser Larven führten bei dem Patienten zu rhinitischen Beschwerden, weshalb er sich bald dazu entschloss, jegliche Tierhaltung zu Hause aufzugeben. Seither wurde der Zusammenhang zwischen der speläologischen Tätigkeit und Asthmaanfällen deutlicher. Scratch-Tests mit Fledermaustaub und spezifische IgE-Bestimmungen auf Fledermaus ergaben ein deutliches positives Ergebnis (RAST-Klasse 3).
Bei einem weiteren Fall, einer Zoologin mit früherem beruflichem Kontakt mit Fledermäusen, welche nun zu Hause eine Fledermaus hielt und mit Tenebrio molitor-Larven fütterte, traten, wenn sie länger die Zeit im Hause verbrachte, asthmatische Beschwerden auf. Die allergologische Abklärung zeigte sowohl im Hauttest als auch serologisch positive Reaktionen auf Fledermausfeces und auf Tenebrior molitor (RAST 15 resp. 81 kU/l) (17).
Auch bei Imkern können bei Arbeiten im Bienenhaus respiratorische Beschwerden auftreten; als Allergene werden Bestandteile des Bienenkörpers angenommen (18, 19). Neun (1.5 %) von 595 befragten Imkern des Kantons Zürich klagten bei ihrer Imkertätigkeit über Rhinitis und Konjunktivitis, drei aber auch über Husten und Asthma bronchiale. Bei sechs der neun Patienten fielen Hauttests, RAST und nasale Provokation mit Bienenganzkörper-Extrakten positiv aus, so dass eine Sensibilisierung gegen Bestandteile des Bienenkörpers als Hauptursache angenommen wurde (20).
Berufsbedingte respiratorische Erkrankungen auf organische Stäube
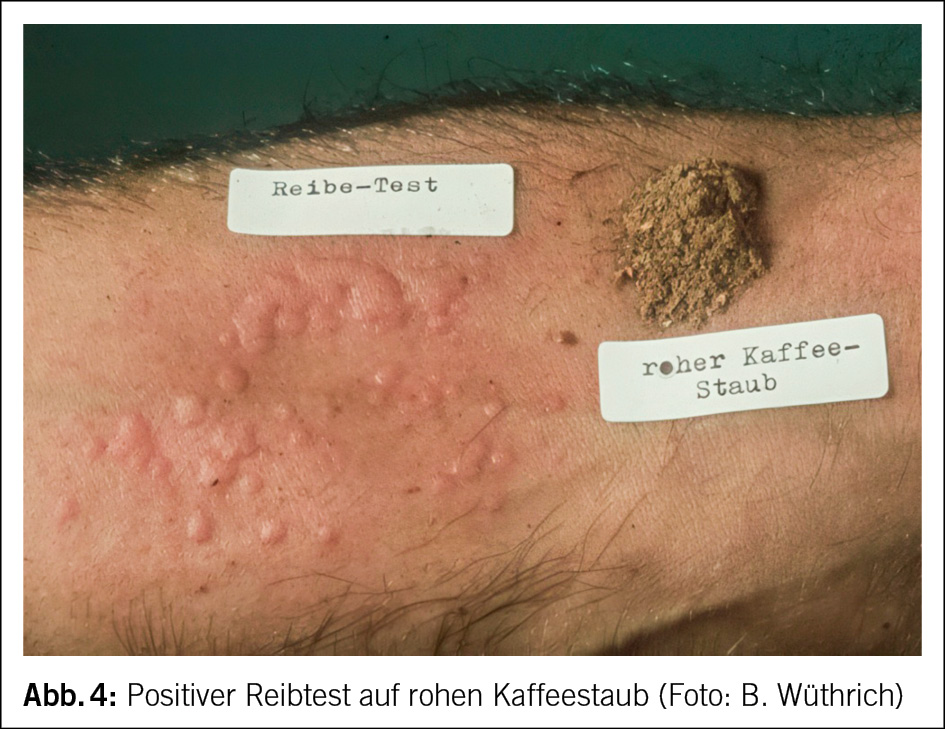
Gronemeyer und Fuchs beschrieben 1958 das Berufsasthma auf Dämpfe von grünen Kaffeebohnen (21). Mit Somazzi konnten wir sieben Fälle von Berufsasthma auf Kaffeestaub beobachten: fünf Arbeiter waren in der Rösterei beschäftigt, zwei mussten Jutesäcke transportieren, in denen grüne Kaffeebohnen enthalten waren (22). Bei allen konnte die Allergie im Hauttest (Scratch- und Reibtest) (Abb. 4) und im inhalativen und nasalen Provokationstest bestätigt werden. Durch den Röstprozess verflüchtigt sich das Allergen bzw. es wird inaktiviert (23, 24). Ein 37-jähriger Arbeiter in einer Kaffeerösterei entwickelte eine berufsbedingte Rhinokonjunktivitis; die allergologische Abklärung zeigte eine Sensibilisierung gegenüber dem Staub der grünen, ungerösteten Kaffeebohne. Diese spezielle Allergie ist in der Schweiz selten (23). Eine Rohkaffeeallergie ist sehr oft mit einer Sensibilisierung gegen Rizinusbohnen gekoppelt, was darauf zurückgeführt wird, dass die beiden Produkte sehr oft nacheinander in den gleichen Jute- und Sisalsäcken transportiert werden. Somit ist Kaffeestaub häufig durch Spuren von Rizinusbohnen kontaminiert. Die Rhizinusbohne gilt heute noch als eines der potentesten Allergene überhaupt (24). Es ist auch in unsere Breitengrade entsprechend der seltenen Exposition nur mit sporadischen Fällen zu rechnen, z. B. wenn importierter Rhizinusschrot als Beimischung zu Dünger in der Landwirtschaft zum Einsatz kommt.
Das sogenannte «Druckerasthma» wird durch Gummi arabicum ausgelöst, also durch ein gewerbliches Allergen, das meist zunächst zu einer allergischen Rhinitis und neben anderen lokalen Reizerscheinungen schliesslich zum Dauerasthma führen kann, wie es Fuchs und Gronemeyer in mehreren Arbeiten beschrieben haben (25, 26). Diese Erkrankung tritt in Druckereibetrieben auf, in denen das Nass-Spritzverfahren mit Gummi arabicum angewandt wird. Das Gummi arabicum wird aus dem Exsudat (Wundsaft) von verschiedenen, in Afrika verbreiteten Akazien-Bäumen hergestellt. Gummi arabicum ist ein natürliches Gemisch von Polysacchariden (Mehrfachzuckern) mit der Hauptkomponente Arabinsäure. In der klassischen Lithografie wurde Gummi arabicum zur Vorbehandlung der Lithosteine vor dem Druck verwendet. Es verstärkte die Eigenschaft der Steine, die nichtdruckenden Teile fettabstossend und wasseraufnahmefähig zu machen. Gummi arabicum wurde auch im Offsetdruck verwendet. Um zu verhindern, dass die wasserführenden Druckplatten durch Luftsauerstoff zu stark oxidieren und farbführend werden, wurden sie durch das Auftragen von Gummi arabicum vor Luft geschützt (27).
Bei einem polyallergischen Patienten, der in der Schokoladenindustrie tätig war und für die Produktion einer Gummi-Arabicum-Lösung (50 kg Gummi-Arabicum-Puder in 100 l Wasser) verantwortlich, kam es bei der Arbeit zu einer moderaten Staubentwicklung. Dabei traten arbeitsplatzbezogene respiratorische Beschwerden mit Husten und Asthma auf. Eine ausgedehnte allergologische Abklärung zeigte eine aktuelle, seltene IgE-Sensibilisierung auf Carbohydrat-Determinante (CCD) (28). Bei einem Beschäftigten in der pharmazeutischen Industrie, der bei seiner Tätigkeit an der Tablettenüberzugsanlage Gummi-Arabicum-Staub ausgesetzt war, konnte die Allergie gegen Gummi arabicum mittels Hauttestung, spezifischem IgE und einem positiven bronchialen Provokationstest bestätigt werden. Der Beschäftigte klagte über arbeitsbedingte Kurzatmigkeit, ein Engegefühl in der Brust und rhinokonjunktivale Beschwerden.
Während sich eine Sensibilisierung gegen Gummi arabicum bei atopischen Patienten mit Pollensensibilisierung, die keiner offensichtlichen Exposition gegenüber Gummi arabicum ausgesetzt sind, auf die Kohlenhydratstrukturen stützt, konnte bei diesem beruflich exponierten Patienten gezeigt werden, dass die Allergie vorzugsweise durch IgE-Antikörper vermittelt wird, die gegen Polypeptidketten von Gummi arabicum gerichtet sind (28, 29).
Bei einer 27-jährigen Hilfsarbeiterin in der Gummi-industrie, die seit sechs Monaten in der Herstellung und Kontrolle von Kondomen tätig war, traten eine hart-näckige Rhinitis, heftige Hustenattacken mit asthmoiden Beschwerden sowie ein Ekzem an den Vorderarmen auf. Die allergologische Abklärung fiel negativ aus, was die üblichen Inhalationsallergene betrifft. Ein Scratch-Test, ein nasaler Provokationstest sowie ein Epikutantest in der Spätreaktion fielen jedoch stark positiv mit Lykopodium-Puder (30) aus. In Zusammenarbeit mit Prof. SGO Johansson gelang der erstmalige Nachweis von spezifischen IgE-Antikörpern in hoher Konzentration (RAST-Klasse 4 bzw. 40 PRU/ml).
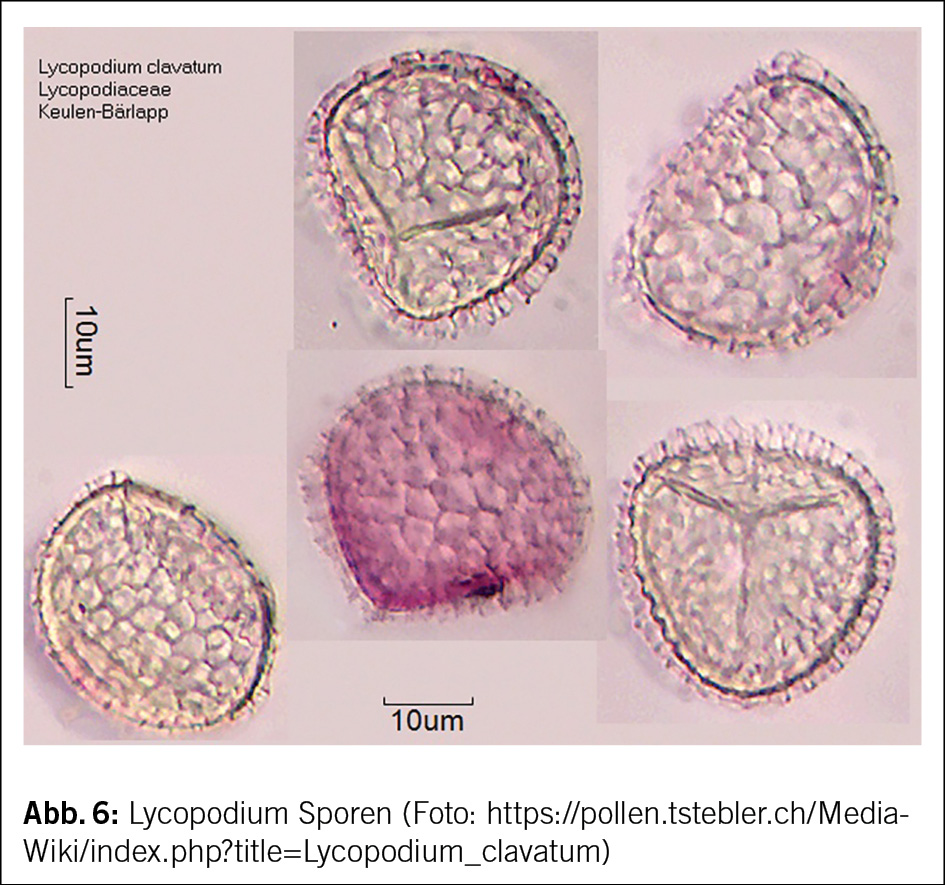
In einem weiteren Fall litt ein 57-Jähriger, der in einem Theater im Bereich Lichttechnik tätig war, seit einigen Jahren ohne erkennbare Ursache unter sporadisch auftretenden Asthma-Anfällen am Arbeitsplatz (31). Zudem kam es vermehrt zu einem Lidekzem. Nach einer Hauptprobe einer Bühnenproduktion, bei der verstärkt Lichteffekte eingesetzt wurden, erlitt er einen akuten Asthmaanfall und musste notfallmässig ins Krankenhaus gebracht werden. In der Folge verzeichnete er bereits beim Betreten der Bühne Augenreizungen, Niesanfälle und Husten; bei längerem Aufenthalt kam es zu bedrohlichen Asthmaanfällen. Bei einer Szene der Produktion wurden durch die Verwendung von Sporen der Pflanze Lycopodium clavatum (Keulen-Bärlapp) explosionsähnliche Lichteffekte erzeugt. Die allergologische Abklärung fiel, wie bei der obigen Patientin, positiv aus (IgE CAP-Klasse 3, 5,2 KU/l) (88).
Der Keulen-Bärlapp (Lycopodium clavatum), auch Wolfsklaue genannt, gehört zu den Gefässsporenpflanzen (Abb. 5 und Abb. 6). Früher dienten Bärlappsporen in der Apotheke bei der Herstellung von Pillen als Trennmittel. Je nach Marke wird das sich geschmeidig anfühlende Pulver auch heute noch zur Beschichtung von Kondomen eingesetzt. Heute finden Lykopodiumsporen hauptsächlich Verwendung bei Feuerwerken, Gauklern (Feuerspucken) und bei Spezialeffekten in Filmen und in Theatern, um Feuerbälle, Flammensäulen, Stichflammen und Explosionen zu erzeugen. Spuckt man die Sporen gegen eine Flamme, so entstehen enorme Feuerbälle (31).
Respirationskrankheiten in der Baumwollindustrie
In der Baumwollindustrie können verschiedene Formen berufsbedingter Lungenkrankheiten auftreten (32). Der beim Verarbeiten roher Baumwolle in der Luft vorhandene Staub ist eine Mischung verschiedener antigener Substanzen, die neben der Baumwollfaser auch andere Bestandteile der Baumwollpflanze, Bakterien, Schimmelpilze und andere Verunreinigungen enthalten kann. Diese können deshalb aufgrund einer immunologischen Antwort des Exponierten sowohl IgE- als auch IgG-vermittelte, durch Präzipitine bedingte broncho-pulmonale Erkrankungen auslösen. Beim Baumwollstaubasthma kann es auch zu einer dualen asthmatischen Reaktion kommen, wie im inhalativen Provokationstest mit Baumwollstaub dokumentiert wurde (32). Auch unspezifische, primär-irritative Bronchitiden wurden beobachtet.
Eine besondere Krankheit in der Baumwollindustrie stellt die Byssinose dar. Bei der Byssinose (auch Hanfarbeiterlunge, Baumwollfieber, Montagsfieber) handelt es sich um eine Erkrankung der Lunge infolge Einatmens von Baumwoll-, Hanf- oder Flachsstäuben (33). Die Byssinose kann Keuchatmung und Verkrampfungen in der Brust verursachen, in der Regel am ersten Arbeitstag nach einer Pause (Monday feeling). Am meisten betroffen scheinen diejenigen exponierten Arbeiter zu sein, die Ballen mit roher Baumwolle öffnen oder mit den ersten Schritten der Baumwollverarbeitung befasst sind. Offensichtlich vermischt sich ein Toxin, das von Bakterien in der unbehandelten Baumwolle gebildet wird, mit dem Staub in der Baumwolle, wodurch sich die Atemwege empfindlicher Personen verengen. In einer früheren Arbeit wurden fünf eigene Begutachtungsfälle eingehend geschildert (34). Bei vier Patienten konnte die Vermutungsdiagnose einer Byssinose aufgrund der Anamnese (Montagssymptomatik), der allergologischen Abklärung und der Inhalationstests mit einem selbst aus dem Betrieb hergestellten Baumwollstaubextrakt bestätigt werden. Beim 5. Fall lag hingegen ein allergisches Bronchialasthma auf Baumwollstaub vor. Im Serum von drei Patienten konnten in der Gel-Diffusion nach Ouchterlony präzipitierende Antikörper gegen das Baumwollstaubextrakt vor, offenbar als immunologische Antwort auf die Exposition. Ob den Präzipitinen eine pathogenetische Rolle zukam, wurde diskutiert (32–34). Die Byssinose ist heute in der Schweiz und in Deutschland relativ selten. Da keine spezifischen immunologischen Kriterien für die Diagnostik einer Byssinose existieren, sind exakte Anamnese und Tätigkeitsbeschreibung essentiell, entscheidend ist der Nachweis der abnehmenden Lungenfunktionsparameter im Verlaufe eines Arbeitstages, am besten nach Arbeitswiederbeginn nach dem Wochenende oder nach Feiertagen (34). Staub- und Endotoxinmessungen können dazu beitragen, die Belastung an einem Arbeitsplatz oder in umgrenzten Tätigkeitsbereichen zu charakterisieren. Der Endotoxingehalt im Baumwollstaub nimmt mit zunehmender Reinheit der Baumwolle ab (34).
Berufsasthma auf Holzstaub
Der Rohstoff Holz wird weltweit verarbeitet und dementsprechend sind viele Beschäftigte gegen Holzstaub beruflich exponiert. Die Publikation von Schlünssen gibt einen Überblick über den aktuellen Wissensstand zu spezifischen Sensibilisierungen gegenüber Holzstäuben bei beruflich exponierten Beschäftigten (35). Die Sensibilisierungsprävalenz ist in Abhängigkeit von der jeweils verarbeiteten Holzart unterschiedlich; exotische Hölzer, wie z. B. der Staub des Abachiholzes (Triplochiton scleroxylon) stehen im Verdacht, starke Auslöser für sIgE-vermittelte Allergien zu sein (35).
Von 165 Personen mit durch Holz verursachten Gesundheitsschäden, welche der Schweizerischen Unfallversicherungsanstalt (SUVA) gemeldet wurden, hatten 35 respiratorische Beschwerden, 13 litten an klassischem Bronchialasthma durch Holzstaub, hauptsächlich bei Exposition mit feinem Staub bei der Bearbeitung von tropischen Hölzern (36).
Berufsallergien auf Chemikalien und in der Metallindustrie
Isocyanate, die insbesondere zur Herstellung von Schaumstoffen auf Polyurethanbasis, aber auch zur Herstellung von Lacken und Klebstoffen sowie als Bindemittel in Gussformen verwendet werden, standen in den 80er Jahren auf Rang 2 der beruflichen Inhalationsnoxen (zit. in (37)). Spritzlackierer stellen das grösste Kontingent der Patienten mit Isocyanat-Asthma. Sowohl immunologische als auch nicht-immunologische, irritativ-toxische Mechanismen tragen zur Pathogenese bei. 45 Patienten, die auf der Allergiestation Zürich mit Isocyanat-Asthma abgeklärt wurden, zeigten eine Latenzzeit zwischen dem Beginn der beruflichen Exposition bis zur Symptomatik von 1 ½ Wochen bis 8 Jahren, wobei 29 innerhalb der ersten 2 Berufsjahre erkrankten. Die RAST-Untersuchungen ergaben in 19 Fällen ein positives Ergebnis, in 16 mit dem aromatischen Di-Isocyanat TDI, in 3 nur mit Mono-Isocyanat (37, 38).
Wie Isocyanate sind auch Anhydride und Formaldehyd reaktive, niedermolekulare Chemikalien (39). Anhydride werden in verschiedenen Verbindungen (z. B. Phthalsäureanhydrid, Maleinsäureanhydrid usw.) industriell vor allem zur Herstellung von Kunststoffen, Epoxidharzen, Korrosionsschutzmitteln und Farben verwendet. Bei drei Patienten mit arbeitsplatzbedingtem Asthma bronchiale und einem Patienten mit allergischer Rhinitis, die beruflich mit Formaldehyd oder Anhydrid exponiert waren, fiel bei einem Patienten (Arbeiter in einem Elastinwerk, in dem Kunstdärme hergestellt wurden) der RAST-Test positiv auf phthalisches Anhydrid aus, bei einem weiteren Patienten (Cheminéebauer und Plattenleger) fielen die RAST-Tests positiv auf phthalisches Anhydrid und Isocyanat HDI aus, bei einem weiteren Patienten (Buchdrucker) fielen die RAST-Tests positiv auf Formaldehyd und Isocyanate HDI, MDI und TDI aus und bei dem Rhinitis-Patienten (Maschinenführer in einer Kunststofffabrik) fielen die RAST-Tests positiv auf phthalisches Anhydrid aus (39). Bei einem fünften nichtatopischen Patienten mit positivem Hauttest und RAST auf Formaldehyd traten erstmals asthmatische Beschwerden einige Wochen nach einer Renovation seiner Wohnung auf und persistierten weiter beim längeren Aufenthalt zu Hause. Die gesamte Wohnung wurde mit einem Lack bestrichen und eine grosse Holzplatte wurden neu montiert. Seit dieser Sanierung persistierte ein unangenehmer Geruch in der Wohnung. Die damals neu vorliegenden Fallberichte mit erstmalig positivem IgE-Nachweis unterstrichen eindeutig, dass diese Chemikalien einen immunologischen Prozess in Gang setzen können. Bis dahin wurde aufgrund des fehlenden Nachweises spezifischer IgE-Antikörper eine unspezifische irritative Wirkung dieser Substanzen auf die Schleimhäute angenommen (39).
In der Metallindustrie können sich verschiedene Krankheiten des Respirationstraktes manifestieren (40). Es kommen bei der sogenannten Hartmetallstaublunge die interstitielle Pneumopathie (Hypersensitivitätspneumonitis), die Hartmetallpneumokoniose, das toxisch-irritative Hartmetallstaubasthma und das Asthma bronchiale vor. Berufsbedingte Inhalationsallergien (Asthma bronchiale, Rhinitis, Konjunktivitis), oft verbunden mit Urtikaria und Quincke-Ödemen, treten in der platin-verarbeitenden Industrie häufig auf. Sie beruhen auf Sensibilisierungen gegen Platinchloride (41). Der Reaktionsmechanismus entspricht dem einer Soforttyp-(Typ I-) Allergie, wie aus klinischen Tests (Hauttestung), In-vitro-(Histaminfreisetzung aus Leukozyten) und In-vivo-Untersuchungen (passive kutane Anaphylaxie bei Affen) hervorgeht (41). Da etwa 60 % der Beschäftigten in der platin-verarbeitenden Industrie an Asthma bronchiale erkranken, wurden strengere Arbeitsplatzschutzmassnahmen angeregt. Als ursächliches Agens der Metallstaublunge wird allgemein das Kobalt angesehen (42). Bei zwei Patienten mit Hartmetallasthma induzierte der inhalative Provokationstest infolge mittels tiefer Inspiration durch einen mit Kobalt-haltigem Hartmetallstaub beladenen Spinhaler eine sofortige und anhaltende bzw. «duale» asthmatische Reaktion, wobei bei einer langjährigen Mitarbeiterin in einem Hartmetallproduktionsbetrieb, die nebst dem Bronchialasthma, auch an einem Kontaktekzem litt, war im Epikutantest eine Allergie vom Spättyp und im Scratchtest vom Soforttyp auf Kobaltchlorid nachweisbar (42). Ein Hartmetallschleifer mit typischer berufsbedingter Hypersensitivitätspneumonitis zeigte serologisch einen hohen Titer präzipitierender Antikörper gegen Aureobasidium pullulans, ein bekanntes Antigen der Befeuchterlunge (43) und der Sequoiose.
Berufsallergen im Coiffeurberuf
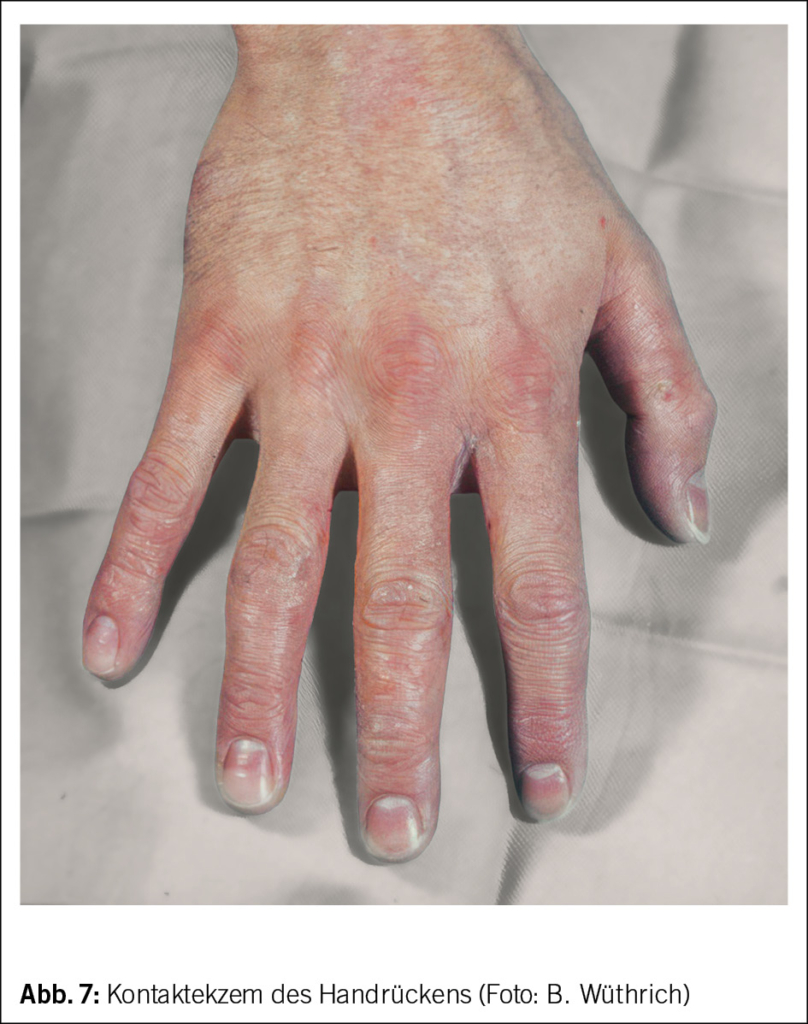
Irritativ-toxische Noxen und kontaktallergische Probleme (Abb. 7), aber auch arbeitsabhängige rhinokonjunktivitische und respiratorische Beschwerden vom Soforttyp sind beim Coiffeur-Beruf sehr häufig (44). Persulfat-haltige Blondiermittel sind als Ursache von Bronchialasthma im Friseurberuf mehrmals beschrieben worden (45, 46). Wir berichteten über einen 67-jährigen Coiffeur, der an allergischen respiratorischen Symptomen und Lidschwellungen auf ein spezielles Färbemittel auf Basic Blue 99-Basis erlitt (47).
Backmittel, -Amylase und weitere berufliche Inhalationsallergene in der Backwarenindustrie
Sowohl in Deutschland (48) als auch in der Schweiz (49) ist das Bäckerasthma die häufigste allergische Berufskrankheit. 2006 wurde mit 793 Verdachtsfällen (42.7 %) die meisten der 1859 Meldungen einer Berufskrankheit (BK) innerhalb der Berufsgenossenschaft Nahrungsmittel und Gaststätten (BGN) gemeldet. Davon entfielen etwa 90 % auf das Backgewerbe und die Konditoreien. Damit ist der Mehlstaub der mit Abstand häufigste Auslöser arbeitsbedingter allergisch-obstruktiver Atemwegserkrankungen (50).
Berufsasthma bei Bäckern und Confiseuren auf inhalierte Eierproteine ist gut bekannt (51, 52). Bei einer Untersuchung in verschiedenen Bäckereien und Konditorei-Industrien mit Exposition auf Eierprotein-Aerosolen oder Eierstaub hatten vier Bäcker und drei Confiseure allergisch respiratorische Symptome, davon drei Asthma. Drei von ihnen entwickelten später generalisierte Symptome nach dem Verzehr von Eiern (53). In Analogie zu «bird-egg» und «egg-bird syndrome» (54) bezeichneten wir diesen Zustand als «egg-egg syndrome»: inhalative Eierallergie mit konsekutiver Nahrungsmittelallergie auf Ei.
Aber nicht nur Roggen-, Weizen- und andere Getreidemehle oder Eier kommen in Müllerei-, Bäcker-, Konditorei- oder Konfiserie-Berufen als Allergene in Frage (Abb. 8). Die moderne Lebensmitteltechnologie setzt z. B. Johannisbrotkern in vielen Gelier- oder Verdickungsmitteln ein (55). Auch Guarkernmehl (aus den Samen der Guarkernbohne gewonnen) ist als Auslöser inhalativer Allergosen bei Bäckern bekannt (56). Lupinenmehl (aus der Pflanze Lupinus albus) gehört zur Familie der Hülsenfrüchte (Leguminosae spp.) und ist neben Soja und Erdnuss die eiweiss- und fettreichste Leguminose. Es hat ein hohes Wasserbindevermögen, eine angenehm gelbe Farbe (durch Betakarotin), ist geschmacksneutral und besitzt eine überdurchschnittliche Aktivität als Emulgator. Daher wird es häufig in der Backwarenindustrie mit emulsionswirksamen Lecithinen vermischt. Bereits im Jahr 2010 wurde Lupinenmehl als Ursache von Berufsasthma beschrieben (57). Das allergische Potenzial von Lupinen aufgrund von Kreuzreaktivitäten mit Erdnussproteinen wurde bald erkannt (58).
Das breite Spektrum an potentiell allergieauslösenden Stoffen im Backgewerbe umfasst u.a. Backmittel-Enzyme wie α-Amylase und Fungalprotease aus Aspergillus oryzae, Hemicellulase und Glucoamylase aus Aspergillus niger, Schädlinge wie Kornkäfer (Sitophilus granarius), Reismehlkäfer (Tribolium confusum), Mehlmilbe (Acarus siro), Pflaumenmilbe (Lepidoglyphus destructor) und Modermilbe (Tyrophagus putrescentiae) und Hausstaubmilben (Dermatophagoides pteronyssinus, D. farinae, D. microceras) (59). Den Schimmelpilzen und Bakterien (Pseudomonas aeruginosa, Bacillus coli und Bacillus subtilis), die gelegentlich das Mehl bei schlechten hygienischen Bedingungen kontaminieren können, kommt keine praktische Bedeutung für die respiratorischen Allergien bei Bäckern zu (60). Je nach den Arbeitsbedingungen vor Ort können somit mehrere Allergene zusammenkommen, was nicht nur bei besonders allergieempfindlichen Personen zu Atemwegsreizungen und Beschwerden führt. Vor einer Diagnose Bäckerasthma sind die Arbeitsbedingungen daher genau zu untersuchen. Bäcker und Lebensmitteltechnologen sind viel häufiger und stärker von Berufsasthma betroffen als Konditoren und Confiseure (60, 61).
Backmittel und Bäckereirohstoffe werden aus verschiedenen Gründen, so z. B. zur Gärungsförderung, zur Kleberbefestigung, zur Geschmacksverbesserung, als Emulgator, als Frischhaltemittel, als Konservierungsmittel, zur Verbesserung der Backeigenschaften, aber auch als Quellmittel, Ballaststoffe usw., zur Herstellung von Backwaren benützt. Die aus Schimmelpilzen gewonnenen Enzyme, insbesondere α-Amylase, sowie Enzyme im Sojamehl, zählen, nach den natürlichen Mehlbestandteilen, zu den wichtigsten Allergenen in der Backmittelindustrie (62).
Amylasen spalten Kohlenhydrate, insbesondere Stärke, in für Hefen vergärbare niedermolekulare Zucker und tragen dadurch zum Aufgehen des Teiges bei; ausserdem sind sie wichtig für Bräunungsreaktionen und den Geschmack des Fertigproduktes. Mitte der achtziger Jahre konnte α-Amylase als potentes Inhalationsallergen identifiziert werden. Latil et al. berichteten 1987 über einen Fall von Bäckerasthma bei monovalenter Sensibilisierung auf α-Amylase (63). Baur et. al. konnten in mehreren Arbeiten über α-Amylase als ein neues Berufsallergen beim Bäckerasthma berichten (64–66). Bei 18 Mehlstaub-exponierten Bäckern, die RAST-positiv auf α-Amylase waren und asthmatische Symptome aufwiesen, konnten im inhalativen Provokationstest asthmatische Sofort- und duale Reaktionen hervorgerufen werden (65). In einer prospektiven Studie bei 31 Bäckern mit arbeitsplatzbezogener Asthmasymptomatik und/oder Rhinitis reagierten 17 der 31 Probanden (55 %) im Skarifikationstest positiv auf eine α-Amylase- und 13 von 20 (65 %) auf eine Lecithin-Zubereitung; 74 % hatten im RAST spezifische Antikörper auf Weizenmehl, 61.3 % auf Roggenmehl, 32 % auf α-Amylase, 19.3 % auf Sojamehl und 16 % auf Malz (66). Zwei Bäcker wiesen im Hauttest und im RAST eine monovalente Sensibilisierung auf α-Amylase auf. Die Sojamehl-positiven Probanden waren im RAST auch auf Trypsin-Inhibitor und Lipoxidase, die Hauptantigene im Sojamehl, nicht aber auf Lektin oder Lecithin positiv. Eine Lecithin-Zubereitung, welche bei 19/31 (38.7 %) der Seren positive RAST-Ergebnisse lieferte, enthielt nach Angaben der Hersteller auch α-Amylase im Mehlanteil. Leider führen die Hersteller die α-Amylase in ihren Produkten nicht in der Deklaration auf, sondern verwenden nichtsagende Bezeichnungen wie «Teigführungsmittel» oder «Emulgator». Die Behörden wurden aufgefordert, eine Deklaration amylasehaltiger Backhilfsmittel durchzusetzen (67, 68).
Wie eine Studie von Baur et al. eindrücklich demonstrierte, ist das Bäckerasthma weiterhin die häufigste allergische Berufskrankheit. Dabei stehen die Sensibilisierungen auf Weizenmehl (64 %), Roggenmehl (52 %), Sojamehl (25 %) und α-Amylase (23 %) im Vordergrund (69). Eine primäre Prävention gegenüber einer Exposition mit allergenen Stäuben ist in dieser Berufsbranche weiterhin erforderlich (68, 70). An erster Stelle steht der Staubschutz (71). Die Schwerpunkte der Mehlstaubentwicklung können durch Sorgfalt, einfache Abdeckungen und das Tragen einer leichten Feinstaubmaske mit Ausatemventil reduziert werden. Um das Erkrankungsrisiko zu senken, sollte bei der Backwarenproduktion keine α-Amylase in Pulverform mehr eingesetzt werden. Backmittel sollten Enzyme nur noch als Paste, Lösung oder Granulat enthalten (68, 69, 70, 71).
Copyright
Aerzteverlag medinfo AG
Dieser Artikel ist eine teilweise Wiedergabe der Arbeit:
B. Wüthrich. Aus der Geschichte der Allergologie: Allergie alsBerufskrankheit – ein Rückblick. Atemwegs- und Lungenkrankheiten, 2025;51/Nr. 4:164-183 mit freundlicher Genehmigung des Dustri-Verlag Dr. Karl Feistle, D 82034 München-Deisenhofen. ISSN 0341-3055.
Langjähriger Leiter der Allergiestation
der Dermatologischen Klinik,
Universitätsspital Zürich,
Im Ahorn 18, 8125 Zollikerberg
bs.wuethrich@bluewin.ch
Der Autor hat keine Interessenkonflikte in Zusammenhang mit diesem Artikel deklariert.
1. Wüthrich B. Erinnerungen eines Allergologen. Berufsasthma: Zum Antigenkatalog beruflicher Inhalationsallergien (Teil 1). Der informierte Arzt 2025; 11: 70-75.
2. Ramazzini B. „De morbis artificum diatriba“. Padua 1713 (Faksimile Druck Rom 1953, Erstauflage Modena, 1700).
3. Ramazzini B. Abhandlung von den Krankheiten der Künstler und Handwerker. „De morbis artificum diatriba“. Neu bearbeitet von J. Chr. G. Ackermann, Stendal 1780; 124-135.
4. Ramazzini B. Die Krankheiten der Handwerker. Paul Goldmann (Übers.) 1998, 208 Seiten. ISBN: 78-3-8260-1491-8.
5. Gassner M. Allergien in der Landwirtschaft. Schweiz Rundschau Med (PRAXIS) 1966; 85: 950-960.
6. Wüthrich B. Zur Diagnose und Therapie der Farmerlunge und des Asthma bronchiale in der Landwirtschaft. Schweiz Rundschau Med (PRAXIS) 1970; 59: 369-376.
7. Praml GJ, Zeitler-Feicht MH, Hartmann AL, Riedel H. Dust exposure to man and animal in swine confinement buildings: Benefits of full shift continuous registration. J Aerosol Sci 1990; 21, Suppl. 1: S751-S754. doi.org/10.1016/0021-8502(90)90348-2
8. Pepys J, Jenkins PA, Festenstein GN, Gregory PH. Thermophylic actinomycetes as a source of farmers lung hay antigen. Lancet 1963 Sep 21;2(7308):607-11.
9. Weissenbach T, Wüthrich B, Weihe WH. Labortier-Allergie. Eine epidemiologische, allergologische Studie bei Labortier-exponierten Personen. Schweiz Med Wochenschr 1988; 118: 930-938.
10. Weihe WH, Weissenbach T, Wüthrich B. Luftqualität und Allergien in Versuchstierhaltungen; epidemiologische Studien über Tierallergien. In: Schindl R. (Hrsg.): Lunge und Allergie in der Umwelt und am Arbeitsplatz, S 34-40. Symposiums Band 8, Universitätsverlag Rudolf Trauner, Linz, 1987.
11. Fuchs TH, Kleinhans D. Fischfutter-Allergie: Sensibilisierung gegen Chironomiden-Larven (Zuckmückenlarven). Allergologie 1982; 5: 81-82.
12. Baur X. Hämoglobine von Chironomiden (Zuckmücken) bisher unbekannte, aggressive Inhalations-Antigene für den Menschen. Klin Wochenschr 1980; 58: 1163-1164.
13. Meister W. Berufsasthma infolge Daphnienallergie. Allergol et Immunopath 1980; 24: 191-193.
14. Knüsel J, Wüthrich B. „Aquarium-Allergie“: Fischfutter, auch ein häusliches Allergen. Schweiz Med Wochenschr 1983; 113: 658-662.
15. Dietschi R, Wüthrich B. „Aquarium“-Allergie: Asthma bronchiale durch polyvalente Sensibilisierung auf verschiedene Fischfutter-Bestandteile. Hautarzt 1987; 38: 160-161.
16. Spiewak R, Johansson SGO, Wüthrich B. Berufsbedingtes Asthma auf Fledermäuse (Chiropteren). Allergologie 1996;19: 509-511.
17. Senti G, Lundberg M, Wüthrich B. Asthma caused by a pet bat. Allergy 2000; 55: 406-407.
18. Benson RL, Semenov H. Allergy in its relation to bee sting. J Allergy 1930; 1: 105-116. doi.org/10.1016/S0021-8707(30)90149-9
19. Ellis RV, Ahrens HG. Hypersensitiveness to air born bee allergen. J Allergy 1932; 3; 247-252.
20. Böhny W, Müller U, Wüthrich B. Berufsbedingte Inhalationsallergien bei Imkern. Allergologie 1986; 9: 337-340.
21. Gronemeyer W, Fuchs E. Coffee, an occupational vapour allergen. Occupat Allergy 1958; 301-305.
22. Somazzi S, Wüthrich B. Asthme professionnel à la poussière de café vert. Méd & Hyg 1975; 33: 677-679.
23. Glauser T, Bircher A, Wüthrich B. Allergische Rhinokonjunktivitis durch Staub der grünen Kaffeebohne. Schweiz Med Wochenschr 1992; 122: 1279-1281.
24. Torricelli R, Wüthrich B. Rizinusallergie. Übersicht und Fallbeschreibung zweier nicht beruflich bedingter Sensibilisierungen. Allergologie 20: 34-38, 1997.
25. Fuchs E, Gronemeyer W, Ivannoff I. Zur Diagnostik und Beurteilung einer Gewerbe-Allergie. Der inhalative Antigen-Pneumometrie-Test zur Ermittlung des aktuellen Antigens bei berufsbedingtem Asthma bronchiale (Drucker-Asthma). Dtsch Med. Wochenschr. 1956, 339 bis 352, Allergie-Beilage Nr 1.
26. Gronemeyer W, Schwarting HH, Fuchs E. Über das sog. «Druckerasthma». Internist 1966; 75.
27. https://de.wikipedia.org/wiki/Gummi_arabicum
28. Fäh J, Wüthrich B, Altmann F, Haustein D, Vieths S. IgE antibodies specific for carbohydrates in a patient allergy to gum arabic (Arabica senegal). Allergy 1998; 53, 1043-1051.
29. Sander I, Raulf-Heimsoth M, Wiemer K et al. Sensitization due to gum arabic (Acacia senegal): the cause of occupational allergic asthma or crossreaction to carbohydrates? Int Arch Allergy Immunol 2006; 141: 51-6 doi: 10.1159/000094182
30. Wüthrich B, Helbling A. Coexistence d‘une rhinite et trachéobronchite allergique à la poudre de lycopode, avec RAST positif, et d‘un eczéma de contact avec test épicutané positif. Rev fr Allergol 24: 4, 1985.
31. Wüthrich B., Torricelli R. Erinnerungen eines Allergologen: Asthma-Anfälle im Schauspielhaus – dahinter steckt Mephisto. Dermatologie Praxis 2014/Vol. 24/6: 28-30.
32. Hartmann A, Wüthrich B, Pfisterer R. Berufsbedingte Lungenkrankheiten in der schweizerischen Baumwollindustrie. Schweiz Med Wochenschr 1982; 112: 760-765.
33. Liebers V, Kraus G, Brüning Th, Raulf-Heimsoth M. Byssinose – eine aktuelle Übersicht. Arbeitsmed Sozialmed Umweltmed 200/; 42: 469–474.
34. Wüthrich B: Zur Byssinose (Baumwollstaublunge) – Handelt es sich um eine Arthus-Reaktion? Nachweis präzipitierender Antikörper gegen Baumwollstaubextrakte. Schweiz Med Wochenschr 1969; 99: 1041-1051.
35. Schlünssen V, Sigsgaard T, Raulf M, Kespohl S. Holzstaubexposition am Arbeitsplatz und Prävalenz einer spezifischen Sensibilisierung gegenüber Hölzern. Allergologie 2012; 35: 402-412. DOI: 10.5414/ALX01503
36. Hartmann A, Schlegel H. Durch Holz verursachte Gesundheitsschäden in der Schweiz. Schweiz Med Wochenschr 19890; 110: 278-281.
37. Ernst J, Hartmann AL, Wüthrich B. Isocyanat-Asthma. Diagnose, Prognose, Prävention. Schweiz Med Wochenschr 1990; 120: Suppl 31: 10.
38. Hartmann AL, Wüthrich B. «Isocyanatbedingte Atemwegserkrankungen in der Schweiz». Schweiz Med Wochenschr 1991; 121: 351-352.
39. Imhof E, Wüthrich B. Formaldehyd- und phthalisches Anhydrid-Asthma. Nachweis spezifischer IgE-Antikörper im RAST. Schweiz Med Wochenschr 1988; 118: 1568-1572.
40. Hartmann A, Wüthrich B, Bolognini G. Berufsbedingte Lungenkrankheiten bei der Hartmetallproduktion und -bearbeitung. Ein allergisches Geschehen? Schweiz Med Wochenschr 1982; 112: 1137-1141.
41. Schultze-Werninghaus G, Roesch A, Wilhelms OH, Gonsior, E, Meier-Sydow J. Asthma bronchiale durch berufsbedingte Allergie vom Soforttyp gegen Platinsalze. Dtsch. med. Wochenschr. 1978; 103, 972–975.
42. Scherrer M, Maillard JM. Hartmetall-Pneumopathien. Schweiz Med Wochenschr 1982; 112: 198-207.
43. Wüthrich B. Historisches zur Befeuchterkrankheit: in der Schweiz beschrieben – in den 70er Jahren inhalativ provoziert. Allergologie. 2006; 29: 451-459.
44. Frosch PJ, Burrows D, Camarasa IG et al. Allergic reactions to a hairdresser’s series: Results from 9 European centres. Contact Dermatitis 1993; 28: 180-183.
45. Schwaiblmair M, Baur X, Fruhmann G. Asthma bronchiale durch Blondiermittel im Friseurberuf. Dtsch Med Wochenschr 1990; 115: 695-697.
46. Borelli S, Wüthrich B. Immediate and delayed hypersensitivity to ammonium persulfate. Allergy 1999; 54: 893-894.
47. Wigger-Alberti W, Elsner P, Wüthrich B. Immediate-type allergy to the hair dye Basic Blue 99 in a hairdresser. Allergy 1996; 51: 64-65.
48. Eckhardt T. Evaluierung eines Präventionsprogramms bei allergisch obstruktiven Atemwegserkrankungen im Backgewerbe. www.db-thueringen.de/servlets/MCRFileNodeServlet/dbt_derivate_00022389/Eckhardt/Dissertation.pdf
49. Hofmann M. Mehlasthma – eine häufige Berufskrankheit. HOSPITALIS 200/; 77: 93.
50. DGUV Information 213-705 „Empfehlungen Gefährdungsermittlung der Unfallversicherungsträger (EGU) nach der Gefahrstoffverordnung“. Mehlstaub in Backbetrieben.
51. Edwards JH, McConnochie K, Trotmann DM et al. Allergy to inhaled egg material. Clin Allergy 1983; 13: 427-432.
52. Carmona JGB, Picon SJ, Sotillos MG, Gaston PR. Occupational asthma in the confectionary industry caused by sensitivity to egg. Allergy 1992; 47: 190-191.
53. Leser Ch, Hartmann AL, Praml G, Wüthrich B. The „egg-egg” syndrome: occupational respiratory allergy to airborne egg proteins with consecutive ingestive egg allergy in the bakery and confectionery industry. J Invest Allergol Clin Immunol 2001; 11(2): 89-93.
54. Wyss M, Huwyler T, Wüthrich B. „Bird-egg“ und „egg-bird syndrome“ – Kreuzsensibilisierung zwischen inhalativen und ingestiven Vogelproteinen. Allergologie 14:275-278, 1991
55. Dummer R, Bircher A, Wüthrich B. Chronische Urtikaria, berufsbedingte Rhinoconjunctivitis und Asthma bronchiale bei Typ-I-Sensibilisierung auf Johannisbrotkernmehl (E 410). Allergologie 1994; 5: 217-220.
56. Bertling l. Versteckte Nahrungsmittel-Allergene – Zur Kenntnis des Guarkernmehls. Allergologie; 1986; 9: 431-433. doi: 10.5414/ALP9413.
57. Cartier A. The role of inhalant food allergens in occupational asthma. Curr Allergy Asthma Rep. 2010; 10: 349-356.
58. Wüthrich B, Mittag D, Ballmer-Weber BK. Die Pizza: eine Quelle von unerwarteten Allergenen – anaphylaktische Reaktion auf Lupinenmehl im Pizzateig und in einem Lebkuchen. Allergologie 2004; 27: 495-502.
59. Jorde W, Heyer N, Schata M. Bäckereistoffe als berufsspezifische Allergene. Allergologie 1986; 9: 522-524
60. Wüthrich B. Testergebnisse und Desensibilisierungsresultate bei den allergisch Bedingten Bäckerkrankheiten. Schweiz Rundschau Med (PRAXIS) 1968; 57: 1294-1303.
61. Fankhauser J, Hartmann AL, Wüthrich B. Berufsallergien bei Mehlberufen. Berufliche Eingliederungsmassnahmen der IV 1978 bis 12982 und die neue versicherungsrechtliche Situation 1984. Schweiz Rundschau Med (PRAXIS) 1984: 73: 1103-1107.
62. Realini-Stump A, Wüthrich B, Hartmann AL, Fankhauser J. Arbeitsplatzbezogene pulmonale Probleme im Krankengut der Regionalstellen für berufliche Eingliederung der Eidgenössischen Invalidenversicherung (IV) 1983-1985. SWISS MED 1987; 9: 2-13.
63. Latil F, Vervloet D, Senft M et al. Baker’s asthma due to alpha-amylasis. J Allergy Clin Immunol 1987: 73: 153.
64. Baur X, Fruhmann G, Haug B et al. Role of Aspergillus amylase in baker‘s asthma. Lancet 1986; 1: 43.
65. Baur X, Sauer W, Weiss W. Baking additives as new allergens in baker‘s asthma. Respiration. 1988; 54:70-72. doi: 10.1159/000195503.
66. Baur X, Weiss W, Sauer W et al. Backmittel als Mitursache des Bäckerasthmas. Dtsch Med Wochenschr 1988; 113: 1275-1278.
67. Wüthrich B, Baur X. Backmittel, insbesondere a-Amylase, als berufliche Inhalationsallergene in der Backwarenindustrie. Schweiz Med Wochenschr 1990; 120: 446-450.
68. Wüthrich B. Enzyme: potente inhalative und ingestive Allergene – fehlende Deklarationspflicht von Backmitteln und Backmehl. Schweiz Med Wochenschr 1994; 124: 1261-1363.
69. Baur X, Degens PO, Sander I. Baker’s asthma: Still among the most frequent occupational respiratory disorders. J Allergy Clin Immunology 1998; 102: 984-997.
70. Wüthrich B. Berufskrankheiten bei Bäckern und Adaptation der Haut. Allergologie 1996; 19: 491-493.
71. www.suva.ch/de-ch/download/dokument/baeckerasthma—muss-das-sein–2702.D