Im klinischen Alltag ist die Mikrohämaturie relativ häufig anzutreffen. Die zugrundeliegende Ätiologie ist vielfältig und die Folgen können harmlos wie lebensbedrohlich sein. Durch die Bestätigung der Mikrohämaturie mittels Urinsediment, einer gezielten Anamnese sowie der klinischen Untersuchung kann evaluiert werden, ob eine weiterführende nephrologische und/oder urologische Abklärung indiziert ist.
Microhematuria is relatively common in clinical practice. The underlying etiology is diverse and the consequences can be harmless as well as life-threatening. Confirmation of microhematuria with a urine sediment, a targeted history and clinical examination can be used to evaluate whether further nephrological and/or urological clarification is indicated.
Key Words: urine sediment; glomerular vs. non-glomerular; transient vs. persistent
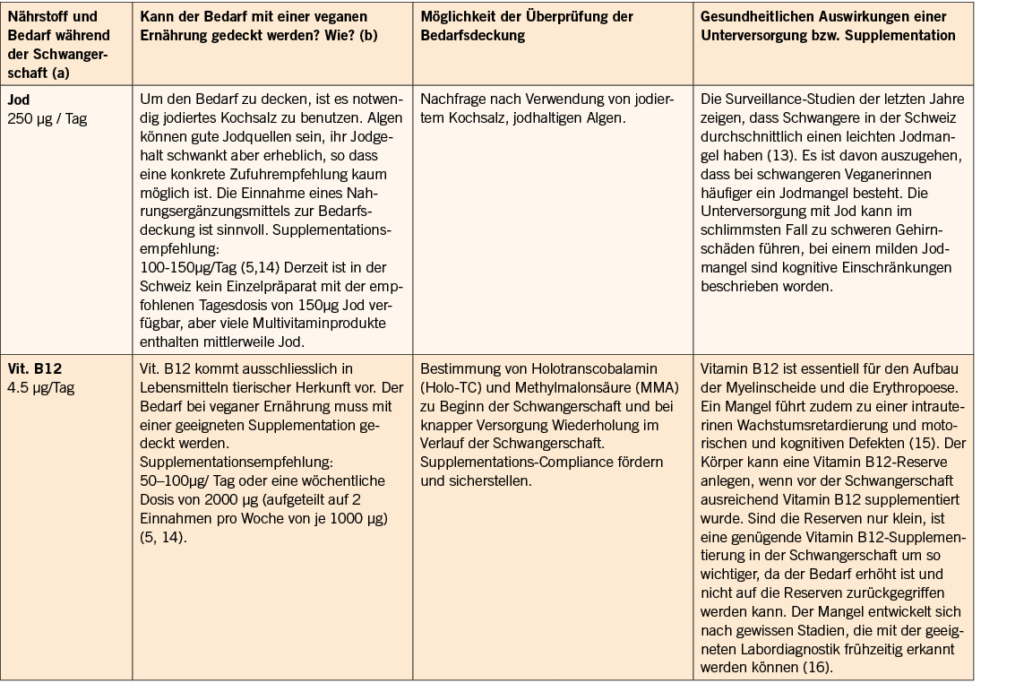
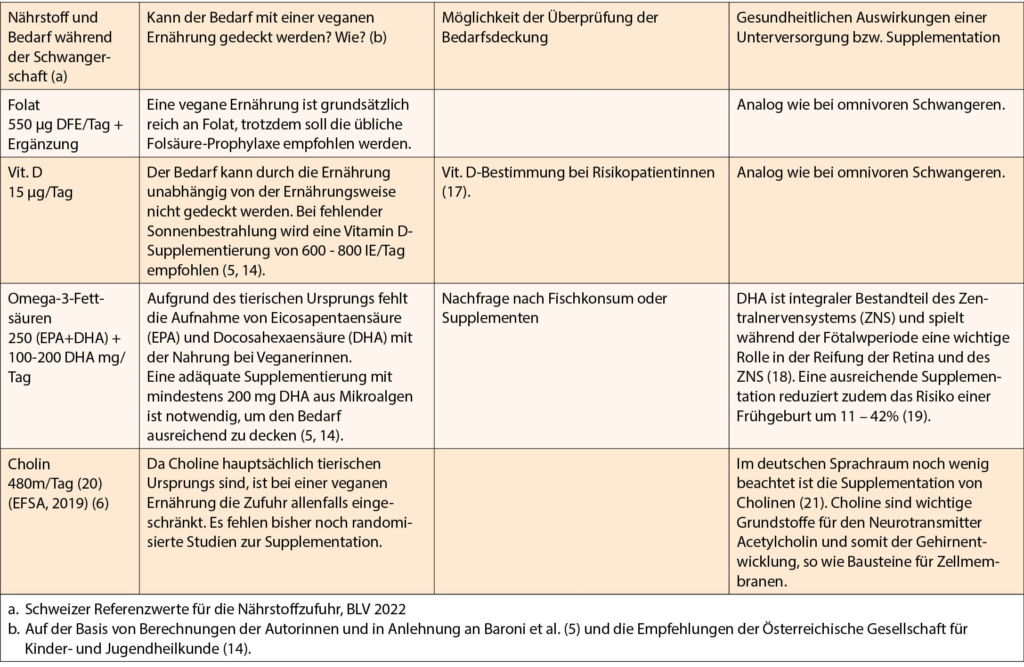
Die Mikrohämaturie ist – neben der gezielten Suche aufgrund einer vermuteten Erkrankung – nicht selten eine Zufallsdiagnose. Meist erfolgt die initiale Diagnose mittels Urinstreifentest, welcher eine hohe Sensitivität (äquivalent zu 1-2 Erythrozyten/Gesichtsfeld) (1), jedoch eine niedrige Spezifität aufweist. Entsprechend sind falsch negative Resultate selten. Bei der Einnahme hoher Dosen von Vitamin C wurde dies beschrieben (2). Falsch positive Resultate können unter anderem auftreten bei einem hohen Urin pH >9, Nachweis von Samenflüssigkeit, Oxidationsmittel (Reinigung Perineum) sowie bei Myoglobinurie (Rhabdomyolyse) und Hämoglobinurie (Hämolyse).
Im Allgemeinen ist die Mikrohämaturie definiert als das Vorhandensein von drei oder mehr Erythrozyten pro Gesichtsfeld (Mikroskop, 400fache Vergrösserung), in einem zentrifugierten Urinsediment.
Im Gegensatz dazu ist die Makrohämaturie mit blossem Auge sichtbar (ca. 1 ml Blut/l Urin).
Prävalenz
Die tatsächliche Prävalenz der Mikrohämaturie ist schwierig abzuschätzen, in Studien zeigt sich eine grosse Schwankung zwischen 2-31%. Das Vorkommen ist stark abhängig von der gewählten Population, Dauer der Studie und Testhäufigkeit (3, 4).
Wann macht ein Urinsediment Sinn?
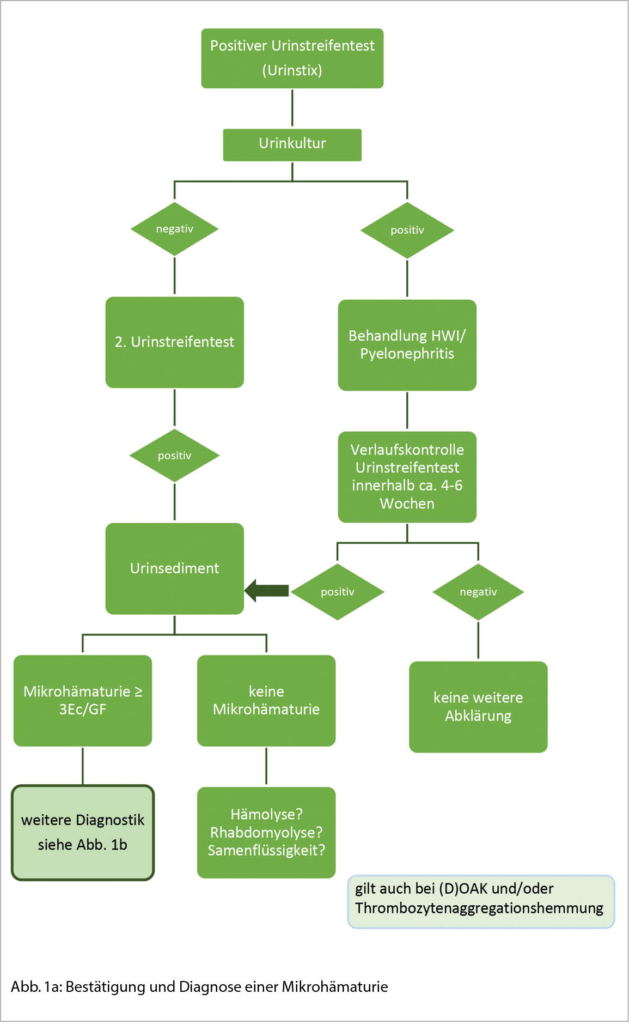
Das Urinsediment ist für die Diagnose einer Mikrohämaturie der Goldstandard. Zur Bestätigung einer tatsächlichen Mikrohämaturie (Abb. 1a) sowie Differenzierung zwischen glomerulärer versus nicht glomerulärer Mikrohämaturie ist die Kontrolle mittels Urinsedimentes entscheidend. Weiter ist die Durchführung eines Urinsedimentes bei fast allen Patienten mit einer akuten Nierenschädigung (AKI) empfohlen, meist bei der Abklärung einer chronischen Nierenerkrankung (CKD) sowie bei einer unklaren Proteinurie oder Albuminurie. Ausnahmen können beispielsweise eine symptomatische Harnwegsinfektion/Pyelonephritis oder eine bestätigte Nephro/-Urolithiasis sein.
Glomeruläre versus nicht glomeruläre Mikrohämaturie
Bei einer nicht glomerulären Mikrohämaturie finden sich isomorphe (einheitliche, bikonkave Form) Erythrozyten. Sie können bei jeglichen Ursachen einer Hämaturie auftreten. Bei der glomerulären Mikrohämaturie zeigen sich Erythrozyten mit geänderter Morphologie. Es handelt sich um dysmorphe Erythrozyten und Akanthozyten. Akanthozyten sind ringförmige Erythrozyten mit bläschenförmigen Ausstülpungen («Micky-Maus-Ohren»). Die Deformierung entsteht wahrscheinlich mechanisch bei der Passage durch die Basalmembran sowie durch osmotischen «Stress» im Nephron (5). Erythrozytenzylinder können ebenfalls auftreten.
Im Urin haben die Akanthozyten, insbesondere bei Nachweis von ≥5%, eine hohe Spezifität für ein glomeruläres Geschehen (6). Im klinischen Alltag ist der Nachweis von Akanthozyten auch in niedrigerer Prozentzahl suspekt für eine glomeruläre Mikrohämaturie. Der geforderte prozentuale Anteil von dysmorphen Erythrozyten im Urinsediment zur Diagnose einer glomerulären Mikrohämaturie ist nicht einheitlich. Meist wird ein Anteil von >30% dysmorpher Erythrozyten gefordert. Im Vergleich zur Akanthozyturie ist die Sensitivität deutlich kleiner.
Eine isolierte glomeruläre Mikrohämaturie besteht bei normaler Nierenfunktion ohne Nachweis einer Proteinurie, ohne arterielle Hypertonie oder Hinweise für eine systemische Erkrankung.
Transiente versus persistierende Mikrohämaturie
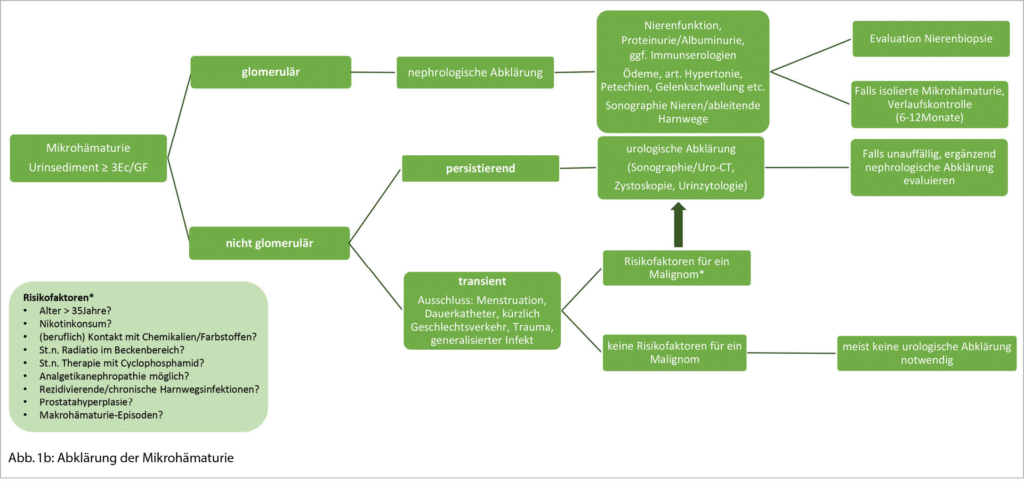
Die Mikrohämaturie kann persistierend oder transient vorhanden sein (Abb. 1b)
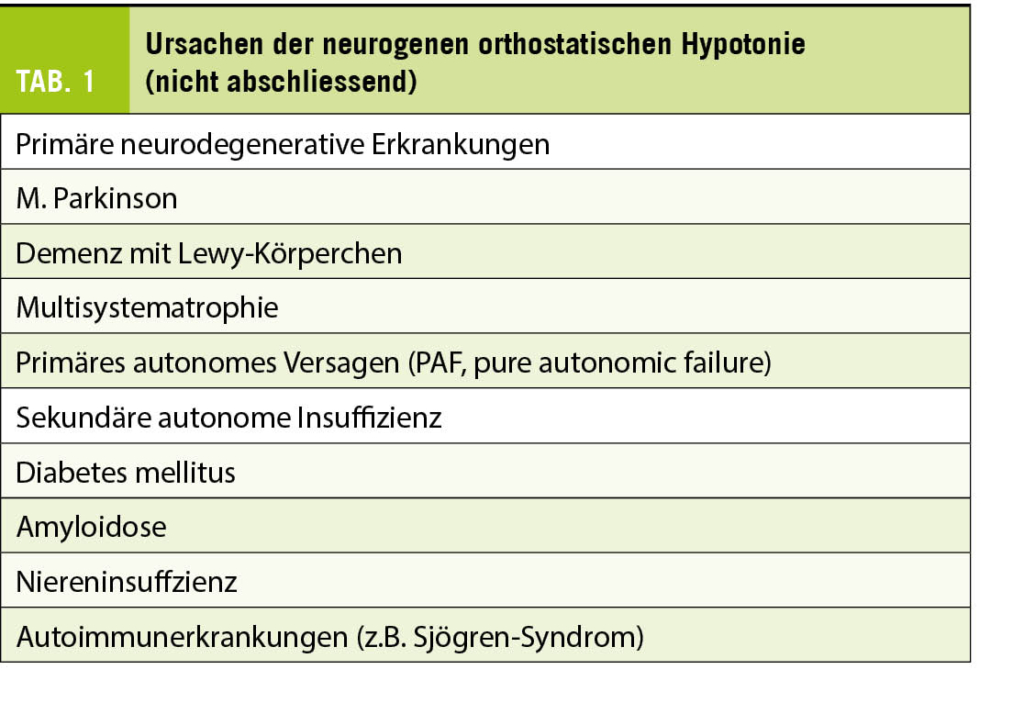
Eine persistierende, asymptomatische, isolierte Mikrohämaturie sollte abgeklärt werden, da auch diese insgesamt mit einem höheren Risiko für eine dialysepflichtige Nierenerkrankung einhergeht (7). Als Ätiologie für eine transiente/vorübergehende Mikrohämaturie können sportliche Betätigung (exercise-induced hematuria), Geschlechtsverkehr, Harnwegsinfektionen/Prostatitis, Endometriose, Trauma, Nephrolithiasis oder Fieber vorliegen. Weibliche Patienten sollten zusätzlich bezüglich möglicher gynäkologischer Ursachen (Menstruation, Schwangerschaft, Genitalatrophie etc.) befragt werden. Eine sofortige ergänzende Diagnostik ist bei Fehlen weiterer Symptome/Auffälligkeiten nicht gefordert. Die Urinanalyse ist innerhalb weniger Wochen zu wiederholen, um festzustellen, ob es sich um eine transiente oder persistierende Mikrohämaturie handelt. Die Ätiologie der transienten Mikrohämaturie ist teilweise nicht klar eruierbar.
Bei Risikofaktoren für ein Malignom (Abb. 1b) sollte auch eine transiente Mikrohämaturie abgeklärt werden.
Diagnostik/Abklärungspfad
Ein allgemeines Mikrohämaturie-Screening ist nicht empfohlen. Findet sich im Urinstreifentest eine Mikrohämaturie (Abb. 1a), sollte nach Ausschluss einer Harnwegsinfektion die Untersuchung innerhalb ca. 4-6 Wochen wiederholt werden (transiente Mikrohämaturie?). Bei erneutem Nachweis einer (asymptomatischen) Mikrohämaturie ist als nächster Schritt die Durchführung eines Urinsedimentes, sowie ergänzend die Bestimmung der Proteinurie (physiologisch bis 150mg/Tag) und Albuminurie empfohlen.
Weiter kann eine gezielte Anamnese zur Ursachendifferenzierung helfen:
- Klinik: (Neu) arterielle Hypertonie? Schäumender Urin (Proteinurie)? Flankenschmerzen (Nephrolithiasis)?
- Familienanamnese: Mikrohämaturie? Taubheit, Sehstörung (Alport-Syndrom)? Autosomal-dominante polyzystische Nierenerkrankung (ADPKD)?
- Risikofaktoren für ein Malignom?
- Kürzlich sportliche Betätigung? Menstruation?
Je nach vermuteter Ursache, respektive entsprechend der klinischen Präsentation / Risikofaktoren ist ein unterschiedlicher Abklärungspfad indiziert (Abb. 1b).
Besteht eine nicht glomeruläre Mikrohämaturie ohne Hinweise für eine nephrologische Grunderkrankung (eingeschränkte Nierenfunktion, art. Hypertonie, Ödeme, Proteinurie), Nephrolithiasis oder Infekt, ist nach Ausschluss einer transienten, ätiologisch bekannten Mikrohämaturie, eine urologische Abklärung indiziert. Insbesondere bei vorhandenen Risikofaktoren wie Nikotinkonsum, Alter >35 Jahre, Makrohämaturie-Episoden, Kontakt mit Chemikalien (z.B. aromatische Amine), stattgehabte Radiatio im Beckenbereich, oder Behandlung mit Alkylantien (Cyclophosphamid) muss eine maligne Ursache ausgeschlossen werden. Neben der Computertomographie erfolgt eine weiterführende Diagnostik mittels Urinzytologie und Zystoskopie. Bleiben diese Untersuchungen ohne Nachweis einer Pathologie, ist in einem weiteren Schritt eine nephrologische Kontrolle zu evaluieren.
Bei Nachweis einer persistierenden glomerulären Mikrohämaturie ist eine weiterführende nephrologische Abklärung sinnvoll. Ergibt sich die Diagnose einer asymptomatischen, isolierten glomerulären Mikrohämaturie, kommen differentialdiagnostisch – insbesondere bei jungen Patienten – vor allem eine IgA Nephritis (teils begleitet von Makrohämaturie-Episoden v.a. auftretend im Zusammenhang mit respiratorischen oder gastrointestinalen Infekten) oder eine Kollagen Typ IV-assoziierte Erkrankung in Frage (8). Bei Letzterem handelt es sich um eine genetische Mutation im Kollagen Typ IV, welche zu einem Spektrum verschiedener Nephropathien führt. Dieses reicht von einer oft isolierten Mikrohämaturie (früher Syndrom der dünnen Basalmembran) bis hin zu einer dialysepflichtigen Nierenerkrankung im Rahmen eines Alport-Syndromes (begleitet von extrarenalen Manifestationen wie Taubheit/Sehstörungen) (9).
Bei der isolierten glomerulären Mikrohämaturie sind regelmässige Verlaufskontrollen alle 6-12 Monate empfohlen. Dazu gehört die Bestimmung der Proteinurie/Albuminurie, Serumkreatinin und Blutdruckkontrolle. Bei stabilen Befunden ist die Langzeitprognose sehr gut und eine Nierenbiopsie nicht notwendig (8). Die Evaluation respektive Indikation einer Nierenbiopsie ist gegeben, falls sich einer oder mehrere dieser Parameter ändern sollten (8).
Eine dringliche Kontaktaufnahme mit der Nephrologie ist bei einer raschen Nierenfunktionsverschlechterung, insbesondere bei einer zusätzlich vorhandenen glomerulären Mikrohämaturie und/oder dem Auftreten weiterer klinischer Auffälligkeiten (z.B. neu diagnostizierte arterielle Hypertonie), indiziert.
Differentialdiagnosen
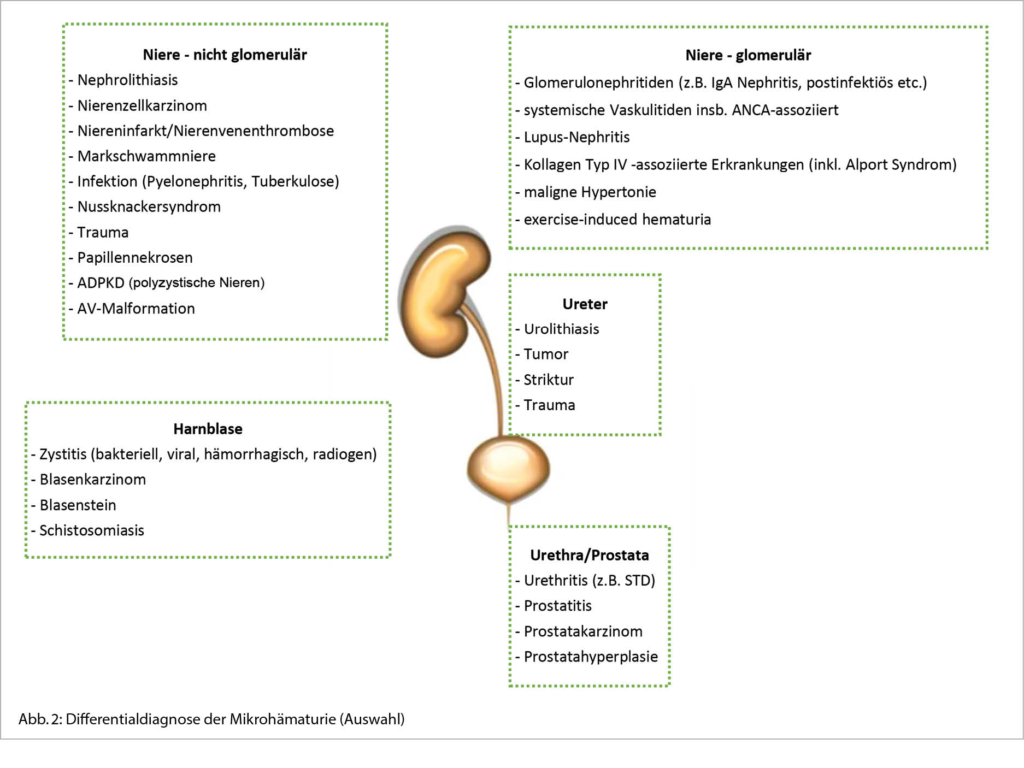
Die Differentialdiagnose der Mikrohämaturie ist breit und reicht von harmlos bis hin zu lebensbedrohlichen Erkrankungen. Als häufige Ursachen sind Harnwegsinfektionen, Nephro-/Urolithiasis und – bei zunehmendem Alter – Malignome des Urogenitaltraktes zu nennen. Weiter kann jede Form der Glomerulonephritis eine Mikrohämaturie hervorrufen. Untenstehend (Abb. 2) sind die Differentialdiagnosen der Mikrohämaturie aufgelistet (inkomplett, gewisse Ätiologien können an verschiedenen Lokalisationen auftreten).
Copyright by Aerzteverlag medinfo AG
Oberärztin Nephrologie und Innere Medizin
Spital Zollikerberg
Trichtenhauserstrasse 20
8125 Zollikerberg
simone.rieder@spitalzollikerberg.ch
Nephrologie
Spital Zollikerberg
Trichtenhauserstrasse 20
8125 Zollikerberg
Die Autoren haben keine Interessenskonflikte im Zusammenhang mit diesem Artikel deklariert.
1. Cohen RA et al. Clinical practice. Microscopic hematuria. N Engl J Med. 2003;348(23):2330.
2. Brigden ML et al. High incidence of significant urinary ascorbic acid concentrations in a west coast population-implications for routine urinalysis., G Clin Chem. 1992;38(3):426.
3. Hole B et al. Investigating asymptomatic invisible haematuria. BMJ 2014;349:g6768.
4. Davis R et al. Diagnosis, evaluation and follow-up of asymptomatic microhematuria (AMH) in adults: AUA guideline. J Urol 2012; 188: 2473–81.
5. U. Kuhlmann Nephrologie Pathophysiologie-Klinik-Nierenersatzverfahren,
6. Auflage
6. Köhler H et al. Acanthocyturia-a characteristic marker for glomerular bleeding. Kidney Int. 1991;40(1):115.
7. Vivante A et al. Persistent asymptomatic isolated microscopic hematuria in
Israeli adolescents and young adults and risk for end-stage renal disease. JAMA. 2011;306(7):729.
8. CL Hall et al. Clinical value of renal biopsy in patients with asymptomatic
microscopic hematuria with and without low-grade proteinuria. Clin Nephrol. 2004;62(4):267.
9. Kashtan CE et al. Alport syndrome: a unified classification of genetic disorders of collagen IV α345: a position paper of the Alport Syndrome Classification Working Group Kidney Int. 2018;93(5):1045–51.