Während der Entwicklung des kindlichen Mikrobioms können peri- und postnatale Einflussfaktoren die zukünftige Zusammensetzung des Mikrobioms langfristig verändern. Diese Störungen des Mikrobioms sind assoziiert mit späteren Erkrankungen. Eine Antibiotikatherapie während der Schwangerschaft oder peripartal ist einer der Haupteinflussfaktoren auf das Mikrobiom. Diese Tatsache muss für jede Indikationsstellung von Antibiotika miteinbezogen werden. Ein gezielterer Einsatz von Antibiotika im Sinne von AMS ohne Mütter und deren Neugeborenen zu gefährden, muss im Fokus unserer Bestrebungen sein.
Peri- and postnatal factors may have an impact on the development of the neonatal microbiome inducing long-term transformations. A disrupted microbiome may have consequences for future health and is associated with diseases later in life. Antibiotic exposure is one of the main factors influencing the development of the microbiome. Therefore, this fact has to be remembered while prescribing antibiotics. A target use of antibiotics according to AMS principles without risk for mother an child has to be our focus.
Key Words: Mikrobiome, antibiotics, antibiotic Stewardship, neonatal sepsis
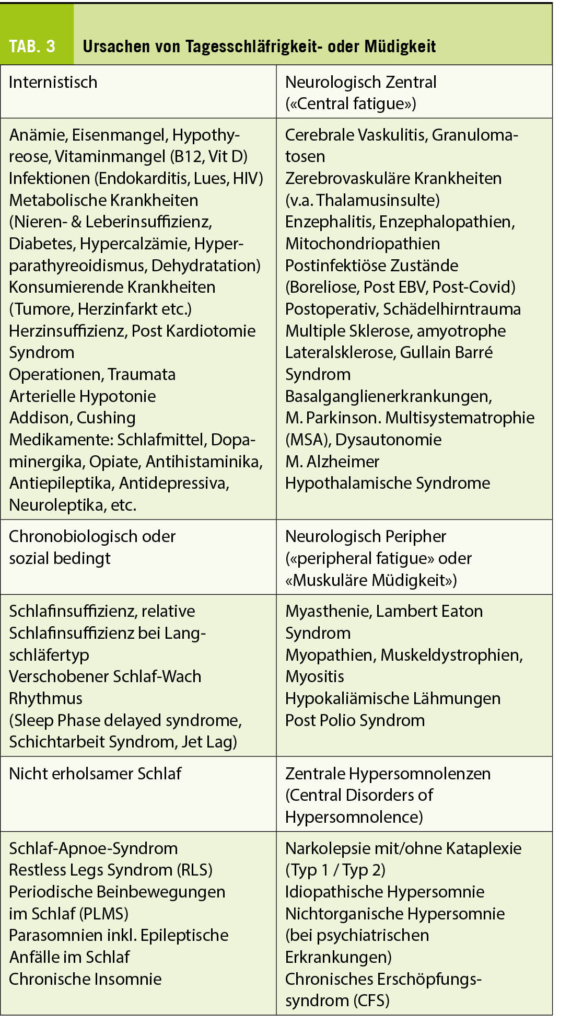
Die Verabreichung von Antibiotika während der Schwangerschaft, rund um die Geburt oder in den ersten Lebenstagen erfolgt üblicherweise in der besten Absicht mütterliche, fetale oder neonatale Infektionen zu behandeln oder zu verhindern. Und dies mit gutem Erfolg. So ist in den letzten Jahrzehnten zum Beispiel die Rate an bakteriellen Infektionen des Neugeborenen in den ersten Lebenstagen deutlich gesunken (1). Unglücklicherweise gibt es neben den erwünschten positiven Effekten auch unerwünschte Wirkungen bei Schwangeren und deren Neugeborenen. «Antimicrobial Stewardship» (AMS), der rationale und optimale Einsatz von Antibiotika wird deshalb zunehmend auch in der Geburtshilfe und Neonatologie thematisiert. «Weniger Antibiotika zum Start des Lebens» ist die Perspektive von zwei Neonatologen mit der Hoffnung, Gynäkologen und Geburtshelfer zu Weggefährten dieser Initiative zu machen.
Why?
Von den zwei Hauptgründen für AMS während der Schwangerschaft und in der Perinatalzeit ist einer schon seit langem bekannt: Häufiger und unnötiger Antibiotikaeinsatz fördert die Resistenzentwicklung von Bakterien mit der Gefahr von schwer zu behandelnden Infektionen in der Zukunft (2). Da dieses Risiko auf der Ebene der Gesellschaft verankert ist, wird es bei der individuellen Betreuung von Patienten und Patientinnen oftmals vernachlässigt. Der Schutz des Mikrobioms des Ungeborenen, respektive des Neugeborenen betrifft hingegen das Individuum und tritt damit in den Fokus des Interesses von Mutter und Kind.
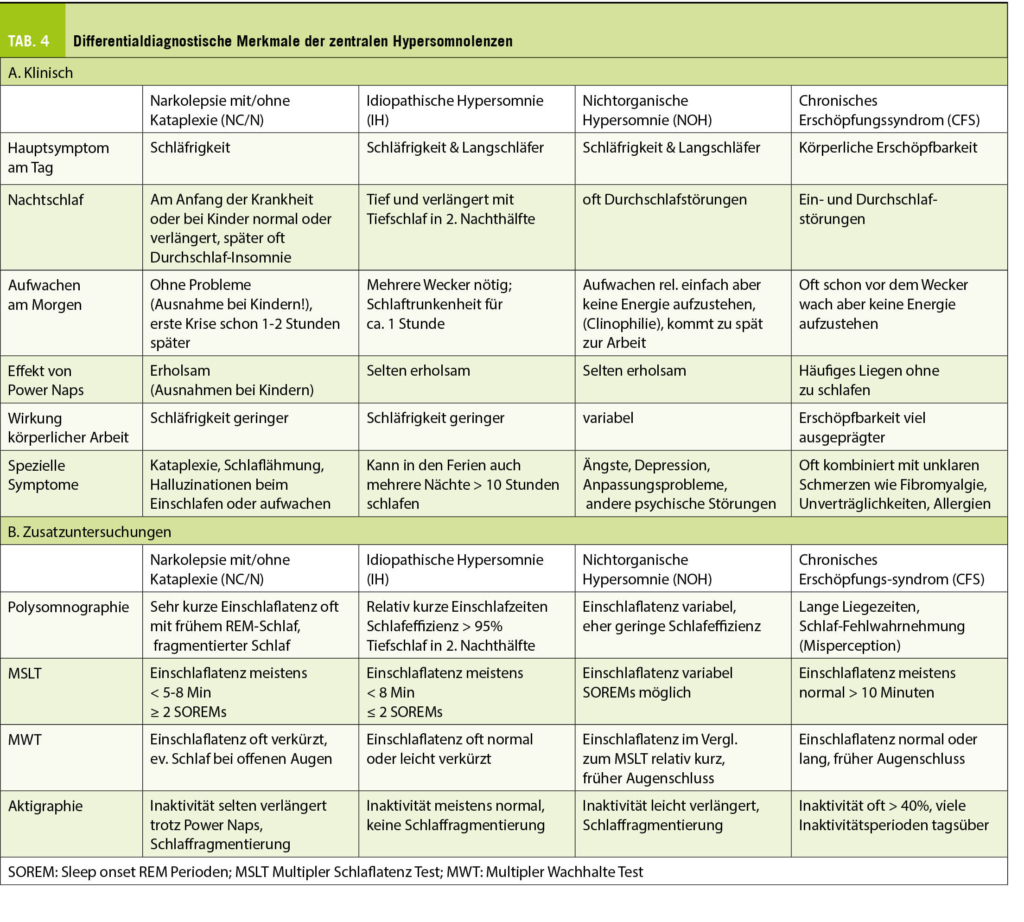
Als Mikrobiom bezeichnet man die Gesamtheit aller Bakterien, Pilze und Viren auf und in unserem Körper. Zunehmend ist bekannt, dass die Zusammensetzung und Resilienz des Mikrobioms eine wichtige Rolle für die Gesundheit des Trägers spielen (3). Während der Entwicklung des kindlichen Mikrobioms können Einflussfaktoren die zukünftige Zusammensetzung langfristig stören, da die Resilienz des sich entwickelnden Mikrobioms eingeschränkt ist (4). Diese Entwicklung beginnt bereits in utero, ist abhängig vom Mikrobiom der Mutter (5) und vielen peri- und postnatalen Faktoren, wobei Geburtsmodus, Gestationsalter, Stillen und Antibiotikatherapien die Hauptrolle spielen (6).
Einige Beispiele aus der Vielzahl von Studien betreffend mütterlichem Mikrobiom und Antibiotikatherapien während der Schwangerschaft zur Illustration: i) die intrapartale Antibiotikaprophylaxe zur Verhinderung einer neonatalen Strepto-B-Sepsis oder zur Infektionsprophylaxe bei einem Kaiserschnitt hat einen Einfluss auf das kindliche Darm-Mikrobiom im ersten Lebensjahr (7); ii) mehrere Studien konnten einen Zusammenhang zwischen Antibiotikatherapien während der Schwangerschaft und einer erhöhten Infektanfälligkeit im Kindsalter aufzeigen (8, 9); iii) und die Zusammensetzung des mütterlichen Darm-Mikrobioms spielt eine Rolle für die Entwicklung von Asthma und Allergien des Kindes: Das Vorhandensein von Prevotella-Bakterien schützt das Neugeborene durch Produktion von Succinaten, welche eine immunmodulatorische Rolle spielen (10).
Ebenfalls zeigen diverse Studien, die in den vergangenen Jahren publiziert wurden, eine Assoziation von Antibiotikatherapien im Neugeborenen- und frühen Kindesalter mit einer gestörten Entwicklung des Mikrobioms und späteren Erkrankungen wie Allergien und Atopien, Adipositas, entzündlichen Darmerkrankungen (Colitis ulzerosa, Morbus Crohn), als auch Diabetes mellitus (4). Während die Wahl des Antibiotikums eine grosse Rolle spielt, wurde die Hoffnung, dass eine kurze antibiotische Therapiedauer eine untergeordnete Rolle spielt, in einer kürzlich publizierten Studie widerlegt: Eine empirische Antibiotikatherapie während durchschnittlich 48 Stunden, gestartet in den ersten Lebenstagen bei Verdacht auf eine Neugeborenensepsis, veränderte das Mikrobiom nachhaltig im ersten Lebensjahr (11).
How?
Um zu wissen, wie wir die Antibiotikaverschreibungen optimieren können, muss primär die aktuelle Situation analysiert werden. International ist die Variabilität der Rate von Antibiotikaverabreichungen in der ersten Lebenswoche sehr gross und reicht von minimal 1.5% bis über 10% aller lebendgeborenen Kinder (12). Die Indikation ist in den allermeisten Fällen begründet mit dem Verdacht einer bakteriellen Neugeboreneninfektion. Die Rate an bewiesenen Neugeboreneninfektionen mit einer positiven Kultur liegt zwischen 0.02 und 0.1% (13). In der Schweiz liegt die Rate an Antibiotikatherapien zwischen 2.5-5% bei einer Infektionsrate von 0.02% (14). Damit behandeln wir über 100 Kinder um eine Neugeboreneninfektion zu verhindern. Insgesamt ist die Datenlage betreffend Antibiotikatherapien und Neugeboreneninfektionen jedoch dürftig und grossangelegte Studien sind zwingend notwendig.
Die Datenlage betreffend Antibiotikabehandlungen während der Schwangerschaft ist eher noch kleiner. In einem 2014 publizierten Review-Artikel beschreibt Begona Martinez de Tejada, dass davon ausgegangen werden muss, dass in >40% der Schwangerschaften peripartale Antibiotika eingesetzt werden (15). Wenn die zusätzlichen Antibiotikatherapien während der Schwangerschaft dazugezählt werden, dann kann man davon ausgehen, dass die Mehrzahl der Kinder in utero Antibiotika ausgesetzt sind. Gemäss diesem Review ist in einer Vielzahl der Situationen unklar, ob die eingesetzten Antibiotikatherapien wirklich hilfreich sind und das Outcome verbessern. Ihre Schlussfolgerung ist, dass bei jeder Indikationsstellung für eine Antibiotikatherapie die Risiken und Benefits sorgfältig gegeneinander abgewogen werden müssen und die werdenden Mütter in die Entscheidung eingebunden werden sollten. Daten und Studien bezüglich Einbindung der Mütter fehlen sowohl während der Schwangerschaft, als auch in der Peripartalzeit.
What?
Als Neonatologen massen wir uns nicht an zu entscheiden, was während der Schwangerschaft gemacht werden soll, um die Situation zu verbessern. In der Perinatalzeit sind wir zumindest beteiligt, wenn es um die Frage der Strepto-B-Prophylaxe geht. Die Reduktion der Strepto-B-bedingten early-onset Sepsis in den letzten Jahrzehnten ist eine Errungenschaft, die wir nicht missen möchten. Jegliche Änderung im Bereich der Strepto-B-Prophylaxe muss mit einer sorgfältigen Datenerhebung und Analyse einhergehen, um den Einfluss auf Strepto-B bedingte Infektionen frühzeitig zu erkennen. Da diese Infektionen insgesamt doch sehr selten sind, müssen diese Untersuchungen in grossen Populationen und über einen langen Zeitraum erfolgen. Innovative und neuartige Ansätze, wie die Reduktion der Strepto-B-Trägerinnen durch gezielte Veränderungen des mütterlichen Mikrobioms müssen evaluiert und getestet werden (16).
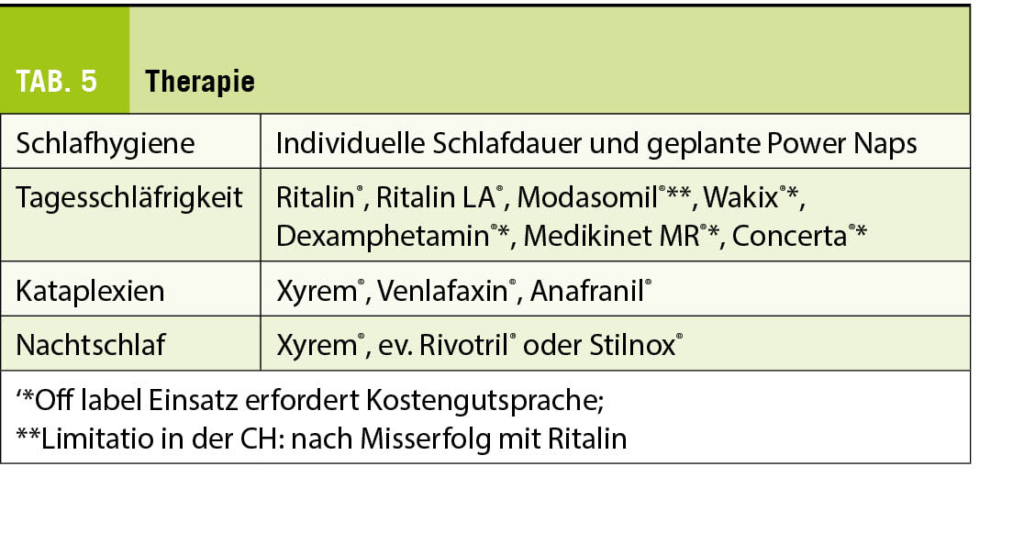
In der ersten Lebenswoche sind mehrere Interventionen denkbar. Um die Indikationsstellung für einen Antibiotikaeinsatz zu verbessern, muss primär das individuelle Risiko für eine bakterielle Neugeboreneninfektion bestimmt werden. Klinische Zeichen und laborchemische Parameter sind unspezifisch und das Risiko für eine early-onset Sepsis wird wohl oftmals von uns Klinikern überschätzt. Algorithmen unter Anwendung von artificial intelligence können hier allenfalls Abhilfe schaffen und die Prädiktion von bakteriellen Infektionen verbessern (17). Wenn eine Antibiotikatherapie gestartet wurde, stellt sich die Frage nach der Therapiedauer. Sobald eine bakterielle Infektion unwahrscheinlich ist, können Antibiotika gestoppt werden. Die Verlängerung der Antibiotikatherapie, um eine Infektion sicher ausschliessen zu können, führt zu einer überproportionalen Antibiotikaexposition ohne wirklichen Nutzen.
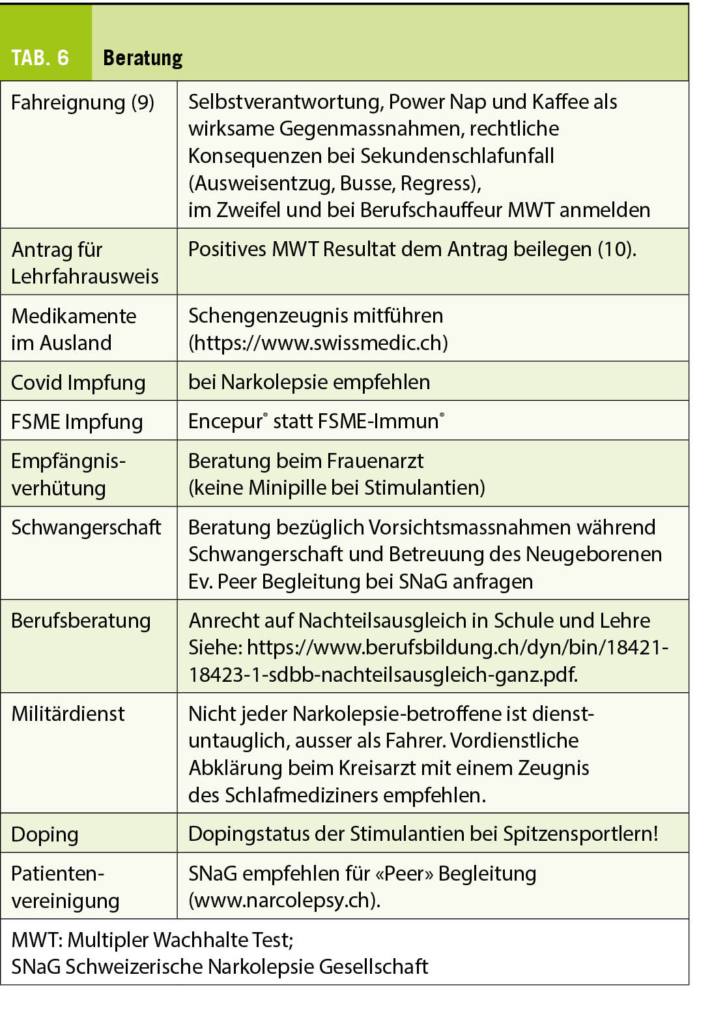
Insgesamt sind ein Umdenken und eine Veränderung von alten Gewohnheiten zwingend notwendig. Eine Antibiotikatherapie auf Grund eines überhöhten Sicherheitsdenkens im Sinne von «bringt es nichts, schadet es wenigstens auch nichts» ist mit dem heutigen Wissen nicht mehr haltbar. Um den zukünftigen Generationen einen sicheren Start ins Leben ohne erhöhtes Risiko für zukünftige Erkrankungen zu ermöglichen, sind wir alle gefordert. Wir freuen uns auf Unterstützung von Seite der Schweizer Gynäkolog:innen und Geburtshelfer:innen. Weniger Antibiotika zum Start des Lebens: mehr Informationen zur Initiative finden sie unter www.la4b.org.
Copyright bei Aerzteverlag medinfo AG
Klinik für Neonatologie und pädiatrische Intensivmedizin,
Kinderspital Luzern und Perinatalzentrum LUKS
martin.stocker@luks.ch
Klinik für Neonatologie, Department Woman-Mother-Child,
Lausanne University Hospital and University of Lausanne
Die Autoren haben keine Interessenkonflikte im Zusammenhang mit diesem Artikel deklariert.
1. Benitz WE, Achten NB. Finding a role for the neonatal early-onset sepsis risk
calculator. EClinicalMedicine 2020;19:100255
2. WHO. Antimicrobial resistance. www.who.int/health-topics/antimicrobial-
resistance
3. Sommer F, Moltzau Anderson J, Bharti R, Raes J, Rosenstiel P. The resilience of the intestinal microbiota influences health and disease. Nat Rev Microbiol 2017;15(10):630-8
4. Stiemsma LT, Michels KB. The role oft he microbiome in the development origins of health and disease. Pediatrics 2018;14(4):e20172437
5. Gohir W, Ratcliffe EM, Sloboda DM. Oft he bugs that shape us: maternal obesity, the gut microbiome, and long-term disease risk. Pediatr Res 2015;77(1-2):196-204
6. Drago L, Panelli S, Bandi C, Zuccotti G, Perine M, D’auria E. What pediatricians should know before studying gut microbiota. J Clin Med 2019;8(8):1206
7. Azad MB, Konya T, Persaud RR et al. Impact of maternal intrapartum antibiotics. Method of birth and breastfeeding on gut microbiota during the first year of life:
a prospective cohort study. BJOG 2016;123(6):983-93
8. Cunha AJ, Santos AC, Medronho RA, Barros H. Use of antibiotics during pregnancy is associated with infection in children at four years of age in Portugal: Acta Pediatr 2021;110(6):1911-5
9. Pedersen TM, Stokholm J, Thorsen J, Mora-Jensen AR, Bisgaard H. Antibioitcs in pregnancy increase Children’s risk of otitis media and ventilation tubes.
J Pediatr 2017;183:153-8.e1
10. Goa Y, Nanan R, Macia L et al. The maternal gut microbiome during pregnancy and offspring allergy and asthma. J Allergy Clin Immunol 2021;148(3):669-78
11. Reyman M, van Houten MA, Watson RL, Chu MLJN, Arp K, de Waal WJ, et al. Effects of early-life antibiotics on the developing infant gut microbiome and
resistome: a randomized trial. Nat Commun 2022;13:893
12. Schulman J, Benitz WE, Profit J, Lee HC, Dueñas G, Bennett MV, et al. Newborn Antibiotic Exposures and Association With Proven Bloodstream Infection.
Pediatrics 2019;144
13. van Herk W, Stocker M, van Rossum AMC. Recognising early onset neonatal sepsis: an essential step in appropriate antimicrobial use. J Infect 2016;72 Suppl:S77-82. https://doi.org/10.1016/j.jinf.2016.04.026
14. Zihlmann-Ji J, Braun C, Buettcher M, Hodel M, Lehnick D, Stocker M. Reduction
of Duration of Antibiotic Therapy for Suspected Early-Onset Sepsis in Late-Preterm and Term Newborns After Implementation of a Procalcitonin-Guided
Algorithm: A Population-Based Study in Central Switzerland. Front Pediatr 2021;9:702133
15. Martinez de Tejada B. Antibiotic use and misuse during pregnancy and delivery: benefits and risks. Int J Environ Res Public Health 2014,11,7993-8009
16. Martin V, Cardenas N, Ocana S et al. Rectal and vaginal eradication of GBS in pregnant women by using lactobacillus salivarius CECT 9145, a target-specific probiotic strain. Nutrients 2019;11(4):810
17. Stocker M, Daunhawer I, van Herk W, El Helou S, Dutta S, Schuerman FABA, et al. Machine Learning Used to Compare the Diagnostic Accuracy of Risk Factors, Clinical Signs and Biomarkers and to Develop a New Prediction Model for Neonatal Early-onset Sepsis. Pediatr Infect Dis J 2022;41:248–54